Содержание
- 2. ОСНОВНЫЕ СИНДРОМЫ при политравме ■ Острая кровопотеря в сочетании с шоком. Выраженность зависит от объёма (калибр
- 4. Клиническая картина В клиническом течении травматического шока различают две фазы: эректильную и торпидную. Эректильная фаза очень
- 6. В неотложной хирургии и травматологии прочно укоренилась градация оценок тяжести состояния больного: удовлетворительное, средней тяжести, тяжелое,
- 9. Клиника острой кровопотери. При кровопотери отмечается бледность кожных покровов и слизистых оболочек, лицо пациента становится осунувшимся,
- 10. Мозговая кома — основное проявление повреждения головного мозга. Степень комы проще всего определить согласно шкале Глазго,
- 11. Острая дыхательная недостаточность — ■ Острая дыхательная недостаточность — основное нарушение при соче-танной травме груди, а
- 12. Повреждения при политравме 1. Сочетанная травма головного мозга Основное повреждение — тяжёлая травма головного мозга в
- 13. 2. Сочетанная травма спинного мозга Повреждение спинного мозга в виде пара- и тетраплегий является определяющим. Они
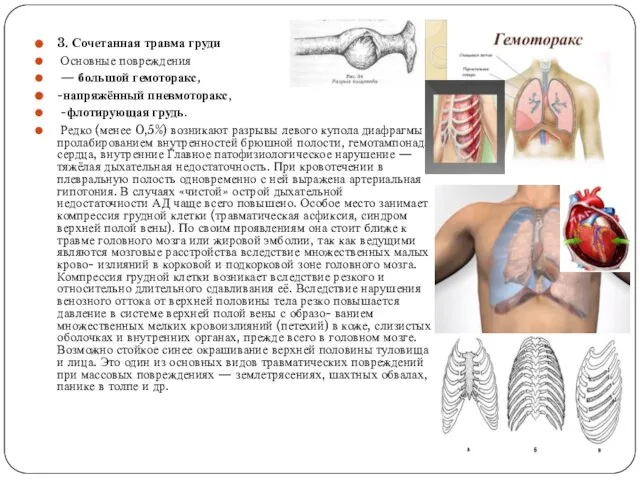
- 14. 3. Сочетанная травма груди Основные повреждения — большой гемоторакс, -напряжённый пневмоторакс, -флотирующая грудь. Редко (менее 0,5%)
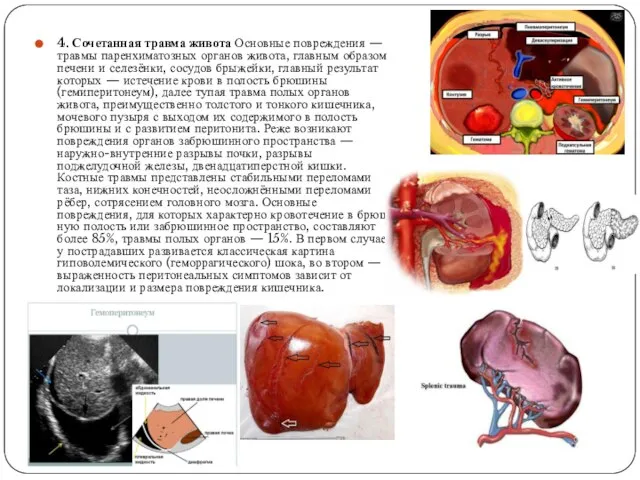
- 15. 4. Сочетанная травма живота Основные повреждения — травмы паренхиматозных органов живота, главным образом печени и селезёнки,
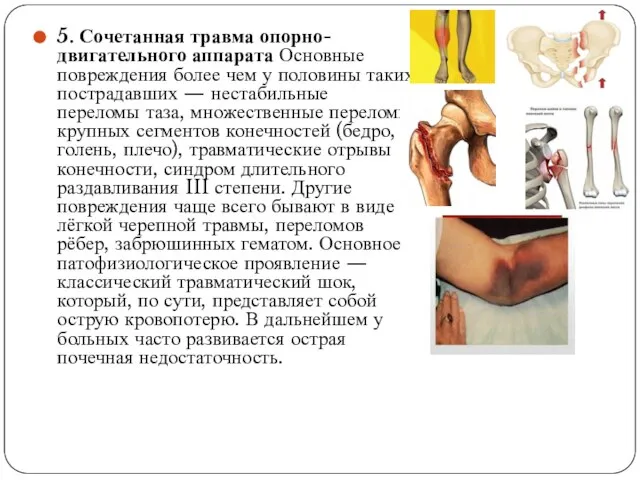
- 16. 5. Сочетанная травма опорно-двигательного аппарата Основные повреждения более чем у половины таких пострадавших — нестабильные переломы
- 17. Патологические состояния при политравме 1.При нарушении проходимости дыхательных путей лицо пострадавшего синюшно, он делает попытки вдоха,
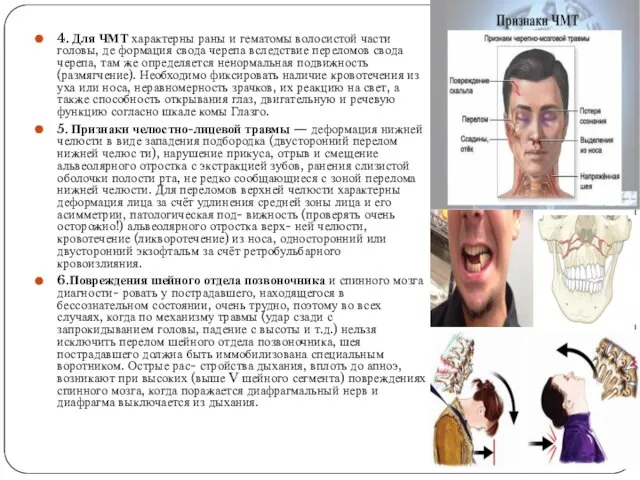
- 18. 4. Для ЧМТ характерны раны и гематомы волосистой части головы, де формация свода черепа вследствие переломов
- 20. Скачать презентацию
ОСНОВНЫЕ СИНДРОМЫ
при политравме
■ Острая кровопотеря в сочетании с шоком. Выраженность
ОСНОВНЫЕ СИНДРОМЫ
при политравме
■ Острая кровопотеря в сочетании с шоком. Выраженность
□ По темпу кровотечения разделяют на профузные (свыше 100 мл/мин), сильные (свыше 50 мл/мин), умеренные (30—50 мл/мин.). Профузные кровотечения приводят к смерти на месте происшествия в тече ние нескольких минут и практически не поддаются купированию.
Их причина: повреждение аорты, полых вен и крупных их ветвей, крупных сосудов брюшной полости. Пострадавшие с умеренным и малым кровотечением составляют основную группу больных с сочетанной травмой, сопровождающейся классическим травматическим шоком.
□ Обязательные симптомы травматического шока — снижение артериального и венозного давления, тахикардия. Все остальные симптомы — ответ организма на гиповолемию. Чем выше темпы кровотечения, тем меньше выражены приспособительные компенсаторные реакции или они не успевают развиться вовсе. Так, эректильная фаза шока проявляется только при умеренном и малом темпе кровотечения до того момента, когда кровопотеря достигнет 700—800 мл, после чего начинается прогрессивное падение АД.
□ При профузном и сильном кровотечении гипотония развивается в течение нескольких минут и быстро прогрессирует, пульс нитевидный и вскоре перестаёт определяться на периферических артериях дыхание замедлено до нескольких дыхательных экскурсий в минуту сознание отсутствует. Смерть наступает вследствие паралича дыхательного центра с одновременной остановкой сердца. Иногда остановка дыхания происходит на 1—2 мин раньше остановки сердца.
□ При наличии возрастных (или приобретённых) заболеваний сердечно-сосудистой системы переносимость кровопотери и шока снижается пропорционально возрасту и тяжести этих заболеваний. Летальность от шока (при прочих равных условиях) увеличивается на 10% каждые 10 лет после 60 лет у мужчин и после 65 лет у женщин.
Клиническая картина
В клиническом течении травматического шока различают две фазы: эректильную и
Клиническая картина
В клиническом течении травматического шока различают две фазы: эректильную и
Эректильная фаза очень короткая, она наступает непосредственно после травмы и характеризуется напряжением симпатоадреналовой системы. Её наблюдают не чаще, чем в 15% случаев. Эта фаза проявляется прежде всего тем, что кожные покровы и видимые слизистые оболочки становятся бледными, пульс - частым, АД при этом или нормальное или несколько повышено, больной сильно возбуж- дён. Резкое моторное или двигательное возбуждение выражается в громких бессвязных криках, немотивированных движениях, пациент вскакивает с места, при этом наносит себе иногда непоправимый вред, не ощущает боли, лицо красное, напряжено, зрачки расширены. Состояние несколько напоминает состояние алкогольного опьянения.
Торпидная фаза наступает в более поздние сроки и выявляется в подавляющем большинстве случаев. Она проявляется общей заторможённостью, снижением реакции на раздражители, вялостью, апатией, понижением рефлексов, угнетением функций ЦНС при сохранении сознания. Отмечается резкое ухудшение деятельности сердечно-сосудистой системы: бледность, частый и малый пульс, глухость сердечных тонов и прогрессирующее снижение АД, что является ведущим симптомом шока. Понижается температура тела. Снижаются венозное давление и скорость кровотока. Наступает сгущение крови. Нарушаются функции всех органов и систем, изменяется обмен веществ. Недостаточность функций почек проявляется олиго или анурией. На фоне нарушения микроциркуляции нарастают гипоксемия и гипоксия тканей.
Геморрагический шок
По объёму кровопотери:
лёгкой степени — снижение ОЦК на 20%;
средней степени — снижение ОЦК на 35–40%;
тяжёлой степени — снижение ОЦК более чем на 40%.
При этом решающее значение имеет скорость кровопотери.
По шоковому индексу Альговера (частное от деления ЧСС на систолическое АД, в норме он меньше 1)
Лёгкая степень шока — индекс 1,0–1,1.
Средняя степень — индекс 1,5.
Тяжёлая степень — индекс 2.
Крайняя степень тяжести — индекс 2,5.
По клиническим признакам (по Г.Я. Рябову).
Компенсированный геморрагический шок — умеренная тахикардия, артериальная гипотония слабо выражена либо отсутствует. Обнаруживают венозную гипотонию, умеренную одышку при физической нагрузке, олигурию, похолодание конечностей.
Декомпенсированный обратимый геморрагический шок — ЧСС 120–140 ударов в минуту, АД систолическое ниже 100 мм рт.ст., низкое пульсовое давление, низкое ЦВД, одышка в покое, выраженная олигурия (менее 20 мл в час), бледность, цианоз, холодный пот, беспокойное поведение. По объёму кровопотери обычно соответствует средней степени первой классификации.
Необратимый геморрагический шок. Стойкая длительная гипотония, систолическое АД ниже 60 мм рт.ст., ЧСС свыше 140 ударов в минуту, отрицательное ЦВД, выраженная одышка, анурия, отсутствие сознания. Объём кровопотери — более 40% ОЦК.
В неотложной хирургии и травматологии прочно укоренилась градация оценок тяжести состояния
В неотложной хирургии и травматологии прочно укоренилась градация оценок тяжести состояния
++ Все травмы пальцев – 0,1.
+++ Повреждения спинного мозга – 5.
Травмы головного мозга
- сотрясение головного мозга – 0,1
- ушиб головного мозга легкой степени – 0,5
- перелом свода, основания черепа, субарахноидальная, субдуральная
гематома – 4
- ушиб головного мозга средней и тяжелой степени – 5
Травмы груди
- перелом одного, нескольких ребер без гемопневмоторакса и дыхательной недостаточности – 0,1
- перелом ребер, травма легкого с ограниченным гемопневмотораксом – 3
- перелом ребер, травма легкого с обширным гемопневмотораксом и выраженной острой дыхательной недостаточностью – 6
Травмы живота и забрюшинных органов
- ушиб живота без травм внутренних органов, непроникающая рана
стенки живота – 0,1
- травма полых органов – 2
- травма паренхиматозных органов, кровотечение – 10
- травма почек с умеренной гематурией – 2
- травма почек с тотальной гематурией, разрыв мочевого пузыря, уретры – 3.
При наличии у пострадавшего повреждении в различных областях их баллы суммируют. Если же у больного констатируют несколько травм одной области (например, ушиб головного мозга легкой степени и перелом свода черепа) проставляют балл самой тяжелой травмы в данном наблюдении – 4
Клиника острой кровопотери.
При кровопотери отмечается бледность кожных покровов и слизистых оболочек,
Клиника острой кровопотери.
При кровопотери отмечается бледность кожных покровов и слизистых оболочек,
При значительной острой кровопотере развивается геморрагический шок. Существует несколько классификаций по степени тяжести. Наиболее распространенной является классификация, включающая четыре степени тяжести.
а) лёгкая степень– потеря крови 10-20% от ОЦК (до 1 литра); при остановленном кровотечении организм может справиться, но лучше перелить плазмозаменители: полиглюкин, глюкозу, физиологический раствор и др.;
б) средняя степень– потеря до 20-30% от ОЦК (до 1,5 литров); требуется переливание плазмозаменителей 2 – 3 объема кровопотери и лучше перелить до 500 – 1000 мл крови;
в) тяжёлая степень– потеря до 40% от ОЦК; требуется переливание как крови, превышающее объем кровопотери, так и плазмозаменителей в 3 – 4 раза больше объёма кровопотери;
г) массивная кровопотеря– более 40% от ОЦК; требуется переливание крови в размере 2 – 3 объемов кровопотери, также плазмозаменителей, в несколько раз превышающее объём кровопотери.
Кровопотеря 40% от ОЦК при неоказании квалифицированной помощи или её задержке часто ведёт к летальному исходу.
Кровопотерю свыше 50% называют сверхмассивной,и она считается смертельной, хотя в практике таких пациентов удаётся спасать, если вовремя и правильно проводить лечение.
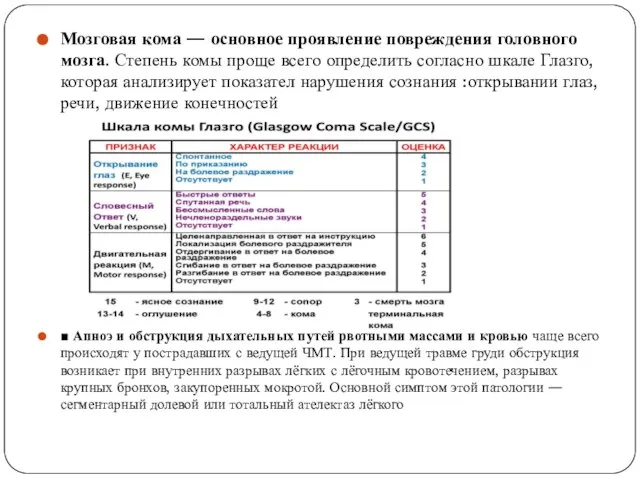
Мозговая кома — основное проявление повреждения головного мозга. Степень комы проще
Мозговая кома — основное проявление повреждения головного мозга. Степень комы проще
■ Апноэ и обструкция дыхательных путей рвотными массами и кровью чаще всего происходят у пострадавших с ведущей ЧМТ. При ведущей травме груди обструкция возникает при внутренних разрывах лёгких с лёгочным кровотечением, разрывах крупных бронхов, закупоренных мокротой. Основной симптом этой патологии — сегментарный долевой или тотальный ателектаз лёгкого
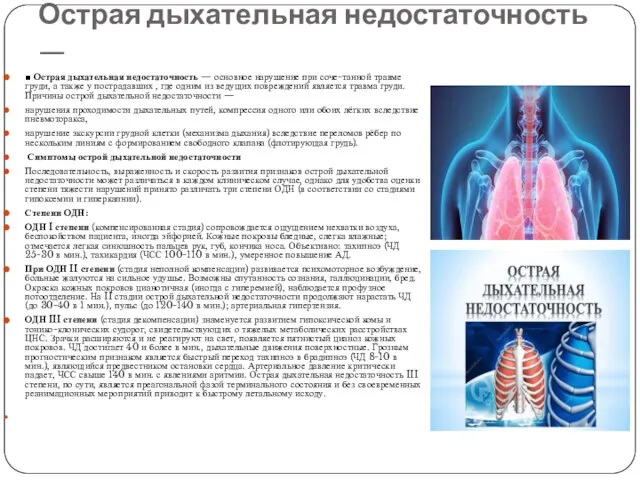
Острая дыхательная недостаточность —
■ Острая дыхательная недостаточность — основное нарушение при
Острая дыхательная недостаточность —
■ Острая дыхательная недостаточность — основное нарушение при
нарушения проходимости дыхательных путей, компрессия одного или обоих лёгких вследствие пневмоторакса,
нарушение экскурсии грудной клетки (механизма дыхания) вследствие переломов рёбер по нескольким линиям с формированием свободного клапана (флотирующая грудь).
Симптомы острой дыхательной недостаточности
Последовательность, выраженность и скорость развития признаков острой дыхательной недостаточности может различаться в каждом клиническом случае, однако для удобства оценки степени тяжести нарушений принято различать три степени ОДН (в соответствии со стадиями гипоксемии и гиперкапнии).
Степени ОДН:
ОДН I степени (компенсированная стадия) сопровождается ощущением нехватки воздуха, беспокойством пациента, иногда эйфорией. Кожные покровы бледные, слегка влажные; отмечается легкая синюшность пальцев рук, губ, кончика носа. Объективно: тахипноэ (ЧД 25-30 в мин.), тахикардия (ЧСС 100-110 в мин.), умеренное повышение АД.
При ОДН II степени (стадия неполной компенсации) развивается психомоторное возбуждение, больные жалуются на сильное удушье. Возможны спутанность сознания, галлюцинации, бред. Окраска кожных покровов цианотичная (иногда с гиперемией), наблюдается профузное потоотделение. На II стадии острой дыхательной недостаточности продолжают нарастать ЧД (до 30-40 в 1 мин.), пульс (до 120-140 в мин.); артериальная гипертензия.
ОДН III степени (стадия декомпенсации) знаменуется развитием гипоксической комы и тонико-клонических судорог, свидетельствующих о тяжелых метаболических расстройствах ЦНС. Зрачки расширяются и не реагируют на свет, появляется пятнистый цианоз кожных покровов. ЧД достигает 40 и более в мин., дыхательные движения поверхностные. Грозным прогностическим признаком является быстрый переход тахипноэ в брадипноэ (ЧД 8-10 в мин.), являющийся предвестником остановки сердца. Артериальное давление критически падает, ЧСС свыше 140 в мин. с явлениями аритмии. Острая дыхательная недостаточность III степени, по сути, является преагональной фазой терминального состояния и без своевременных реанимационных мероприятий приводит к быстрому летальному исходу.
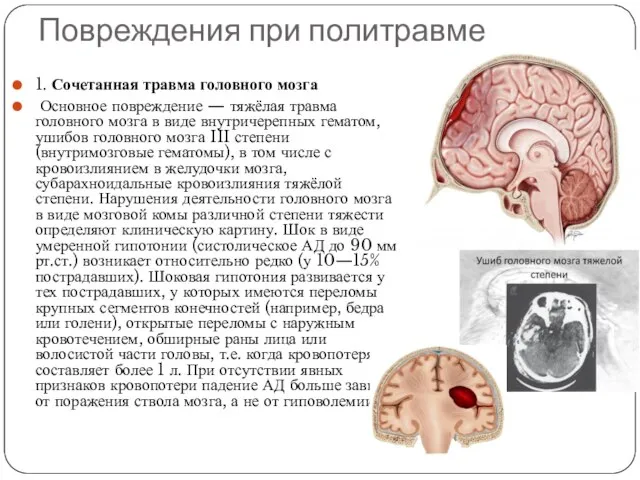
Повреждения при политравме
1. Сочетанная травма головного мозга
Основное повреждение —
Повреждения при политравме
1. Сочетанная травма головного мозга
Основное повреждение —
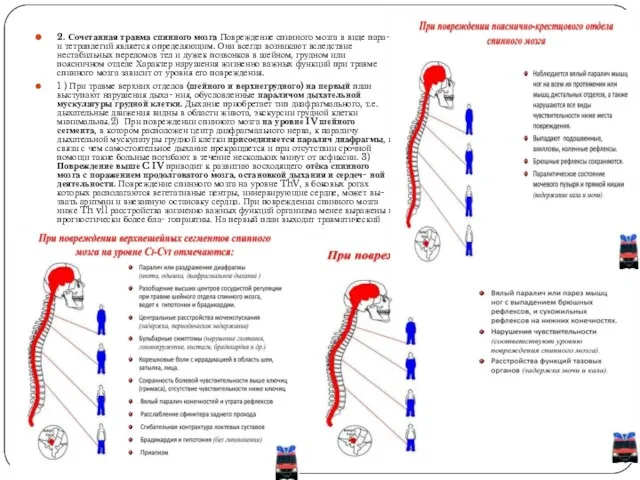
2. Сочетанная травма спинного мозга Повреждение спинного мозга в виде пара-
2. Сочетанная травма спинного мозга Повреждение спинного мозга в виде пара-
1 ) При травме верхних отделов (шейного и верхнегрудного) на первый план выступают нарушения дыха- ния, обусловленные параличом дыхательной мускулатуры грудной клетки. Дыхание приобретает тип диафрагмального, т.е. дыхательные движения видны в области живота, экскурсии грудной клетки минимальны.2) При повреждении спинного мозга на уровне IV шейного сегмента, в котором расположен центр диафрагмального нерва, к параличу дыхательной мускулатуры грудной клетки присоединяется паралич диафрагмы, в связи с чем самостоятельное дыхание прекращается и при отсутствии срочной помощи такие больные погибают в течение нескольких минут от асфиксии. 3) Повреждение выше C IV приводит к развитию восходящего отёка спинного мозга с поражением продолговатого мозга, остановкой дыхания и сердеч- ной деятельности. Повреждение спинного мозга на уровне ThV, в боковых рогах которых располагаются вегетативные центры, иннервирующие сердце, может вы- звать аритмии и внезапную остановку сердца. При повреждении спинного мозга ниже Th vll расстройства жизненно важных функций организма менее выражены и прогностически более бла- гоприятны. На первый план выходит травматический шок
3. Сочетанная травма груди
Основные повреждения
— большой гемоторакс,
-напряжённый
3. Сочетанная травма груди
Основные повреждения
— большой гемоторакс,
-напряжённый
-флотирующая грудь.
Редко (менее 0,5%) возникают разрывы левого купола диафрагмы с пролабированием внутренностей брюшной полости, гемотампонада сердца, внутренние Главное патофизиологическое нарушение — тяжёлая дыхательная недостаточность. При кровотечении в плевральную полость одновременно с ней выражена артериальная гипотония. В случаях «чистой» острой дыхательной недостаточности АД чаще всего повышено. Особое место занимает компрессия грудной клетки (травматическая асфиксия, синдром верхней полой вены). По своим проявлениям она стоит ближе к травме головного мозга или жировой эмболии, так как ведущими являются мозговые расстройства вследствие множественных малых крово- излияний в корковой и подкорковой зоне головного мозга. Компрессия грудной клетки возникает вследствие резкого и относительно длительного сдавливания её. Вследствие нарушения венозного оттока от верхней половины тела резко повышается давление в системе верхней полой вены с образо- ванием множественных мелких кровоизлияний (петехий) в коже, слизистых оболочках и внутренних органах, прежде всего в головном мозге. Возможно стойкое синее окрашивание верхней половины туловища и лица. Это один из основных видов травматических повреждений при массовых повреждениях — землетрясениях, шахтных обвалах, панике в толпе и др.
4. Сочетанная травма живота Основные повреждения — травмы паренхиматозных органов живота,
4. Сочетанная травма живота Основные повреждения — травмы паренхиматозных органов живота,
5. Сочетанная травма опорно-двигательного аппарата Основные повреждения более чем у половины
5. Сочетанная травма опорно-двигательного аппарата Основные повреждения более чем у половины
Патологические состояния при политравме
1.При нарушении проходимости дыхательных путей лицо пострадавшего
Патологические состояния при политравме
1.При нарушении проходимости дыхательных путей лицо пострадавшего
2.При аспирации лицо пострадавшего также синюшно, испачкано рвотными массами, попытки вдоха неэффективны. Очистка рта отсосом или протиранием салфеткой восстанавливает дыхание, однако при по- падании рвотных масс и крови в трахею и бронхи дыхание остаётся неэффективным, и в таких случаях необходима интубация с отсасыва- нием содержимого трахеи и бронхов.
3. Шок III-IV степени развивается как синдром при падении ОЦК на 30% и более, т.е. когда человек теряет 2 л крови и более. Чаше всего при политравме кровопотеря возникает вследствие внутреннего крово течения, однако при травматических отрывах конечностей, обширных открытых переломах основное значение приобретает наружное крово течение. Пострадавший резко бледен, покрыт холодным потом, тем пература тела понижена, пульс частый, малого наполнения, определя ется только на сонных и бедренных артериях, систолическое АД ниже 70 мм рт.ст. Дыхание вначале частое, а в терминальных стадиях редкое (до нескольких дыханий в 1 мин), может наблюдаться периодическое дыхание. При наличии острой кровопотери следует исключить следу ющие опасные для жизни повреждения: большой гемоторакс и двусто ронний гемоторакс, гемиперитонеум, нестабильный перелом таза с за- брюшинной гематомой.
4. Для ЧМТ характерны раны и гематомы волосистой части головы, де
4. Для ЧМТ характерны раны и гематомы волосистой части головы, де
5. Признаки челюстно-лицевой травмы — деформация нижней челюсти в виде западения подбородка (двусторонний перелом нижней челюс ти), нарушение прикуса, отрыв и смещение альвеолярного отростка с экстракцией зубов, ранения слизистой оболочки полости рта, не редко сообщающиеся с зоной перелома нижней челюсти. Для переломов верхней челюсти характерны деформация лица за счёт удлинения средней зоны лица и его асимметрии, патологическая под- вижность (проверять очень осторожно!) альвеолярного отростка верх- ней челюсти, кровотечение (ликворотечение) из носа, односторонний или двусторонний экзофтальм за счёт ретробульбарного кровоизлияния.
6.Повреждения шейного отдела позвоночника и спинного мозга диагности- ровать у пострадавшего, находящегося в бессознательном состоянии, очень трудно, поэтому во всех случаях, когда по механизму травмы (удар сзади с запрокидыванием головы, падение с высоты и т.д.) нельзя исключить перелом шейного отдела позвоночника, шея пострадавшего должна быть иммобилизована специальным воротником. Острые рас- стройства дыхания, вплоть до апноэ, возникают при высоких (выше V шейного сегмента) повреждениях спинного мозга, когда поражается диафрагмальный нерв и диафрагма выключается из дыхания.









 Травматический шок
Травматический шок Психология лиц с нарушением зрения
Психология лиц с нарушением зрения Доказательная профилактика. Основные виды, проблемы внедрения и анализа результатов скрининговых программ
Доказательная профилактика. Основные виды, проблемы внедрения и анализа результатов скрининговых программ Бизнес-план общества с ограниченной ответственностью ИсидаФарм 110
Бизнес-план общества с ограниченной ответственностью ИсидаФарм 110 Хроническая обструктивная болезнь легких (ХОБЛ)
Хроническая обструктивная болезнь легких (ХОБЛ) Хронический гастрит
Хронический гастрит Кровотечение. Классификация по локализации излившейся крови, по характеру поврежденных сосудов, по скорости истечения
Кровотечение. Классификация по локализации излившейся крови, по характеру поврежденных сосудов, по скорости истечения Снотворные, седативные средства при беременности
Снотворные, седативные средства при беременности Дефекты межжелудочковой перегородки (ДМЖП)
Дефекты межжелудочковой перегородки (ДМЖП) Рецепт. Правила выписывания и отпуска лекарственных средств
Рецепт. Правила выписывания и отпуска лекарственных средств Память как высшая психическая функция
Память как высшая психическая функция TRƯỜNG ĐAI HỌC BÁCH KHOA TP.HCM KHOA KHOA HỌC ỨNG DỤNG MÔN CƠ SỞ KỸ THUẬT Y SINH
TRƯỜNG ĐAI HỌC BÁCH KHOA TP.HCM KHOA KHOA HỌC ỨNG DỤNG MÔN CƠ SỞ KỸ THUẬT Y SINH Глобализация и глобальные проблемы современности в аспекте охраны здоровья
Глобализация и глобальные проблемы современности в аспекте охраны здоровья Оптиконевромиелит. Острый рассеянный склероз, ассоциированный с оптикомиелитом
Оптиконевромиелит. Острый рассеянный склероз, ассоциированный с оптикомиелитом Профессии будущего. IT-медик или биоинформатик
Профессии будущего. IT-медик или биоинформатик Аллергия
Аллергия Педиатрия, учение о детских болезнях
Педиатрия, учение о детских болезнях Мочекаменная болезнь собак
Мочекаменная болезнь собак Состав и свойства крови
Состав и свойства крови Лечение заболеваний крови у детей. Железодефицитная анемия. Лейкозы. Геморрагические диатезы
Лечение заболеваний крови у детей. Железодефицитная анемия. Лейкозы. Геморрагические диатезы Совещание директоров территориальных фондов обязательного медицинского страхования приволжского федерального округа
Совещание директоров территориальных фондов обязательного медицинского страхования приволжского федерального округа Генетикалық инженерия негіздері
Генетикалық инженерия негіздері Химия и Лекарственные препараты
Химия и Лекарственные препараты Shoqambarov Isroil TDSI stomatologiya fakulteti
Shoqambarov Isroil TDSI stomatologiya fakulteti Pcos diet and lifestyle
Pcos diet and lifestyle Геродієтетика
Геродієтетика Гигиенические требования к детской одежде и обуви
Гигиенические требования к детской одежде и обуви Бронхиальная астма
Бронхиальная астма