Содержание
- 2. Актуальність Гестози, ускладнюючи перебіг вагітності та пологів, є однією з причин материнської та перинатальної захворюваності та
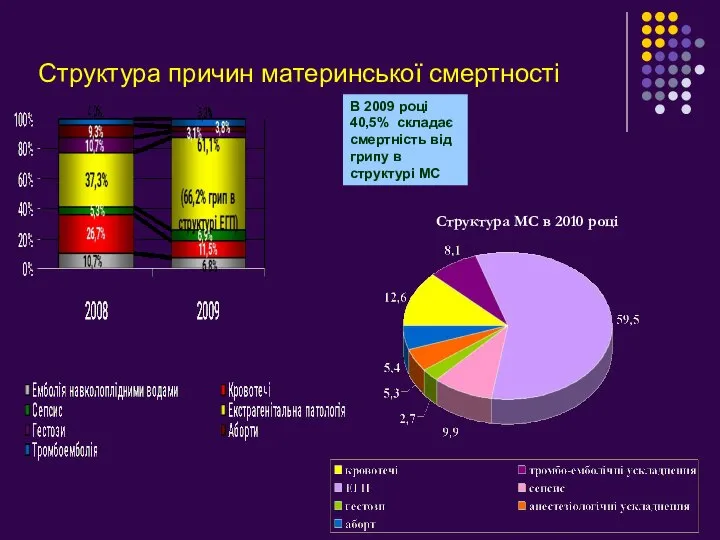
- 3. Структура причин материнської смертності В 2009 році 40,5% складає смертність від грипу в структурі МС Структура
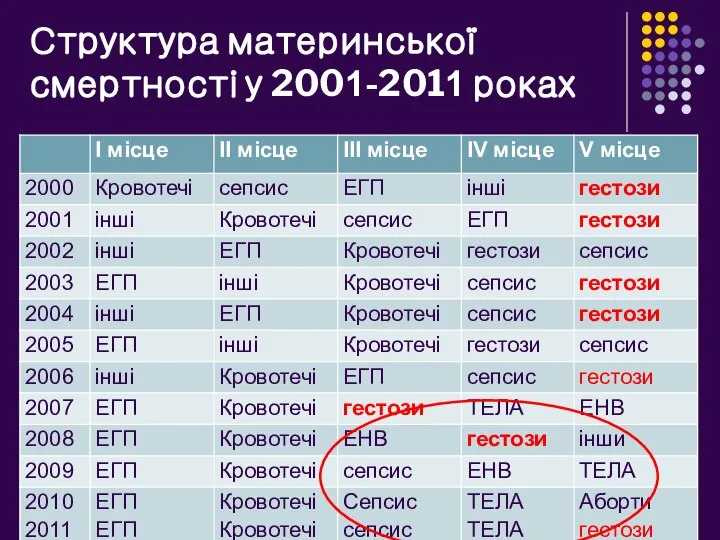
- 4. Структура материнської смертності у 2001-2011 роках
- 5. Структура причин МС по Україні за 2012 рік 1 місце – ЕГП - 29 випадків (34,9%).
- 6. Ранні гестози (що часто зустрічаються) Блювання вагітних (50-60% випадків); Гіперсалівація.
- 7. Ранні гестози, які рідко зустрічаються Дерматози вагітних; Свербіж вагітних; Жовтяниця вагітних; Гострий жировий гепатоз вагітних; Хорея
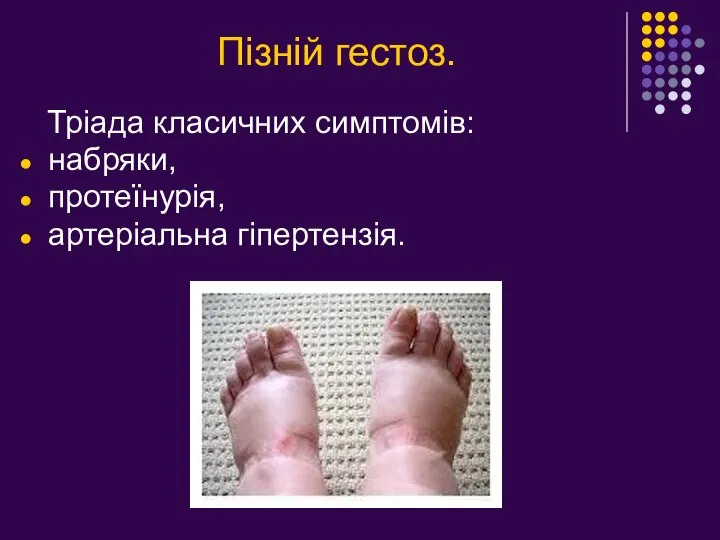
- 8. Пізній гестоз. Тріада класичних симптомів: набряки, протеїнурія, артеріальна гіпертензія.
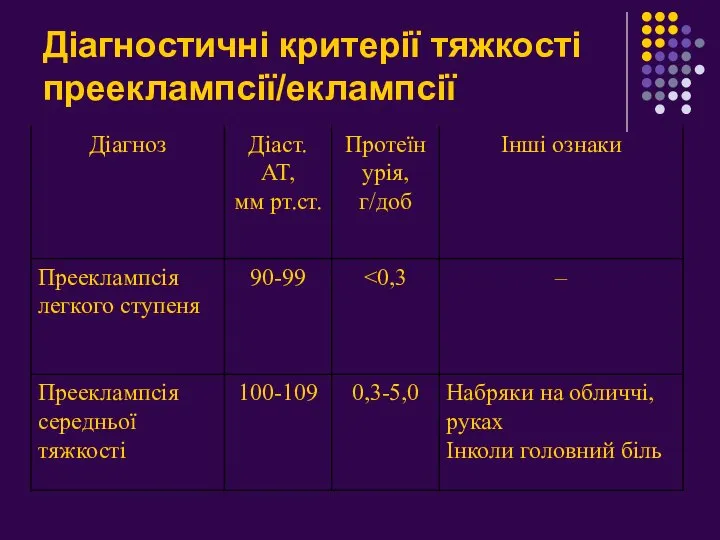
- 9. Діагностичні критерії тяжкості прееклампсії/еклампсії
- 10. Діагностичні критерії тяжкості прееклампсії/еклампсії
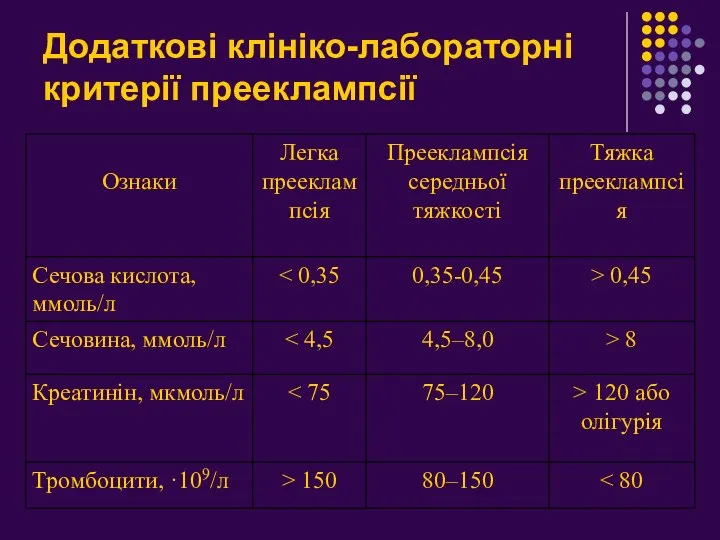
- 11. Додаткові клініко-лабораторні критерії прееклампсії
- 12. Легка прееклампсія. При терміні вагітності до 37 тижнів можливий нагляд в умовах стаціонару денного перебування. Рекомендовано
- 13. Прееклампсія середньої тяжкості. Госпіталізація в терміні гестації 37 тижнів.
- 14. ЛІКУВАННЯ Охоронний режим. Раціональне харчування.
- 15. ЛІКУВАННЯ При діастолічному АТ >100 мм рт.ст. – призначення гіпотензивних препаратів (метилдофа по 0,25-0,5 г 3-4
- 16. Тяжка прееклампсія Госпіталізація. розродження протягом 24 годин. Негайні консультації терапевта, невропатолога, окуліста. Катетеризують периферичну вену, центральну
- 17. Первинне лабораторне обстеження: загальний аналіз крові, гематокрит, кількість тромбоцитів, коагулограма, АлАТ та АсАТ; група крові та
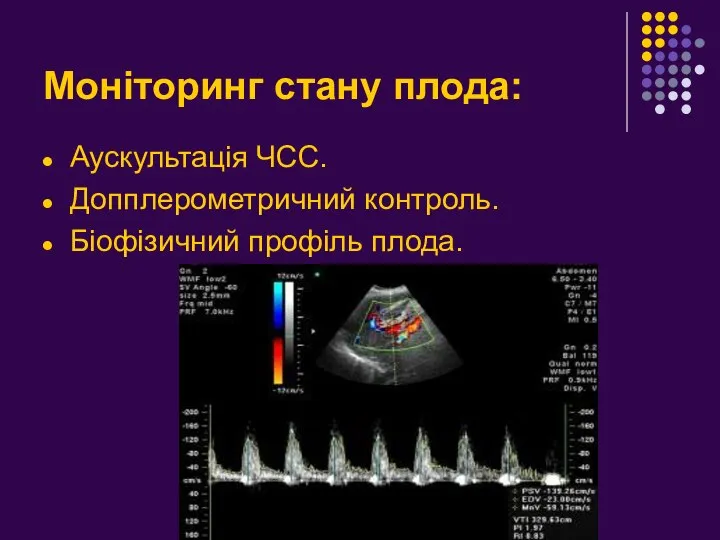
- 18. Моніторинг стану плода: Аускультація ЧСС. Допплерометричний контроль. Біофізичний профіль плода.
- 19. Антигіпертензивна терапія. Слід прагнути довести АТ до безпечного рівня (150/90–160/100 мм рт. ст., не нижче!), який
- 20. Магнезіальна терапія Магнезіальна терапія – це болюсне введення 4 г сухої речовини сульфату магнію
- 21. Магнезіальна терапія Підтримуючу терапія 1 г сухої речовини сульфату магнію на годину.
- 22. Тактика ведення Активна, з розродженням у найближчі 24 години з моменту встановлення діагнозу. Вичікувальна тактика в
- 23. Тактика розродження. За умови готових пологових шляхів проводять амніотомію з наступним призначенням родозбудження окситоцином. Розродження проводять
- 24. Еклампсія. Про високий ризик розвитку еклампсії свідчать: сильний біль голови, висока гіпертензія (діастолічний АТ > 120
- 25. Завдання інтенсивної терапії після ліквідації судом попередження повторних судомних нападів; усунення гіпоксії і ацидозу (дихального та
- 26. Допомога при розвитку приступу еклампсії. Усі маніпуляції (катетеризація вен, сечового міхура, акушерські маніпуляції) проводять під загальною
- 27. HELLP-синдром HELLP-синдром – тяжка клінічна форма гестозу (hemolysis - мікроангіопатична гемолітична анемія; elevatijn of liver enzymes
- 28. HELLP- синдром Біль, нудота, блювота.
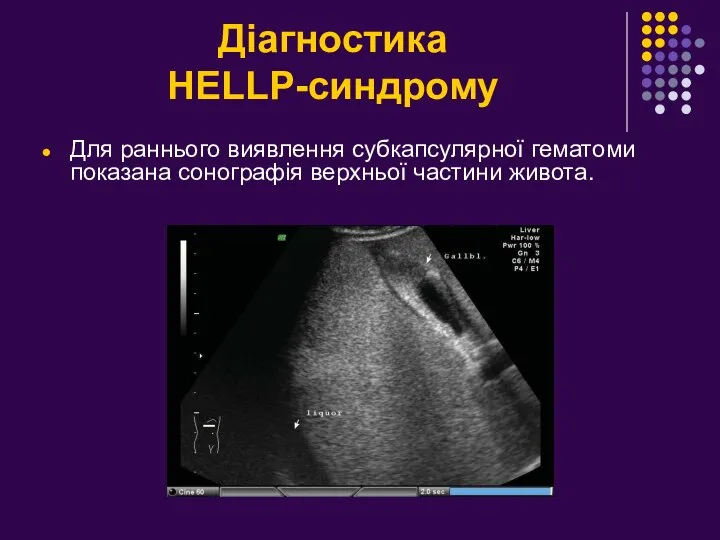
- 29. Діагностика HELLP-синдрому Для раннього виявлення субкапсулярної гематоми показана сонографія верхньої частини живота.
- 30. HELLP-синдром При зрілій шийці матки і відсутності протипоказань до самостійних пологів екстрене родорозрішення проводиться через природні
- 32. Скачать презентацию




















 Физиологические механизмы и функции эмоций
Физиологические механизмы и функции эмоций Свищи поджелудочной железы
Свищи поджелудочной железы Невербальное общение
Невербальное общение Инфекциялық эндокардит
Инфекциялық эндокардит Делірії та депресії у людей похилого та старечого віку
Делірії та депресії у людей похилого та старечого віку Интенсивная терапия инфекционно-токсического (септического) шока у детей
Интенсивная терапия инфекционно-токсического (септического) шока у детей Препараты ингибиторов TNF-α (ФНО-α) в лечении больных псориазом
Препараты ингибиторов TNF-α (ФНО-α) в лечении больных псориазом Доклад по гинекологии. Тема Гонорея
Доклад по гинекологии. Тема Гонорея Лейкозы ОЛЛ и ОМЛ, ОПЛ
Лейкозы ОЛЛ и ОМЛ, ОПЛ Остеосинтез - операции на костях
Остеосинтез - операции на костях Elrazi university
Elrazi university Негізгі психопатологиялық синдромдар
Негізгі психопатологиялық синдромдар Темперамент. Понятие темперамента
Темперамент. Понятие темперамента Укладка для оказания неотложной помощи: от проекта к практике
Укладка для оказания неотложной помощи: от проекта к практике Моноклональные гаммапатии
Моноклональные гаммапатии Адаптация спортсменов к выполнению специфических статических нагрузок
Адаптация спортсменов к выполнению специфических статических нагрузок Юридические аспекты сердечно-легочной реанимации
Юридические аспекты сердечно-легочной реанимации Вегетативная нервная система и синдромы поражения
Вегетативная нервная система и синдромы поражения ДДҰ бойынша эпидемиологиялық қадағалау
ДДҰ бойынша эпидемиологиялық қадағалау Иммуноглобулины. Антитела
Иммуноглобулины. Антитела Общепатологические процессы
Общепатологические процессы Порядок и особенности ветеринарно-санитарной экспертизы туш и органов животных при лептоспирозе
Порядок и особенности ветеринарно-санитарной экспертизы туш и органов животных при лептоспирозе Каренская Олеся Анатольевна гинеколог-онколог
Каренская Олеся Анатольевна гинеколог-онколог Вирусные заболевания человека
Вирусные заболевания человека История преподавания психологии в высшей школе. Методы обучения психологии
История преподавания психологии в высшей школе. Методы обучения психологии Муковисцидоз
Муковисцидоз Острый и хронический гломерулонефрит
Острый и хронический гломерулонефрит Situația epidemiologică privind infecția covid-19
Situația epidemiologică privind infecția covid-19