Содержание
- 2. Сепсис – опасная для жизни дисфункция внутренних органов, вызванная нарушением регуляции ответа организма на инфекцию Септический
- 3. Эпидемиология сепсиса В мире ежегодно сепсис диагностируется у 15-19 млн В США (2008 г.) - 1,1
- 4. СЕПСИС попытки решения проблемы ПРИЧИНЫ НЕУДАЧ Разные патогены Различный «фоновый статус» больных Демографические и социальные факторы
- 5. Факторы, способствующие развитию сепсиса Иммунная недостаточность ВИЧ-инфекция наркомания бесконтрольное использование антибиотиков цитостатическая терапия ухудшение экологии Резистентные
- 6. Проблемы сепсиса Инфекция часто остается не доказанной Доказанная инфекция не коррелирует с течением процесса/летальностью Гр (-)
- 7. Классификация Тонзилогенный Отогенный Одонтогенный Ангиогенный Раневой и др. По локализации очага По этиологии Бактериальный (95%): Гр
- 8. Характер инфекционного возбудителя Грам (-) – 25-30% E. Coli 9-27% Pseudomonas aeruginosa 8-15% Klebsiella pneumonia 2-7%
- 9. Этиология сепсиса
- 10. Проблемы инфектологии Метициллинрезистентные St. Aureus Мультирезистентные Str. Epidermaticus Высокорезистентные стафилококки Мультирезистентная Гр (-) флора Микобактерии Грибковая
- 11. Патогенез сепсиса Грамнегативный сепсис: быстрое развитие ПОН, более высокая (> 2 р) летальностью в популяции Грампозитивный
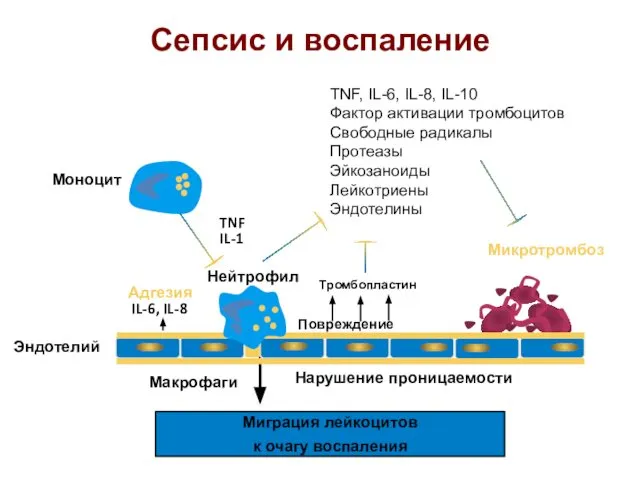
- 12. Сепсис и воспаление Нарушение проницаемости
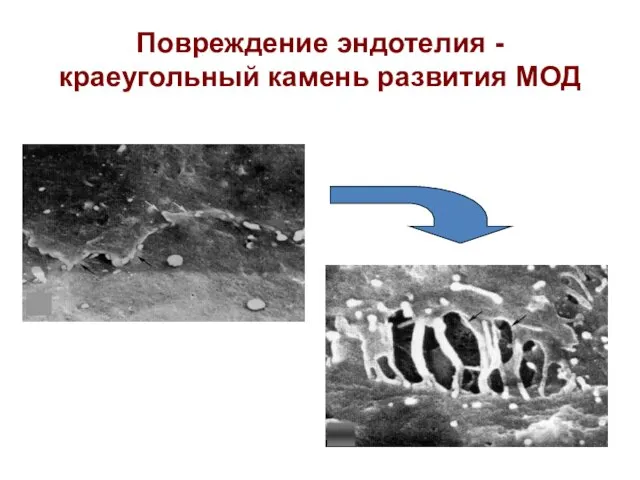
- 13. Повреждение эндотелия - краеугольный камень развития МОД
- 14. Формы клинического течения сепсиса Острейший (молниеносный) – 1- 3 дня Острый – до 4 нед. Подострый
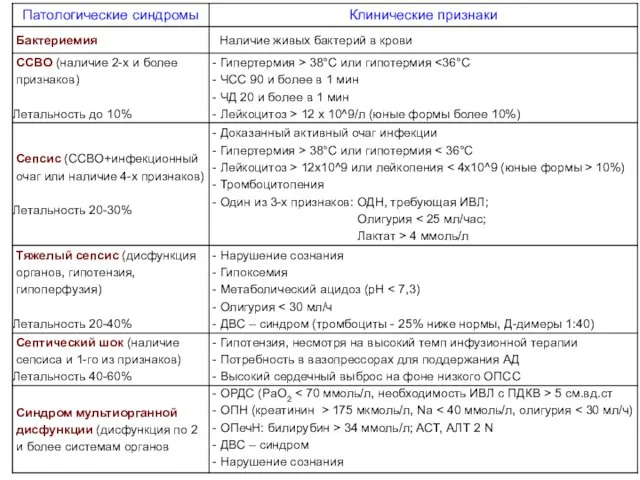
- 15. Классификация сепсиса (Bone R.C.) Бактериемия Синдром системного воспалительного ответа (ССВО/SIRS) Сепсис Тяжелый сепсис Септический шок Синдром
- 17. Бактериемия Наличие живых бактерий в крови: сепсис – 17%; тяжелый сепсис – 25%; септический шок –
- 18. Однократное или кратковременное выделение микробов из крови (бактеремия) возможно при многих несептических заболеваниях
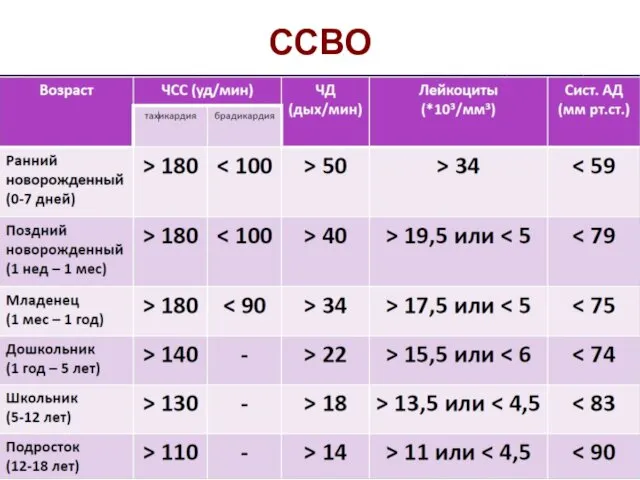
- 20. ССВО
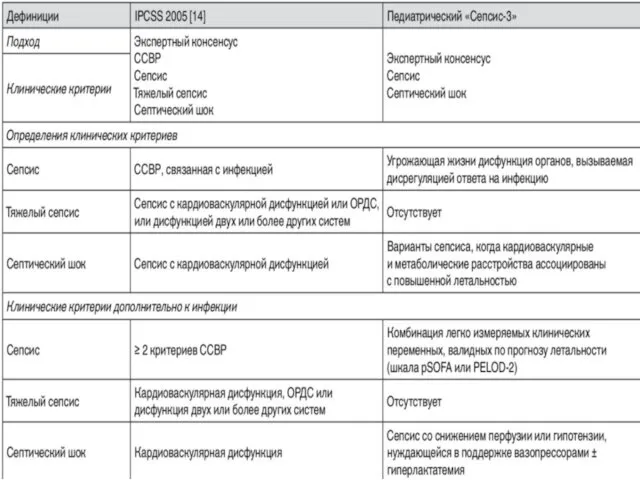
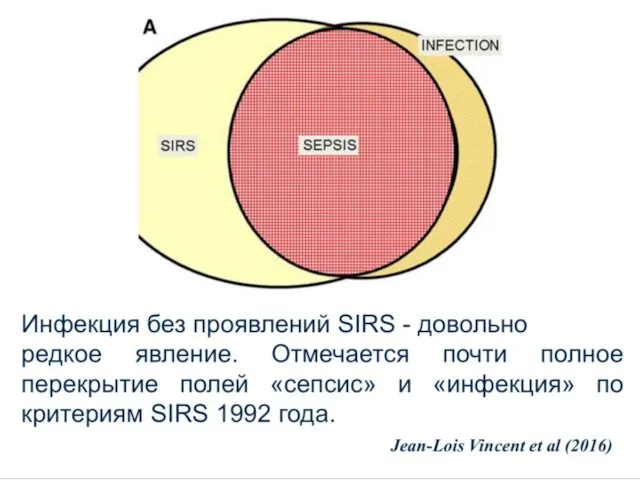
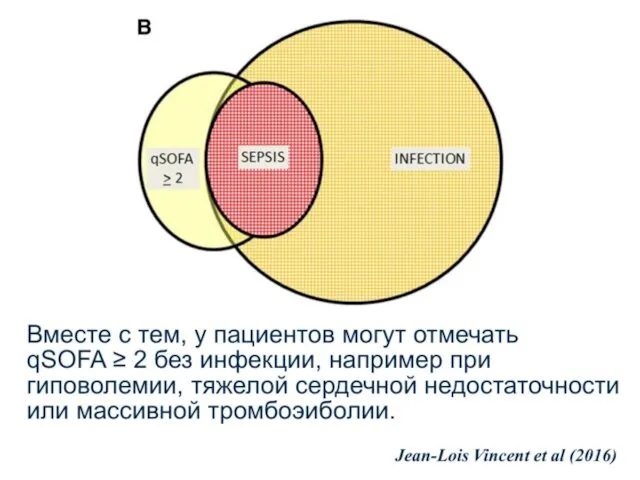
- 32. Новая дефиниция и терминология сепсиса
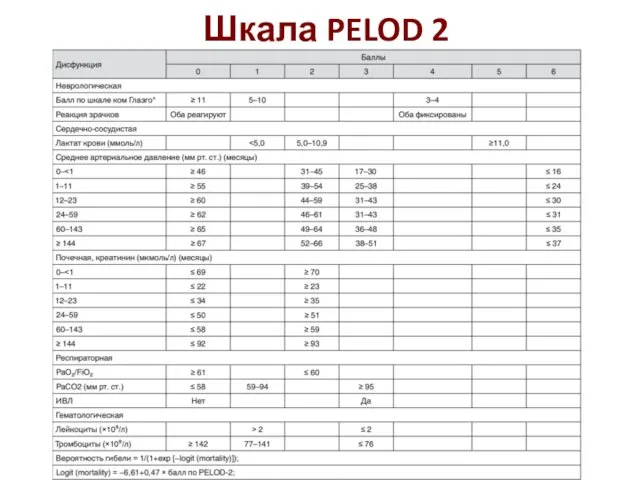
- 33. Шкала PELOD 2
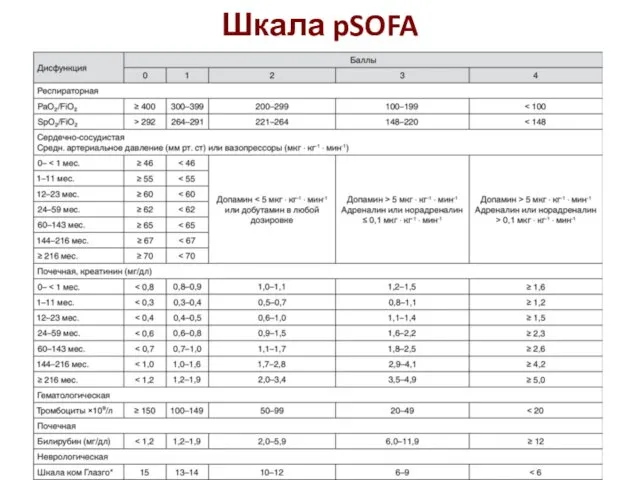
- 34. Шкала pSOFA
- 35. Диагностические критерии сепсиса тяжесть; ацикличное течение; прогрессирующее ухудшение; нарастающая анемизация; неправильная лихорадка с повторными ознобами и
- 36. Особенности сепсиса у детей Эпидемиология • Смертность при сепсисе ниже в педиатрической практике (8,9-10%), чем во
- 37. Проявления • Больший объем внеклеточной жидкости увеличивает риск развития гиповолемического шока • Ограниченный резерв ЧСС по
- 38. Предрасполагающие факторы • врожденные заболевания обмена веществ, врожденные пороки сердца, внутриутробные инфекции Ранняя диагностика и лечение
- 40. Факторы, способствующие развитию неонатального сепсиса Недоношенность - риск одинаков как для развития раннего так и позднего
- 41. Лабораторная диагностика Определение группы крови, резус-фактора Общий анализ крови с лейкоформулой Лактат плазмы крови С-реактивный белок
- 42. Дополнительные методы исследования ЭКГ УЗИ Рентгенография Дополнительные диагностические мероприятия, зависящие от особенностей клинической ситуации Консультация профильных
- 43. Требования к бактериологическому исследованию крови и/или контаминированных жидкостей до начала антимикробной терапии или за 1 час
- 44. питательные среды: сахарный бульон, среда Тароцци, мясопептонный бульон, асцит-агар; использование сред промышленного производства и автоматических анализаторов
- 45. Задачи интенсивной терапии Восстановление адекватной тканевой перфузии Нормализация клеточного метаболизма Коррекция расстройств гомеостаза Снижение концентрации медиаторов
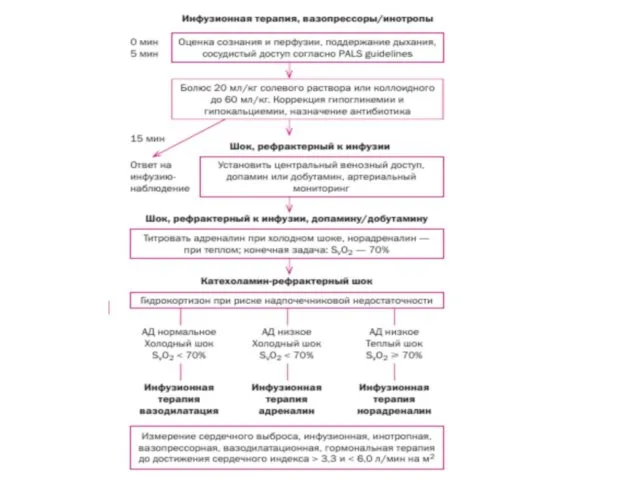
- 46. Интенсивная терапия сепсиса Антибактериальная терапия Адекватная оксигенация (О2, ИВЛ) Инфузионная терапия Инотропная терапия и вазоактивные препараты
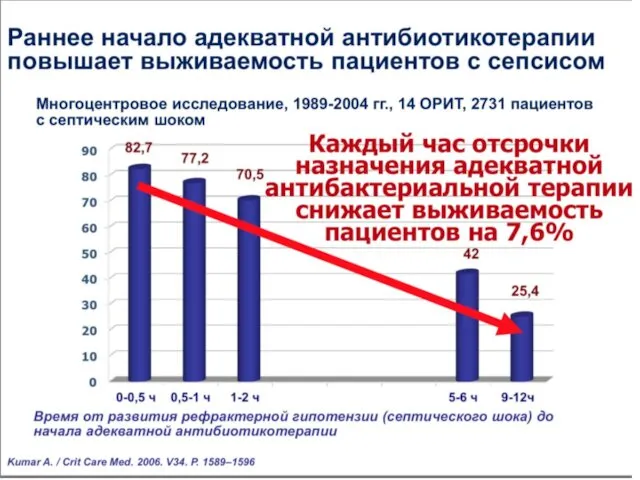
- 47. Антибактериальная терапия Ранее назначение а/б терапии: в течение 1-го часа как при сепсисе, так и при
- 49. Показания к комбинированной антибактериальной терапии Тяжелые госпитальные инфекции, сепсис, септический шок Тяжелые инфекции на фоне нейтропении
- 50. Факторы, влияющие на выбор и режим эмпирической антибактериальной терапии Спектр предполагаемого возбудителя в зависимости от локализации
- 51. Антибактериальная терапия сепсиса с неустановленным первичным очагом При высоком риске MRSA целесообразно присоединения ванкомицина или линезолида
- 53. Критерии смены антибиотиков Клиническая неэффективность в течение 48-72 часов Возникновение нежелательных реакций Высокая потенциальная токсичность
- 54. Инфузионная терапия инфузионные р-ры: соотношение коллоидов к кристалоидам 2:1, 1:1 кристаллоидные растворы - препараты выбора в
- 55. Инотропная и вазопрессорная терапия Норадреналин 0,05-0,1 мкг/кг/мин (препарат выбора) в качестве первого вазопрессора Добавление адреналин 0,05-0,1
- 57. Кристаллоиды Опасности: гиперволемия (перегрузка миокарда); гипергидратация малого круга кровообращения; тканевой отек
- 58. Показания к терапии ГКС Начальная стадия септического шока при одномоментном массивном поступлении инфекта в кровь Септический
- 59. Гемотрансфузия Трансфузия эритроцитов при Hb Не рекомендуется применение СЗП для коррекции лабораторных показателей свертываемости при отсутствии
- 60. Поддерживающая терапия ИВЛ при СОПЛ/ОРДС Седатация, обезболивание и нейромышечная блокада Контроль гликемии в/в введением инсулина каждые
- 61. Экстракорпоральная детоксикация Плазмаферез - в первые 6 ч. шока, 30-40 мл/кг Гемофильтрация – объем УФ >
- 62. Нутритивная поддержка энергетическая ценность питания 25–30 ккал на 1 кг массы тела в сутки белки 1,3–2,0
- 63. Дифференциальная диагностика Тифо-пратифозные заболевания Генерализованная форма сальмонеллеза Бруцеллез Лептоспироз Малярия Риккетсиозы Хронические гнойно-септические заболевания Неспецифические заболевания
- 64. Профилактика Обучение персонала Эпидемиологический контроль Прерывание механизмов передачи инфекции Предупреждение переноса бактерий персоналом Ограничение использования препаратов,
- 65. Использование высококачественных одноразовых расходных материалов в ОРИТ (дыхательные фильтры, контуры, эндотрахеальные и трахеостомические трубки)
- 66. Максимальное предупреждение передачи внутрибольничной инфекции пациенту Санация трахеи без прерывания ИВЛ Специальные катера (риск травмы слизистых)
- 68. Скачать презентацию






















































 Ангиографические установки. Виды контрастных веществ. Расчет доз облучения. Методы защиты
Ангиографические установки. Виды контрастных веществ. Расчет доз облучения. Методы защиты Бизнес-план общества с ограниченной ответственностью ИсидаФарм 110
Бизнес-план общества с ограниченной ответственностью ИсидаФарм 110 Скелет и мышцы нижней конечности. Лекция 7
Скелет и мышцы нижней конечности. Лекция 7 Клінічна фармакологія бета-лактамних антибіотиків
Клінічна фармакологія бета-лактамних антибіотиків Лейкоцитозы и лейкопении. Патофизиология крови
Лейкоцитозы и лейкопении. Патофизиология крови Естественное вскармливание
Естественное вскармливание История белого медицинского халата
История белого медицинского халата Психическое развития детей с нарушениями интеллекта. (Лекция 4)
Психическое развития детей с нарушениями интеллекта. (Лекция 4) Острый гематогенный остеомиелит у детей
Острый гематогенный остеомиелит у детей Проводящая система сердца
Проводящая система сердца Жатырдан тыс жүктілік. Лапороскопиялық және лапаротомиялық ем
Жатырдан тыс жүктілік. Лапороскопиялық және лапаротомиялық ем Вегетарианство
Вегетарианство Методы и способы обезболивания в стоматологии. Инструментарий для проведения местной анестезии
Методы и способы обезболивания в стоматологии. Инструментарий для проведения местной анестезии Лучевая диагностика заболеваний сердечно-сосудистой системы
Лучевая диагностика заболеваний сердечно-сосудистой системы Лекция 10. Наркотические анальгетики
Лекция 10. Наркотические анальгетики Поздние гестозы
Поздние гестозы Причины ухудшения зрения у первокурсников Медицинского института СВФУ
Причины ухудшения зрения у первокурсников Медицинского института СВФУ Психические процессы, свойства, состояния
Психические процессы, свойства, состояния Балалардағы микопалазмалық инфекция
Балалардағы микопалазмалық инфекция Тематика заданий по психотехнологии. Психотехнологии в образовании
Тематика заданий по психотехнологии. Психотехнологии в образовании Инфаркт миокарда
Инфаркт миокарда Трансплантация сердца
Трансплантация сердца Фиброгастродуоденоскопия
Фиброгастродуоденоскопия Методические особенности организации обратной связи
Методические особенности организации обратной связи Возрастные особенности рентгеноанатомии тазобедренного сустава, рентгендиагностика дисплазии тазобедренного сустава
Возрастные особенности рентгеноанатомии тазобедренного сустава, рентгендиагностика дисплазии тазобедренного сустава ЭМ - технология. Биосанация жилых помещений и повышение иммунитета
ЭМ - технология. Биосанация жилых помещений и повышение иммунитета Nervus opticus көру нерві, сезімтал
Nervus opticus көру нерві, сезімтал Основні типи рентгенівських апаратів, металодетектори та приладів контролю радіаційного випромінювання
Основні типи рентгенівських апаратів, металодетектори та приладів контролю радіаційного випромінювання