Содержание
- 2. План лекции 1.Коды МКБ -10 2. Факторы риска развития ГВЗ в акушерстве 3. Послеродовой сепсис 4.Септический
- 3. Коды МКБ-10 А41.9 Септицемия неуточненная А48.3 Синдром токсического шока О08.0 Инфекция половых путей и тазовых органов
- 4. Факторы риска ГВЗ Возраст менее 20 и более 40 лет, Большой паритет родов, Мертворождение в анамнезе,
- 5. инфекции генитального тракта, Многоплодие ВИЧ инфекция, Грипп, Хр. сердечная , печеночная недостаточность, Системная красная волчанка
- 6. Хориоамнионит Наиболее часто встречается у беременных при разрыве плодных оболочек. Клиника : лихорадка , Тахикардия у
- 7. Лабораторное исследование бактериологический посев амниотической жидкости и посев материнской крови . Неотложная помощь на догоспитальном этапе:
- 8. Эндометрит Симптомы: Повышение температуры тела 38 и выше, Тазовая боль или болезненная матка при пальпации, выделения
- 9. Помощь на догоспитальном этапе 1 Оценить состояние больной 2. Вызвать бригаду скорой помощи и срочно госпитализировать
- 10. Клинические формы эндометрита Классическая -1-5 сут после родов, Стертая возникает позднее 5-7 сут после родов Эндометрит
- 11. Цели лечения Элиминация ( устранение) микроорганизма, Купирование инфекционно-воспалительного процесса, Предупреждение осложнениний , Клиническое выздоровление, Сохранение репродуктивной
- 12. Консервативное лечение Основной компонент: антибактериальная терапия. Монотерапия: ингибитозащищенные пенициллины- в/в амоксициллин/клавуналовая кислота 1,2г каждые 8 час
- 13. Комбинированная а/б терапия: Клиндамицин 0,6-0,9г каждые 8 час в/в + Цефтриаксон, + аминогликозиды; Профилактика кандидоза: флуконазол
- 14. Эфферентные методы лечения При тяжелом эндометрите: гемосорбция, плазмаферез, лазерное облучение крови, озонотерапия. Хирургическое лечение- санация матки
- 15. Акушерский перитонит Классификация : По характеру проникновения инфекции в брюшную полость- Первичный, вторичный, третичный . По
- 16. Клинические стадии течения перитонита Реактивная фаза: длительность 24 ч; характерны местные признаки, болевой синдром, напряжение мышц
- 17. Терминальная фаза ( полиорганной недостаточности): длительность более 7 час. Прогрессирование перитонеального сепсиса. Помощь на догоспитальном этапе
- 18. Диагностика ОАК ( Лейкоцитоз или лейкопения,нейтрофилез со сдвигом влево, прогрессирующая анемия, тромбоцитопения) Биохим анализ ( нарушение
- 19. Рекомендуется УЗИ органов брюшной полости, малого таза ( определение наличия свободной жидкости), УЗИ почек Рентгенологическое исследование
- 20. Дифференциальная диагностика Рекомендуется в реактивной стадии: с тяжелой формой эндометрита, с острым гнойным пиелонефритом, с почечной,
- 21. Лечение в реанимации или ПИТ Форма помощи носит неотложный характер. Терапию проводят в три этапа: 1.
- 22. 1. Предоперационная подготовка Рекомендуется в течение 1,5 – 2 часов: Декомпрессия желудка с помощью назогастрального зонда,
- 23. 2. Хирургическое лечение Лапаротомия или релапаротомия с экстирпацией матки с трубами, санацией и дренированием брюшной полости
- 24. 3. Послеоперационный период Антибактериальная терапия, коррекция метаболических нарушений, Инфузионно- трансфузионная, детоксикационная, десенсибилизирующая, коррекция нарушений гемостаза и
- 25. При установлении диагноза акушерского перитонита проводят а/б терапию средствами широкого спектра действия , после идентификации возбудителя
- 26. Монотерапия а/б: Карбопенемы (меропенем) Комбинированная терапия а/б: Цефалоспорины III поколения + Аминогликозиды + Линкозамины Или Защищенные
- 27. Симптоматическая терапия Профилактика кандидоза ( Флуконазол 150мг в/в однократно каждые 7 дней, Инфузионная терапия, Антигистаминные препараты,
- 28. Сепсис -угрожающая жизни органная дисфункция, причиной которой является дизрегуляторный ответ организма на инфекцию. Органная дисфункция –
- 29. Шкала SOFA Оцениваются в баллах от 0 до 4 следующие признаки: Дыхание Коагуляция ( тромбоциты- норма
- 30. Шкала qSOFA ( quick SOFA) упрощенная шкала для быстрой оценки на догоспитальном этапе и вне палаты
- 31. Этиология послеродового сепсиса В большинстве случаев сепсис вызван бета - гемолитическим стрептококком или кишечной палочкой -
- 32. Критерии сепсиса Подозрение на инфекцию или документально подтвержденная инфекция; Органная дисфункция ( оценка 2 балла и
- 33. Исследования при подозрении на сепсис 1.Посев крови до назначения а/б 2.А/б назначают, не дожидаясь результата посева
- 34. Принципы лечения сепсиса Ранняя целенаправленная терапия ! Санация очага инфекции в первые 6-12 ч после диагностики
- 35. Операция: нижнесрединная лапаротомия, экстирпация матки с трубами, дренирование бр. полости ч/з 2 подвздошные обл. и ч/з
- 36. Септический шок сепсис, в сочетании с необходимостью проведения терапии вазопрессорами для подъема АД. АД ср. =65
- 37. Терапия септического шока 1.Оценка АД, ЧСС, ЧДД, Т°С , сатурации, оценка диуреза. 2.Адекватный венозный доступ. 3.В/в
- 38. Перевод на ИВЛ при: нарушении сознания, судорожном синдроме, острой дыхательной или сердечно - сосудистой недостаточности.
- 39. 5. При отсутствии эффекта от инфузионной терапии (30 мл/кг) необходимо вводить вазопрессоры: норадреналин 0,1-0,3 мкг/кг/мин. адреналин
- 40. В/в а/бактериальная терапия должна начаться в первый час от момента установления диагноза СШ и сепсиса. Компоненты
- 41. Когда необходимо решить вопрос об удалении матки? Решается коллегиально ! Помимо матки не выявлено других очагов
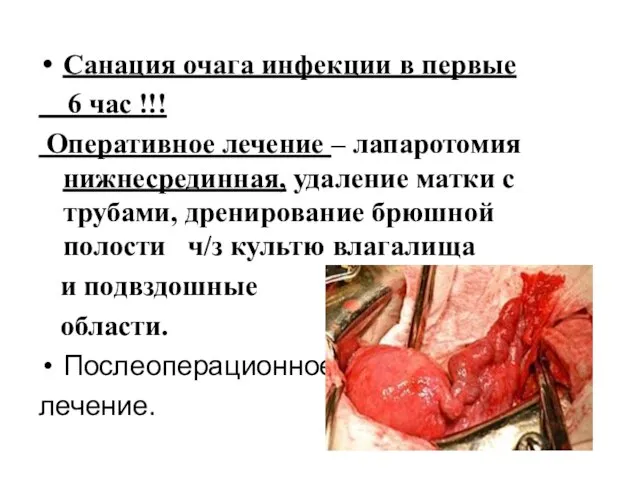
- 42. Санация очага инфекции в первые 6 час !!! Оперативное лечение – лапаротомия нижнесрединная, удаление матки с
- 44. Профилактика послеродовых ГВЗ Диагностика и лечение инфекций мочевыводящих путей, анемии и расстройств питания, сахарного диабета, ИППП
- 45. Строгое соблюдение асептики (обработка рук, стерилизация инструментария, применение индивидуальных стерильных комплектов на роды). Выбор антисептика при
- 46. Соблюдение стерильности в операционной и родовом зале. Избегать необоснованной катетеризации мочевого пузыря и необоснованной эпизиотомии. Профилактическое
- 48. Рекомендуемая литература Септические осложнения в акушерстве. Федеральные клинические рекомендации (протокол лечения) МЗ РФ. - М.-2017. Акушерский
- 49. Ситуационная задача 1 Родильница 26 лет выписана из послеродового отделения на 4-е сутки после родов. В
- 50. Объективно: Т- 38°С, ЧСС= 86 в мин., АД 120 / 80 мм рт. ст. Со стороны
- 51. 1. Диагноз: Острый послеродовой эндомиометрит неуточненной этиологии. Обоснование диагноза: - 3-ьи сутки после осложненных родов, -
- 52. 3. Методы обследования УЗИ гинекологическое , бактериоскопическое ( мазок на ИППП), бактериологическое исследование ( посев), ОАК,
- 53. Тактика ведения При наличии остатков плацентарной ткани: Провести предоперационную подготовку - инфузионная, а/б терапия в/в. И
- 54. Ситуационная задача №2 Участковый врач терапевт ЦРБ обслуживает вызов на дому. Родильница на 8 сутки после
- 55. Родильница жалуется на общую слабость, озноб, боль внизу живота. Температура тела 39,0, пульс 110 в минуту,
- 56. Диагноз Эндомиометрит после КС. Перитонит. Сепсис. Септический шок. Д-з выставлен на основании ОАА, КС по поводу
- 57. Тактика Сообщить в ЦРБ в гинекологическое отд. (диагноз), вызвать врача акушера-гинеколога, анестезиолога в ЦРБ. Вызвать машину
- 59. Скачать презентацию





















































 Вирусные диареи. Диагностика ротавирусной инфекции в практике врача-педиатра
Вирусные диареи. Диагностика ротавирусной инфекции в практике врача-педиатра Ана мен баланың қауіпсіздігі
Ана мен баланың қауіпсіздігі Гиперандрогения (часть 2)
Гиперандрогения (часть 2) Синдромы скопления жидкости и воздуха в плевральной полости, утолщения плевральных листков
Синдромы скопления жидкости и воздуха в плевральной полости, утолщения плевральных листков Ішек иерсиниозы кезіндегі шаралардың стандарттары және алгоритмдері
Ішек иерсиниозы кезіндегі шаралардың стандарттары және алгоритмдері Заболевания органов кровообращения
Заболевания органов кровообращения Мышечная ткань. Нервная ткань. (Лекция 4)
Мышечная ткань. Нервная ткань. (Лекция 4) Инфекционно-воспалительная заболеваемость в акушерстве
Инфекционно-воспалительная заболеваемость в акушерстве Лечебная физкультура (ЛФК)
Лечебная физкультура (ЛФК) Современные достижения генетики
Современные достижения генетики Лечение металкогольных психозов и методы интенсивной терапии в наркологии
Лечение металкогольных психозов и методы интенсивной терапии в наркологии Пациент и его самореализация, права и свободы (часть 1)
Пациент и его самореализация, права и свободы (часть 1) Птеригиум (крыловидная плева) на слизистой оболочке глаза
Птеригиум (крыловидная плева) на слизистой оболочке глаза Отек головного мозга
Отек головного мозга Клиническая фармакология лекарственных средств, влияющих на гемостаз
Клиническая фармакология лекарственных средств, влияющих на гемостаз Экстрагенитальная патология
Экстрагенитальная патология Суррогаттылықтың тарихы
Суррогаттылықтың тарихы Расстройства личности (психопатии)
Расстройства личности (психопатии) Интенсивная терапия при ОДН. Алгоритм диагностики и ИТ при острых стенозирующих ларинготрахеитах, бронхиолите
Интенсивная терапия при ОДН. Алгоритм диагностики и ИТ при острых стенозирующих ларинготрахеитах, бронхиолите Антибиотики, нарушающие синтез белка и нуклеиновых кислот, нарушающие проницаемость цитоплазматической мембраны
Антибиотики, нарушающие синтез белка и нуклеиновых кислот, нарушающие проницаемость цитоплазматической мембраны Комплексная система очищения организма от компании Сибирское здоровье
Комплексная система очищения организма от компании Сибирское здоровье Технические средства обеспечения доступности для инвалидов объектов социальной инфраструктуры
Технические средства обеспечения доступности для инвалидов объектов социальной инфраструктуры Zaburzenia oddychania
Zaburzenia oddychania Санатории и курорты Израиля
Санатории и курорты Израиля Влияние электромагнитных волн на человека
Влияние электромагнитных волн на человека Точечный массаж
Точечный массаж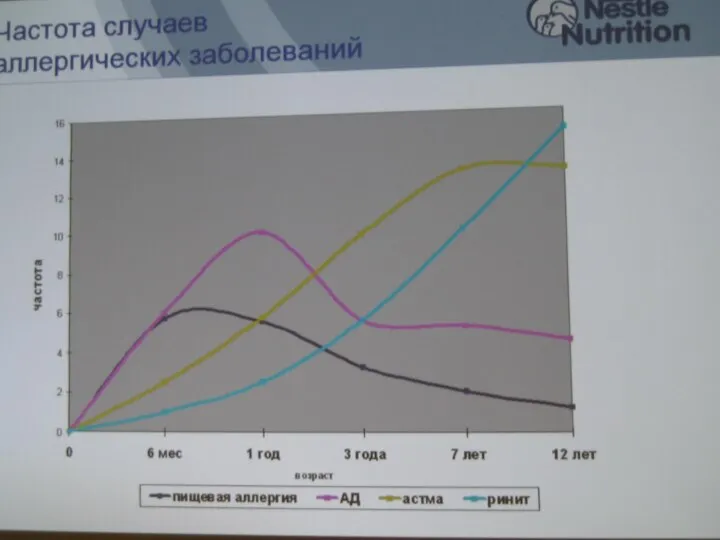 Частота случаев аллергических заболеваний
Частота случаев аллергических заболеваний Спонтанды пневмоторакс
Спонтанды пневмоторакс