Содержание
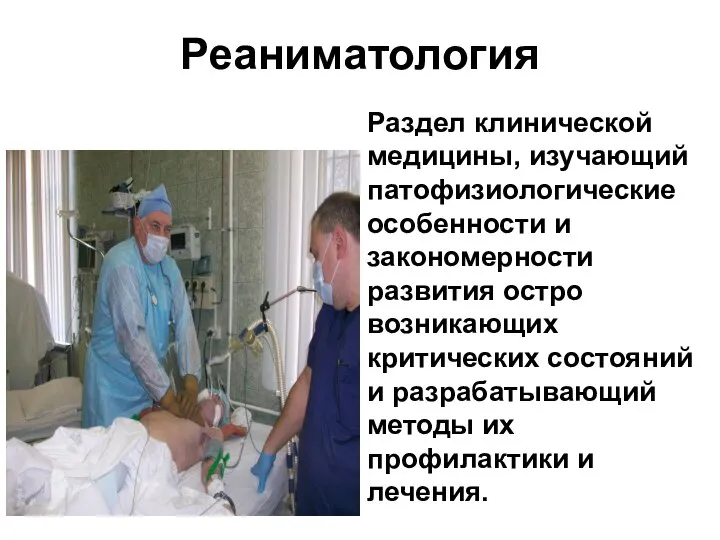
- 2. Реаниматология Раздел клинической медицины, изучающий патофизиологические особенности и закономерности развития остро возникающих критических состояний и разрабатывающий
- 3. ОСНОВОПОЛОЖНИКИ СОВРЕМЕННОЙ РЕАНИМАТОЛОГИИ - «Padre reanimatione» Владимир Александрович Неговский – родился в марте 1909 года в
- 4. Терминальные состояния (по В.А. Неговскому) Предагональное состояние Терминальная пауза Агония Клиническая смерть Отсутствие сознания Отсутствие самостоятельного
- 5. Терминальным называют состояние (ТС), при котором прогрессирующие функциональные и метаболические нарушения создают угрозу жизни больного. Патофизиологическая
- 6. Характеристика стадий ТС Преагональная стадия - дезинтеграция функций организма - тяжелые нарушения функций дыхания, кровообращения, ЦНС.
- 7. Агональная стадия: - выключение регулирующих функций коры головного мозга, - терминальный характер дыхания (типа Чейн-Стокса, Биота),
- 8. Клиническая смерть: Отсутствие сознания Отсутствие самостоятельного дыхания Отсутствие пульсации на магистральных артериях
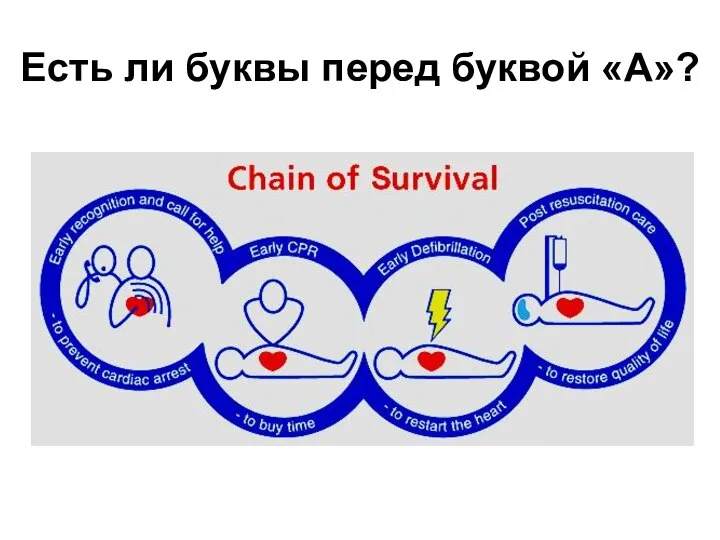
- 9. ЭТАПЫ СЛЦР по П. Сафару [1997] Стадия I − элементарное поддержание жизни A (air open the
- 10. Есть ли буквы перед буквой «А»?
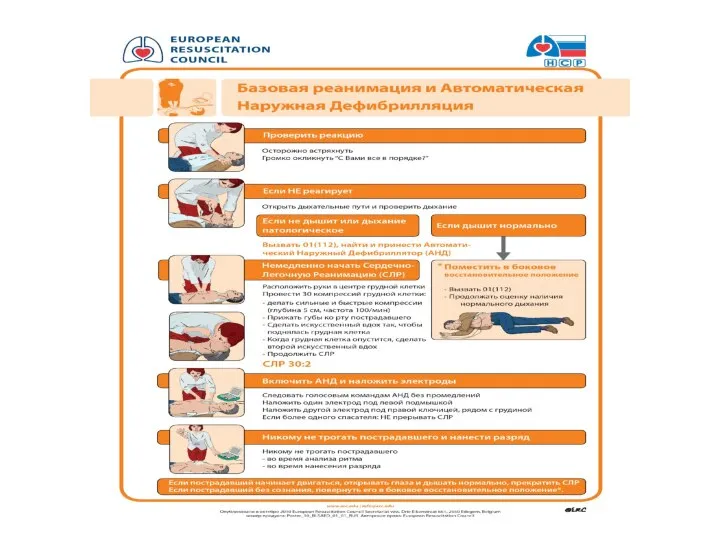
- 11. Первичный реанимационный комплекс Оценка обстановки Диагностика клинической смерти Базовая сердечно-легочная реанимация C-A-B 4. Три залога успеха
- 12. Паттерн CPR: Частота компрессий 100-120/мин Соотношение компрессий и дыханий 30:2 Глубина компрессии: 4см у новорожденных 5см
- 13. ПЯТЬ КЛЮЧЕВЫХ АСПЕКТОВ УСПЕШНОЙ СЛР Частота Глубина Декомпрессия Непрерывность Вентиляция
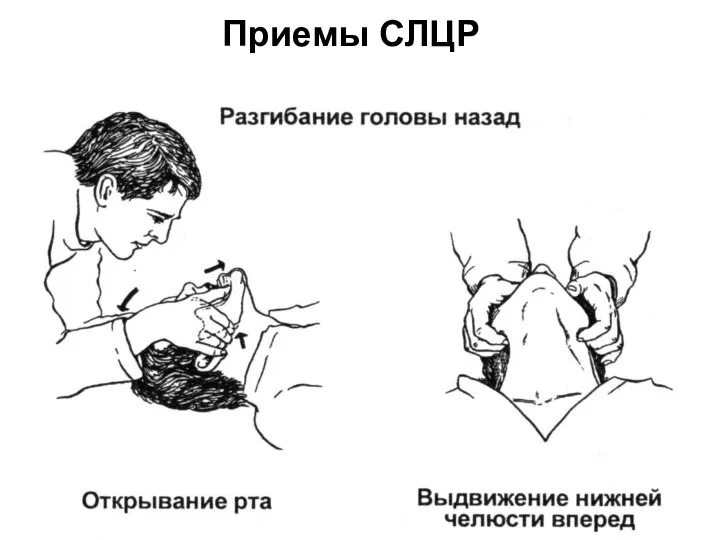
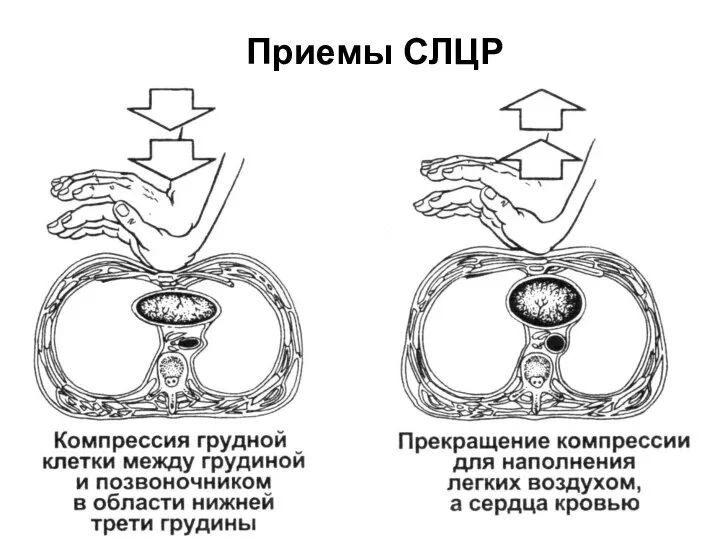
- 14. Приемы СЛЦР
- 16. Приемы СЛЦР
- 17. Первичный комплекс СЛЦР Закрытый массаж сердца с минимальными частотой и временем прерывания являются приоритетным при выполнении
- 18. Первичный комплекс СЛЦР Относительное максимальное давление достигается после 3-6 последовательных компрессий при закрытом массаже сердца при
- 19. Тактические ошибки при проведении первичного комплекса СЛЦР Задержка с началом СЛЦР. Отсутствие лидера, присутствие посторонних лиц.
- 20. Критерии адекватности проведения первичного комплекса СЛЦР Появление пульса на магистральных артериях, синхронного с компрессией грудной клетки.
- 21. Осмотр места и оценка безопасности – опасности нет
- 22. Оценка сознания – сознания нет
- 23. Оценка дыхания – дыхания нет
- 24. Оценка кровообращения – пальпация пульса на общей сонной артерии10 сек. – пульсация не прощупывается
- 25. Звонок в скорую. – скорая слушает. Что случилось? Адрес Один пострадавший Мужчина/женщина 20 лет Не дышит
- 26. А ДАЛЕЕ – С-А-В 30 компрессий с частотой 100-120 в мин. Руки в замок на центр
- 27. Расширенная СЛР ЭТАПЫ СЛЦР по П. Сафару [1997] D (drags and fluids intravenous lifeline administration) −
- 28. C-А-В в расширенной версии Поддержание дыхания и кровообращения с помощью аппаратуры различной степени сложности
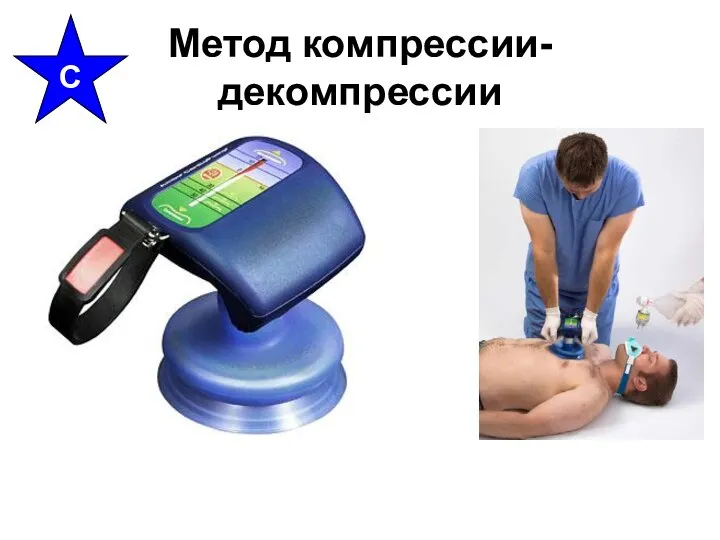
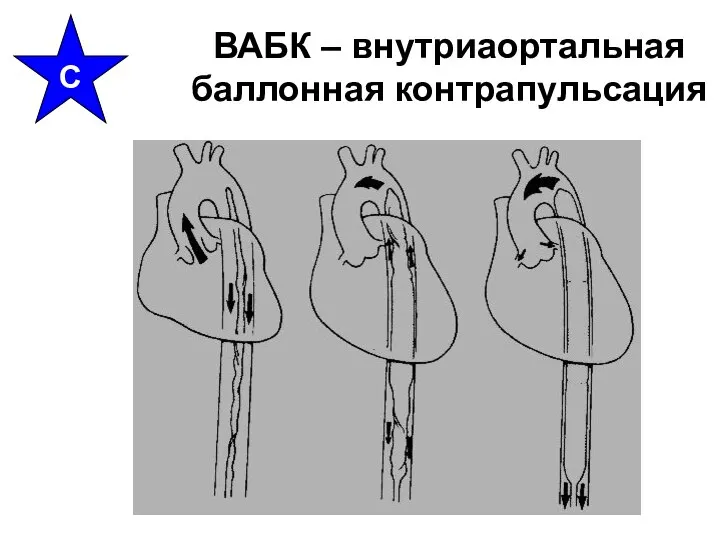
- 29. Поддержание кровообращения Закрытый массаж сердца Открытый массаж сердца Компрессия-декомпрессия Вставленная абдоминальная компрессия Вспомогательное кровообращение Внешняя электрокардиостимуляция
- 30. Метод компрессии-декомпрессии С
- 31. ВАБК – внутриаортальная баллонная контрапульсация С
- 32. Автоматическая компрессия С Может ли робот заменить человека?
- 33. Обеспечение проходимости дыхательных путей Тройной прием Сафара Воздуховод Гведела Ларингеальная маска Комбитъюб Интубация трахеи Коникотомия Recovery
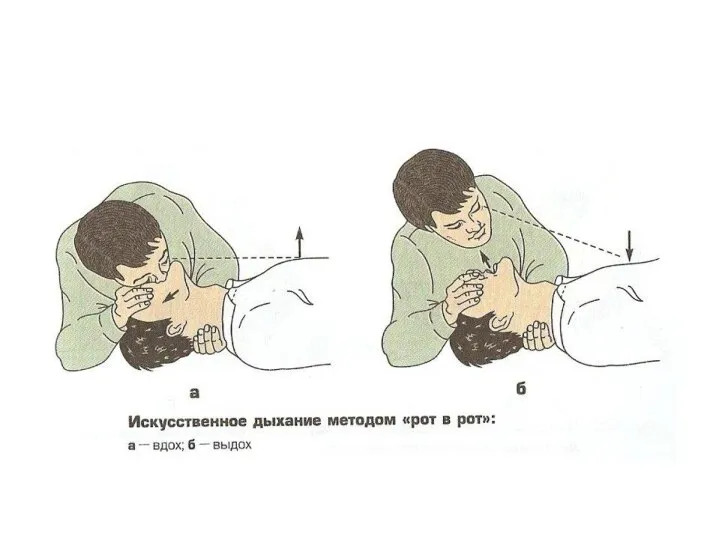
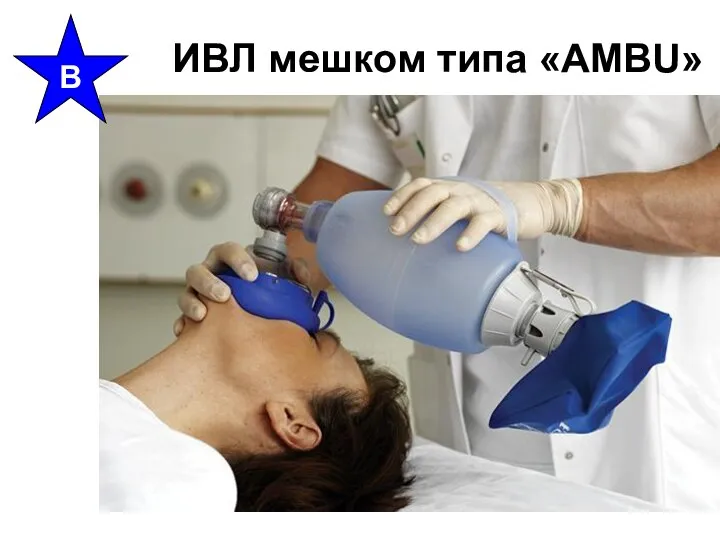
- 34. Обеспечение вентиляции легких Дыхание «рот в рот», «рот в нос» Дыхание через маску с нереверсивным клапаном
- 35. ИВЛ мешком типа «AMBU» B
- 36. D- drags, defferentation
- 37. Обратимые причины КС - 4H + 4T 1H – гипоксия 2H – гипо/ гиперкалиемия 3H –
- 38. DRAGS Обеспечение доступа для введения медикаментов и инфузионной терапии - периферическая или центральная вена эндотрахеальная трубка
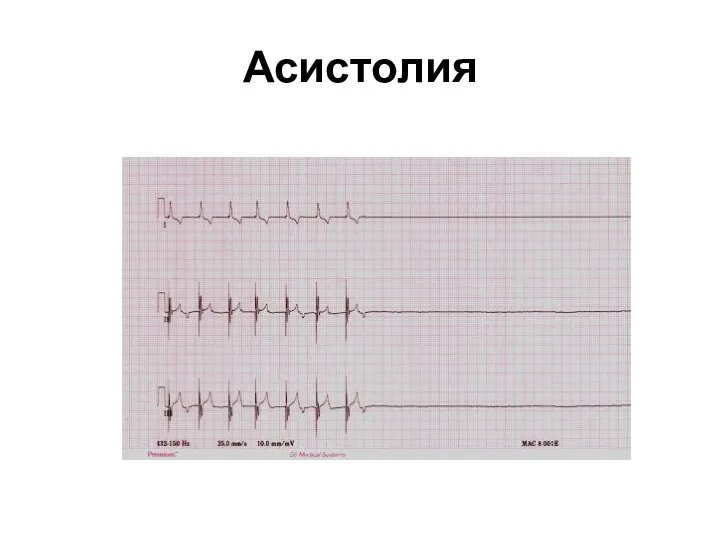
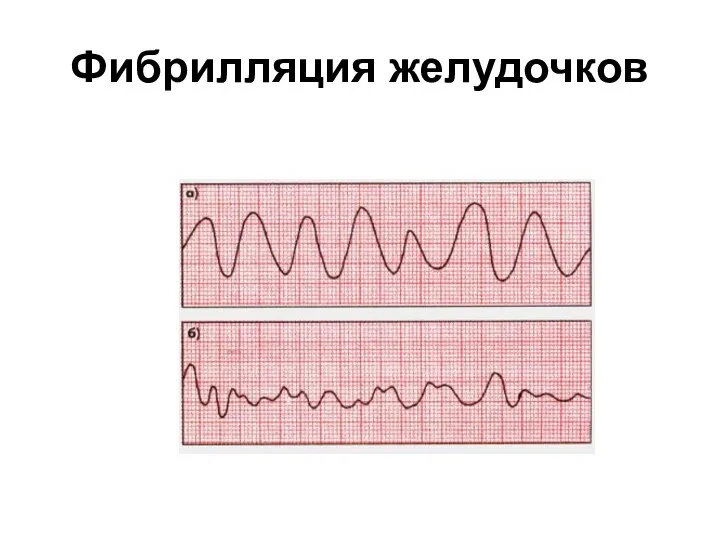
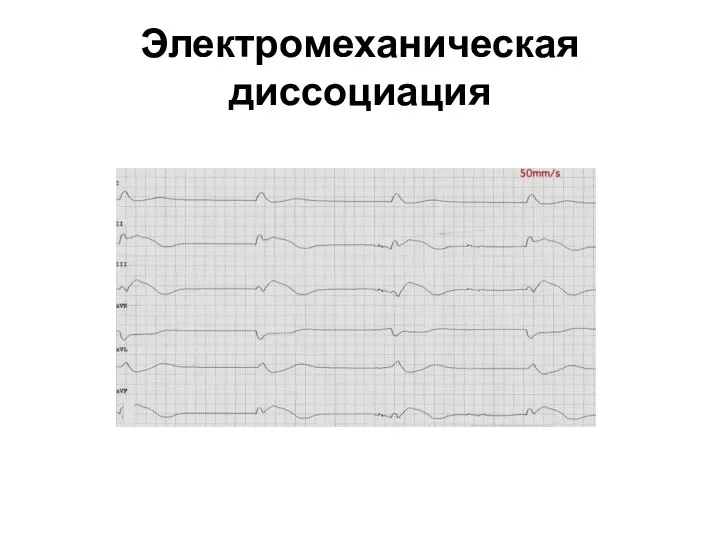
- 39. E – ЭКГ Формы остановки кровообращения: Асистолия (5-10%) Фибрилляция желудочков (75-85%) Электромеханическая диссоциация (5-10%)
- 40. Асистолия
- 41. Фибрилляция желудочков
- 42. Электромеханическая диссоциация
- 43. F – ФЖ самая частая причина КС Ранняя дефибрилляция достоверно повышает выживаемость Если доступен дефибриллятор –
- 44. Paul Maurice Zoll (1911 –1999) создатель первого серийно выпускаемого дефибриллятора, основатель компании Zoll Наум Лазаревич Гурвич
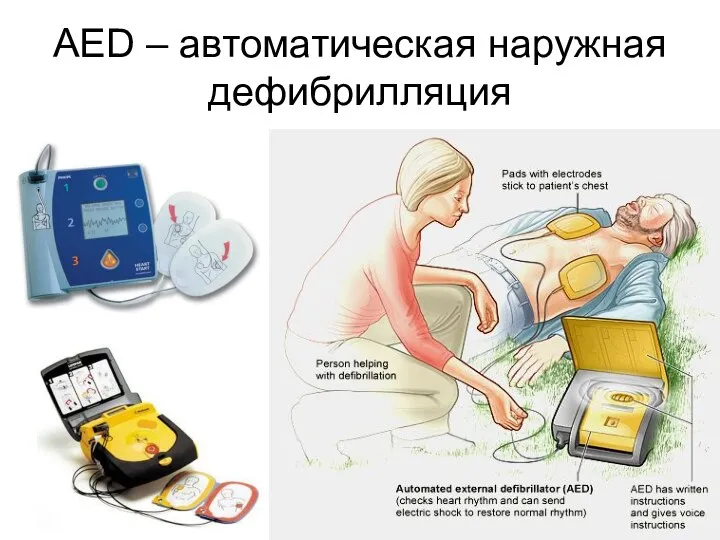
- 45. AED – автоматическая наружная дефибрилляция
- 46. Автоматические внешние дефибрилляторы Зарекомендовали себя с положительной стороны при размещении в самолетах и казино для использования
- 48. Расширенная реанимация при ФЖ ЭКГ МАССАЖ на фоне ИВЛ Разряд 200 кДж– массаж – оценка ЭКГ
- 49. Далее – пока сохраняется ФЖ Разряд – массаж/ИВЛ – Оценка ЭКГ – адреналин 1 мг, антифибрилляторное
- 50. Расширенная СЛР при асистолии Оценка ЭКГ МАССАЖ /ИВЛ Адреналин 1 мг, атропин 1 мг?? Эуфиллин?? ЭКС
- 51. Расширенная СЛР при ЭМД Оценка ЭКГ МАСCАЖ/ИВЛ Поиск устранимой причины причины (Тампонада, ТЭЛА, гиповолемия, пневмоторакс) Адреналин
- 52. ПОСТРЕАНИМАЦИОННАЯ БОЛЕЗНЬ Состояние, которое развивается после восстановления кровообращения и дыхания, является следствием гипоксии и вторичных нарушений
- 53. ПОСТРЕАНИМАЦИОННАЯ БОЛЕЗНЬ I стадия: 6-10 час − нестабильность всех функций: ДН (вентиляционная и паренхиматозная), НК, нарушение
- 54. ПОСТРЕАНИМАЦИОННЫЕ СОСУДИСТЫЕ НАРУШЕНИЯ Кислородная задолженность. Дефицит кислорода, возникающий во время ишемии, должен быть компенсирован в постишемическом
- 55. ПОСТРЕАНИМАЦИОННЫЕ СОСУДИСТЫЕ НАРУШЕНИЯ Синдром невосстановления кровотока (no-reflow) Устойчивая гипоперфузия, связанная с накоплением ионов кальция в гладких
- 56. ПОСТРЕАНИМАЦИОННЫЕ СОСУДИСТЫЕ НАРУШЕНИЯ Реперфузионный синдром. Кровоснабжение восстановлено, токсические вещества разносятся с током крови: Свободные радикалы, супероксидный
- 57. ИСХОДЫ ПРИ ВОССТАНОВЛЕНИИ КРОВООБРАЩЕНИЯ Самостоятельное дыхание и сознание, без неврологических нарушений. Самостоятельное дыхание, сознание или сопор,
- 58. НЕВРОЛОГИЧЕСКИЕ НАРУШЕНИЯ Кома (состояние угнетения ЦНС с утратой сознания, без самопроизвольного открывания глаз и рефлексов на
- 59. НЕВРОЛОГИЧЕСКИЕ НАРУШЕНИЯ Затороможенность. Ступор. Амнезия. Корковая слепота (поражение зрительной области коры). Судороги. Эпилептические припадки (большие и
- 60. КРИТЕРИИ ВЕГЕТАТИВНОГО СОСТОЯНИЯ Обширное повреждение головного мозга любой этиологии по данным анамнеза. Данные КТ или МРТ.
- 62. Скачать презентацию






![ЭТАПЫ СЛЦР по П. Сафару [1997] Стадия I − элементарное поддержание](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/672684/slide-8.jpg)













![Расширенная СЛР ЭТАПЫ СЛЦР по П. Сафару [1997] D (drags and](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/672684/slide-26.jpg)

























 Индекс тотального отбора Дж.Кроу
Индекс тотального отбора Дж.Кроу Классификация терпенов
Классификация терпенов Рак полового члена
Рак полового члена Лечение легочной гипертензии
Лечение легочной гипертензии Этиопатогенез истмико-цервикальной недостаточности
Этиопатогенез истмико-цервикальной недостаточности Рекомендации ESC/ERS по диагностике и лечению легочной гипертензии
Рекомендации ESC/ERS по диагностике и лечению легочной гипертензии Врачебные ошибки и ятрогении в деятельности медицинских работников
Врачебные ошибки и ятрогении в деятельности медицинских работников Кишечные инфекции
Кишечные инфекции Чесотка. Этиология и эпидемиология
Чесотка. Этиология и эпидемиология Хронический дакриоцистит
Хронический дакриоцистит Всемирная неделя иммунизации, 2019 г
Всемирная неделя иммунизации, 2019 г Орфанные болезни. Мышечная дистрофия Дюшенна
Орфанные болезни. Мышечная дистрофия Дюшенна Клиника острой лучевой болезни
Клиника острой лучевой болезни Кровеносная система. Заболевания кровеносной системы и их профилактика
Кровеносная система. Заболевания кровеносной системы и их профилактика Наркомании. Токсикомании
Наркомании. Токсикомании Лекция: Опухоли кровеносных и лимфатических сосудов
Лекция: Опухоли кровеносных и лимфатических сосудов Внебольничная пневмония
Внебольничная пневмония Қабыну. Ауыру. Оның құрылымы, механизмі, өткізу жолдары, ағзаның ауыру сезіміне реакциясы
Қабыну. Ауыру. Оның құрылымы, механизмі, өткізу жолдары, ағзаның ауыру сезіміне реакциясы Острый респираторный дистресс-синдром
Острый респираторный дистресс-синдром Коагулопатии в акушерской практике
Коагулопатии в акушерской практике Факторы риска развития вторичных иммунодефицитов у взрослых. Иммуномодулирующая терапия
Факторы риска развития вторичных иммунодефицитов у взрослых. Иммуномодулирующая терапия Как избежать соблазнов
Как избежать соблазнов Обезболивание родов
Обезболивание родов Биосинтез триацилглицеролов и глицерофосфолипидов. Обмен холестерола
Биосинтез триацилглицеролов и глицерофосфолипидов. Обмен холестерола Женское бесплодие
Женское бесплодие Протозойное заболевание, вызываемое Entamoeba histolytica
Протозойное заболевание, вызываемое Entamoeba histolytica Пиридоксин гидрохлорид
Пиридоксин гидрохлорид Составление алгоритмов оказания неотложной доврачебной помощи
Составление алгоритмов оказания неотложной доврачебной помощи