Содержание
- 2. Скарлатина (Scarlatina) – острое инфекционное заболевание вызываемое стрептококком группы А, передающее воздушно-капельным путем, характеризующееся лихорадкой, синдромом
- 3. Этиология. Возбудителем скарлатины является стрептококк группы А, способный продуцировать эритрогенный экзотоксин. Возбудитель скарлатины не отличается от
- 4. Эпидемиология. Источником инфекции являются больные скарлатиной и другими формами стрептококковой инфекции, а также носители СГА. Существенная
- 5. Основной путь передачи – воздушно-капельный. Возможен контактно-бытовой путь заражения через предметы и вещи, бывшие в употреблении
- 6. Заболеваемость повсеместно высокая, характерна очаговость в детских коллективах. Возрастная структура. Максимальная заболеваемость скарлатиной отмечается в возрастной
- 7. Патогенез. Входными воротами являются слизистые оболочки небных миндалин, иногда – поврежденная кожа (раневая или ожоговая поверхность),
- 8. Септический (или инфекционный) синдром патогенеза характеризуется воспалительными или некротическими изменениями в месте внедрения стрептококка. Воспаление вначале
- 9. Токсический синдром обусловлен в основном экзотоксином, который, попадая в кровь, вызывает лихорадку и симптомы интоксикации: нарушение
- 10. Аллергический синдром развивается с первых дней скарлатины, но достигает наибольшей выраженности на 2-3-й нед. болезни и
- 11. В патогенезе скарлатины происходит смена фаз вегетативной нервной деятельности: в начале заболевания наблюдается повышение тонуса симпатического
- 12. Классификация скарлатины. По типу: 1. Типичные; 2. Атипичные (экстратонзиллярные): - ожоговая; - раненая; - послеродовая; -
- 13. По тяжести: 1. Легкая форма. 2. Среднетяжелая форма. 3. Тяжелая форма: - токсическая; - септическая; -
- 14. По течению (по характеру): 1. Гладкое. 2. Негладкое: - с осложнениями; - с наслоением вторичной инфекции;
- 15. Клиническая картина. 4 периода: инкубационный начальный высыпания реконвалесценции
- 16. Инкубационный период колеблется от нескольких часов до 7 дней, чаще составляет 2-4 дня. Начальный период охватывает
- 17. Период высыпания. На фоне максимальной выраженности синдромов начального периода (интоксикации, тонзиллита) появляется мелкоточечная сыпь. Синдром экзантемы
- 18. Период реконвалесценции начинается со 2-й нед. заболевания и продолжается 10-14 дней. Он характеризуется наличием у некоторых
- 19. По тяжести выделяют легкие, среднетяжелые и тяжелые формы скарлатины. Легкая форма в современных условиях является наиболее
- 20. Токсическая форма скарлатины характеризуется резко выраженными симптомами интоксикации, отмечается повторная рвота, головная боль, возбуждение, бред, потеря
- 21. Опорно-диагностические признака скарлатины: - контакт с больным скарлатиной или другой формой стрептококковой инфекции - острое начало
- 22. Лабораторная диагностика. бактериологический метод, позволяющий обнаружить СГА в материале из любого очага поражения; экспресс-метод, основанный на
- 23. Дифференциальная диагностика. с заболеваниями, сопровождающимися сыпью: краснухой, корью, ветряной оспой, стафилококковой инфекцией со скарлатиноподобным синдромом, менингококцемией,
- 24. Лечение больных скарлатиной комплексное, этиопатогенетическое; проводится как в стационаре, так и в домашних условиях. Госпитализацию осуществляют
- 25. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Наиболее эффективной и безопасной является пенициллинотерапия.
- 26. Диспансерное наблюдение. Дети, переболевшие скарлатиной, подлежат диспансеризации: в течение 1 мес. (после легких и среднетяжелых форм),.3-х
- 27. Профилактика. Основными профилактическими мероприятиями являются раннее выявление и изоляция источников инфекции. Изоляцию больных скарлатиной осуществляют в
- 28. Ветряная оспа
- 29. Ветряная оспа (Varicella) — острое инфекционное заболевание, вызываемое вирусом из семейства Herpesviridae, передающееся воздушно-капельным путем, характеризующееся
- 30. Этиология. Возбудитель ветряной оспы – вирус Varicella zoster – относится к семейству Herpesviridae, подсемейству α-вирусов 3-го
- 31. Эпидемиология. Источником инфекции является человек, больной ветряной оспой и опоясывающим герпесом. Больной заразен с последних 2
- 32. Механизмы передачи: капельный, контактный. Пути передачи: воздушно-капельный; редко – контактно-бытовой, вертикальный. Возбудитель потоком воздуха может переноситься
- 33. Восприимчивость к ветряной оспе очень высокая. Индекс контагиозности – 100%. Заболеваемость чрезвычайно высокая. Болеют преимущественно дети
- 34. Периодичность. Выраженные периодические подъемы и спады заболеваемости отсутствуют. Иммунитет после перенесенного заболевания стойкий. Повторные случаи ветряной
- 35. Патогенез. Входными воротами являются слизистые оболочки верхних дыхательных путей. Вероятно, здесь происходит репликация и первичное накопление
- 36. Классификация ветряной оспы. По типу: 1. Типичные. 2. Атипичные: - рудиментарная; - пустулезная; - буллезная; -
- 37. По форме: Легкая Среднетяжелая форма. Тяжелая форма. К р и т е р и и т
- 38. По течению (по характеру); 1. Гладкое. 2. Негладкое: - с осложнениями; — - с наслоением вторичной
- 39. Клиническая картина Инкубационный период продолжается от 11 до 21 дня (чаще 14-17 дней). Продромальный период продолжается
- 40. Период высыпания продолжается 2-5 дней. Заболевание обычно начинается остро, с повышения температуры тела до 37,5-38,5° С,
- 41. По тяжести выделяют легкие, среднетяжелые и тяжелые формы ветряной оспы. Легкая форма – температура тела повышается
- 42. Осложнения. Специфические: острые стенозирующие ларинготрахеиты и ларинготрахеобронхиты, энцефалиты, кератиты, геморрагические нефриты, кардиты, синдром Рея. Неспецифические осложнения:
- 43. Опорно-диагностические признаки ветряной оспы: - контакт с больным ветряной оспой или опоясывающим герпесом - синдром интоксикации
- 44. Лабораторная диагностика. Экспресс-методы: микроскопический – выявление телец Арагао (скопления вируса) в окрашенных серебрением по Морозову мазках
- 45. Дифференциальная диагностика. Импетиго отличается от ветряной оспы преимущественной локализацией сыпи на лице и руках; пузырьки не
- 46. Лечение Проводят в домашних условиях. Госпитализации в мельцеровские боксы подлежат дети с тяжелыми, осложненными формами болезни,
- 47. Этиотропная терапия используется только при тяжелых формах. Применяют ацикловир (зовиракс), специфический варицелло-зостерный иммуноглобулин (из расчета 0,2
- 48. Диспансерное наблюдение проводят за детьми, перенесшими осложненные формы ветряной оспы (энцефалит и др).
- 49. Профилактика. Больного изолируют в домашних условиях (или в мельцеровском боксе) до 5-го дня с момента появления
- 50. Краснуха
- 51. Краснуха (Rubeola) – вирусная болезнь, протекающая в виде приобретенной и врожденной инфекции. Приобретенная краснуха – острое
- 52. Этиология. Вирус краснухи относится к токсономической группе тогавирусов (семейство Тоgаviridae, род Rubivirus). Вирион имеют сферическую форму
- 53. Эпидемиология. Источником инфекции являются больные типичной формой приобретенной краснухи, а также лица, переносящие атипичные формы (стертые.
- 54. Механизмы передачи – капельный (при приобретенной), гемо-контактный (при врожденной). Пути передачи – воздушно-капельный, контактно-бытовой (при приобретенной),
- 55. Возрастная структура. Наиболее часто краснухой болеют дети в возрасте от 2 до 9 лет. Сезонность. Заболевания
- 56. Патогенез. При приобретенной краснухе входными воротами являются слизистые оболочки верхних дыхательных путей. Размножение вируса происходит в
- 57. При врожденной краснухе вирус попадает в эмбрион трансплацентарно, инфицирует эпителий ворсин хориона и эндотелий кровеносных сосудов
- 58. Классификация краснухи. А. Приобретенная. По типу: 1. Типичные. 2. Атипичные; - с изолированным синдромом экзантемы; -
- 59. По тяжести: 1. Легкая форма. 2. Среднетяжелая форма. 3. Тяжелая форма. Критерии тяжести; - выраженность синдрома
- 60. По течению (по характеру): 1. Гладкое. 2. Негладкое: - с осложнениями; - с наслоением вторичной инфекции;
- 61. Б. Врожденная. 1. «Малый» краснушный синдром (поражение органов зрения и слуха, сердца). 2. «Большой» краснушный синдром
- 62. Клиническая картина приобретенной краснухи. Типичная форма характеризуется наличием всех классических синдромов (зкзантемы, лимфаденопатии, катарального), цикличностью течения
- 63. Период высыпания характеризуется появлением синдрома экзантемы на фоне клинических проявлений, наблюдавшихся в продромальном периоде; продолжается 2-3
- 64. Полиаденит – постоянный признак краснухи. Характерно поражение заднешейных, затылочных лимфатических узлов; возможно увеличение околоушных, переднешейных, подколенных,
- 65. Клиническая картина врожденной краснухи. «Малый» краснушный синдром (триада Грегга) включает глухоту, катаракту, пороки сердца. 2. «Большой»
- 66. Опорно-диагностические признаки приобретенной краснухи: - контакт с больным краснухой; - мелкопятнистая сыпь; - синдром лимфаденопатии с
- 67. Лабораторная диагностика. МЕТОДЫ Вирусологический Серологический Гематологический
- 68. Лечение. - Больным краснухой рекомендуется постельный режим на острый период, затем – полупостельный еще в течение
- 69. Диспансерное наблюдение детей, перенесших краснушный энцефалит, проводится не менее 2-х лет невропатологом и педиатром-инфекционистом.
- 70. Профилактика. Больных приобретенной краснухой изолируют до полного выздоровления, но не менее 5 дней от начала заболевания.
- 71. Специфическая профилактика. Используют живую ослабленную вакцину «Рудивакс», а также комбинированную вакцину против кори, эпидемического паротита, краснухи
- 72. КОРЬ
- 73. Корь (Morbilli) – острое инфекционное заболевание вызываемое вирусом кори, передающееся воздушно-капельным путем, характеризующееся катаральным синдромом, поражением
- 74. Этиология. Возбудитель кори Pollinosa morbillarum относится к парамиксовирусам (семейство Paramyxoviridae, род Morbillivirus), содержит РНК, имеет неправильную
- 75. Вирус кори неустойчив в окружающей среде, чувствителен к ультрафиолетовым лучам и солнечному свету. В капельках слюны
- 76. Вирус кори можно выделить из крови, носоглоточных смывов, кала, мочи, цереброспинальной жидкости, отделяемого конъюнктив. С целью
- 77. Эпидемиология. Источником инфекции является только больной корью человек, в том числе переносящий атипичные формы. Больной заразен
- 78. Механизм передачи – капельный
- 79. Путь передачи – воздушно-капельный. В окружающую среду вирус попадает при кашле, чихании, разговоре и, распространяясь на
- 80. Индекс контагиозности – 100%.
- 81. Патогенез. Входными воротами являются слизистые оболочки верхних дыхательных путей и конъюнктивы. Вирус адсорбируется на эпителии слизистой,
- 82. Классификация кори. По типу: 1. Типичные. 2. Атипичные: - митигированная; - абортивная - стертая; - бессимптомная.
- 83. По тяжести: 1. Легкая форма. 2. Среднетяжелая форма. 3. Тяжелая форма. Критерии тяжести - выраженность синдрома
- 84. По течению (по характеру): 1. Гладкое. 2. Негладкое: - с осложнениями; - с наслоением вторичной инфекции;
- 85. Инкубационный период – от 9 до 17 дней. Катаральный период – 3-4 дня Период высыпания начинается
- 86. По тяжести выделяют легкие, среднетяжелые и тяжелые формы кори. Легкая форма – состояние больного удовлетворительное, температура
- 87. Опорно-диагностические признаки кори в катаральном периоде — контакт с больным корью; — постепенное начало болезни; —
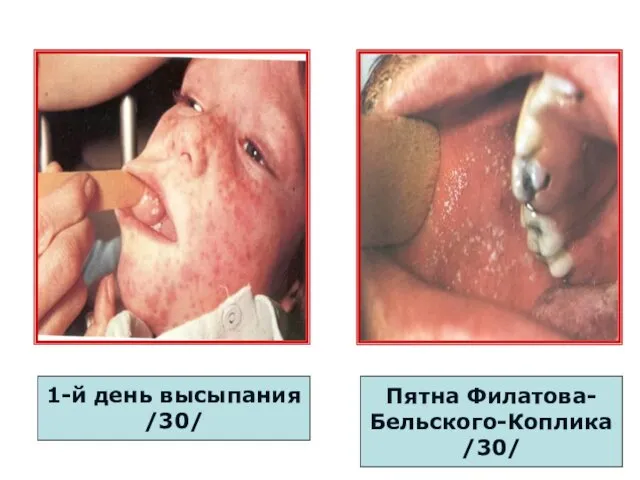
- 88. 1-й день высыпания /30/ Пятна Филатова- Бельского-Коплика /30/
- 89. Опорно-диагностические признаки кори в периоде высыпания: — характерный эпиданамнез; — этапное появление сыпи; — сыпь пятнисто-папулезная
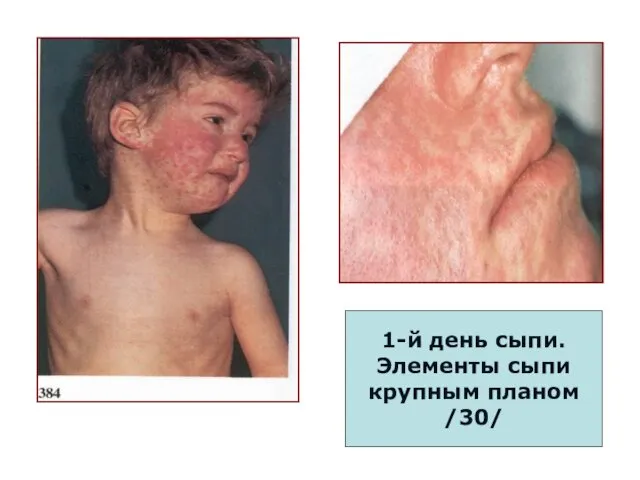
- 90. 1-й день сыпи. Элементы сыпи крупным планом /30/
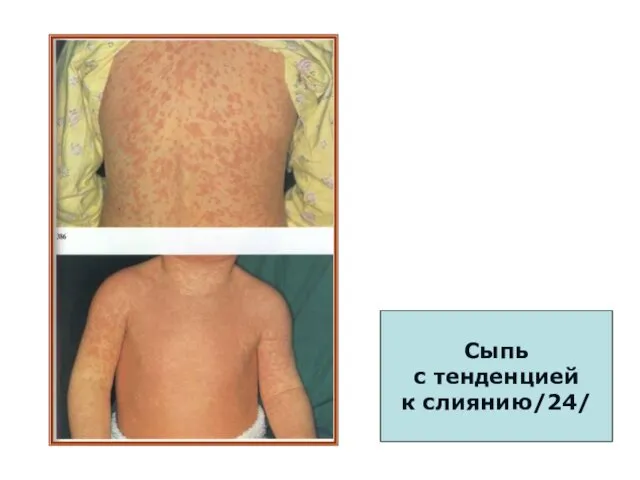
- 91. Сыпь с тенденцией к слиянию/24/
- 92. Лабораторная диагностика вирусологический серологический гематологический
- 93. Дифференциальная диагностика. В катаральном периоде – с ОРВИ (аденовирусной. гриппом, парагриппом и др.), в ряде случаев
- 94. Лечение в домашних условиях. Госпитализации подлежат дети с тяжелыми формами болезни, осложнениями, сопутствующими заболеваниями; дети раннего
- 95. Медикаментозная терапия в зависимости от выраженности симптомов болезни, а также от наличия и характера осложнений. В
- 96. Диспансерное наблюдение. Детей, перенесших коревой энцефалит (менингоэнцефалит). наблюдают не менее 2 лет (невропатолог, педиатр-инфекционист).
- 97. Профилактика. Больного корью изолируют до 5-го дня от начала высыпания. Карантин в течение 17 дней с
- 99. Скачать презентацию





























































































 Доброкачественные заболевания женской репродуктивной системы
Доброкачественные заболевания женской репродуктивной системы Интеллект и интеллектуальная недостаточность
Интеллект и интеллектуальная недостаточность Врожденная гипоплазия легких
Врожденная гипоплазия легких Лимфопролиферативный синдром
Лимфопролиферативный синдром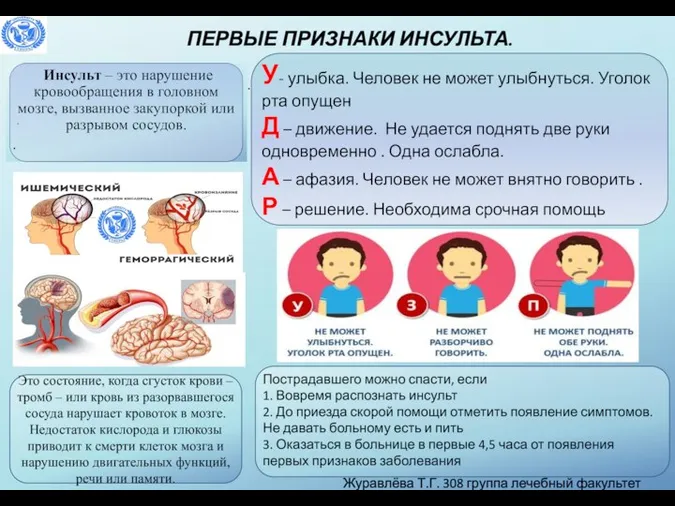 Первые признаки инсульта
Первые признаки инсульта Акушерський травматизм
Акушерський травматизм Лихорадка Денге
Лихорадка Денге Аурухана ішілік инфекцияны бақылауды ұйымдастыру
Аурухана ішілік инфекцияны бақылауды ұйымдастыру Жіті тыныстың жеткіліксіздігі
Жіті тыныстың жеткіліксіздігі Кардиомегалии. Дифференциальная диагностика
Кардиомегалии. Дифференциальная диагностика Ультразвуковое исследование. Ультразвуковая диагностика в педиатрии
Ультразвуковое исследование. Ультразвуковая диагностика в педиатрии Аменорея у девушек
Аменорея у девушек Деятельность Российского общества Красного Креста в годы Первой мировой войны
Деятельность Российского общества Красного Креста в годы Первой мировой войны Эпизоотии и эпифитотии
Эпизоотии и эпифитотии Особенности конструирования зубных протезов при опоре на имплантаты. Принципы выбора рациональных структур имплантатов
Особенности конструирования зубных протезов при опоре на имплантаты. Принципы выбора рациональных структур имплантатов Нарушение этики молодёжью
Нарушение этики молодёжью Tema 7. Morfologia articulatiilor
Tema 7. Morfologia articulatiilor Сестринская помощь при остром коронарном синдроме
Сестринская помощь при остром коронарном синдроме Наблюдение пациентов с ЭКС. Правила проведения контрольных визитов
Наблюдение пациентов с ЭКС. Правила проведения контрольных визитов Өзін-өзі тәрбиелеу – педагог-психологтың кәсіби шеберлігінің қалыптасу шарты ретінде
Өзін-өзі тәрбиелеу – педагог-психологтың кәсіби шеберлігінің қалыптасу шарты ретінде Пространство развития и творчества
Пространство развития и творчества Instrumenti. Ķirurģisko instrumentu iedalījums
Instrumenti. Ķirurģisko instrumentu iedalījums Применение металлопластмассовых зубных протезов: лекция 3
Применение металлопластмассовых зубных протезов: лекция 3 Үсік шалған кездегі алғашқы көмек
Үсік шалған кездегі алғашқы көмек Фиброзно-кавернозный и цирротический туберкулез. Внелегочный туберкулез: туберкулез ЦНС, костей и суставов,
Фиброзно-кавернозный и цирротический туберкулез. Внелегочный туберкулез: туберкулез ЦНС, костей и суставов, Амбулаторлық карта
Амбулаторлық карта Қазақстандағы денсаулық сақтау ұйымы және бағдарламалары
Қазақстандағы денсаулық сақтау ұйымы және бағдарламалары Вакцинация детей с перинатальным контактом по ВИЧ и ВИЧ-инфицированных
Вакцинация детей с перинатальным контактом по ВИЧ и ВИЧ-инфицированных