Содержание
- 2. Определение кардиогенного шока (КШ) Кардиогенный шок – это крайняя степень нарушения кровообращения с резким снижением сократительной
- 3. Причины КШ Обширный (трансмуральный) инфаркт миокарда (когда повреждается более 40% миокарда). Острый миокардит (воспаление сердечной мышцы).
- 4. Расстройство насосной функции сердца – наиболее частая причина КШ Это происходит на фоне обширного ИМ, когда
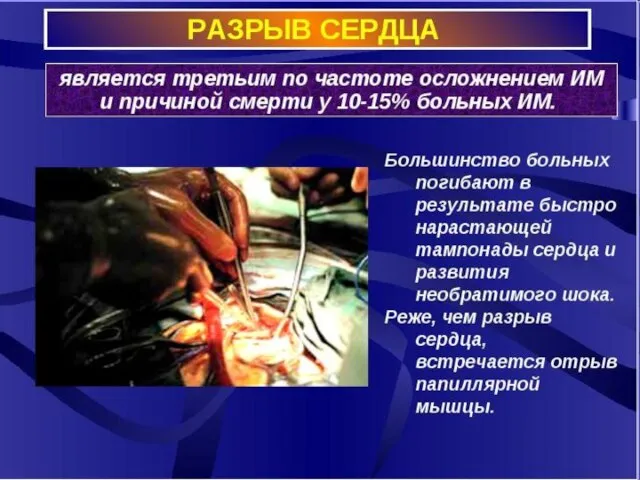
- 5. Осложнения ИМ Ранние осложнения: - кардиогенный шок (после трансмурального инфаркта) – наиболее частая причина. - острая
- 9. Кардиогенный шок Рефлекторный (ранний) Истинный (поздний) Аритмический
- 10. Клинические проявления КШ • Резкое снижение АД ниже 90/60мм рт. ст (чаще 50/20мм рт.ст). • Потеря
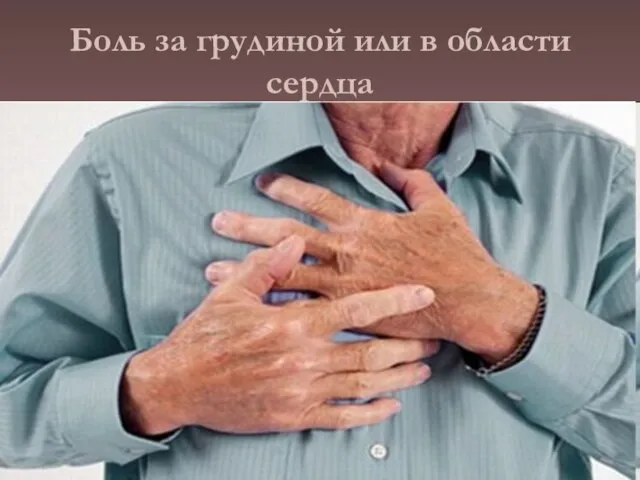
- 11. Проблемы пациента при КШ Типичные проблемы - Боль за грудиной или в области сердца; - бледность,
- 12. Дополнительные методы исследования при КШ ЭКГ – определяет ИМ, его стадию, локализацию, глубину и обширность. ЭХОКГ
- 13. Боль за грудиной или в области сердца
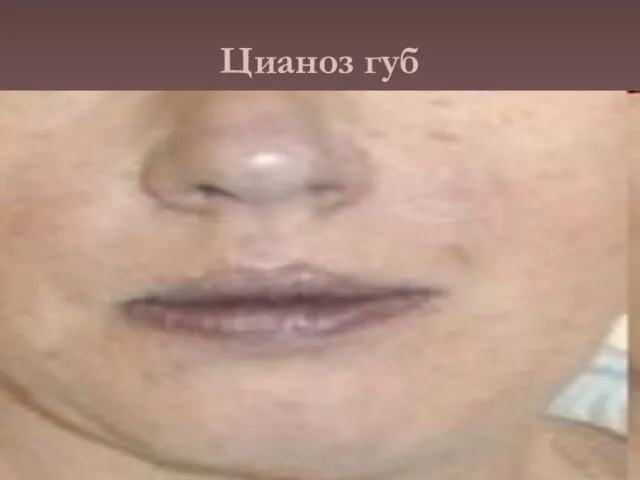
- 14. Цианоз губ
- 16. Обследование пациента с КШ Жалобы пациента:- Резкая боль за грудиной или в области сердца; - резкая
- 17. Неотложная помощь при КШ (общие мероприятия) Основная задача, как и при всех противошоковых мероприятиях – это
- 19. Сестринская помощь 1. Обеспечить покой. Вызвать врача. Придать удобное положение тела (с приподнятым ножным концом) 2.
- 20. Выполнение плана сестринской помощи Уложить пациента.Вызвать врача. Обезболивающая терапия (как при ИМ). Подать увлажненный кислород. Ввести
- 21. Подготовить к приходу врача: (подробнее) систему для в/в вливания, шприцы для в/в, в/м и п/к введения,
- 22. Оценка полученных результатова Боль в сердце уменьшилась. Пациент успокоился. Цвет кожи, показатели АД и пульса нормализовались.
- 23. Профилактика кардиогенного шока (атеросклероза, ИБС, ИМ) Лучший метод лечения кардиогенного шока – это его профилактика. Контроль
- 24. Деду все равно, но через шубу было бы лучше слышно…
- 26. Скачать презентацию


















 Мышцы верхней конечности
Мышцы верхней конечности Паразитарлы аурулар хирургиясы және
Паразитарлы аурулар хирургиясы және Пломбировочные материалы, используемые в терапевтической стоматологии
Пломбировочные материалы, используемые в терапевтической стоматологии ОЖЖ жиі зақымдайтын жүйелі атрофиялар. Тұқым қуалайтын атаксия. Жұлынды бұлшықеттік атрофия және туысқандық синдромдар
ОЖЖ жиі зақымдайтын жүйелі атрофиялар. Тұқым қуалайтын атаксия. Жұлынды бұлшықеттік атрофия және туысқандық синдромдар Подагра, медико-социальная экспертиза
Подагра, медико-социальная экспертиза Роды
Роды Влияние факторов риска на возникновение сердечно-сосудистых заболеваний
Влияние факторов риска на возникновение сердечно-сосудистых заболеваний Травматический пневмоторакс
Травматический пневмоторакс Цитология. История развития науки о клетке. Лекция 1
Цитология. История развития науки о клетке. Лекция 1 Первая помощь при ДТП
Первая помощь при ДТП 1-8
1-8 Танымал қоғам қайраткерлерінің және орыстың профессор-энциклопедисттерінің гигиенаның дамуындағы рөлі
Танымал қоғам қайраткерлерінің және орыстың профессор-энциклопедисттерінің гигиенаның дамуындағы рөлі Рентгенография ЖКТ с контрастом
Рентгенография ЖКТ с контрастом Невербальные жесты. Жестикуляция рукой
Невербальные жесты. Жестикуляция рукой Методология оценки психического состояния пациента с написанием психичесого статуса
Методология оценки психического состояния пациента с написанием психичесого статуса Патогенные риккетсии и хламидии
Патогенные риккетсии и хламидии Острый живот в детской гинекологии
Острый живот в детской гинекологии Mușchii gîtului și trunchiului
Mușchii gîtului și trunchiului Сестринская помощь при пневмонии. Лекция 3
Сестринская помощь при пневмонии. Лекция 3 Аттестационная работа. Вред алкоголя
Аттестационная работа. Вред алкоголя Римма Михайловна Иванова
Римма Михайловна Иванова Логопедический массаж
Логопедический массаж Гипоталамо-гипофизарлы семірудегі диагностика
Гипоталамо-гипофизарлы семірудегі диагностика Развитие кадрового потенциала здравоохранения Республики Татарстан
Развитие кадрового потенциала здравоохранения Республики Татарстан Возрастные особенности психического и физического развития детей
Возрастные особенности психического и физического развития детей История развития психопатологии в России
История развития психопатологии в России Влияние пирамид на человека
Влияние пирамид на человека "Акме" в професійному розвитку людини
"Акме" в професійному розвитку людини