Содержание
- 2. Хроническая ревматическая болезнь сердца (ХРБС) - заболевание, характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза
- 3. В большинстве случаев ОРЛ развивается через 1,5 – 3 недели после острого тонзиллита (ангины) или фарингита,
- 4. В среднем недостаточность митрального клапана формируется в течение 3,5 месяца, недостаточность аортального клапана – 4,5 месяца,
- 5. В МКБ-10 ОРЛ и ХРБС отнесены к болезням системы кровообращения (класс IX) и представлены как самостоятельные
- 6. Тактика лечения РПС включает: • профилактику повторных атак ОРЛ; • профилактику инфекционного эндокардита; • лечение ХСН,
- 7. Вторичная профилактика ОРЛ заключается в предупреждении повторной ОРЛ. В соответствии с современными представлениями повторные атаки ОРЛ
- 9. Ревматические пороки сердца Митральный стеноз – сужение левого предсердно-желудочкового отверстия, которое препятствует току крови из левого
- 10. Нарушение гемодинамики Площадь митрального отверстия в норме 4 – 6 см2. Вследствие сужения митрального отверстия (1-й
- 11. Эти эпизоды позволяет предотвратить рефлекс Китаева, который состоит в активном сужении легочных артериол в ответ на
- 12. Клинические проявления порока Жалобы: одышка, приступы удушья, кровохарканье, слабость, утомляемость, перебои в сердце и сердцебиение. Менее
- 13. Объективное обследование При осмотре выявляется акроцианоз и своеобразный румянец на щеках («facies mitralis»). При осмотре и
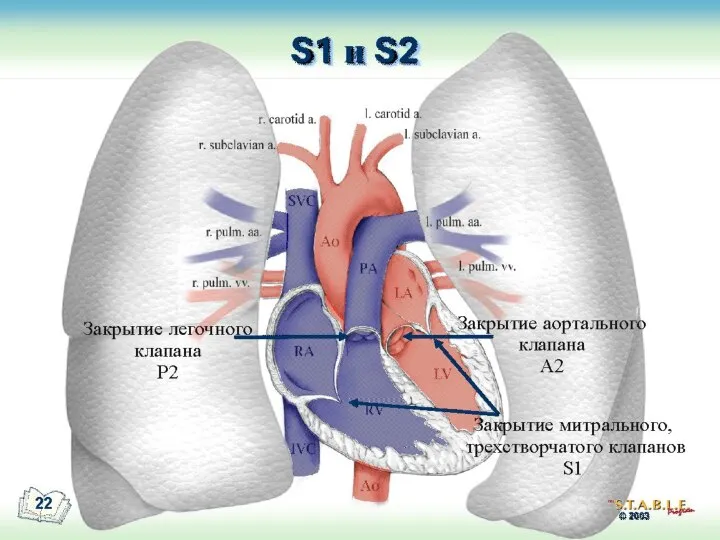
- 14. Аускультация сердца: выявляют усиленный, хлопающий первый тон; щелчок открытия митрального клапана; акцент второго тона на легочной
- 15. Диагностика На ЭКГ определяются гипертрофия левого предсердия – Р – mitrale; при развитии легочной гипертензии –
- 16. Эхокардиография Наиболее ранним признаком является нарушение подвижности створок в виде куполообразного выбухания их в полость левого
- 17. Допплерэхокардиографическое исследование позволяет выявить изменения диастолического кровотока, который в отличие от нормального становится турбулентным и высокоскоростным.
- 18. В течение митрального стеноза выделяют три периода. В первом периоде, при котором степень сужения умеренная, достигается
- 19. Лечение пациентов с митральным стенозом. Показания к оперативному лечению В начале лечения детей с митральным стенозом
- 20. Продолжение: диуретики в умеренных дозах, так как избыточный диурез может привести к уменьшению трансмитрального градиента давления,
- 21. Продолжение: сердечные гликозиды. Они, однако, не влияют на гемодинамику и обычно недостаточно эффективны у больных с
- 22. Продолжение: бета-адреноблокаторы. Их используют для уменьшения тахиаритмии, что препятствует повышению давления в левом предсердии при нагрузке,
- 23. Продолжение: дилтиазем или верапамил (блокатор кальциевых каналов). Они показаны при тахиаритмиях в случаях, если бета-адреноблокаторы противопоказаны;
- 24. Продолжение: антикоагулянты (в частности варфарин с поддержанием МНО на уровне 2,0 – 3,0). Они рекомендуются во
- 25. Продолжение: Периферические артериолярные (гидралазин, празозин, дигидропиридины) и венозные (нитраты) вазодилататоры противопоказаны, так как они вызывают падение
- 26. Хирургическое лечение митрального стеноза показано при уменьшении площади эффективного митрального отверстия менее 1,2 см2 и наличии
- 27. Продолжение: Основным методом хирургической коррекции неосложненного «чистого» и преобладающего митрального стеноза является митральная комиссуротомия. Обычно используется
- 28. Митральная недостаточность и митральный порок с преобладанием недостаточности Нарушения гемодинамики. Во время систолы левого желудочка происходит
- 29. Наполнение левого предсердия одновременно из легочных вен и левого желудочка приводит к возрастанию давления в нем
- 30. Декомпенсация порока обусловлена развитием левожелудочковой недостаточности. В легочных венах, капиллярах, легочной артерии пассивно повышается давление, что
- 31. Клинические проявления порока Жалобы: одышка; слабость и утомляемость; сердцебиение.
- 32. Объективное обследование Кожные покровы не изменены, в стадии декомпенсации – акроцианоз. Верхушечный толчок усиленный, разлитой, смещен
- 33. Диагностика На ЭКГ определяются: признаки гипертрофии левого предсердия; признаки гипертрофии левого желудочка. На рентгенограмме органов грудной
- 34. Эхокардиография: определяются дилатация левых камер сердца, утолщение фиброз, кальциноз митрального клапана. Диагноз подтверждает допплеровское исследование, при
- 35. Лечение митральной недостаточность и митрального порока с преобладанием недостаточности. Показания к оперативному лечению.
- 36. Лечение детей с недостаточностью митрального клапана в стадии компенсации включает длительный прием ингибиторов ангиотензинпревращающего фермента (ИАПФ)
- 37. Продолжение: Периферические вазодилататоры благоприятно влияют на гемодинамику, снижая общее периферическое сосудистое сопротивление (ОПСС), уменьшая таким образом
- 38. Продолжение: При декомпенсации, кроме ИАПФ, назначают диуретики для устранения застойных явлений и сердечные гликозиды. Назначение дигоксина
- 39. Продолжение: При тромбоэмболических осложнениях, выраженном увеличении левого предсердия, мерцательной аритмии, протезировании митрального клапана показано назначение непрямых
- 40. хирургическое лечение Больным с митральной недостаточностью и ХСН III–IV ФК хирургическое лечение показано при выраженной дилатации
- 41. Продолжение хирургического лечения: Оптимальным для проведения хирургического лечения митральной недостаточности считают состояние больных, когда ФВ составляет
- 42. Аортальный стеноз и аортальный порок с преобладанием стеноза
- 43. Нарушение гемодинамики Вследствие сужения устья аорты создается препятствие изгнанию крови в аорту, для преодоления которого левый
- 44. Нарушение гемодинамики Компенсация порока сохраняется долго – 20 – 30 лет. По мере усугубления стеноза и
- 45. Клинические проявления порока Начало заболевания постепенное. Характерна триада жалоб: одышка при физической нагрузке, а затем в
- 46. Объективное исследование Характерны бледность кожи, а при декомпенсации порока – акроцианоз. Артериальный пульс – медленный, малый,
- 47. Диагностика ЭКГ: признаки гипертрофии левого желудочка и его систолической перегрузки; признаки ишемии миокарда
- 48. Лечение аортального стеноза и аортального порока с преобладанием стеноза. Показания к оперативному лечению
- 49. Аортальный стеноз ревматической этиологии редко бывает изолированным и, как правило, сочетается с митральным пороком Компенсация порока
- 50. Существенно ускоряют декомпенсацию и ухудшают прогноз сопутствующая аортальная и митральная недостаточность, мерцательная аритмия. При компенсированном аортальном
- 51. Лечение аортального стеноза: Основными средствами лечения больных аортальным стенозом с ХСН являются сердечные гликозиды и диуретики.
- 52. Хирургическое лечение аортального стеноза показано при площади аортального отверстия 0,8 см2 и появлении клинических симптомов, указывающих
- 53. Аортальная недостаточность и аортальный порок с преобладанием недостаточности
- 54. Нарушение гемодинамики Часть крови, выброшенная во время систолы левого желудочка в аорту, возвращается во время диастолы
- 55. Клиника: Жалобы на боли в сердце, зачастую, стенокрдитического характера, одышку, головные боли, головокружение. При обследовании больного
- 56. Диагностика: на ЭКГ выявляется отклонение электрической оси сердца влево, признаки гипертрофии левого желудочка, смещение сегмента ST
- 57. Лечение аортальной недостаточности и аортального порока с преобладанием недостаточности. Показания к оперативному лечению
- 58. Медикаментозную терапию проводят длительно при хронической стабильной аортальной недостаточности и для улучшения состояния перед проведением хирургического
- 59. Медикаментозная терапия аортальной недостаточности Пациентам с умеренной аортальной регургитацией рекомендуется раннее, до появления клинических симптомов заболевания,
- 60. Медикаментозная терапия аортальной недостаточности При развитии ХСН наряду с ИАПФ и периферическими вазодилататорами назначаются сердечные гликозиды,
- 61. Показания к хирургическому лечению: критическое увеличение конечного диастолического размера (КДР) левого желудочка больше 55 мм по
- 62. Хирургическое лечение при аортальной недостаточности коррекция обеспечивается путем имплантации протеза клапана в условиях искусственного кровообращения. Используются
- 64. Скачать презентацию




























































 Неврологические аспекты адаптации детей в школе, пути профилактики
Неврологические аспекты адаптации детей в школе, пути профилактики Оказание первой помощи при попадании инородного тела в дыхательные пути
Оказание первой помощи при попадании инородного тела в дыхательные пути Органы кроветворения и иммуногенеза
Органы кроветворения и иммуногенеза Принятие решений: ловушки
Принятие решений: ловушки Eating disorders
Eating disorders История развития психопатологии в зарубежный странах
История развития психопатологии в зарубежный странах Медицинское обеспечение
Медицинское обеспечение Острые кишечные инфекции
Острые кишечные инфекции Медична послуга. Поняття та терміни
Медична послуга. Поняття та терміни Доброкачественные опухоли толстой кишки
Доброкачественные опухоли толстой кишки Пилоростеноз у детей. Дифференциальная диагностика
Пилоростеноз у детей. Дифференциальная диагностика Дифтерия у детей
Дифтерия у детей Клинический случай. Лечение
Клинический случай. Лечение Расстройства внимания
Расстройства внимания Структура психиатрической службы в РФ. Организация психиатрической службы. Законы о психиатрической помощи
Структура психиатрической службы в РФ. Организация психиатрической службы. Законы о психиатрической помощи Методики АФК для детей с нарушением слуха
Методики АФК для детей с нарушением слуха Созылмалы лимфолейкоз
Созылмалы лимфолейкоз Грибковые заболевания. Лишай
Грибковые заболевания. Лишай Перелом. Оказание помощи
Перелом. Оказание помощи Закупки медицинских организаций здравоохранения Кузбасса по состоянию в 2021 году
Закупки медицинских организаций здравоохранения Кузбасса по состоянию в 2021 году Стерильные и асептически изготовляемые ЛФ
Стерильные и асептически изготовляемые ЛФ Когнитивно-поведенческая терапия обсессивно-компульсивного расстройства
Когнитивно-поведенческая терапия обсессивно-компульсивного расстройства Тошнота и рвота беременных
Тошнота и рвота беременных Ортопедиялық стоматологияда қазіргі заманғы визуализация
Ортопедиялық стоматологияда қазіргі заманғы визуализация Инфаркт миокарда, шок и коллапс
Инфаркт миокарда, шок и коллапс Студенческая поликлиника РУТ
Студенческая поликлиника РУТ Глядя в будущее, создаём настоящее
Глядя в будущее, создаём настоящее Иммунитет. Виды иммунитета. Врожденный и адаптивный иммунитет. Функциональная организация иммунной системы. (Лекция 1)
Иммунитет. Виды иммунитета. Врожденный и адаптивный иммунитет. Функциональная организация иммунной системы. (Лекция 1)