Содержание
- 3. :Основные функции кровеносных сосудов Регулировать емкость кровеносного русла и его соответствие с объемом крови (ОЦК) Обеспечивать
- 4. Функциональная характеристика кровеносных сосудов К Р О В Е Н О С Н Ы Е С
- 5. Согласно уравнению Пуазейля: Давление (Р) жидкости в системе трубок, определяется их наполнением (Q) и сопротивлением току
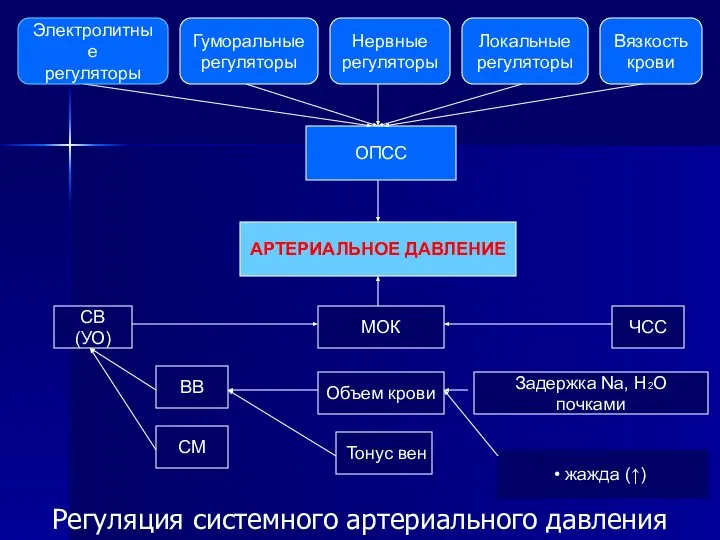
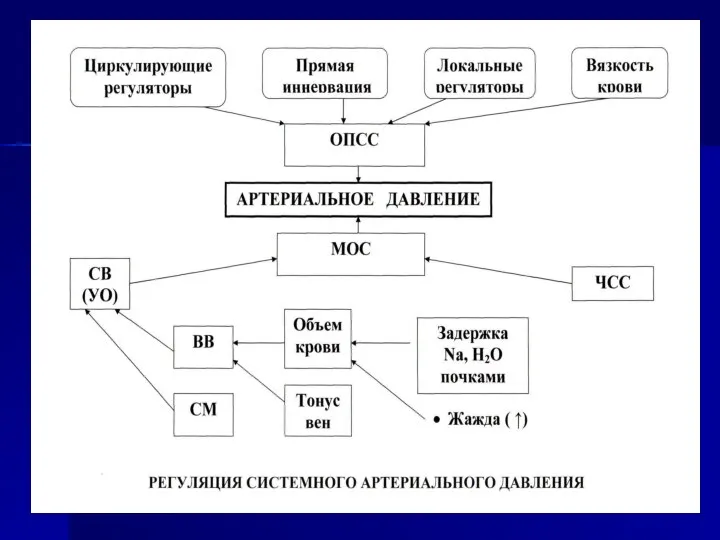
- 6. Регуляция системного артериального давления АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ ОПСС МОК Объем крови Тонус вен Задержка Nа, Н2О почками
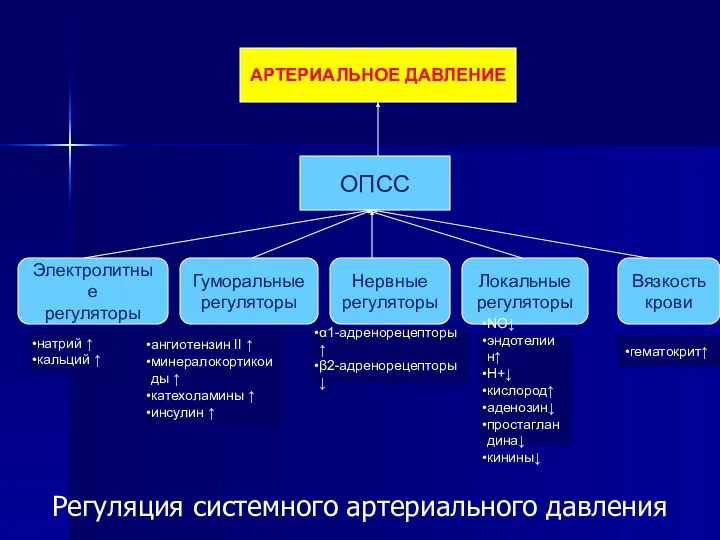
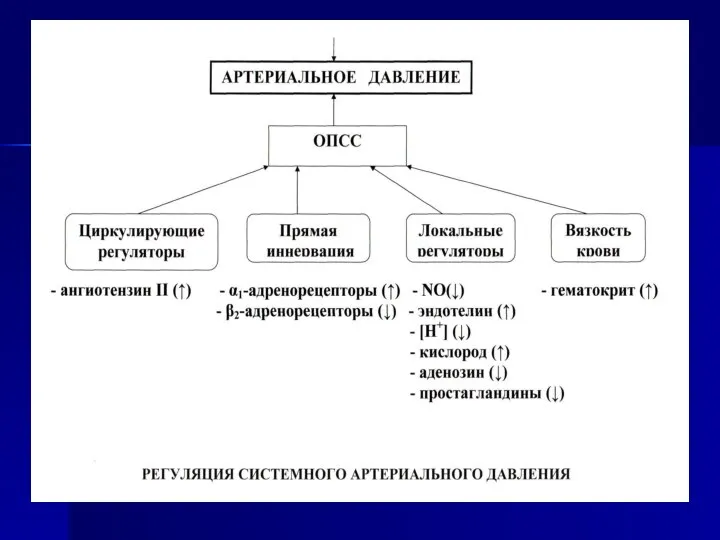
- 7. Регуляция системного артериального давления АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ ОПСС Электролитные регуляторы Гуморальные регуляторы Нервные регуляторы Локальные регуляторы Вязкость
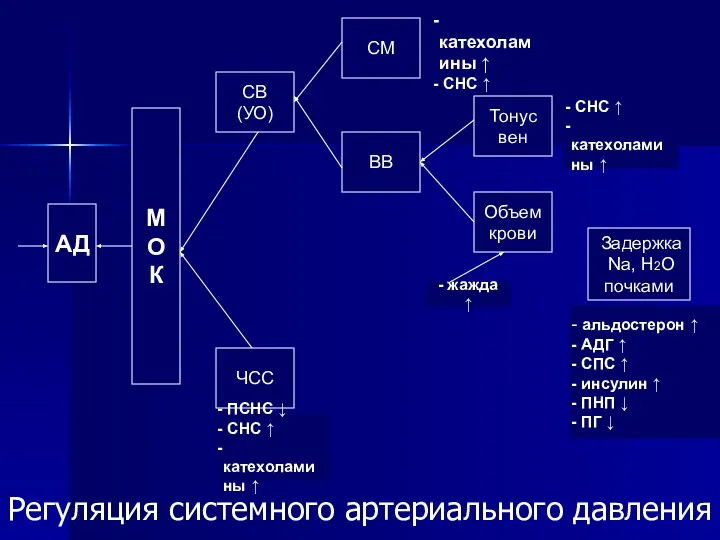
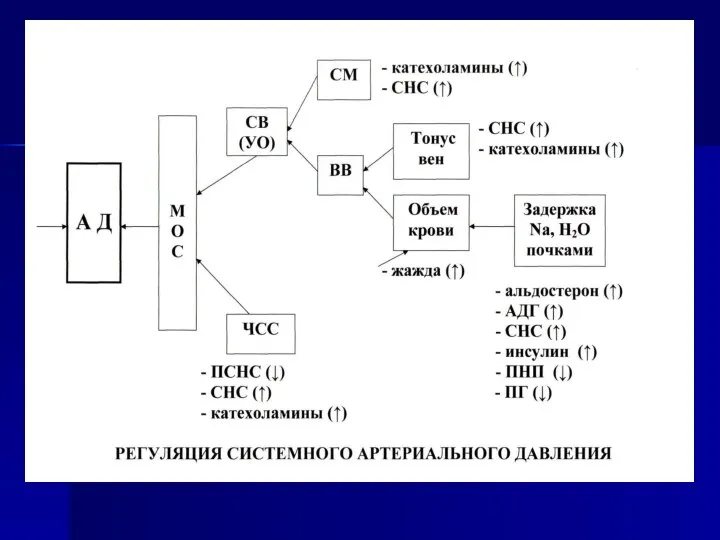
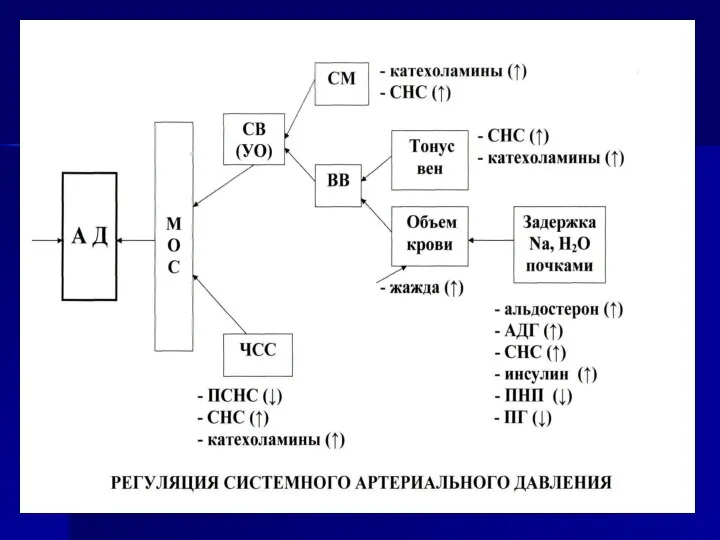
- 8. Регуляция системного артериального давления АД М О К СВ (УО) СМ ЧСС Объем крови Тонус вен
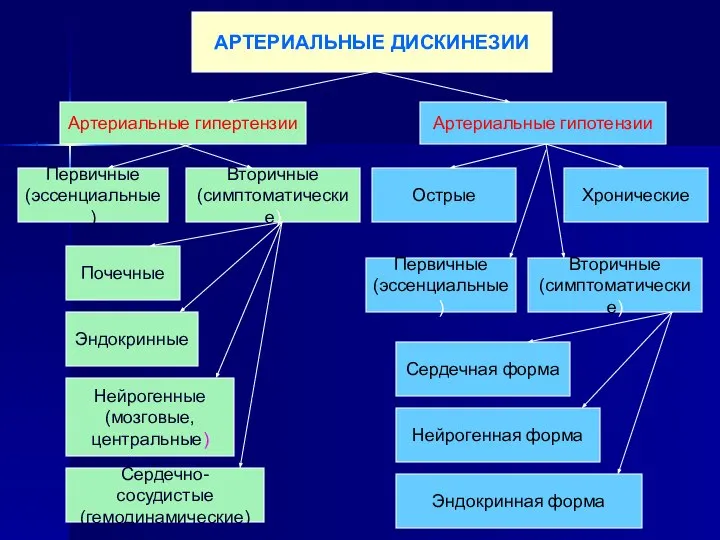
- 9. АРТЕРИАЛЬНЫЕ ДИСКИНЕЗИИ Артериальные гипертензии Артериальные гипотензии Первичные (эссенциальные) Эндокринные Почечные Вторичные (симптоматические) Нейрогенные (мозговые, центральные) Сердечно-сосудистые
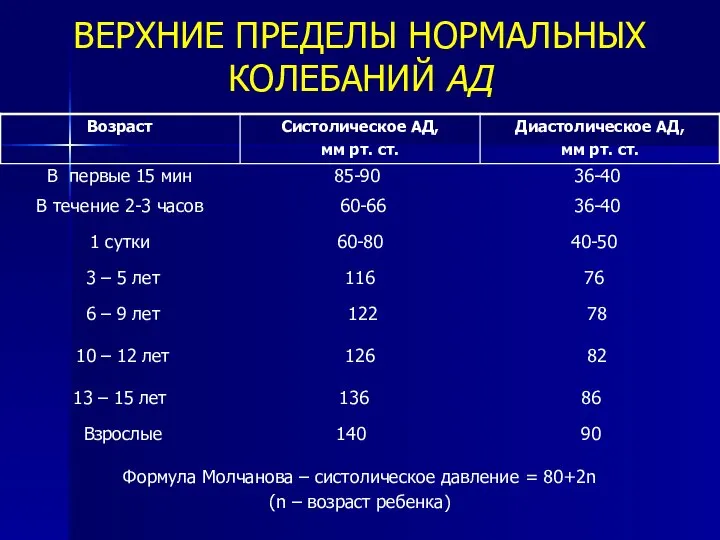
- 10. ВЕРХНИЕ ПРЕДЕЛЫ НОРМАЛЬНЫХ КОЛЕБАНИЙ АД В первые 15 мин 85-90 36-40 В течение 2-3 часов 60-66
- 11. Е. Fofhard, K. Fakr – «Кто привык у каждого больного измерять кровяное давление, тот будет часто
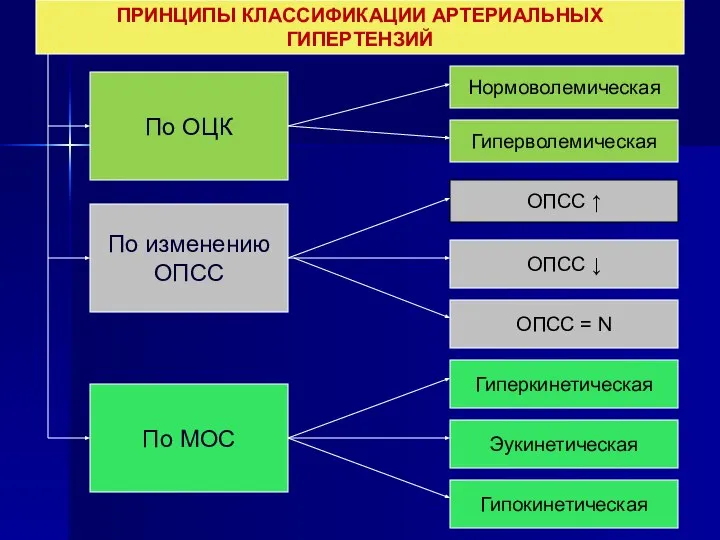
- 12. ПРИНЦИПЫ КЛАССИФИКАЦИИ АРТЕРИАЛЬНЫХ ГИПЕРТЕНЗИЙ По ОЦК По изменению ОПСС По МОС ОПСС ↑ Нормоволемическая Гиперволемическая ОПСС
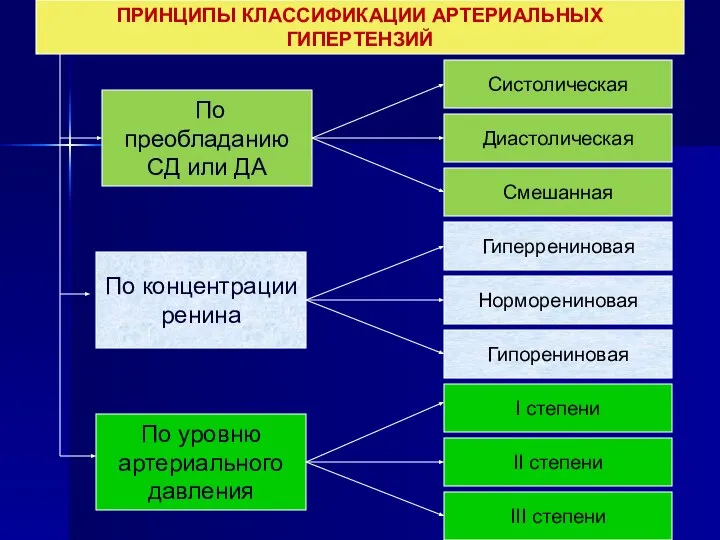
- 13. ПРИНЦИПЫ КЛАССИФИКАЦИИ АРТЕРИАЛЬНЫХ ГИПЕРТЕНЗИЙ III степени I степени II степени По преобладанию СД или ДА По
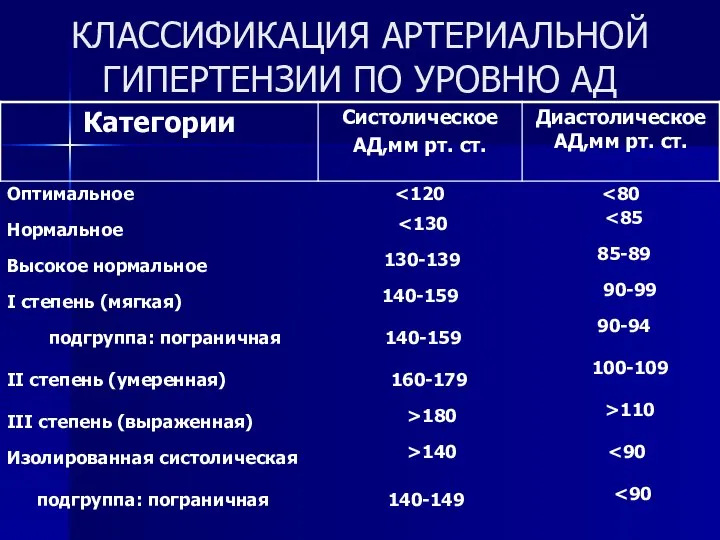
- 14. КЛАССИФИКАЦИЯ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ ПО УРОВНЮ АД Оптимальное Нормальное Высокое нормальное 130-139 85-89 I степень (мягкая) 140-159
- 15. Причины первичной артериальной гипертензии у детей Неблагоприятное течение пренатального периода с повреждением (чаще слабо проявляются клинически)
- 16. ФАКТОРЫ РИСКА ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ ВОЗРАСТ ДИЕТА ОТЯГОЩЕННЫЙ СЕМЕЙНЫЙ АНАМНЕЗ (НАСЛЕДСТВЕННАЯ ПРЕДРАСПОЛОЖЕННОСТЬ) КУРЕНИЕ ОЖИРЕНИЕ МАЛОПОДВИЖНЫЙ ОБРАЗ ЖИЗНИ
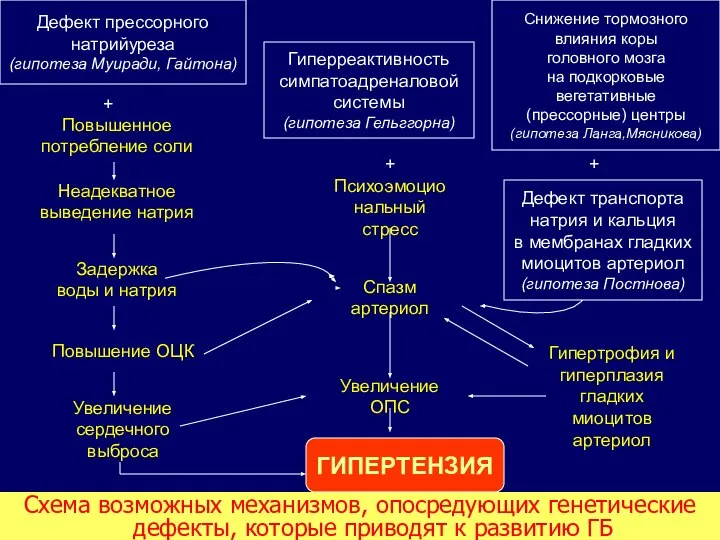
- 17. Схема возможных механизмов, опосредующих генетические дефекты, которые приводят к развитию ГБ Повышенное потребление соли Неадекватное выведение
- 18. ПОЛИГЕННЫЕ ГЕНЕТИЧЕСКИЕ ДЕФЕКТЫ, ОПРЕДЕЛЯЮЩИЕ НАСЛЕДСТВЕННУЮ ПРЕДРАСПОЛОЖЕННОСТЬ к АГ 1.Первичные нарушение прессорного диуреза и натрийуреза. Это почечно-объемный
- 19. ПОЛИГЕННЫЕ ГЕНЕТИЧЕСКИЕ ДЕФЕКТЫ, ОПРЕДЕЛЯЮЩИЕ НАСЛЕДСТВЕННУЮ ПРЕДРАСПОЛОЖЕННОСТЬ к АГ 3. Генетически опосредованная гиперреактивность симпатоадреналовой системы. Инициация в
- 20. ОСОБЕННОСТИ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ у ДЕТЕЙ 1. У детей и подростков для начальных стадий АГ характерен ее
- 21. ОСОБЕННОСТИ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ у ДЕТЕЙ Симптоматика – головные боли, полиурия, боли в животе, анорексия, рвота, нарушение
- 22. ВТОРИЧНЫЕ (СИМПТОМАТИЧЕСКИЕ) ГИПЕРТЕНЗИИ I. ПОЧЕЧНЫЕ. 1. Ренопривные (ренопаринхиматозные) гипертензии при: остром гломерулонефрите; прогрессирующем течение заболеваний, приводящих
- 23. ВТОРИЧНЫЕ (СИМПТОМАТИЧЕСКИЕ) ГИПЕРТЕНЗИИ II. ЭНДОКРИННЫЕ, наблюдаются при следующих заболеваниях: первичном гиперальдостеронизме (синдром Кона) – опухоли коры
- 24. АРТЕРИАЛЬНАЯ ГИПОТЕНЗИЯ – состояние, при котором САД снижается ниже 100 мм рт. ст. По происхождению выделяют
- 25. Вторичная артериальная гипотензия отмечается при: 1) эндокринной патологии: недостаточность секреции глюко- и минералокортикоидов (уменьшается, снижается объем
- 26. Вторичная артериальная гипотензия отмечается при: 4) тяжелых инфекционно-токсических, аутоиммунных, опухолевых заболеваниях, сопровождающихся увеличением продукции цитокинов вазодилататорного
- 27. Особенности ЭКГ у детей 1. Новорожденные (до 30 дней): а) тенденция к брадикардии в первые дни
- 28. Особенности ЭКГ у детей 2. Грудной возраст (1-12 месяцев) а) у части детей отклонение оси вправо
- 29. Особенности ЭКГ у детей 3. Преддошкольный возраст (1-3 года) а) нормальная или вертикальная электрическая ось б)
- 30. Особенности ЭКГ у детей 4. Дошкольный возраст (3-6 лет) а) ЧСС-90-100 б) ось норма или вертикальная
- 31. Особенности ЭКГ у детей 5. Школьный период (7-15 лет) а) дыхательная синусовая аритмия б) ось норма
- 32. Основные отличительные признаки Более частый ритм (начиная с 3-4 летнего возраста появляется синусовая ,дыхательная аритмия) Укорочение
- 33. Принципы лечения артериальных гипертензий У лиц молодого и среднего возраста необходимо поддерживать АД на уровне 130/85
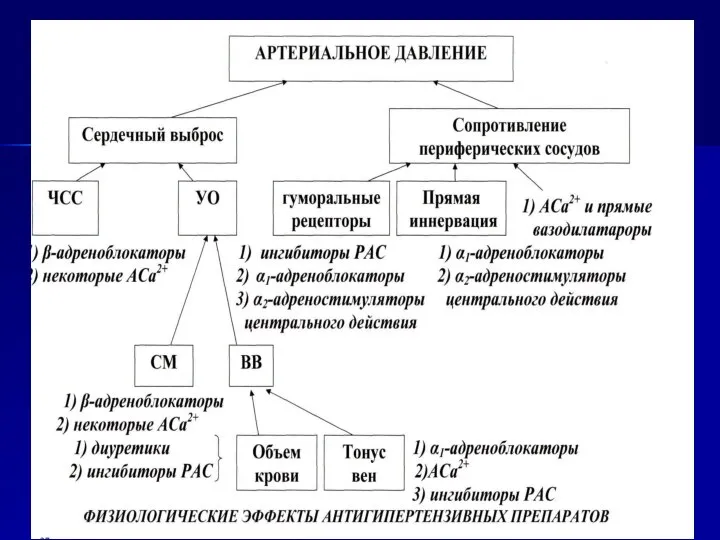
- 34. Медикоментозное лечение 1. Диуретики: тиазидные; антогонисты альдостерона. 2. Симпатолитики: α2-адреностимуляторы центрального действия; периферические ai-адреноблокаторы; β-адреноблокаторы; α
- 35. Немедекаментозное лечение: 1. Диета: ограничение NaCI (менее 6 гр, но не меньше 1-2 гр); снижение приема
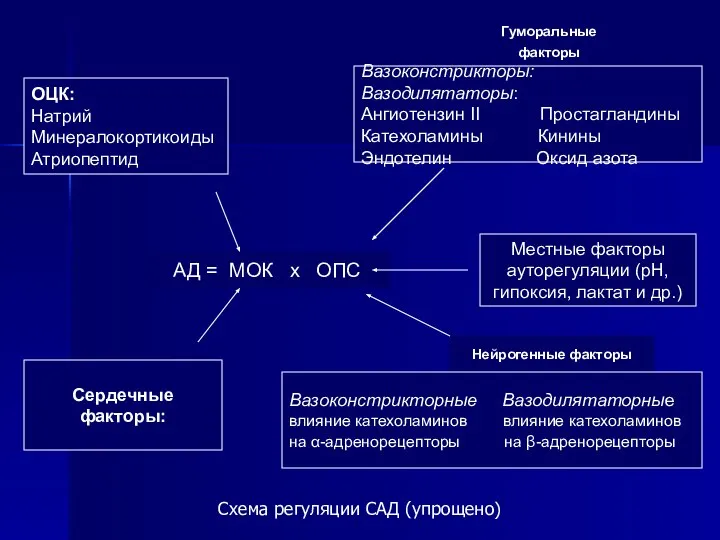
- 37. Схема регуляции САД (упрощено) ОЦК: Натрий Минералокортикоиды Атриопептид АД = МОК х ОПС Сердечные факторы: Нейрогенные
- 38. РОЛЬ ИНСУЛИНА В ПАТОГЕНЕЗЕ АГ 1. Стимулирует реабсорбцию Nа в проксимальных извитых канальцах нефрона. 2. Потенцирует
- 39. ВТОРИЧНЫЕ (СИМПТОМАТИЧЕСКИЕ) ГИПЕРТЕНЗИИ IV. НЕЙРОГЕННЫЕ (мозговые, центральные) наблюдаются при: опухолях, травмах головного мозга; кровоизлияниях в головной
- 40. ПРИНЦИПЫ ЛЕЧЕНИЯ АРТЕРИАЛЬНЫХ ГИПЕРТЕНЗИЙ АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ У лиц молодого и среднего возраста необходимо поддерживать АД на
- 41. Немедикаментозное лечение: 1. Диета: ограничение NаСl (менее 6 гр, но не меньше 1-2 гр); снижение приема
- 42. Медикаментозное лечение 1. Диуретики: тиазидные; антогонисты альдостерона. 2. Симпатолитики: α2-адреностимуляторы центрального действия; периферические α1-адреноблокаторы; β-адреноблокаторы; α-β-адреноблокаторы.
- 49. СТАДИИ РАЗВИТИЯ ГИПЕРТРОФИИ МИОКАРДА (1) I. Аварийная – развивается сразу после повышения нагрузки на сердце: ударный
- 50. СТАДИИ РАЗВИТИЯ ГИПЕРТРОФИИ МИОКАРДА (1) синтез РНК↑, белков↑, нуклеиновых кислот↑; гипертрофия митохондрий, увеличение их количества; результат
- 51. СТАДИИ РАЗВИТИЯ ГИПЕРТРОФИИ МИОКАРДА (2) II. Стадия завершившейся гипертрофии и устойчивой гиперфункции: гипертрофия завершена – масса
- 52. СТАДИИ РАЗВИТИЯ ГИПЕРТРОФИИ МИОКАРДА (3) III. Стадия постепенного истощения и прогрессирующего кардиосклероза. Она характеризуется значительными структурными,
- 53. ОСОБЕННОСТИ ГИПЕРТРОФИРОВАННОГО МИОКАРДА, ПОТЕНЦИАЛЬНО «ОТВЕТСТВЕННЫХ» ЗА РАЗВИТИЕ ПРОГРЕССИРУЮЩЕГО КАРДИОСКЛЕРОЗА 1. Относительно недостаточное кровоснабжение миокарда: отставание ангиогенеза
- 54. ОСОБЕННОСТИ ГИПЕРТРОФИРОВАННОГО МИОКАРДА, ПОТЕНЦИАЛЬНО «ОТВЕТСТВЕННЫХ» ЗА РАЗВИТИЕ ПРОГРЕССИРУЮЩЕГО КАРДИОСКЛЕРОЗА 3. Относительная недостаточность энергообмена кардиомиоцита: относительная недостаточность
- 55. ОСОБЕННОСТИ ГИПЕРТРОФИРОВАННОГО МИОКАРДА, ПОТЕНЦИАЛЬНО «ОТВЕТСТВЕННЫХ» ЗА РАЗВИТИЕ ПРОГРЕССИРУЮЩЕГО КАРДИОСКЛЕРОЗА 6. Относительная дискоординация между процессами сокращения и
- 56. ТЕРМИНЫ, ХАРАКТЕРИЗУЮЩИЕ РАБОТУ СЕРДЦА (насосную функцию)
- 57. ТЕРМИНЫ, ХАРАКТЕРИЗУЮЩИЕ РАБОТУ СЕРДЦА (насосную функцию) продолжение
- 59. Скачать презентацию









































 Роль показателей в реализации статистических методов изучения правонарушений
Роль показателей в реализации статистических методов изучения правонарушений Разработка гастрономического тура выходного дня в Таджикистане
Разработка гастрономического тура выходного дня в Таджикистане Vorbereitung für die kontrollarbeit (2)
Vorbereitung für die kontrollarbeit (2) Экономические показатели предприятия
Экономические показатели предприятия  Артикуляционный отдел
Артикуляционный отдел  Современная деревянная архитектура и традиции
Современная деревянная архитектура и традиции Микрофлора организма человека
Микрофлора организма человека «Практика применения вывозных таможенных пошлин (на примере нефти сырой и нефтепродуктов» Выполнили студенты 3 курса Гр.
«Практика применения вывозных таможенных пошлин (на примере нефти сырой и нефтепродуктов» Выполнили студенты 3 курса Гр.  Культура Месопотамии
Культура Месопотамии Место и роль динамической метеорологии
Место и роль динамической метеорологии  Трансформатор для дуговой электросварки
Трансформатор для дуговой электросварки  Спеціалізований туризм. Екстремальний туризм
Спеціалізований туризм. Екстремальний туризм ПОДГОТОВКА К ПЕДАГОГИЧЕСКОЙ ДЕЯТЕЛЬНОСТИ ПРЕПОДАВАТЕЛЕЙ В ММА им. И.М. Сеченова
ПОДГОТОВКА К ПЕДАГОГИЧЕСКОЙ ДЕЯТЕЛЬНОСТИ ПРЕПОДАВАТЕЛЕЙ В ММА им. И.М. Сеченова  Школьный кошелек. Оплата питания в школе без проблем
Школьный кошелек. Оплата питания в школе без проблем История футбола
История футбола Презентация Соление рыбы. Мороженная рыба.
Презентация Соление рыбы. Мороженная рыба. выполнил: студентка 13 гр. филологич.фак-та Савинова Татьяна проверил: Шереметьева О. А.
выполнил: студентка 13 гр. филологич.фак-та Савинова Татьяна проверил: Шереметьева О. А. Всемирное наследие в России
Всемирное наследие в России Файлы
Файлы Наноэлектроника. Физические основы. Методы формирования наноразмерных структур. Перенос носителей заряда
Наноэлектроника. Физические основы. Методы формирования наноразмерных структур. Перенос носителей заряда Пословицы и поговорки как выражение народной мудрости
Пословицы и поговорки как выражение народной мудрости НАДЕЛЕНИЕ ОРГАНОВ МЕСТНОГО САМОУПРАВЛЕНИЯ ОТДЕЛЬНЫМИ ГОСУДАРСТВЕННЫМИ ПОЛНОМОЧИЯМИ
НАДЕЛЕНИЕ ОРГАНОВ МЕСТНОГО САМОУПРАВЛЕНИЯ ОТДЕЛЬНЫМИ ГОСУДАРСТВЕННЫМИ ПОЛНОМОЧИЯМИ Мышечная ткань
Мышечная ткань Тренер в Зеленограде. Самбо. Дзюдо. Джиу-джитсу. ММА. Бокс. Художественная гимнастика. Самооборона. Йога
Тренер в Зеленограде. Самбо. Дзюдо. Джиу-джитсу. ММА. Бокс. Художественная гимнастика. Самооборона. Йога Любовь
Любовь Об особенностях финансовой поддержки экспорта услуг Подготовил Ивантей М. группа Т-093
Об особенностях финансовой поддержки экспорта услуг Подготовил Ивантей М. группа Т-093  Презентация "Оборудование предприятий" - скачать презентации по Экономике
Презентация "Оборудование предприятий" - скачать презентации по Экономике Жизнь средневекового человека
Жизнь средневекового человека