Содержание
- 2. Печень выполняет большое количество функций: осуществляет трансформацию алиментарных аминокислот, углеводов, липидов, витаминов; синтезирует сывороточные белки, желчь,
- 3. При действии различных повреждающих факторов развиваются стереотипные морфологические изменения. Различают пять групп таких изменений:
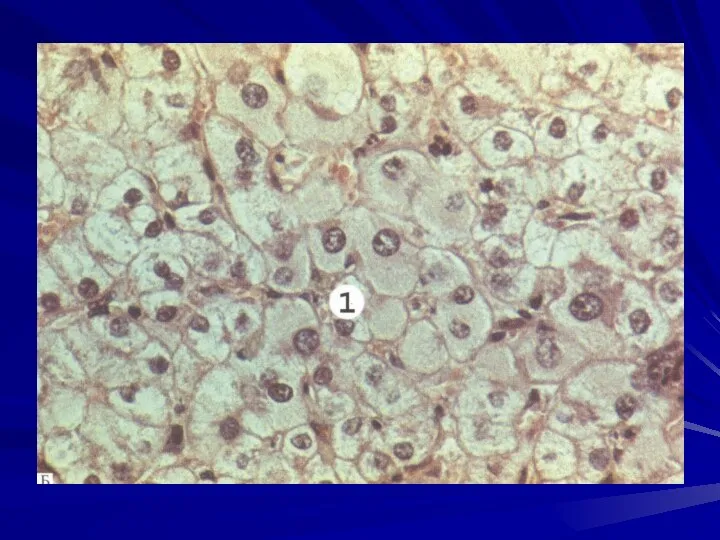
- 4. 1. Дистрофия и внутриклеточные накопления в гепатоцитах: баллонная дистрофия, жировая дистрофия, накопление в гепатоцитах липофусцина, гликогена.
- 7. 2. Апоптоз и некроз гепатоцитов: При апоптозе отдельные гепатоциты и их ядра сморщиваются, появляется интенсивная эозинофилия
- 8. Некроз может быть литическим. При этом виде происходит отек цитоплазмы, набухание и разрушение клеток. Вокруг очагов
- 9. - центрилобулярный (сливающийся) некроз, располагающийся вокруг центральных печеночных вен; - перипортальный (ступенчатый) – некроз гепатоцитов пограничной
- 10. - фокальный (пятнистый) – некроз небольших групп гепатоцитов, разбросанных в разных отделах ацинусов; - мостовидный некроз
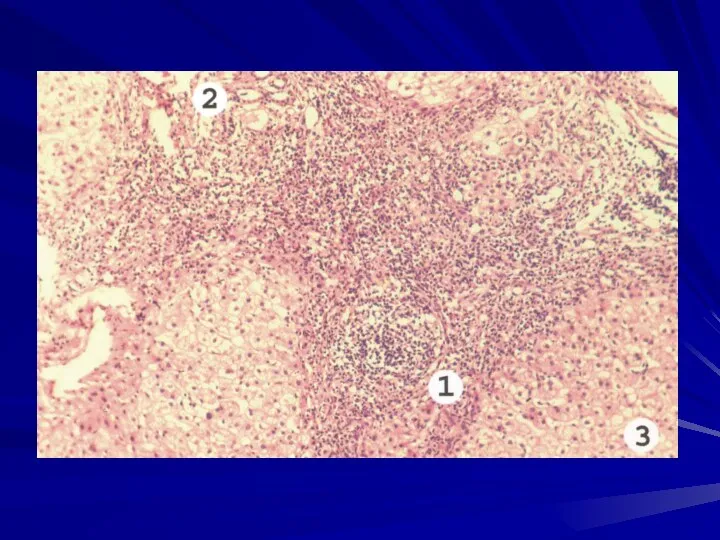
- 13. 3. Воспаление. Воспалительный инфильтрат имеет разный состав в зависимости от этиологии.
- 14. 4. Регенерация гепатоцитов. При действии повреждающих факторов стимулируется некрозом гепатоцитов. Если при некрозе соединительнотканный каркас органа
- 15. 5. Фиброз и цирроз печени. Фиброз проявляется избыточным разрастанием в печени соединительной ткани. Происходит накопление коллагена
- 16. Соединительная ткань накапливается в портальных трактах, в стенках печеночных вен (флебосклероз) или вокруг отдельных клеток (перицеллюлярный
- 17. При прогрессирующем фиброзе печень дробится на узелки из регенерирующих гепатоцитов, окруженных соединительной тканью. Это состояние называется
- 18. В зависимости от сочетания морфологических стереотип-ных изменений в органах различают следующие группы болезней печени: 1) стеатоз
- 19. Печеночно-клеточная недостаточность проявляется при утрате более 80% паренхимы печени.
- 21. Она проявляется следующими симптомами: 1. Желтухой, связанной с увеличением количества билирубина в крови.
- 22. 2. Энцефалопатией, которая развивается при накоплении в крови токсичных метаболитов в связи с неспособностью печени их
- 23. 3. Гепаторенальным синдромом, который характеризуется острой почечной недостаточностью с олигоурией.
- 24. 4. Коагулопатией, которая развивается в связи с неспособностью печени вырабатывать факторы свертывания крови. Проявляется развитием геморрагического
- 25. 5. Гипоальбунемией, при которой возникают отеки, асцит.
- 26. 6. Эндокринными нарушениями, которые возникают вследствие неспособности печени катаболизировать стероидные гормоны. Избыток эстрогенов вызывает образование сосудистых
- 27. Морфологически печеночно – клеточная недостаточность обусловлена некрозом гепатоцитов, холестазом и выраженным воспалением. Большинство больных при острой
- 28. Острые вирусные гепатиты. В настоящее время известно 5 гепатотропных вирусов: А, В, С, Д и Е.
- 29. 1. инкубационный период, варьирует от 2 до 26 недель, 2. преджелтушный (продромальный) период характеризуется неспецифическими симптомами;
- 30. Существует несколько клинико-морфологических форм острого вирусного гепатита: 1. циклическая желтушная форма, классическое проявление гепатита А;
- 31. 2. безжелтушная, 80 % гепатита С и 70 % гепатита В; 3. субклиническая; 4. молниеносная (фульминантная)
- 32. Этиопатогенетические особенности острых гепатитов. Вирусный гепатит А. Заболевание имеет эндемический характер. Заражение происходит фекально-оральным путем. Инкубационный
- 33. Болезнь чаще имеет легкое циклическое течение, сопровождается небольшой желтухой. В исходе наступает полное выздоровление. После заболевания
- 34. Вирусный гепатит Е. Для этого гепатита характерны эпидемические вспышки. Заражение, как при гепатите А, фекально-оральное. Инкубационный
- 35. Острый гепатит В. Вирус гепатита В в организме накапливается в лимфоидной ткани, в купферовских клетках печени,
- 36. При недостаточности иммунного ответа развивается вторичная генерализация процесса. Вирус адсорбируется на гепатоцитах, проникает в клетку и
- 37. Клетки иммунной системы организма, реагируя на чужеродный белок, разрушают сам гепатоцит. Может развиться молниеносная форма гепатита
- 38. Вирусный гепатит С. Вирус может проникать в организм парэнтерально или через неповрежденную кожу. Вирус С оказывает
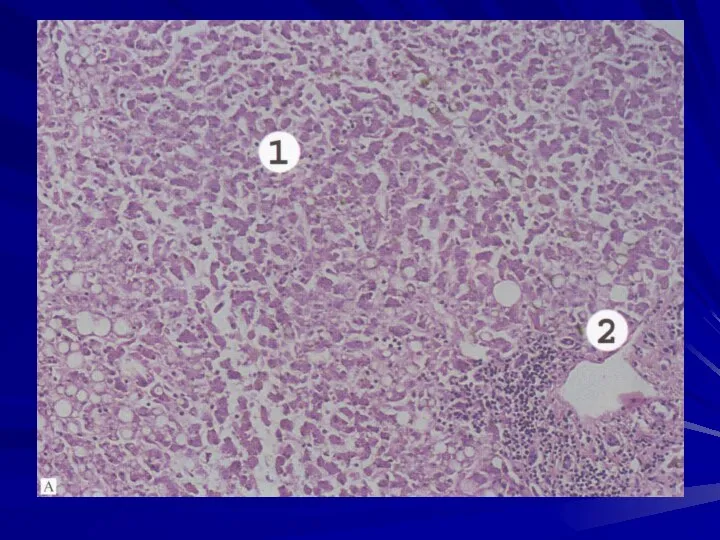
- 39. Морфологическая характеристика острого вирусного гепатита (на примере гепатита В). Макроскопически печень становится большой и красной.
- 40. Микроскопически определяются некрозы гепатоцитов всех форм, другие гепатоциты находятся в состоянии гидропической и баллонной дистрофии.
- 41. Цитоплазма из-за накопления в ней поверхностного австралийского антигена становится матовостекловидной, в ядрах гепатоцитов появяляются мелкие включения;
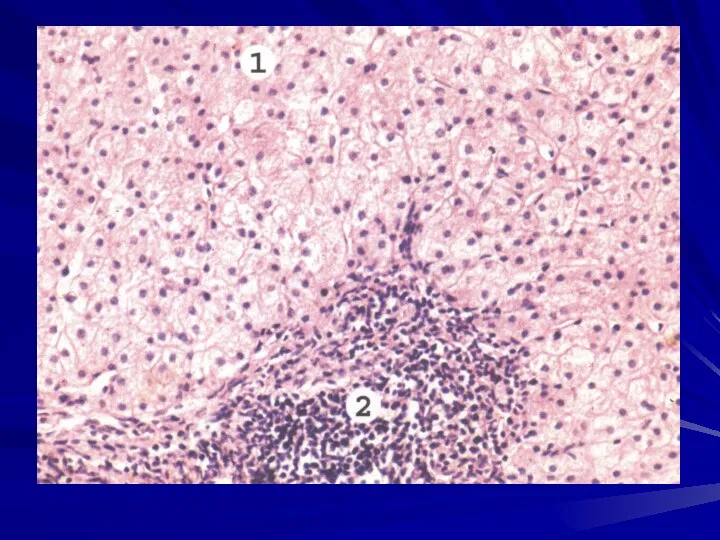
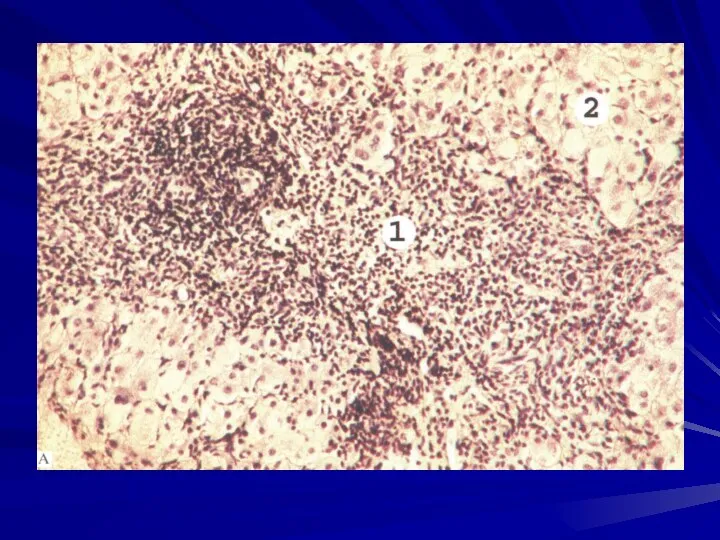
- 42. Часть гепатоцитов подвергаются апоптозу с образованием телец Каунсильмена. В портальных трактах и в ацинусах выявляется обильная
- 43. Отмечается пролиферация купферовских клеток. Возможен холестаз. Если возникают массивные некрозы, то у больного развивается острая печеночно
- 45. Хронические гепатиты. Новая классификация хронических гепатитов учитывает три категории оценки: этиологию, степень активности и стадию заболевания.
- 46. 1. По этиологии различают: вирусный, аутоиммунный, лекарственный, криптогенный, алкогольный, наследственный, смешанныый.
- 47. 2. По степени активности - индекс гистологической активности (ИГА) – в биоптате печени оцениваются морфологом (в
- 48. ИГА от 1 – 3 баллов соответствует хроническому гепатиту с минимальной активностью; от 4 – 8
- 49. При определении степени активности следует учитывать проявление гепатита и за пределами печени.
- 50. Стадия хронического гепатита определяется полуколичественной оценкой выраженности фиброза печени: 0 – фиброз отсутствует, 1 – слабый
- 51. Цирроз печени рассматривается как необратимая стадия хронического гепатита.
- 52. Гистологическая картина вирусного хронического гепатита может быть различной в зависимости от вида вируса.
- 53. Хронический гепатит В характеризуется сочетанием следующих признаков: гидропическая и баллонная дистрофия гепатоцитов, апоптозные тельца Каунсильмена, некрозы
- 54. гиперплазия и пролиферация купферовских клеток, фиброз портальных трактов разной степени выраженности. Наличие прямых маркеров НВV –
- 58. Хронический гепатит С характеризуется сочетанием других признаков: наряду с гидропической и баллонной дистрофией наблюдается жировая дистрофия;
- 60. По сравнению с гепатитом В более выражена лимфоидная инфильтрация и поражение желчных протоков.
- 61. Аутоиммунный гепатит. Морфологическая картина этого гепатита соответствует тяжелому течению.
- 62. Алкогольное поражение печени проявляется развитием: 1) алкогольного стеатоза, 2) алкогольного гепатита и 3) цирроза печени.
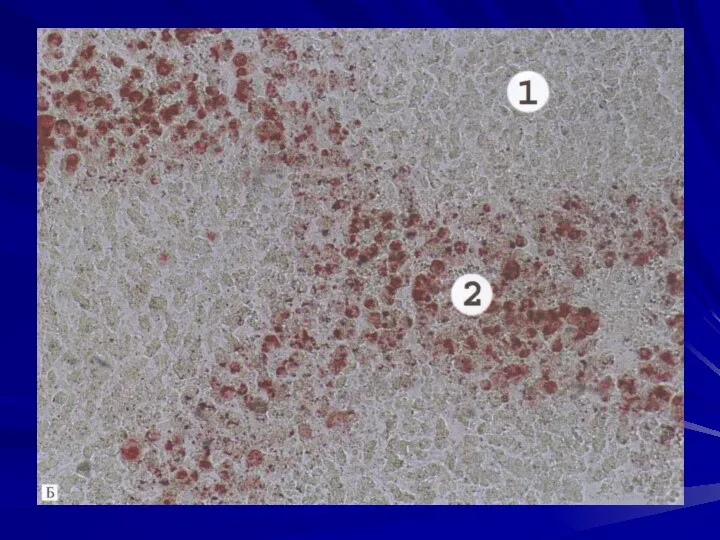
- 63. Алкогольный стеатоз (жировая дистрофия печени). Под действием этанола в гепатоцитах происходит накопление жирных кислот. В начале
- 64. Макроскопически печень увеличена до 4 – 6 кг, мягкая, желтого цвета, с сальным блеском на разрезе,
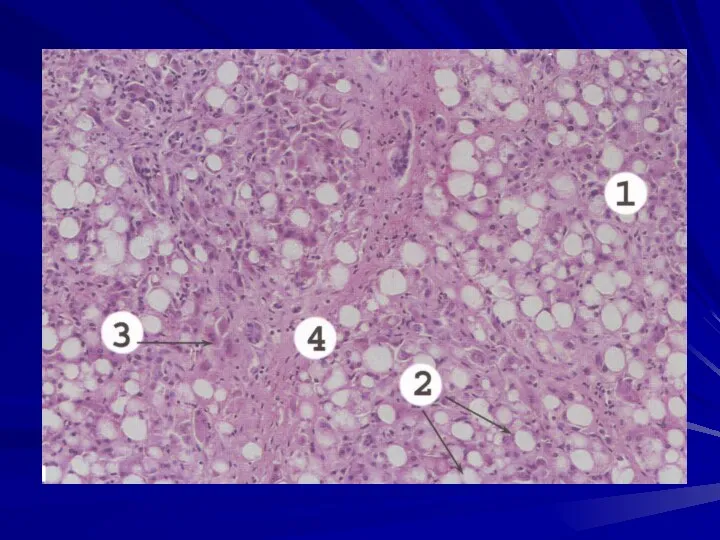
- 65. Гистологически алкогольный гепатит проявляется сочетанием следующих признаков: 1. жировой и баллонной дистрофией гепатоцитов,
- 66. 2. появлением внутриклеточных эозинофильных включений в цитоплазме гепатоцитов – это тельца Маллори или алкогольный гиалин; лейкоцитарной
- 67. 3. развитием соединительной ткани вокруг центральных вен (перивенулярный фиброз), вокруг отдельных гепатоцитов (перицеллюлярный фиброз) и в
- 68. Макроскопически печень имеет пестрый вид: красная с участками, прокрашенными желчью. Размеры печени несколько увеличены. На разрезе
- 69. Если человек не прекращает употреблять алкоголь, то может развиться цирроз печени.
- 70. Цирроз печени. Ведущим звеном в развитии цирроза печени является некроз гепатоцитов и воспалительная реакция, что приводит
- 71. В зависимости от этиологии различают наследственные и приобретенные циррозы. Среди приобретенных циррозов печени выделяют: токсический (чаще
- 72. По морфогенезу различают постнекротический, портальный и смешанный цирроз печени. Для циррозов любой этиологии характерны следующие морфологические
- 73. 1. диффузный фиброз в виде тонких прослоек или широких септ, 2. нарушение долькового строения паренхимы печени,
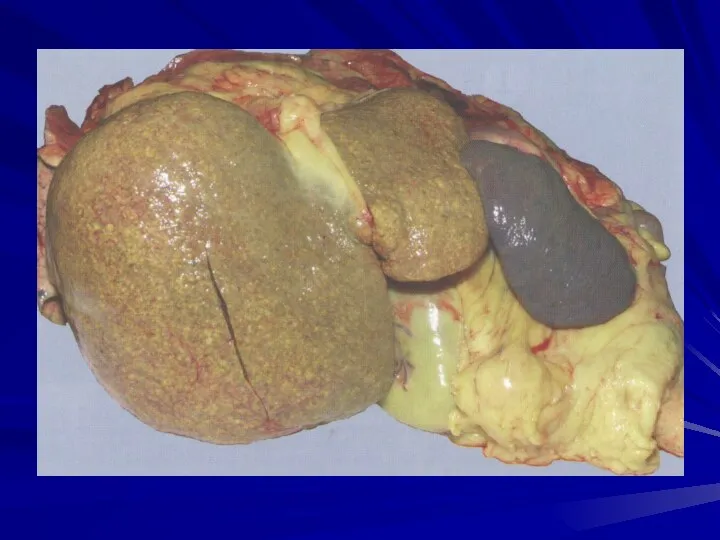
- 74. В зависимости от размеров узлов регенерации макроскопически выделяют: - крупноузловой, - мелкоузловой и - смешанный цирроз
- 75. При мелкоузловом циррозе величина узлов не превышает 3 мм, при крупноузловом – узлы могут достигать нескольких
- 76. Гистологически различают: - монолобулярный, - мультилобулярный и - смешанный цирроз печени. Критерием являются особенности строения узлов-регенератов.
- 77. При монолобулярном циррозе печени узлы узлы-регенераты строятся на основе одной раздробленной на фрагменты дольки. При мультилобулярном
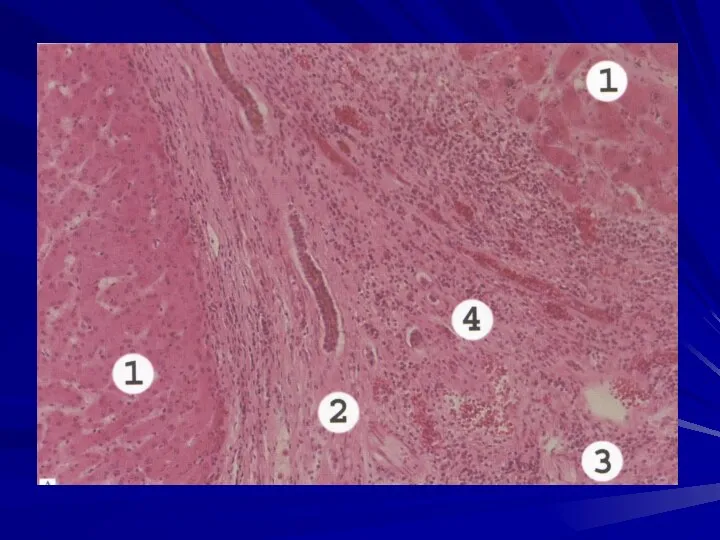
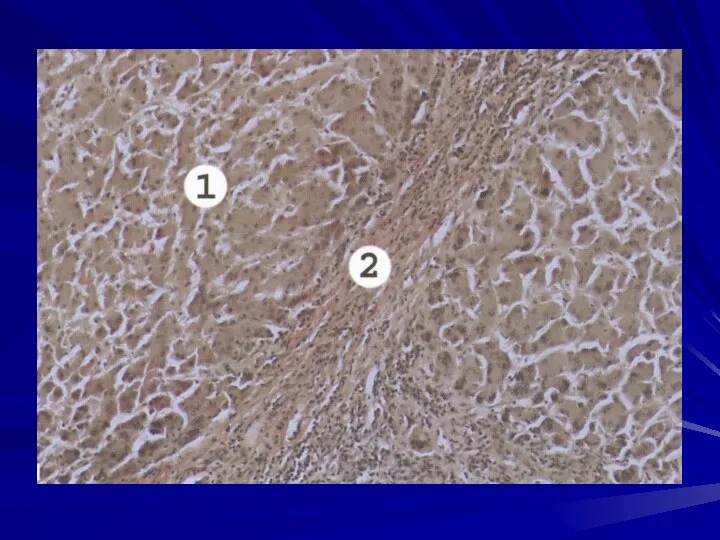
- 80. Постнекротический цирроз печени развивается в результате массивных некрозов гепатоцитов (вирусный гепатит В), происходит коллапс стромы, разрастание
- 81. В результате коллапса стромы наблюдается сближение портальных триад и центральных вен. В одном поле зрения можно
- 82. Узлы-регенераты разных размеров могут быть более 1 см в диаметре. Узлы разделены плотными широкими сероватыми прослойками
- 83. Радиарная ориентация балок в узлах нарушена, центральная вена отсутствует или смещена к периферии. В гепатоцитах наблюдается
- 84. Постнекротический цирроз развивается быстро в течение нескольких месяцев. Для него характерно развитие ранней печеночно-клеточной недостаточности и
- 85. Портальный цирроз печени формируется вследствие вклинения в дольки фиброзных септ из портальных трактов или центральный вен,
- 86. Портальный цирроз обычно развивается в финале хронического алкогольного гепатита или гепатита С.
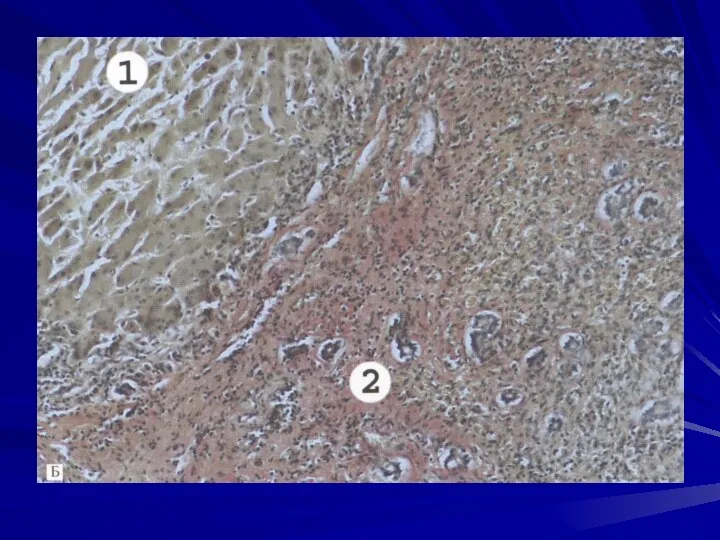
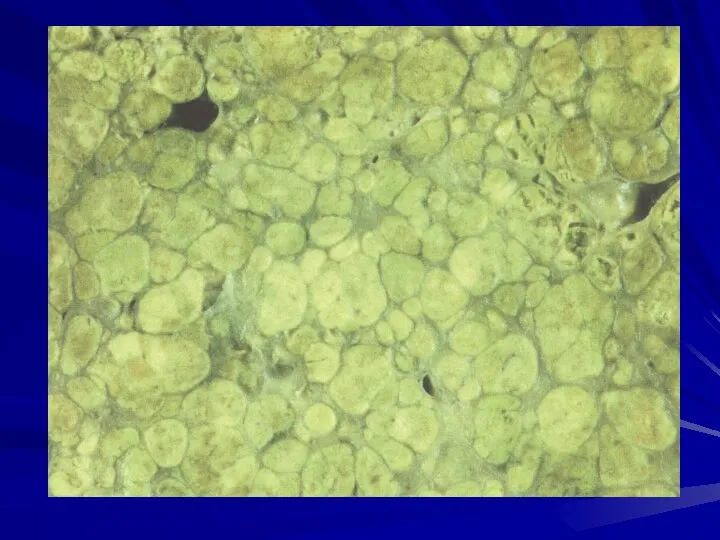
- 87. Макроскопически печень увеличена, плотная, поверхность мелкоузловая, размеры узлов не превышают 3-мм, узлы ярко-желтого цвета, разделены тонкими
- 89. В финале заболевания печень может уменьшается в размерах, приобретает коричнево-красный цвет, величина узлов становится от 3-х
- 90. В септах обнаруживается инфильтрат, состоящий из лейкоцитов, лимфоцитов, макрофагов. Если цирроз алкогольной природы, то в гепатоцитах
- 94. Портальный цирроз печени развивается медленно. В финале характерны ранние признаки портальной гипертензии и поздняя печеночно-клеточная недостаточность.
- 95. К осложнениям цирроза печени относят: печеночная кома, кровотечение из варикозно-расширенных вен пищевода или желудка, асцит-перитонит, тромбоз
- 96. Опухоли печени. Среди доброкачественных опухолей печени чаще всего встречается кавернозная гемангиома.
- 97. Макроскопически – синюшно-красные мягкие узлы, обычно не превышающие в диаметре 2 см, на разрезе имеют губчатое
- 98. Гистологически образована сосудистыми полостями разного размера. Полости выстланы эндотелием и заполнены кровью или тромбами. Стенки полостей
- 99. Редко встречается доброкачественная опухоль – печеночно-клеточная аденома (гепатома). Чаще развивается у молодых женщин, которые длительно принимали
- 100. Гистологически опухоль имеет трабекулярное или тубулярное строение, портальные тракты отсутствуют, а желчные капилляры сохранены.
- 101. Злокачественные опухоли печени. Гепатоцеллюлярная карцинома - злокачественная опухоль, развивающаяся из гепатоцитов. Холангиоцеллюлярная карцинома – злокачественная опухоль,
- 102. Особенности гепатоцеллюлярной карциномы: заболеваемость имеет географические отличия; возникает у лиц, употребляющих в пищу продукты, зараженные афлатоксинами
- 103. Макроскопически выделяют: узловую, массивную и диффузно-инфильтративную форму гепатоцеллюлярной карциномы. Масса печени с опухолевым ростом увеличена до
- 104. Гистологически карцинома имеет трабекулярное, железистое и солидное строение. Опухолевые клетки крупные, часто многоядерные, встречаются гигантские атипические
- 105. Особенности холангиоцеллюлярного рака – чаще у пациентов старше 60 лет. Не связан с циррозом или вирусной
- 106. Вторичное метастатическое поражение печени встречается часто. В печень метастазируют опухоли ЖКТ, легких, молочной железы, почек, меланомы
- 109. Скачать презентацию





























































































 Балалардағы нерв жүйесінің морфофункциялық ерекшеліктері
Балалардағы нерв жүйесінің морфофункциялық ерекшеліктері Психотерапия зависимостей
Психотерапия зависимостей Инфильтративный туберкулез
Инфильтративный туберкулез Основы гомеопатии
Основы гомеопатии Предменструальное дисфорическое расстройство
Предменструальное дисфорическое расстройство Биоэтика. Этика биомедицинского эксперимента
Биоэтика. Этика биомедицинского эксперимента Рухани-адамгершілік білімнің қазіргі әлемдегі басымдылығы
Рухани-адамгершілік білімнің қазіргі әлемдегі басымдылығы Пигментный обмен в норме и при патологии
Пигментный обмен в норме и при патологии Оптическая когерентная томография в диагностике влажной формы макулярной дегенерации и диабетического макулярного отека
Оптическая когерентная томография в диагностике влажной формы макулярной дегенерации и диабетического макулярного отека Работа психолога с кризисными и проблемными ситуациями
Работа психолога с кризисными и проблемными ситуациями Классификация и виды отклонений в развитии и поведении детей и подростков
Классификация и виды отклонений в развитии и поведении детей и подростков Артериальная гипертензия: кто виноват и что делать
Артериальная гипертензия: кто виноват и что делать Форма грудной клетки и механизм дыхания у детей
Форма грудной клетки и механизм дыхания у детей Стоматология доступная каждому
Стоматология доступная каждому Патогенные кокки
Патогенные кокки Клиническая медицина Европы нового времени( XVIII -XIX вв.)
Клиническая медицина Европы нового времени( XVIII -XIX вв.) Die Familie Schrot
Die Familie Schrot Медицинские анализаторы
Медицинские анализаторы Система технического обслуживания и ремонта автомобиля
Система технического обслуживания и ремонта автомобиля Перспективы интеграции фитотерапии в клиническую практику
Перспективы интеграции фитотерапии в клиническую практику Емхана және ауруханалардың әр түрлі бөлімдерінде емдеу-қорғау тәртібін жүргізу ерекшеліктері
Емхана және ауруханалардың әр түрлі бөлімдерінде емдеу-қорғау тәртібін жүргізу ерекшеліктері The Alimentary Tract
The Alimentary Tract Познавательные процессы. Ощушение
Познавательные процессы. Ощушение Техника массажа по А. Уманской
Техника массажа по А. Уманской Детские инфекции. Корь. Краснуха. Скарлатина
Детские инфекции. Корь. Краснуха. Скарлатина Ожирение, как причина развития сердечно-сосудистой патологии
Ожирение, как причина развития сердечно-сосудистой патологии Технологии во благо людей. Новая продукция. Новая концепция
Технологии во благо людей. Новая продукция. Новая концепция Преподавание психологии в высшей школе и системе дополнительного образования
Преподавание психологии в высшей школе и системе дополнительного образования