Содержание
- 2. Острый гломерулонефрит Острый гломерулонефрит - острое иммуновоспалительное заболевание с преимущественным поражением клубочкового аппарата обеих почек.
- 3. Эпидемиология В настоящее время нет точных статистических данных о распространенности ОГН среди взрослого населения. По материалам
- 4. Этиология Важную роль в возникновении гломерулонефрита играет 12-й штамм β- гемолитического стрептококка группы А. Возможно возникновение
- 5. Патогенез Токсины стрептококка, повреждая структуру базальной мембраны капилляров клубочков, вызывают появление в организме специфических аутоантигенов, в
- 6. Патогенез Иммунные комплексы осаждаются на базальной мембране клубочков почки, повреждая их. Происходит выделение медиаторов воспаления, повреждение
- 7. Клинические симптомы, течение. Острый гломерулонефрит характеризуется тремя основными синдромами - отечным, сердечно-сосудистым или гипертоническим и мочевым.
- 8. Мочевой синдром боли в поясничной области с обеих сторон, повышение температуры тела, олигурия, красноватый цвет мочи
- 9. Мочевой синдром протеинурия (количество белка в моче обычно колеблется от 1 до 10 г/л, но не
- 10. Мочевой синдром появление в моче цилиндров (гиалиновые, зернистые, эритроцитарные), эпителиальных клеток; снижение клубочковой фильтрации; лейкоцитурия (как
- 11. Сердечно-сосудистый, или гипертонический, синдром артериальная гипертензия, которая наблюдается у 70-90 % больных и в большинстве случаев
- 12. Сердечно-сосудистый, или гипертонический, синдром наклонность к брадикардии; изменение глазного дна - сужение артериол, отек соска зрительного
- 13. Отечный синдром «Бледные" отеки преимущественно в области лица, век, появляются утром, в тяжелых случаях возможны анасарка,
- 14. Церебральный синдром головная боль, тошнота, рвота, туман перед глазами, снижение зрения, повышенная мышечная и психическая возбудимость,
- 15. Крайнее проявление церебрального синдрома Ангиоспастическая энцефалопатия (эклампсия): после вскрикивания или шумного глубокого вдоха появляются тонические, затем
- 16. Хронический гломерулонефрит Хронический гломерулонефрит (ХГН) - это генетически обусловленное иммунно-опосредованное воспаление клубочков почек с последующим вовлечением
- 17. Эпидемиология Заболеваемость — 13–50 случаев заболевания на 10 000 населения. Первичный ХГН возникает в 2 раза
- 18. Классификация хронического гломерулонефрита Клинический вариант: латентная форма (изолированный мочевой синдром), гипертензионная форма, нефротическая форма, смешанная форма.
- 19. Этиология Развитию ХГН могут предшествовать инфекционное заболевание, переохлаждение или вакцинация, однако у половины больных четкой связи
- 20. Патогенез В патогенезе ХГН выделяют ряд основных механизмов прогрессирования, которые можно разделить на две группы: 1.
- 21. Патогенез Первые связаны с образованием иммунных комплексов "антиген-антитело" в присутствии комплемента. Вторые связываются с процессами гиперфильтрации.
- 22. Клиническая картина Все морфологические формы ХГН могут проявляться ограниченным числом клинических синдромов: изолированный мочевой синдром (ИМС),
- 23. Изолированный мочевой синдром протеинурия ( > 0,2 и гематурия (чаще - микрогематурия), лейкоцитурия, цилиндрурия,
- 24. Нефротический синдром массивная ( > 3,0-3,5 г/сут ) протеинурия; гипо- и диспротеинемия (с преобладанием гипоальбуминемии); гипер-
- 25. Гипертензионный синдром выраженное стойкое повышение артериального давления (как СД, так и ДД), резистентное к медикаментозной терапии;
- 26. Смешанная форма ХГН Определяется комбинацией нефротического синдрома с артериальной гипертензией, совмещая патологические признаки обеих форм.
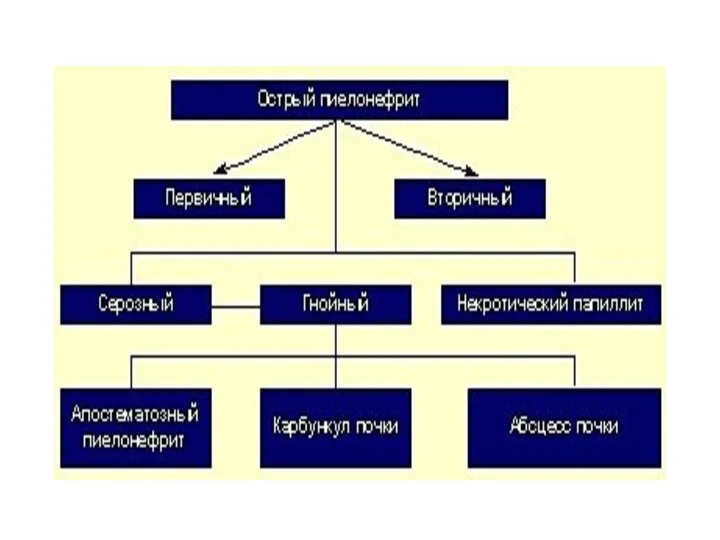
- 27. Острый пиелонефрит Острый пиелонефрит - неспецифическое гнойное воспаление почек с преимущественным поражением интерстициальной ткани, чашечек и
- 28. Эпидемиология Острый пиелонефрит составляет 10–15% всех заболеваний почек
- 32. Первичный острый пиелонефрит Первичным условно называют пиелонефрит, возникающий без предшествовавшего заболевания почки или мочевых путей. При
- 33. Клиническая картина Для первичного острого пиелонефрита характерна триада симптомов — высокая температура тела, боль в поясничной
- 34. Клиническая картина В клинической картине различают общие и местные симптомы. Первичный острый пиелонефрит сначала проявляется общими
- 35. Клиническая картина Местные симптомы: боли в области почки, пораженной воспалительным процессом Боли могут быть интенсивными, но
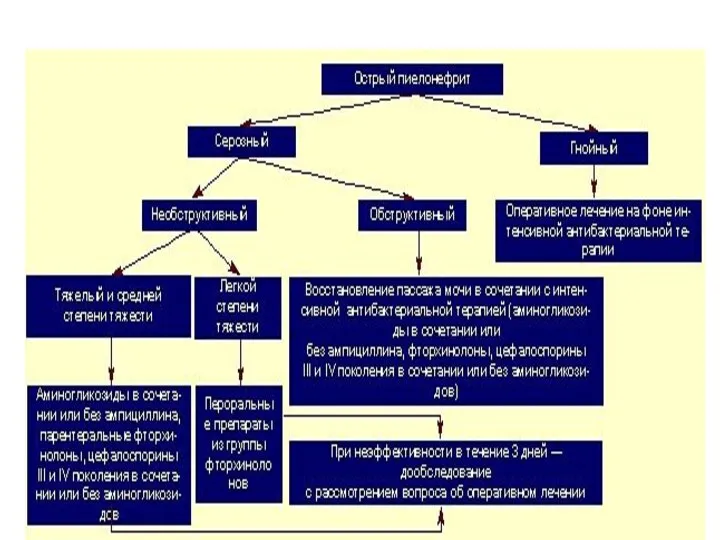
- 36. Дополнительные методы исследования выявление бактериурии и лейкоцитурии с определением их степени, активных лейкоцитов мочи и клеток
- 37. Дополнительные методы исследования Протеинурия наблюдается у большинства больных, но количество белка в моче не превышает 1
- 38. Вторичный острый пиелонефрит Отличается от первичного большей выраженностью симптомов местного характера. Самыми частыми причинами являются МКБ,
- 39. Клиническая картина Обострению пиелонефрита нередко предшествует типичный приступ почечной колики. Самочувствие больного быстро ухудшается: повышается температура
- 40. Клиническая картина Боли в поясничной области принимают постоянный интенсивный характер. Резко выражен симптом Пастернацкого. Наблюдается выраженное
- 41. Дополнительные методы исследования Бактериурия и лейкоцитурия всегда выражены, кроме случаев полной окклюзии мочеточника пораженной почки. Часто
- 42. Дополнительные методы исследования Рентгенологические методы исследования занимают наиболее важное место в диагностике вторичного острого пиелонефрита. Ультразвуковое
- 43. Хронический пиелонефрит – заболевание, характеризующееся инфекционно–воспалительным процессом в почечной паренхиме с преимущественным поражением интерстициальной ткани и
- 44. Причины развития Своевременно нераспознанные и неустраненные причины нарушений оттока мочи Неправильное или недостаточное по длительности лечение
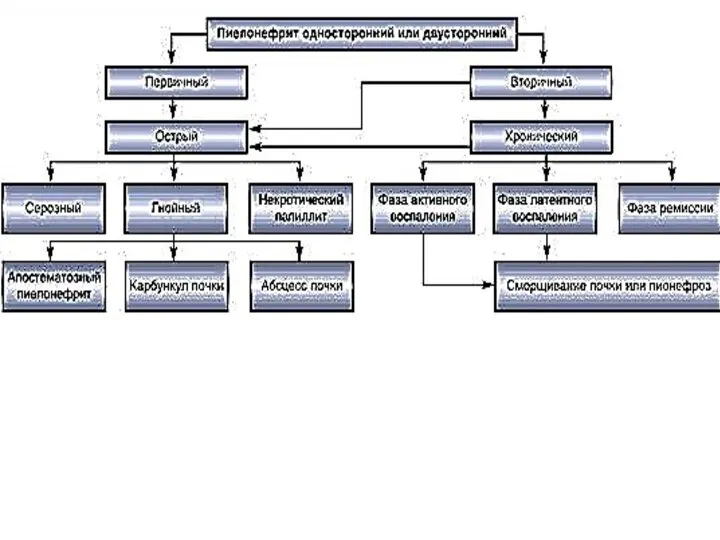
- 45. Классификация хронического пиелонефрита По локализации: односторонний, двусторонний. По течению: латентный, рецидивирующий. По фазе заболевания (при рецидивирующем
- 46. Клиническая картина Хронический пиелонефрит годами может протекать без четких клинических симптомов вследствие вялотекущего воспалительного процесса в
- 47. Клиническая картина Начальная стадия хронического пиелонефрита в активной фазе воспаления проявляется легким недомоганием, снижением аппетита, повышенной
- 48. Клиническая картина В более поздней стадии не только активная и латентная фазы, но и фаза ремиссии
- 49. Клиническая картина Снижение функции почек приводит к жажде, сухости во рту, никтурии, полиурии. Кожные покровы суховаты,
- 50. Дополнительные методы исследования выявление лейкоцитурии с помощью методов Каковского — Аддиса провокационные тесты (преднизолоновый или пирогеналовый)
- 51. Хроническая Болезнь ПОЧЕК
- 52. Хроническая болезнь почек (ХБП) – над нозологическое понятие, объединяющее всех пациентов с признаками повреждения почек и/или
- 53. Под маркерами повреждения почек следует понимать любые изменения, выявляющиеся при клинико-лабораторном обследовании, которые отражают наличие патологического
- 54. Хроническая болезнь почек (ХБП) – над нозологическое понятие, объединяющее всех пациентов с признаками повреждения почек и/или
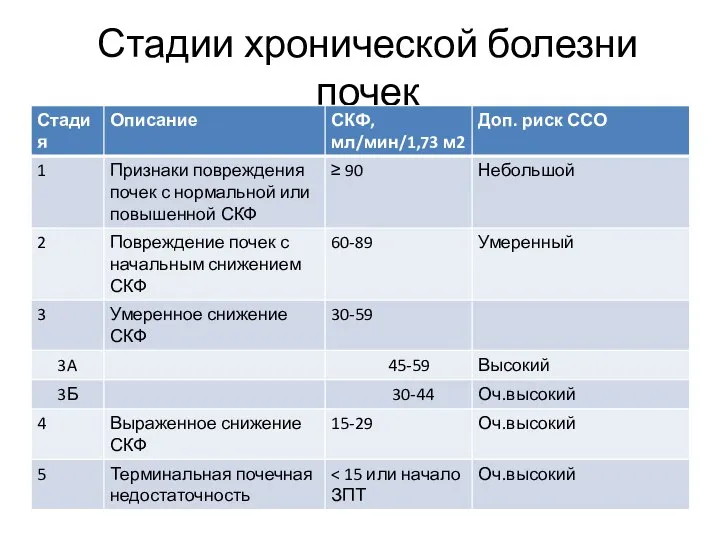
- 56. Критерием снижения функции почек является уровень скорости клубочковой фильтрации, стандартизированной на поверхность тела, находящийся ниже нормальных
- 57. Диагностика ХБП в зависимости от состояния функции почек и наличия маркеров повреждения
- 58. 3-месячное ограничение (критерий «стойкости») в качестве временно- го параметра определения ХБП было выбрано потому, что в
- 59. Понятие ХБП, с одной стороны, отражает наличие общих факторов риска развития и прогрессирования нефропатий, универсальных механизмов
- 60. Стадии хронической болезни почек
- 61. Следует подчеркнуть, что понятие ХБП не отменяет нозологического подхода к диагностике заболеваний почек. Необходимо добиваться идентификации
- 62. Факторы прогрессирования ХБП Немодифицируемые Пожилой возраст Мужской пол Исходно низкое число нефронов (низкая масса тела при
- 63. Факторы риска развития ХБП Модифицируемые Диабет Артериальная гипертензия Аутоиммунные болезни Хроническое воспаление/cистемные инфекции Инфекции и конкременты
- 64. Диагностика хронической болезни почек. Существуют следующие жалобы, позволяющие заподозрить заболевания почек и мочевых путей, нарушение функции:
- 65. Маркеры повреждения почек Лабораторные Изменения в анализах мочи − Протеинурия − Повышенная альбуминурия − Изменения мочевого
- 66. Показания к амбулаторной консультации нефролога Впервые выявленные и подтвержденные при повторном исследовании: Протеинурия Повышенная альбуминурия Гематурия
- 68. Скачать презентацию





























































 Клиническая фармакология и доказательная медицина в кардиологии
Клиническая фармакология и доказательная медицина в кардиологии Эффективность Гипорамина (Эребра) в лечении и профилактике вирусных заболеваний у детей
Эффективность Гипорамина (Эребра) в лечении и профилактике вирусных заболеваний у детей Волчья пасть
Волчья пасть Папилломавирусная инфекция
Папилломавирусная инфекция Расстройства пищевого поведения
Расстройства пищевого поведения Patologia_SSS_nar_ritma
Patologia_SSS_nar_ritma Рак легких
Рак легких Кровотечение, кровопотеря
Кровотечение, кровопотеря Смешанные дистрофии
Смешанные дистрофии Репродуктивное здоровье – составляющая здоровья человека и общества
Репродуктивное здоровье – составляющая здоровья человека и общества Туберкулез у детей и подростков. Эпидемиология, выявление, профилактика
Туберкулез у детей и подростков. Эпидемиология, выявление, профилактика Extracellular protein accumulations (degenerations): mucoid swelling, hyalinosis
Extracellular protein accumulations (degenerations): mucoid swelling, hyalinosis Диеты и здоровье. Национальные диеты
Диеты и здоровье. Национальные диеты Индексная оценка CPITN
Индексная оценка CPITN Организация лечебно-профилактической помощи детям
Организация лечебно-профилактической помощи детям Патофизиология поджелудочной железы и печени
Патофизиология поджелудочной железы и печени Основы гериатрии в преподавании поликлинической терапии
Основы гериатрии в преподавании поликлинической терапии Классификация дислексий Р. Беккер
Классификация дислексий Р. Беккер Физические нагрузки при плоскостопии
Физические нагрузки при плоскостопии Ангионеврология. Кровоснабжение, лимфоотток и иннервация стенок и органов полостей
Ангионеврология. Кровоснабжение, лимфоотток и иннервация стенок и органов полостей Влияние стресса на развитие сердечно-сосудистых заболеваний
Влияние стресса на развитие сердечно-сосудистых заболеваний Открытая травма груди
Открытая травма груди Возрастные особенности ротовой полости и формирования зубов
Возрастные особенности ротовой полости и формирования зубов «Простые правила» (как преуспеть в сложном мире). Дональд Сулл, Кэтлин Эйзенхардт
«Простые правила» (как преуспеть в сложном мире). Дональд Сулл, Кэтлин Эйзенхардт Телемедицина РЕСО
Телемедицина РЕСО Жасанды мүшелер
Жасанды мүшелер Конфлікти. Типи конфліктів
Конфлікти. Типи конфліктів Клиническая анатомия билиарной системы
Клиническая анатомия билиарной системы