Содержание
- 2. Хронический панкреатит (ХП) –прогрессирующий воспалительно-дегенеративно-склеротический процесс с фиброзно-кистозной перестройкой экзо- и эндокринного аппарата ПЖ, конечными этапами
- 3. ЭТИОЛОГИЯ Алкогольная – 50-60%; Билиарная – 30-40%; Генетическая – 10%; Инфекционная (гепатит В, С).
- 4. По этиологии ХП делят на первичные, вторичные и посттравматические.
- 5. Первичные: ПЖ является органом-мишенью, ее поражение первично, и лишь затем могут появиться признаки поражения других органов.
- 6. Причины развития первичных гиперферментативных ХП: Злоупотребление алкоголем; Систематическое употребление жирной пищи; Прием ЛС (азатиоприн, гипотиазид, сульфаниламиды,
- 7. Причины развития вторичных гиперферментативных ХП: Холецистит; Пептическая язва ДПК; Первичная (опухоли, папиллиты) и вторичная (дискинезия сфинктера
- 8. Причины развития гипоферментативных панкреатитов: Самая частая причина – гиперферментативный панкреатит, когда в результате обострений ХП постепенно
- 9. В России уровень заболеваемости патологией ПЖ составляет 149,8. В течение 5 лет умирают 6,3% больных ХП,
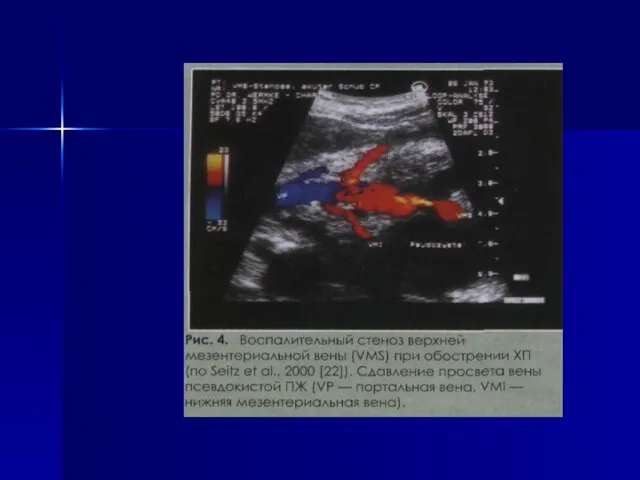
- 10. ОСЛОЖНЕНИЯ Ранние – гнойно-септические, абсцесс ПЖ, формирование псевдокист органа, кровотечения слизистой гастродуоденальной зоны, тромбоз селезеночной и
- 11. ОСЛОЖНЕНИЯ Поздние – внешнесекреторная недостаточность ПЖ с развитием мальдигестии, мальабсорбции и кахексии, тяжелых гиповитаминозов, анемии, гипопротеинемических
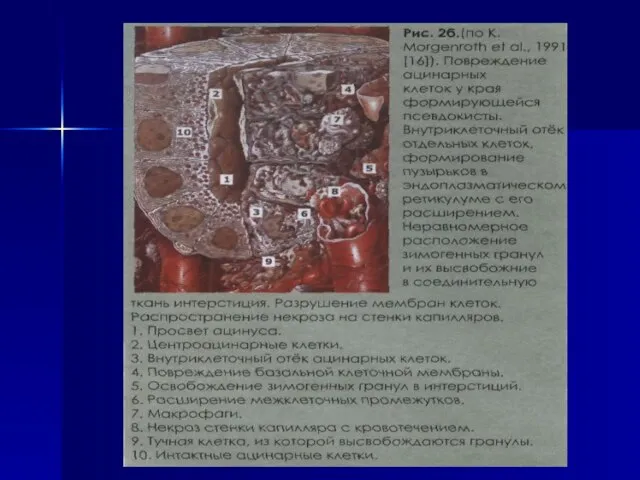
- 12. Псевдокисты ПЖ – кистозные образования, лишенные эпителиальной выстилки. Причиной их формирования является некроз ткани ПЖ вследствие
- 13. Осложнения кист и псевдокист ПЖ: перфорация в брюшную полость; формирование наружных или внутренних свищей; абсцесс ПЖ;
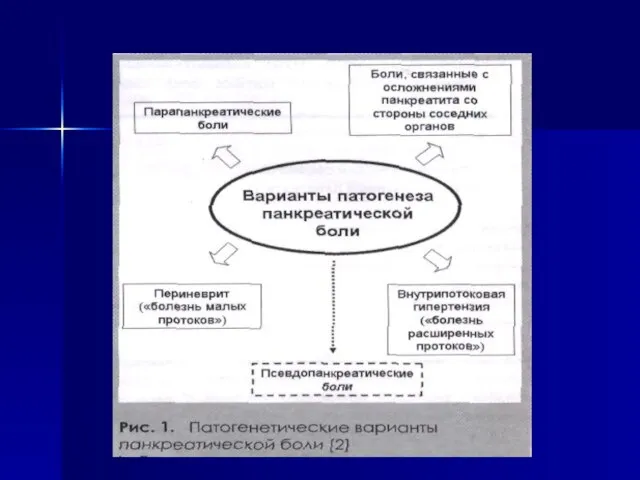
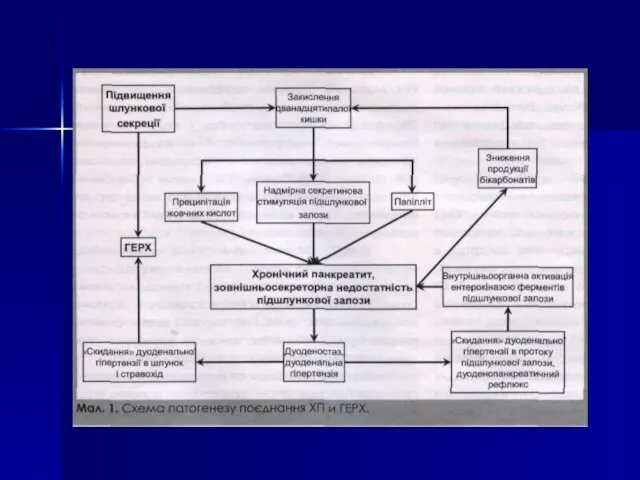
- 14. ПАТОГЕНЕЗ В основе развития ХП лежит первичное деструктивное поражение ацинусов, обусловленное внутриклеточной активацией ферментов ПЖ. При
- 15. Провокация боли: переедание, жирная, жареная, копченая, острая еда, алкоголь, свежие овощи и фрукты, газированные напитки. Еда,
- 16. Диспепсический синдром: постоянная тошнота, снижение или отсутствие аппетита, рвота, которая не приносит облегчения, отрыжка.
- 17. Синдром внешнесекреторной недостаточности проявляется нарушением пищеварения (мальдигестия), в результате которой больные прогрессивно теряют массу тела. Для
- 18. СИМПТОМЫ: Лагерлофа (цианоз лица), Холведта (цианотичные пятна кожи живота), Грей-Турнера (цианоз кожи живота), Кюллена (желто-цианотичные пятна
- 19. КЛИНИКА болевой синдром по типу левого полупояса или полного пояса; ситофобия (боязнь приема пищи); лиентерея. При
- 20. При обострении ХП, и при кистах, и при псевдокистах ПЖ возможно развитие панкреатогенного плеврита с соответствующей
- 22. Классификация хронического панкреатита: По этиологии: 1. Первичный – алкогольный и т.д. 2. Вторичный – билиарный и
- 23. По клиническим признакам: Болевой – с рецидивирующей болью, с постоянной болью. Псевдотуморозный – с холестазом, с
- 24. Стадии: Обострение. Ремиссия. Неустойчивая ремиссия.
- 25. По морфологическим признакам: Кальцифицирующий. Обструктивный. Инфильтративно-фиброзный. Фиброзно-склеротический (индуративный).
- 26. По функциональным признакам: Патогенетически функциональный вариант – гиперферментемический, гипоферментный. Степени нарушения функции поджелудочной железы: Экскреторная недостаточность:
- 27. По тяжести: Легкого течения; Течения средней тяжести; Тяжелого течения.
- 28. Стадии хронического панкреатита
- 30. Осложнение: Ранние – механическая желтуха, портальная гипертензия (подпеченочная форма), желудочно-кишечные кровотечения, ретенционные кисты и псевдокисты, бактериальные
- 32. Лабораторные исследования: Обязательные: ХС крови – в пределах нормальных значений или повышение уровня; копрограмма – амилорея,
- 33. При наличии показаний: снижение уровня панкреатической изоамилазы; липаза, фосфолипаза А2 крови – повышение активности; трипсин (иммунореактивный)
- 34. ЛАБОРАТОРНАЯ ДИАГНОСТИКА: Основная задача лабораторной диагностики гиперментных панкреатитов – выявление феномена «отклонения» ферментов в кровь, который
- 35. При хроническом панкреатите – значительно реже. Это связано с тем, что деструкция ацинарних клеток происходит на
- 36. Кроме выявления «отклонения» ферментов в кровь для диагностики применяют тесты для определения этиологии панкреатита, гистологические, цитологические,
- 37. Определение фекальной эластазы-1 иммуноферментным методом в качестве стандартного метода обусловлено следующим: эластаза-1 абсолютно специфичная для поджелудочной
- 38. Инструментальные и другие методы диагностики: УЗИ поджелудочной железы, увеличение размеров ПЖ, увеличение акустической плотности, расширение вирсунгова
- 39. При наличии показаний: 13С-амилазный дыхательные тесты – для определения внешнесекреторной функции ПЖ; обзорное рентгенологическое исследование брюшной
- 40. Дифференциальная диагностика проводится с другими заболеваниями, которые сопровождаются абдоминальной болью: с пептической язвой желудка и 12-палой
- 50. Группы ферментных препаратов: экстракты слизистой оболочки желудка – действующее вещество пепсин (абомин, пепсидил); панкреатические энзимы; в
- 51. ЛЕЧЕНИЕ Схема 1:
- 52. ЛЕЧЕНИЕ Схема 2:
- 53. Подбор дозы липазы осуществляется следующим образом: стеаторея – нет, эластаза-1 в кале – в норме →
- 54. При тяжелой внешнесекреторной недостаточности ПЖ: витамин К – 10 мг/сут + витамин А – до 25
- 55. При энтеропанкреатическом синдроме – кишечные антисептики, пре- и пробиотики. При симптомах отека ПЖ и уклонении ферментов
- 56. Ингибиторы протеаз эффективны только в первые трое суток панкреатической атаки. При некупируемом болевом синдроме, неэффективности интенсивного
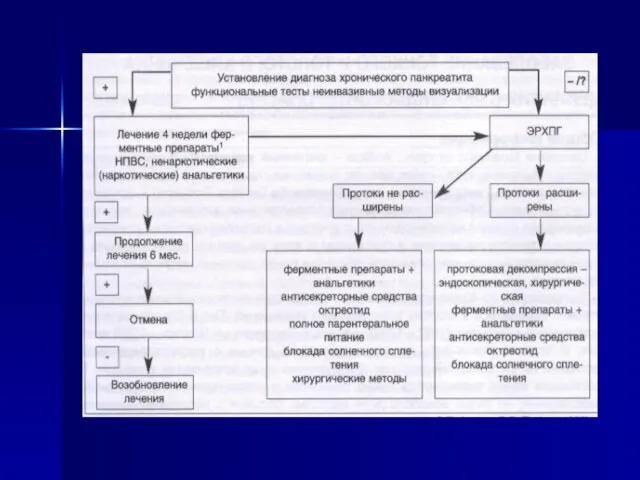
- 57. Эндоскопическое лечение при ХП – папиллосфинктеротомия, извлечение камней из вирсунгова протока (обычно после предшествующей литотрипсии), стентирование
- 58. Другие методы лечение новокаиновые блокады (паранефральная, через круглую связку печени, сакроспинальная, эпидуральная и др.), блокада или
- 60. Скачать презентацию
















































 Аппараты, воспроизводящие движения нижней челюсти
Аппараты, воспроизводящие движения нижней челюсти Инфекции мочевыводящих путей. Хронический пиелонефрит у беременных
Инфекции мочевыводящих путей. Хронический пиелонефрит у беременных То что просто для детей, невозможно для взрослых. 2 класс
То что просто для детей, невозможно для взрослых. 2 класс Острый и хронический гломерулонефрит в практике участкового терапевта
Острый и хронический гломерулонефрит в практике участкового терапевта Быстровозводимые морги
Быстровозводимые морги Nowotwory obszaru głowy i szyi- radioterapia
Nowotwory obszaru głowy i szyi- radioterapia Мультфильмы в жизни детей
Мультфильмы в жизни детей Острая дыхательная недостаточность. Обострение хронической дыхательной недостаточности
Острая дыхательная недостаточность. Обострение хронической дыхательной недостаточности Особенности визуализации гистологических препаратов
Особенности визуализации гистологических препаратов Применение ПЦР в выявлении животных-носителей вредных рецессивных мутаций
Применение ПЦР в выявлении животных-носителей вредных рецессивных мутаций (08.02) Урол. - Опух.мочевыд.сист
(08.02) Урол. - Опух.мочевыд.сист Реабилитация пациентов с пищевой зависимостью. Дифференциальная диагностика с соматическими болезнями
Реабилитация пациентов с пищевой зависимостью. Дифференциальная диагностика с соматическими болезнями Инфекционные болезни
Инфекционные болезни Кариес. Этиология, патогенез, клиника, лечение
Кариес. Этиология, патогенез, клиника, лечение Деловое общение и управление им
Деловое общение и управление им Виды ран и оказание первой помощи
Виды ран и оказание первой помощи Радионуклидные методы исследования органов желудочно-кишечного тракта
Радионуклидные методы исследования органов желудочно-кишечного тракта Первая помощь при попёрхивании
Первая помощь при попёрхивании Туа пайда болған гипотиреоз
Туа пайда болған гипотиреоз Третичный сифилис
Третичный сифилис Невербальные средства коммуникации
Невербальные средства коммуникации Профилактика эмоционального выгорания
Профилактика эмоционального выгорания Гемодинамическая поддержка при критических состояниях
Гемодинамическая поддержка при критических состояниях ЛФК при ОДА.Мерзлякова М.С СД-3
ЛФК при ОДА.Мерзлякова М.С СД-3 Злокачественные опухоли
Злокачественные опухоли Патофизиология сердечной недостаточности
Патофизиология сердечной недостаточности Остеосинтез - операции на костях
Остеосинтез - операции на костях Предпосылки и механизмы внедрения обязательного социального медицинского страхования в Республике Казахстан
Предпосылки и механизмы внедрения обязательного социального медицинского страхования в Республике Казахстан