Содержание
- 2. Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных клеток миокарда с последующим замещением погибших
- 3. ТРАНСМУРАЛЬНЫЙ ИНФАРКТ МИОКАРДА является одним с подвидов ишемического заболевания сердечной мышцы, он повреждает весь мышечный слой
- 4. СИМПТОМЫ ТРАНСМУРАЛЬНОГО ИНФАРКТА МИОКАРДА 1. Появление тахикардии, человек чувствует, как замирает его сердце. 2. Возникновение сердечной
- 5. ВИДЫ ТРАНСМУРАЛЬНОГО ИНФАРКТА МИОКАРДА 1. Инфаркт миокарда мелкоочаговый. 2. Инфаркт миокарда крупноочаговый. Мелкоочаговая форма трансмурального инфаркта
- 6. Крупноочаговая форма трансмурального инфаркта миокарда отличается сильным болевым синдромом. Эта форма имеет повышенный уровень развития тромбоза
- 7. ДИАГНОСТИКА ТРАНСМУРАЛЬНОГО ИНФАРКТА Если у человека появляются первые признаки инфаркта, нужно его срочно госпитализировать, ему должны
- 8. ЛЕЧЕНИЕ ТРАНСМУРАЛЬНОГО ИНФАРКТА МИОКАРДА 1. Назначение обезболивающих средств. 2. Назначение антиагергантов, бета-адреноблокаторов, антиоагулянтов, ингибиторов АПФ, блокаторов.
- 9. ЭКГ при трансмуральном инфаркте.
- 10. Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном стенозе до 70% в коронарной артерии.
- 11. Зона инфаркта в это время носит мозаичный характер, т.е. среди погибших клеток встречаются также частично или
- 12. Заместительные процессы идут от периферии к центру, поэтому в центре очага какое-то время могут еще оставаться
- 13. Площадь и локализация инфаркта сердечной мышцы зависят от того, в какой венечной артерии прекращается кровоток, насколько
- 14. 2) по степени тяжести повреждения сердечной мышцы: - проникающий илитрансмуральный инфаркт. Сердечная мышца в области инфаркта
- 15. Самым характерным симптомом инфаркта миокарда является боль. Боли в типичных случаях локализуются в левой части грудной
- 16. Снижение АД зависит от падения сократительной способности сердца, когда участки миокарда, попавшие в инфарктную зону, теряют
- 17. Часто у больных развиваются и вегетативные нарушения: мышечная дрожь, тошнота, рвота, нарушениями мочеиспускания, холодный пот, одышка.
- 18. Электрокардиография Поначалу единственным признаком могут быть высокие остроконечные зубцы T. Электрокардиограмму следует повторять через 20—30 мин.
- 19. Проводят пи затяжном болевом синдроме и отсутствии типичных изменений ЭКГ. Нарушения локальной сократимости указывают на ишемию
- 20. Целью коронароангиографии является оценка наличия поврежденных венечных артерий, степени его тяжести и определение подходящего методалечения. Для
- 21. Расширение венечной артерии - это лечебная процедура, во время которой суженную или закрытую венечную артерию расширяют
- 22. I период 1. Нарушения ритма сердца, особенно опасны все желудочковые артерии (желудочковая форма пароксизмальной тахикардии, политропные
- 23. II период Возможны все 5 предыдущих осложнений + собственно осложнения II периода. 1. Перикардит: возникает при
- 24. 3. Разрывы миокарда, наружные и внутренние. а) Наружный, с тампонадой перикарда. Обычно имеет париод предвестников: рецидивирующие
- 25. Осложнения периода реабилитации относятся к осложнениям ИБС. Кардиосклероз постинфарктный. Это уже исход инфаркта миокарда, связанный с
- 26. 1. Стенокардия. При инфаркте боли носят нарастающий характер, большей интенсивности, больные возбуждены, беспокойны, а при стенокардии
- 27. 3. Перикардит. Болевой синдром весьма сходен с таковым при инфаркте миокарда. Боль длительная, постоянная, пульсирующая, но
- 28. 4. Эмболия ствола легочной артерии (как самостоятельное заболевание, а не осложнение инфаркта миокарда). Возникает остро, резко
- 29. 5. Расслаивающаяся аневризма аорты. Чаще всего возникает у больных с высокой артериальной гипертензией. Нет периода предвестников,
- 30. 1. Профилактика осложнений. 2. Ограничение зоны инфаркта. Необходимо, чтобы лечебная практика соответствовала периоду заболевания. 1. Предынфарктный
- 31. 2. Острейший период. Основная цель лечения - ограничить зону повреждения миокарда. Снятие болевого синдрома: начинать правильнее
- 32. Для усиления обезболивающего эффекта, снятия тревоги, беспокойства, возбуждения: - анальгин 5О% - 2,О в/м или в/в;
- 33. а) Поляризующая смесь (состав см. выше), входящие в нее ингридиенты способствуют проникновению калия внутрь клеток. б)
- 35. Скачать презентацию
Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных клеток
Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных клеток
ТРАНСМУРАЛЬНЫЙ ИНФАРКТ МИОКАРДА
является одним с подвидов ишемического заболевания сердечной мышцы,
ТРАНСМУРАЛЬНЫЙ ИНФАРКТ МИОКАРДА
является одним с подвидов ишемического заболевания сердечной мышцы,
Причины развития трансмурального инфаркта миокарда
Симптоматикой напоминает стенокардию, но охватывает больший масштаб сердца. Стенокардия характеризуется временной ишемией, при трансмуральном инфаркте сердце полностью поражается, возникает целый ряд осложнений и тянет за собой ряд осложнений для всей системы организма.
Главная причина трансмурального инфаркта миокарда – атеросклеротическая бляшка, которая появляется в веночной артерии, при этом сужается просвет сосуда и возникает ишемическое заболевание. Если человек испытывает очень сильный эмоциональный стресс или он подвергается физической нагрузки, организм теряет большое количество энергии, сердце начинает активнее работать, у него возникает трансмуральный инфаркт миокарда.
СИМПТОМЫ ТРАНСМУРАЛЬНОГО ИНФАРКТА МИОКАРДА
1. Появление тахикардии, человек чувствует, как замирает его
СИМПТОМЫ ТРАНСМУРАЛЬНОГО ИНФАРКТА МИОКАРДА
1. Появление тахикардии, человек чувствует, как замирает его
2. Возникновение сердечной астмы, она появляется из-за того, что застаивается кровь в легких.
3. Боль имеет острый и сжимающий характер, она отдает в лопатку слева, в нижнюю челюсть слева и в область между лопатками. Ощущается в зубах, ухе, кисти, может полностью отбирать левую руку.
4. Также боль отличается интенсивностью, волнообразностью и своею продолжительностью – длиться от двух часов до нескольких дней.
5. У человека бледнеет кожа, слизистые оболочки также бледнеют.
6. Усложняется тахикардией и брадикардией.
Также могут развиваться и другие симптомы, которые зависят от сложности протекания заболевания. Одним с опасных осложнений является появление тромбоэмболии, при инфаркте трансмурального миокарда, начинает в ссудах развиваться тромбоз, из-за этого страдает оболочка внутри сердца. В проблемных областях появляются тромбы, которые могут оторваться от сердечной поверхности, затем с кровью они заносятся в почки, сосуды кишечника, мозг, конечности.
ВИДЫ ТРАНСМУРАЛЬНОГО ИНФАРКТА МИОКАРДА
1. Инфаркт миокарда мелкоочаговый.
2. Инфаркт миокарда крупноочаговый.
Мелкоочаговая форма
ВИДЫ ТРАНСМУРАЛЬНОГО ИНФАРКТА МИОКАРДА
1. Инфаркт миокарда мелкоочаговый.
2. Инфаркт миокарда крупноочаговый.
Мелкоочаговая форма
Крупноочаговая форма трансмурального инфаркта миокарда отличается сильным болевым синдромом. Эта форма
Крупноочаговая форма трансмурального инфаркта миокарда отличается сильным болевым синдромом. Эта форма
Обширный трансмуральный инфаркт миокарда очень опасен для жизни человека, он находится в ступоре от боли. Это заболевание угрожает всем органам, потмоу, что в них не поступает кровь. Частые случаи отказов некоторых систем организма, парализуются конечности, и нарушается речь.
ДИАГНОСТИКА ТРАНСМУРАЛЬНОГО ИНФАРКТА
Если у человека появляются первые признаки инфаркта, нужно его
ДИАГНОСТИКА ТРАНСМУРАЛЬНОГО ИНФАРКТА
Если у человека появляются первые признаки инфаркта, нужно его
ЛЕЧЕНИЕ ТРАНСМУРАЛЬНОГО ИНФАРКТА МИОКАРДА
1. Назначение обезболивающих средств.
2. Назначение антиагергантов, бета-адреноблокаторов, антиоагулянтов,
ЛЕЧЕНИЕ ТРАНСМУРАЛЬНОГО ИНФАРКТА МИОКАРДА
1. Назначение обезболивающих средств.
2. Назначение антиагергантов, бета-адреноблокаторов, антиоагулянтов,
3. На остром этапе инфаркта назначается морфин, кислород, нитроглицерин.
Лечение трансмурального инфаркта миокарда должно иметь такие цели
1. Обезболить.
2. Уменьшить сердечную ишемию.
3. Устранить аритмию.
4. Снизить кислородную потребность миокарда.
5. Предупредить появление повторного инфаркта, для этого используют статины, нитраты, ацетилсалициловая кислота.
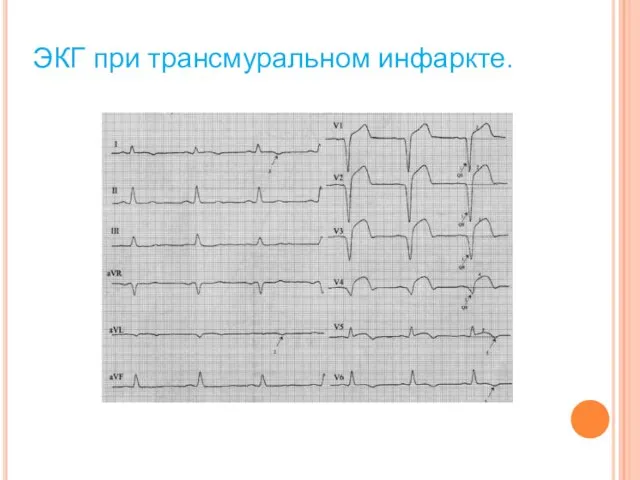
ЭКГ при трансмуральном инфаркте.
ЭКГ при трансмуральном инфаркте.
Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном стенозе
Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном стенозе
Зона инфаркта в это время носит мозаичный характер, т.е. среди
Зона инфаркта в это время носит мозаичный характер, т.е. среди
Заместительные процессы идут от периферии к центру, поэтому в центре очага
Заместительные процессы идут от периферии к центру, поэтому в центре очага
Площадь и локализация инфаркта сердечной мышцы зависят от того, в какой
Площадь и локализация инфаркта сердечной мышцы зависят от того, в какой
Можно выделить следующие формы инфаркта сердечной мышцы:
1) по месторасположению (какая область сердечной мышцы затронута):
инфаркт передней стенки или антериорный;
инфаркт нижней стенки или инфериорный;
инфаркт боковой стенки или латеральный;
инфаркт межжелудочковой перегородки или септальный;
инфаркт верхушечной области или апикальный.
Одновременно могут быть повреждены различные области сердечной мышцы (например, передняя стенка и верхушечная область).
2) по степени тяжести повреждения сердечной мышцы:
- проникающий илитрансмуральный инфаркт. Сердечная
2) по степени тяжести повреждения сердечной мышцы:
- проникающий илитрансмуральный инфаркт. Сердечная
- непроникающий или нетрансмуральный инфаркт. Повреждение сердечной мышцы несколько меньшего объема. Поэтому такой инфаркт называется иногда микроинфарктом. Кровоток в венечной артерии прекращен не полностью, а частично восстановился (или эффект оказала кровь, полученная из дополнительных кровеносных сосудов). В анализах крови наблюдаются типичные для инфаркта сердечной мышцы изменения, однако ЭКГ отличается от таковой при проникающем инфаркте. Также и тактика лечения при инфаркте сердечной мышцы зависит от его размера.
Самым характерным симптомом инфаркта миокарда является боль.
Боли в типичных случаях
Самым характерным симптомом инфаркта миокарда является боль.
Боли в типичных случаях
Снижение АД зависит от падения сократительной способности сердца, когда участки миокарда,
Снижение АД зависит от падения сократительной способности сердца, когда участки миокарда,
Часто у больных развиваются и вегетативные нарушения: мышечная дрожь, тошнота, рвота,
Часто у больных развиваются и вегетативные нарушения: мышечная дрожь, тошнота, рвота,
Жалобы Неприятные ощущения в груди, в области шеи или нижней челюсти (тяжесть, жжение, давление) длительностью 30 мин и более. Атипичные проявления (слабость, одышка, сердечная недостаточность) чаще встречаются в пожилом возрасте и при
Электрокардиография
Поначалу единственным признаком могут быть высокие остроконечные зубцы T. Электрокардиограмму следует
Электрокардиография Поначалу единственным признаком могут быть высокие остроконечные зубцы T. Электрокардиограмму следует
Проводят пи затяжном болевом синдроме и отсутствии типичных изменений ЭКГ. Нарушения
Целью коронароангиографии является оценка наличия поврежденных венечных артерий, степени его тяжести
Иногда процедура проводится через артерию запястья. Длинный тонкий зонд вводится в сердце, в места начала венечных артерий. Через катетер в венечные артерии вводится небольшое количество контрастного вещества - и кровеносные сосуды сердца делаются видимыми с помощью рентгеновских лучей. Эта процедура называется коронароангиографией.
Во время процедуры Вы лежите под рентгеновским аппаратом. Аппарат двигается вокруг Вас и делает снимки венечных артерий под разным углом. За ходом исследования можно наблюдать на экране.
Расширение венечной артерии - это лечебная процедура, во время которой суженную
Расширение венечной артерии - это лечебная процедура, во время которой суженную
Процедура расширения венечной артерии схожа с коронароангиографией. Врач разъяснит цели и возможные осложнения процедуры расширения венечной артерии и спросит согласие на процедуру. Врач введет до суженного места зонд, на конце которого находится сложенный баллон. Баллон заполняется жидкостью, и суженное место в венечной артерии расширяется.
I период
1. Нарушения ритма сердца, особенно опасны все желудочковые артерии (желудочковая форма
I период
1. Нарушения ритма сердца, особенно опасны все желудочковые артерии (желудочковая форма
2. Нарушения атриовентрикулярной проводимости: например, по типу истинной электро-механической диссоциации. Чаще возникает при передне- и заднеперегородочных формах инфаркта миокарда.
3. Острая левожелудочковая недостаточность: отек легких, сердечная астма.
4. Кардиогенный шок:
а) Рефлекторный - происходит падение АД, больной вялый, заторможенный, кожа с сероватым оттенком, холодный профузный пот. Причина - болевое раздражение.
б) Аритмический - на фоне нарушения ритма.
в) Истинный - самый неблагоприятный, летальность при нем достигает 9О%.
В основе истинного кардиогенного шока лежит резкое нарушение сократительной способности миокарда при обширных его повреждениях, что приводит к резкому уменьшению сердечногог выброса, минутный объем падает до 2,5 л/мин. Чтобы сдержать падение АД, компенсаторно происходит спазм периферических сосудов, однако он недочтаточен для поддержания микроциркуляции и нормального уровня АД. Резко замедляется кровоток на периферии, образуеются микротромбы (при инфаркте миокарда повышена свертываемость + замедленный кровоток). Следствием микротромбообразования является капилляростаз, появляются открытые артериовенозные шунты, начинают страдать обменные процессы, происходит накопление в крови и в тканях недоокисленных продуктов, которые резко увеличивают проницаемость капилляров. Начинается пропотевание жидкой части плазмы крови вследствие тканевого ацидоза. Это приводит к уменьшению ОЦК, уменьшается венозный возврат к сердцу, минутный объем падает еще больше - замыкается порочный круг. В крови наблюдается ацидоз, который еще больше ухудшает работу сердца.
Клиника истинного шока: Слабость, заторможенность - практически ступор. АД падает до 8О мм рт.ст. и ниже, но не всегда так четко. Пульсовое давление обязательно меньше 25 мм рт.ст. Кожа холодная, землисто-серая, иногда пятнистая, влажная вследствие капилляростаза. Пульс нитевидный, часто аритмичный. Резко падает диурез, вплоть до анурии.
5. Нарушения ЖКТ: парез желудка и кишечника чаще при кардиогенном шоке, желудочное кровотечение. Связаны с увеличением количества глюкокортикоидов.
II период
Возможны все 5 предыдущих осложнений + собственно осложнения II периода.
1. Перикардит:
Возможны все 5 предыдущих осложнений + собственно осложнения II периода.
1. Перикардит:
2. Пристеночный тромбоэндокардит: возникает при трансмуральном инфаркте с вовлечением в некротический процесс эндокарда. Длительно сохраняются признаки воспаления или появляются вновь после некоторого спокойного периода. Основным исходом данного состояния является тромбоэмболия в сосуды головного мозга, конечности и в другие сосуды большого круга кровообращения. Диагностируется при вентрикулографии, сканировании.
3. Разрывы миокарда, наружные и внутренние.
а) Наружный, с тампонадой перикарда. Обычно имеет
3. Разрывы миокарда, наружные и внутренние.
а) Наружный, с тампонадой перикарда. Обычно имеет
б) Внутренний разрыв - отрыв папиллярной мышцы, чаще всего бывает при инфаркте задней стенки. Отрыв мышцы приводит к острой клапанной недостаточности (митральной). Резчайшая боль и кардиогенный шок. Развивается острая левожелудочковая недостаточность (отек легких), границы сердца резко увеличены влево. Характерен грубый систолический шум с эпицентром на верхушке сердца, проводящийся в подмышечную область. На верхушке часто удается обнаружить и систолическое дрожание. На ФКГ лентообразный шум между I и II тонами. Часто наступает смерть от острой левожелудочковой недостаточности. Необходимо срочное оперативное вмешательство.
Осложнения периода реабилитации относятся к осложнениям ИБС.
Кардиосклероз постинфарктный. Это уже
Осложнения периода реабилитации относятся к осложнениям ИБС.
Кардиосклероз постинфарктный. Это уже
1. Стенокардия. При инфаркте боли носят нарастающий характер, большей интенсивности, больные возбуждены,
1. Стенокардия. При инфаркте боли носят нарастающий характер, большей интенсивности, больные возбуждены,
2. Острая коронарная недостаточность. Это - затянувшийся приступ стенокардии с явлениями очаговой дистрофии миокарда., то есть промежуточная форма. Длительность болей от 15 мин до 1 часа, не более: эффекта от нитроглицерина тоже нет. Изменения ЭКГ характеризуются смещением сегмента ST ниже изолинии, появляется отрицательный зубец Т. В отличие от стенокардии, после окончания приступа изменения ЭКГ остаются, а в отличие от инфаркта миокарда изменения держатся только 1-3 дня и полностью обратимы. Нет повышения активности фермсентов, так как нет некроза.
3. Перикардит. Болевой синдром весьма сходен с таковым при инфаркте миокарда. Боль
3. Перикардит. Болевой синдром весьма сходен с таковым при инфаркте миокарда. Боль
4. Эмболия ствола легочной артерии (как самостоятельное заболевание, а не осложнение инфаркта
4. Эмболия ствола легочной артерии (как самостоятельное заболевание, а не осложнение инфаркта
Признаки острой сердечной недостаточности по правожелудочковому типу: одышка, цианоз, увеличение печени. Акцент II тона на легочной артерии, иногда набухание шейных вен. ЭКГ напоминает инфаркт в правых I и II грудных отведениях, есть признаки перегрузки правого сердца, может быть блокада ножки пучка Гисса. Изменения исчезают через 2-3 дня.
Эмболия часто приводит к инфаркту легкого: хрипы, шум трения плевры, признаки воспаления, реже наблюдается кровохарканье. Рентгенологически изменения клиновидной формы, чаще справа внизу.
5. Расслаивающаяся аневризма аорты. Чаще всего возникает у больных с высокой артериальной
5. Расслаивающаяся аневризма аорты. Чаще всего возникает у больных с высокой артериальной
6. Печеночная колика. Необходимо дифференцировать с абдоминальной формой инфаркта миокарда. Чаще у женщин, есть четкая связь с приемом пищи, боли не носят нарастающего волнообразного характера, иррадиируют вправо вверх. Часто повторная рвота. Локальная болезненность, однако это бывает и при инфаркте миокарда вследствие увеличения печени. Помогает ЭКГ. Повышена активность ЛДГ 5, а при инфаркте - ЛДГ 1.
1. Профилактика осложнений.
2. Ограничение зоны инфаркта.
Необходимо, чтобы лечебная практика соответствовала периоду заболевания.
1. Предынфарктный период.
1. Профилактика осложнений.
2. Ограничение зоны инфаркта.
Необходимо, чтобы лечебная практика соответствовала периоду заболевания.
1. Предынфарктный период.
- постельный режим (до тех пор, пока есть признаки нарастания коронарной недостаточности);
- прямые антикоагулянты:
- гепарин, можно вводить в/в, но чаще применяют п/к по 5-1О тыс. ЕД через каждые 4-6 часов.
антиаритмические средства:
- глюкоза 5% 2ОО-5ОО мл
- хлорид калия 1О% - 3О,О
- сульфат магния 25% - 2О,О
- инсулин 4-12 ЕД
- кокарбоксилаза 1ОО мг
- бета-адреноблокаторы /Anaprillini О,О4;
- нитраты пролонгированного действия (Sustak-forte).
иногда проводят экстренную реваскуляризацию миокарда.
2. Острейший период. Основная цель лечения - ограничить зону повреждения миокарда. Снятие
2. Острейший период. Основная цель лечения - ограничить зону повреждения миокарда. Снятие
Фентанил, в отличие от опиатов, очень редко угнетает дыхательный центр. После нейролептанальгезии сознание быстро восстанавливается. Не нарушается кишечная перистальтика и мочеотделение. Нельзя сочетать с опиатами и барбирутатами, т.к. возможно потенцирование пробочных эффектов
При неполном эффекте повторно вводят через 6О мин. морфин 1% 1,5 п/к или в/в струйно; омнопон 2% - 1,О п/к или в/в; промедол 1% - 1,О п/к.
Побочные явления препаратов группы морфина:
а) угнетение дыхательного центра - налорфин 1-2 мл в/в.
б) снижение рН крови и индуцирование синдрома электрической нестабильности сердца;
в) способствует депонированию крови, снижению венозного возврата, приводя к относительной гиповолении;
г) мощное ваготропное действие - усугубляется брадикардия, может быть тошнота, рвота, угнетение перистальтики кишечника и парез мускулатуры мочевого пузыря.
В связи с возможностью указанных осложнений применение морфинов и его аналогов при инфаркте миокарда должно быть сведено к минимуму.
Для усиления обезболивающего эффекта, снятия тревоги, беспокойства, возбуждения:
- анальгин 5О%
Для усиления обезболивающего эффекта, снятия тревоги, беспокойства, возбуждения:
- анальгин 5О%
- димедрол 1% - 1,О в/м (седативный эффект) + аминазин 2,5% - 1,О в/м в/в (потенцирование наркотиков). Кроме того, аминазин оказывает гипотензивное действие, поэтому при нормальном или пониженном давлении вводят только димедрол. Аминазин может вызывать тахикардию.
При локализации инфаркта на задней стенке левого желудочка болевой синдром сопровождается брадикардией - ввести холинолитик: атропина сульфат О,1% - 1,О (при тахикардии не вводить!).
Возникновение инфаркта часто связано с тромбозом коронарных артерий, поэтому необходимо введение антикоагулянтов, которые особенно эффективны в первые минуты и часы заболевания. Они также ограничивают зону инфаркта + обезболивающий эффект.
Дополнительно: гепарин 1О-15 тыс. (около 2 мл), в 1 мл - 5 тыс.ЕД; фибринолизин 6 тыс. в/в кап.; стрептаза 25О тыс. на физ. р-ре в/в кап.
Гепарин вводят в течение 5-7 дней под контролем свертывающей системы крови, вводят 4-6 раз в сутки (т.к. длительность действия 6 час.), лучше в/в. Также повторно вводится фибринолизин в течение 1-2 сут. (т.е. только в течение 1-го периода).
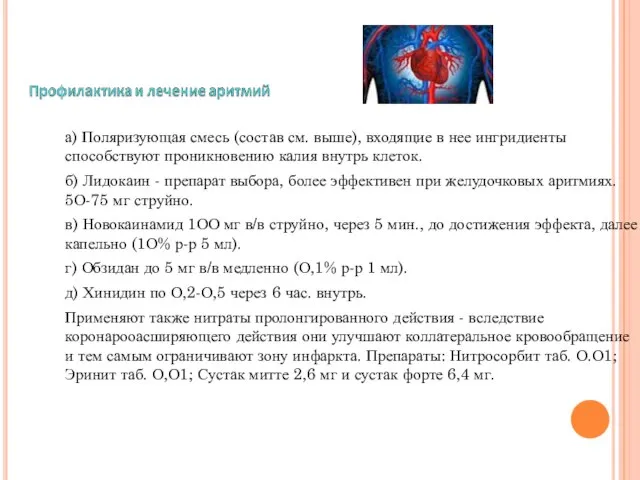
а) Поляризующая смесь (состав см. выше), входящие в нее ингридиенты способствуют
а) Поляризующая смесь (состав см. выше), входящие в нее ингридиенты способствуют
б) Лидокаин - препарат выбора, более эффективен при желудочковых аритмиях. 5О-75 мг струйно.
в) Новокаинамид 1ОО мг в/в струйно, через 5 мин., до достижения эффекта, далее капельно (1О% р-р 5 мл).
г) Обзидан до 5 мг в/в медленно (О,1% р-р 1 мл).
д) Хинидин по О,2-О,5 через 6 час. внутрь.
Применяют также нитраты пролонгированного действия - вследствие коронарооасширяющего действия они улучшают коллатеральное кровообращение и тем самым ограничивают зону инфаркта. Препараты: Нитросорбит таб. О.О1; Эринит таб. О,О1; Сустак митте 2,6 мг и сустак форте 6,4 мг.





























 Консультирование как технология
Консультирование как технология Виды обезболивания. Подготовка к обезболиванию и операции. Современный ингаляционный и неингаляционный наркоз
Виды обезболивания. Подготовка к обезболиванию и операции. Современный ингаляционный и неингаляционный наркоз Қан түзілу
Қан түзілу Наследственные заболевания
Наследственные заболевания Трещина прямой кишки
Трещина прямой кишки Ветряная оспа
Ветряная оспа Гнойничковые и паразитарные болезни кожи
Гнойничковые и паразитарные болезни кожи Терминология и инструментарий доказательной медицины
Терминология и инструментарий доказательной медицины Деятельность при дефектах зрения
Деятельность при дефектах зрения Алгоритм диагностики и лечения острого аппендицита
Алгоритм диагностики и лечения острого аппендицита Болезнь Фабри
Болезнь Фабри Законодательные и нормативно-правовые аспекты в психиатрии РФ
Законодательные и нормативно-правовые аспекты в психиатрии РФ О гиперактивности и гиперопеке детей
О гиперактивности и гиперопеке детей Адам эмбриогенезі. Дамудың қауіпті кезеңдері
Адам эмбриогенезі. Дамудың қауіпті кезеңдері Болезни почек: Гломерулонефриты и гломерулопатии. Нефротический синдром. Амилоидоз почек
Болезни почек: Гломерулонефриты и гломерулопатии. Нефротический синдром. Амилоидоз почек Ұлпа қабынуының емдеу әдістерінің салыстырмалы сипаттамасы
Ұлпа қабынуының емдеу әдістерінің салыстырмалы сипаттамасы Нейропсихологические синдромы поражения теменной области головного мозга
Нейропсихологические синдромы поражения теменной области головного мозга Диабетическая фетопатия
Диабетическая фетопатия Проблема виникнення і розв’язання конфліктів у сім’ї
Проблема виникнення і розв’язання конфліктів у сім’ї Головные и лицевые боли. Невралгия тройничного нерва
Головные и лицевые боли. Невралгия тройничного нерва Нарушения обмена при болезни Гирке
Нарушения обмена при болезни Гирке Угревая болезнь
Угревая болезнь Коматозні стани при ГПМК
Коматозні стани при ГПМК Туберкулез животных
Туберкулез животных Психология в системе обеспечения безопасности профессиональной деятельности
Психология в системе обеспечения безопасности профессиональной деятельности Вместе против ишемии. Помощь и профилактика
Вместе против ишемии. Помощь и профилактика Алкоголизм и его влияние на развитие здоровой личности
Алкоголизм и его влияние на развитие здоровой личности Экология и гигиена зрения
Экология и гигиена зрения