Содержание
- 2. Анатомия позвоночного столба Позвоночник – основа скелета туловища, орган опоры и движения, вместилище спинного мозга. Позвоночник
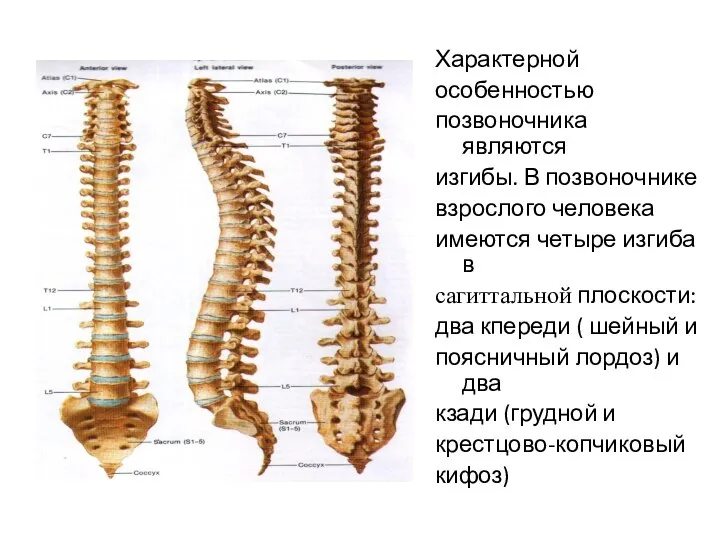
- 3. Характерной особенностью позвоночника являются изгибы. В позвоночнике взрослого человека имеются четыре изгиба в сагиттальной плоскости: два
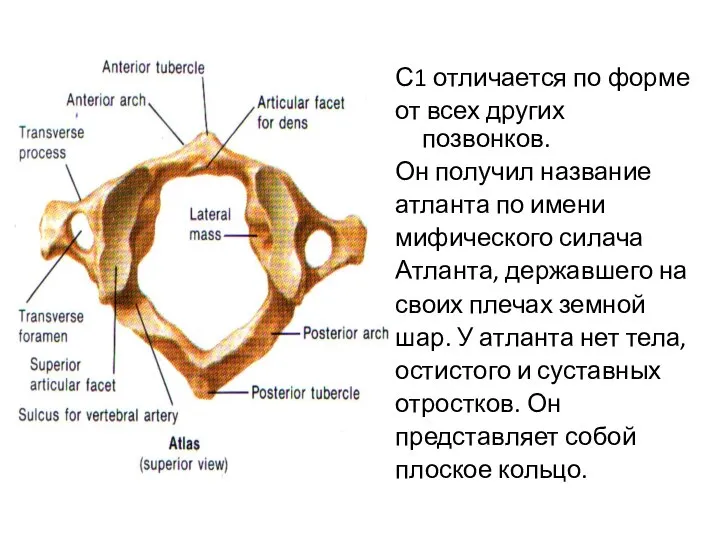
- 4. С1 отличается по форме от всех других позвонков. Он получил название атланта по имени мифического силача
- 5. С2-(аксис, осевой позвонок, эпистрофей)- отличается от остальных позвонков наличием зубовидного отростка.
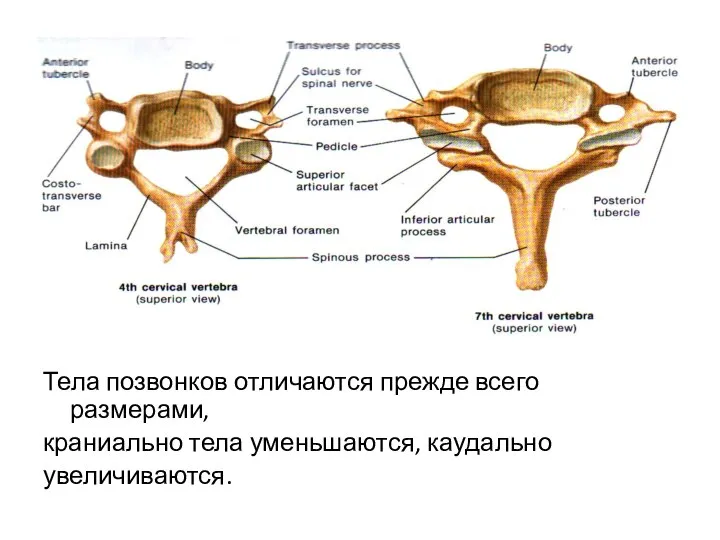
- 6. Тела позвонков отличаются прежде всего размерами, краниально тела уменьшаются, каудально увеличиваются.
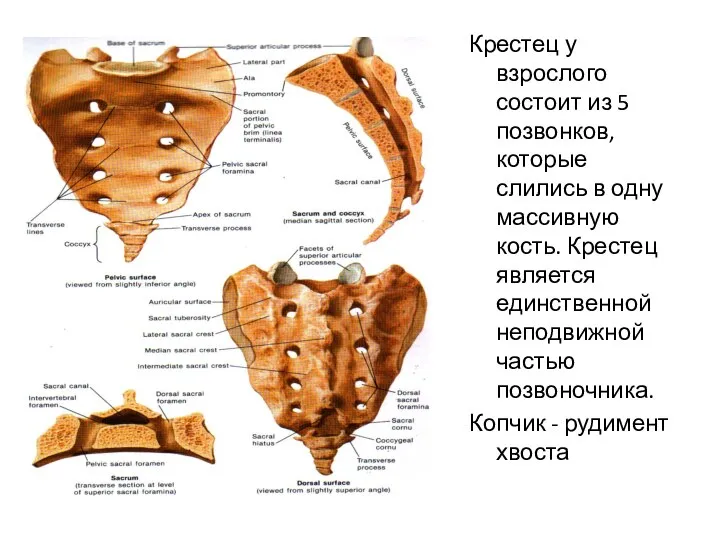
- 7. Крестец у взрослого состоит из 5 позвонков, которые слились в одну массивную кость. Крестец является единственной
- 8. Общие принципы рентгенологического исследования позвоночника Основной методикой рентгенологического исследования позвоночника является рентгенография в двух взаимноперпендикулярных проекциях:
- 9. Название отдельных позвонков обозначают первой буквой латинского наименования соответствующего отдела позвоночника C - шейные позвонки Th-
- 10. Ориентиры расположения позвонков С 1- (Атлант) уровень верхушек сосцевидных отростков С 7- самый длинный остистый отросток
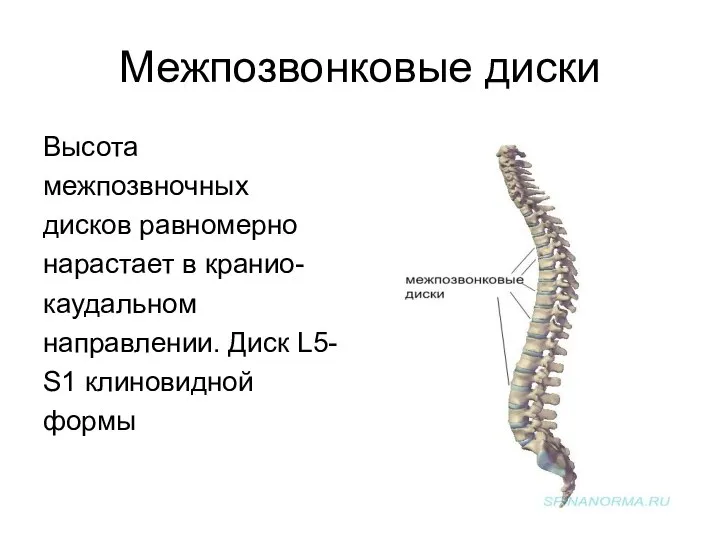
- 11. Межпозвонковые диски Высота межпозвночных дисков равномерно нарастает в кранио- каудальном направлении. Диск L5- S1 клиновидной формы
- 12. Протокол описания спондилограмм Физиологические и патологические изгибы позвоночника (сглаженность лордоза, кифоза, угловой кифоз, сколиоз) Высота тел
- 13. 1. Линия мягких перевертебральных тканей шеи - на уровне CII не более 7 мм, на уровне
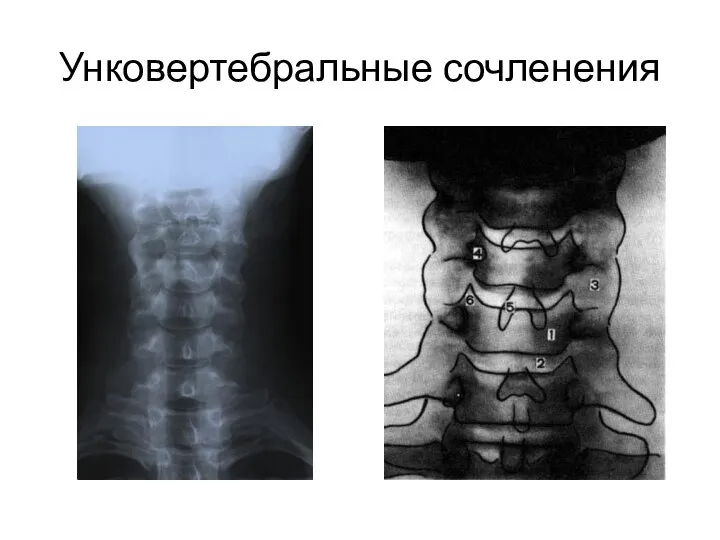
- 14. Унковертебральные сочленения
- 15. Унковертебральный артроз
- 16. Крювелье сустав (син:, срединный атлантоосевой сустав) - сустав между зубом CII и передней дугой атланта. Атланто-аксиальный
- 17. Атланто-аксиальный подвывих может встречаться при: - травме - ревматоидном артрите - анкилозирующем спондилоартрите - псориатическом артрите
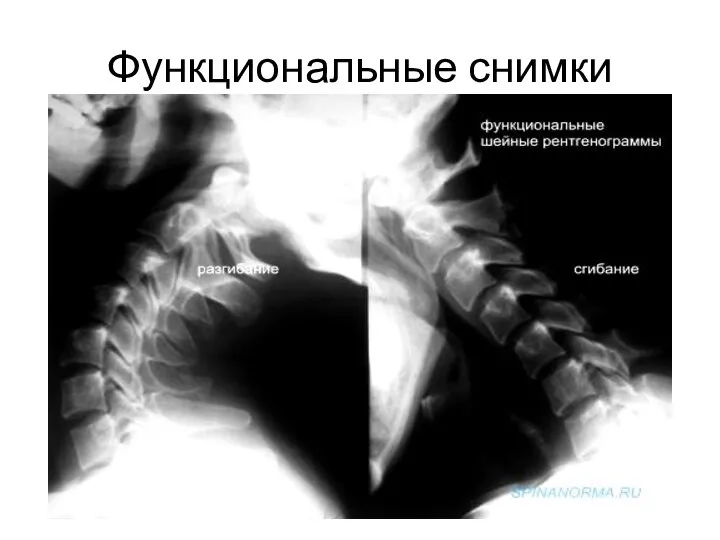
- 18. Функциональные снимки
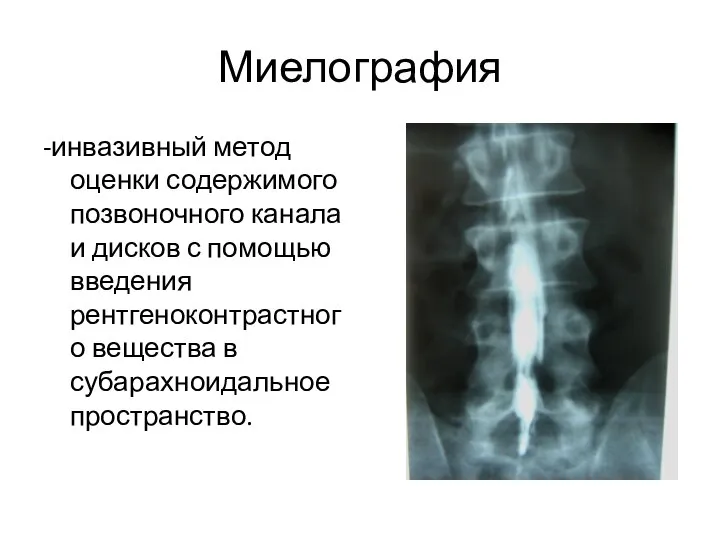
- 19. Миелография -инвазивный метод оценки содержимого позвоночного канала и дисков с помощью введения рентгеноконтрастного вещества в субарахноидальное
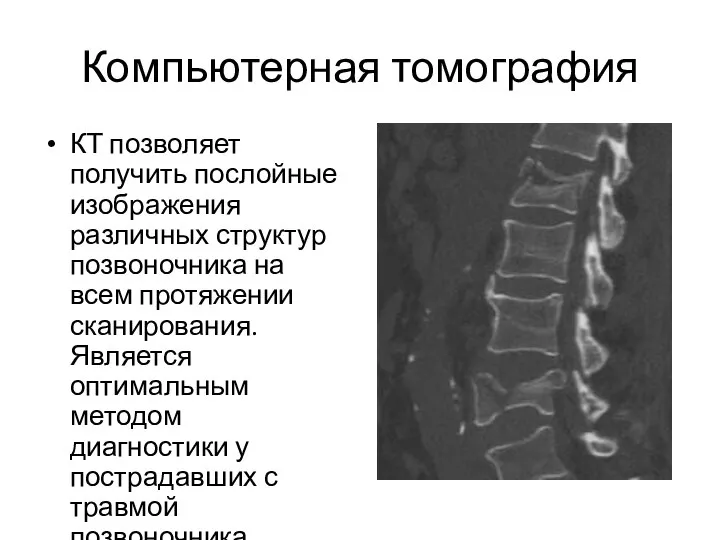
- 20. Компьютерная томография КТ позволяет получить послойные изображения различных структур позвоночника на всем протяжении сканирования. Является оптимальным
- 21. КТ-миелография С целью лучшей визуализации структур позвоночного канала проводится КТ-миелография. Основным достоинством данной методики является возможность
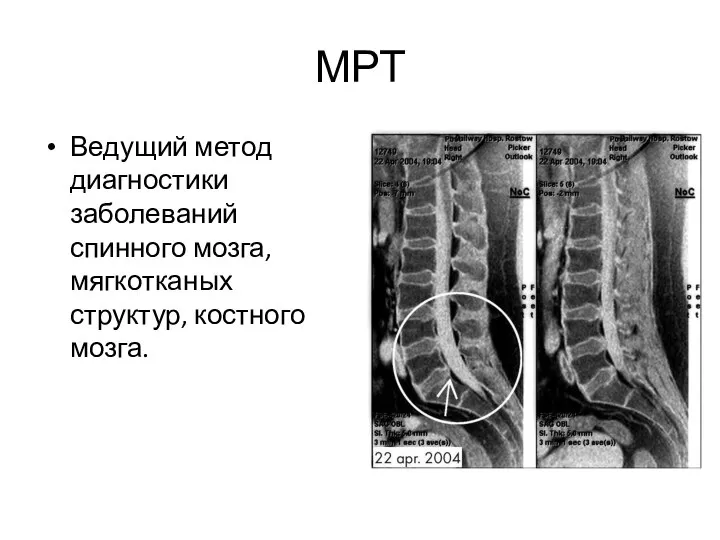
- 22. МРТ Ведущий метод диагностики заболеваний спинного мозга, мягкотканых структур, костного мозга.
- 23. Аномалии тел позвонков Виды аномалий тел позвонков: 1.Врожденное слияние или конкресценция 2. Spina bifida anterior (бабочковидный
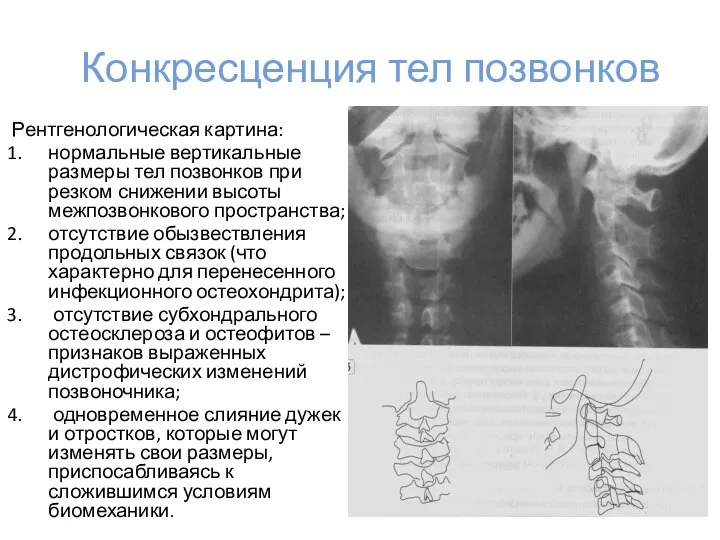
- 24. Конкресценция тел позвонков Рентгенологическая картина: нормальные вертикальные размеры тел позвонков при резком снижении высоты межпозвонкового пространства;
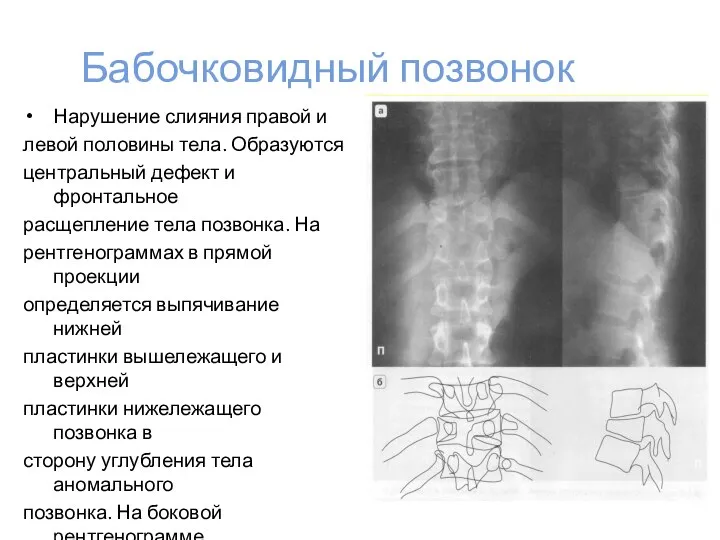
- 25. Бабочковидный позвонок Нарушение слияния правой и левой половины тела. Образуются центральный дефект и фронтальное расщепление тела
- 26. Врожденные полупозвонки (задний, боковой, бочковидный) – причины раннего развития кифотической и сколиотической деформации, стеноза позвоночного канала.
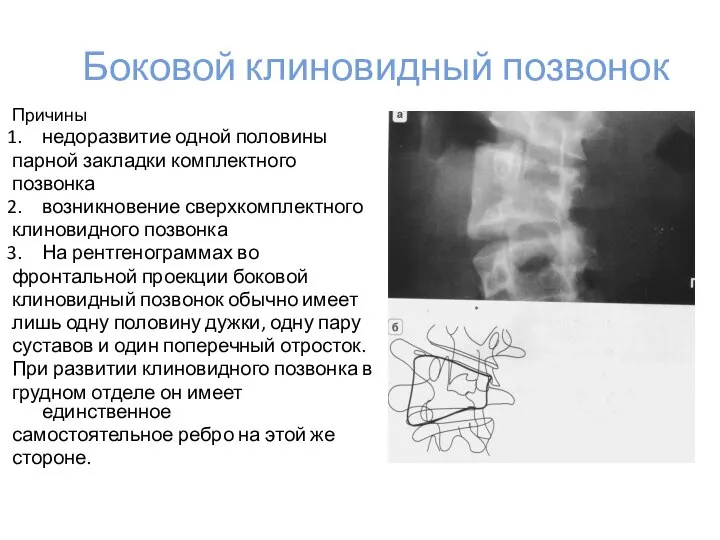
- 27. Боковой клиновидный позвонок Причины недоразвитие одной половины парной закладки комплектного позвонка возникновение сверхкомплектного клиновидного позвонка На
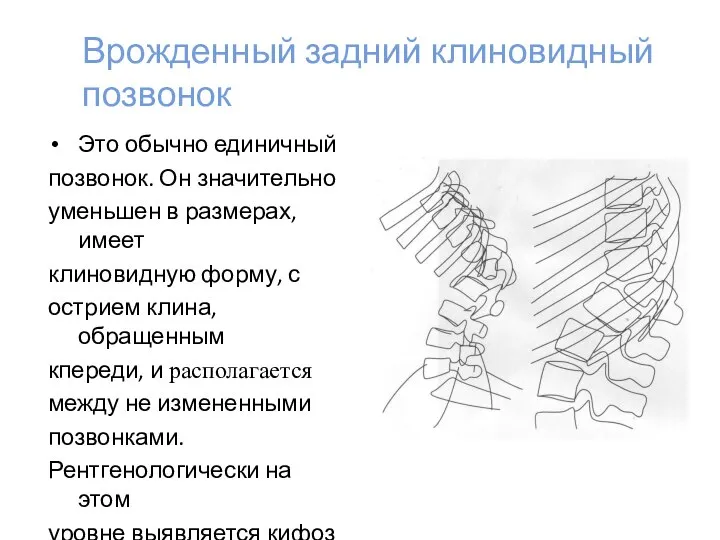
- 28. Врожденный задний клиновидный позвонок Это обычно единичный позвонок. Он значительно уменьшен в размерах, имеет клиновидную форму,
- 29. «Малые» аномалии формы тел позвонков Нормальная форма – характерна для каждого отдела. Горизонтальный размер тела нормального
- 30. Отсутствие закладки обоих задних ядер дужки позвонка При Spina bifida posterior occuilta I крестцового позвонка и
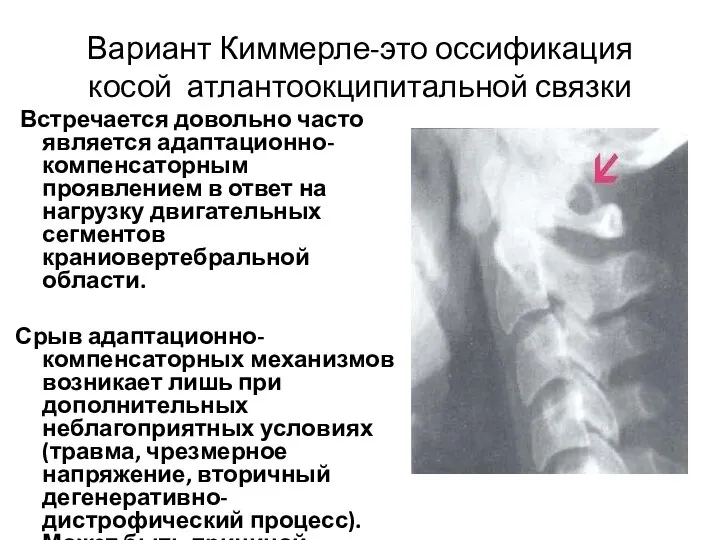
- 31. Вариант Киммерле-это оссификация косой атлантоокципитальной связки Встречается довольно часто является адаптационно-компенсаторным проявлением в ответ на нагрузку
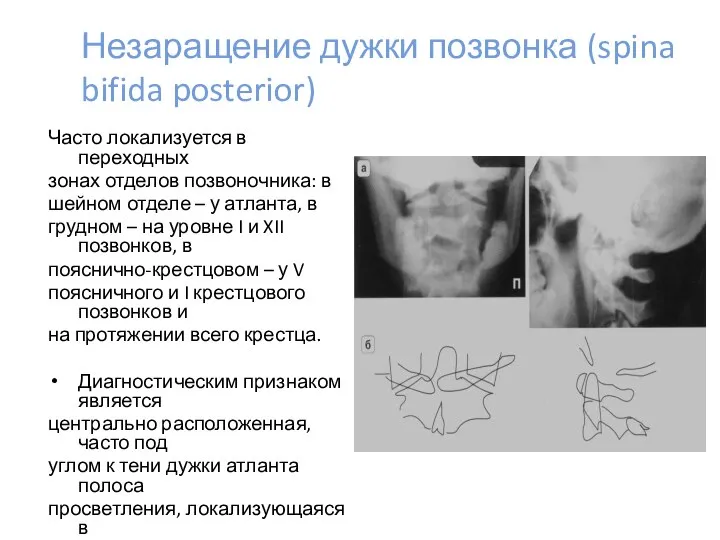
- 32. Незаращение дужки позвонка (spina bifida posterior) Часто локализуется в переходных зонах отделов позвоночника: в шейном отделе
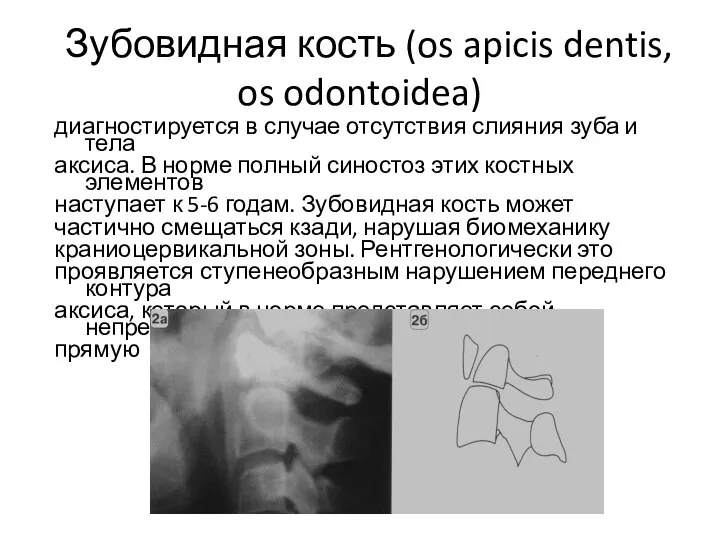
- 33. Зубовидная кость (os apicis dentis, os odontoidea) диагностируется в случае отсутствия слияния зуба и тела аксиса.
- 34. Спинномозговая грыжа — это врожденная аномалия, при которой один или несколько позвонков в процессе внутриутробного развития
- 35. Менингоцеле. При этой форме имеется незаращение дужек позвонков; через дефект выпячиваются только оболочки спинного мозга. Содержимым
- 36. Менингорадикулоцеле. В состав грыжи входят корешки спинного мозга, часть которых сращена с внутренней стенкой грыжевого мешка
- 37. Менингомиелоцеле. Помимо оболочек, в выпячивание вовлечена и мозговая ткань. Обычно спинной мозг, выйдя из центрального канала,
- 38. Формы спинномозговой грыжи (схема) а — менингоцеле, б — менингомиелоцеле, в — миелоцистоцеле, г — рахишизис,
- 39. Спиномозговая грыжа
- 40. Пластика дефекта заднего комплекса позвонка
- 41. Рахишизис. расщепление мягких тканей, позвоночника, оболочек и спинного мозга. Спинной мозг, не сомкнувшийся в трубку, лежит
- 42. Аномалия Клиппеля-Фейля-Шпренгеля Обширные синостозы позвонков лежат в основе болезни или синдрома Клиппеля-Файля. Большая часть шейных позвонков,
- 43. Рентгенодиагностика повреждений позвоночника С клинической точки зрения все переломы позвоночника делятся на стабильные и нестабильные, с
- 44. Тактика лучевой диагностики при травматических повреждениях Обзорные снимки в двух проекциях 2. Спондилография в косой проекции
- 45. По давности травмы: -свежие переломы (до 3-х суток) -несвежие (3-4 недели) -застарелые (более 4 недель)
- 46. Классификация переломов позвонков -переломы тел позвонков -переломы дужек и их отростков Классификация переломов тел позвонков -компрессионные
- 47. Компрессионные переломы С клиновидной компрессией С краевой компрессией С широкой компрессией С клиновидно широкой компрессией
- 48. Рентгенологические признаки: 1. деформация тела позвонка 2. неровность, нечеткость верхней замыкательной пластинки тела позвонка 3. неравномерность
- 49. Отрывные переломы Чаще бывают компрессионно-отрывные: отрывается передне-верхний фрагмент тела, который обычно смещается вперед и каудально. Оскольчатые
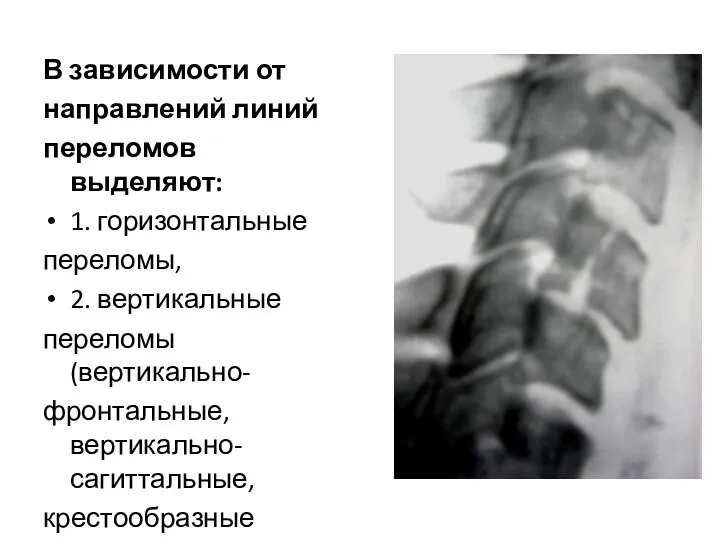
- 50. В зависимости от направлений линий переломов выделяют: 1. горизонтальные переломы, 2. вертикальные переломы(вертикально- фронтальные, вертикально-сагиттальные, крестообразные
- 51. Экстензионные переломы возникают при разгибании позвоночника Ломается, как правило, задне-нижний угол тела с образованием клина Урбана.
- 52. Переломы дужек - изолированные - сочетанные с другими переломами Виды переломов дужек: -одно и двусторонние -
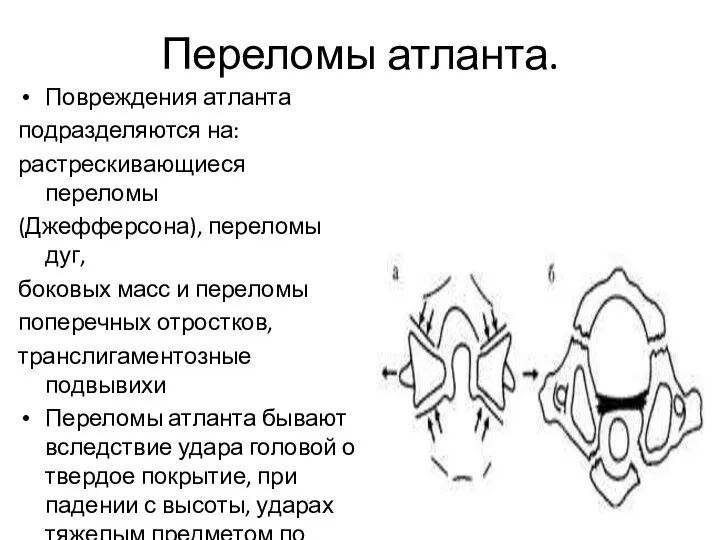
- 53. Переломы атланта. Повреждения атланта подразделяются на: растрескивающиеся переломы (Джефферсона), переломы дуг, боковых масс и переломы поперечных
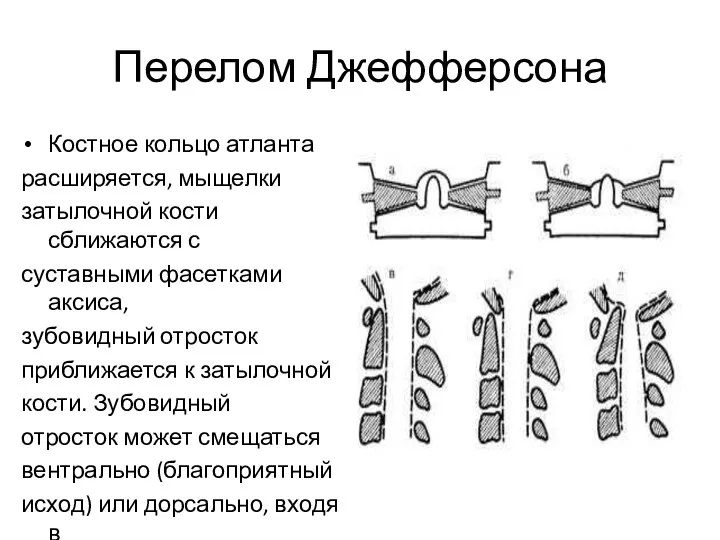
- 54. Перелом Джефферсона Костное кольцо атланта расширяется, мыщелки затылочной кости сближаются с суставными фасетками аксиса, зубовидный отросток
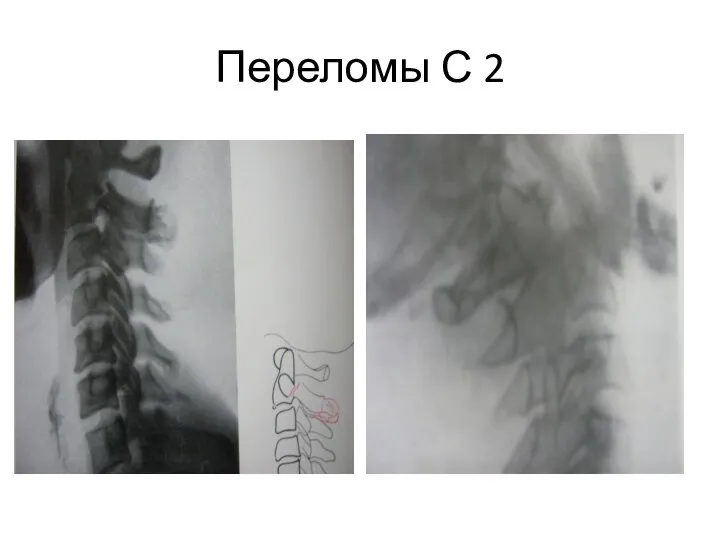
- 55. Переломы С2 Переломы аксиса -перелом зубовидного отростка -перелом тела (компрессионный, оскольчатый) -перелом дуги и отростков
- 56. Переломы С 2
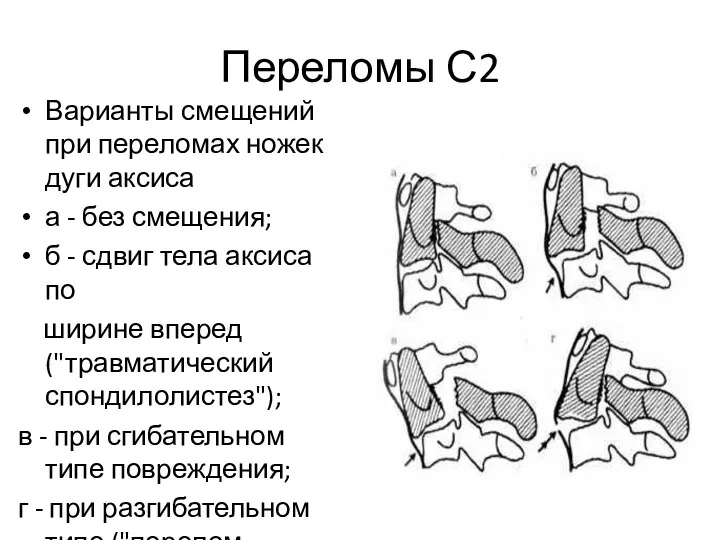
- 57. Переломы С2 Варианты смещений при переломах ножек дуги аксиса а - без смещения; б - сдвиг
- 58. Переломы крестца и копчика Повреждения крестца при закрытой травме встречаются редко, чаще сочетаются с переломами таза.
- 59. Вывихи позвонков Классификация по направлению смещения: -передние- сгибательные -задние- разгибательные -боковые -ротационные
- 60. Вывихи С1 1. Транслигаментозный вывих. Происходит разрыв поперечной связки С1, что приводит к его смещению вперед.
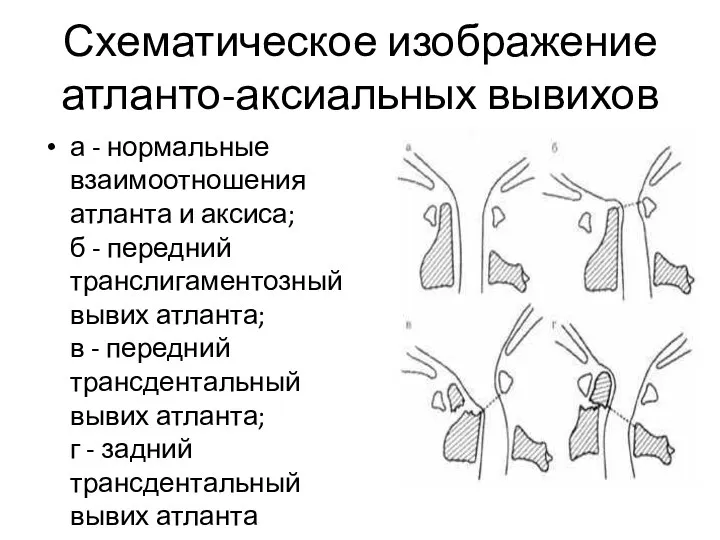
- 61. Схематическое изображение атланто-аксиальных вывихов а - нормальные взаимоотношения атланта и аксиса; б - передний транслигаментозный вывих
- 62. Ротационный подвывих атланта-асимметрия суставной щели атланто-окципитального сочленения.
- 63. Правосторонний ротационный подвывих атланта. Голова наклонена и повернута влево
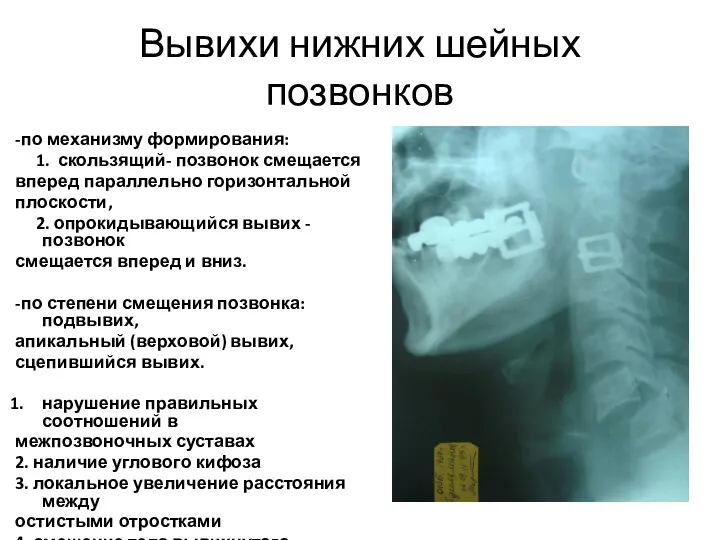
- 64. Вывихи нижних шейных позвонков -по механизму формирования: 1. скользящий- позвонок смещается вперед параллельно горизонтальной плоскости, 2.
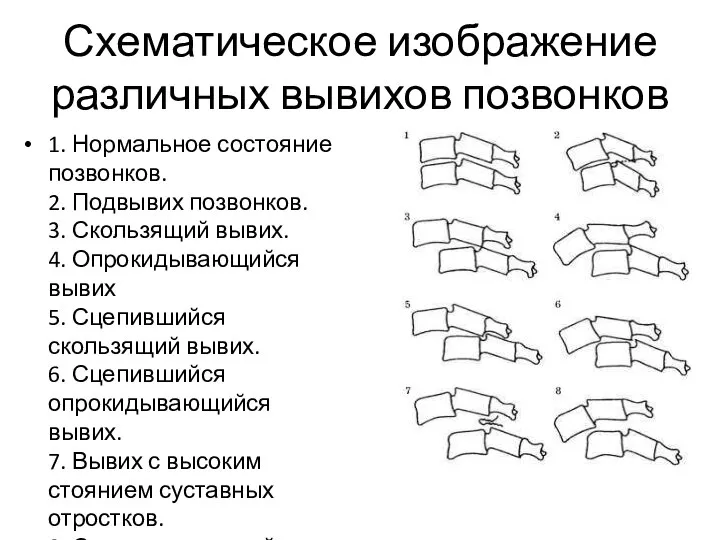
- 65. Схематическое изображение различных вывихов позвонков 1. Нормальное состояние позвонков. 2. Подвывих позвонков. 3. Скользящий вывих. 4.
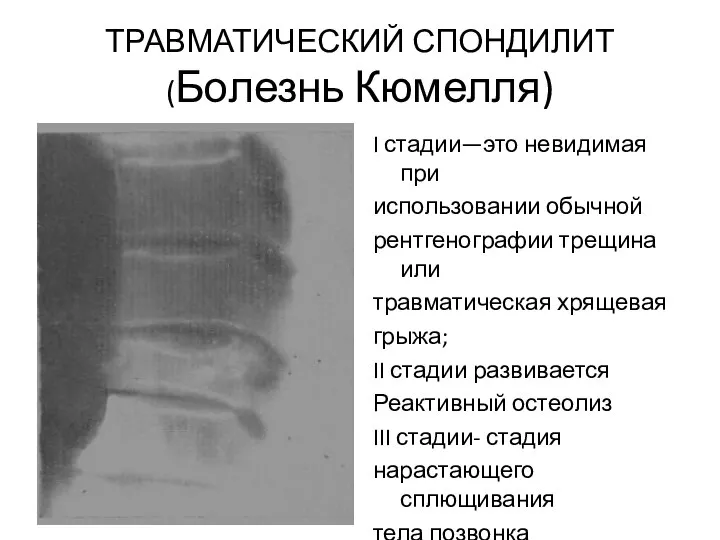
- 66. ТРАВМАТИЧЕСКИЙ СПОНДИЛИТ (Болезнь Кюмелля) I стадии—это невидимая при использовании обычной рентгенографии трещина или травматическая хрящевая грыжа;
- 67. Остеохондропатия тела позвонка (болезнь Кальве) Заболевают дети в возрасте от 2 до 15 лет, преимущественно -
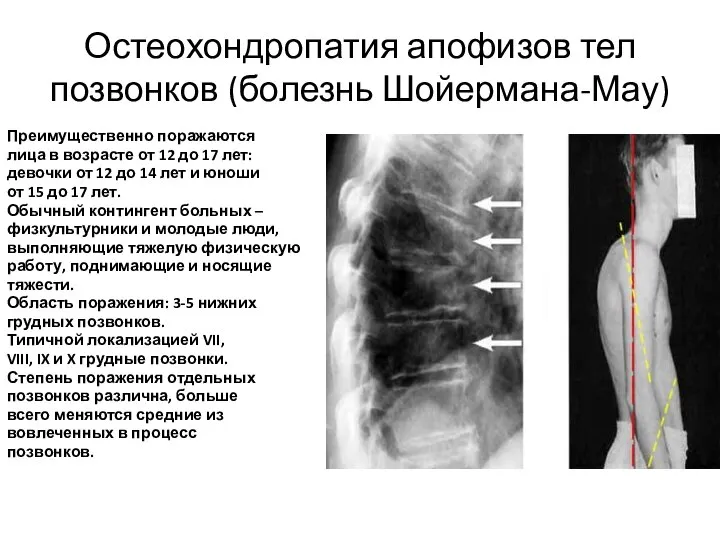
- 68. Остеохондропатия апофизов тел позвонков (болезнь Шойермана-Мау) Преимущественно поражаются лица в возрасте от 12 до 17 лет:
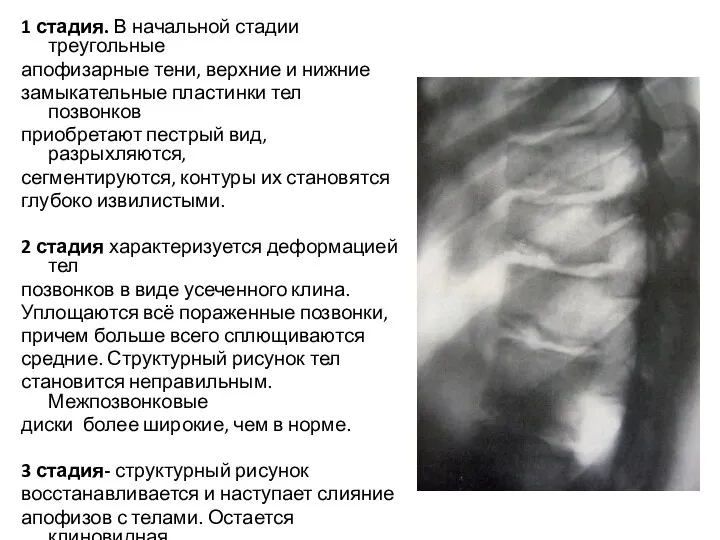
- 69. 1 стадия. В начальной стадии треугольные апофизарные тени, верхние и нижние замыкательные пластинки тел позвонков приобретают
- 70. Дегенеративно-дистрофические поражения позвоночника Типы поражения: остеохондроз, 2. деформирующий спондилез, 3. межпозвоночный артроз 4. анкилозирующий гиперостоз 5.
- 71. Причины возникновения дистрофических изменений Инволюционная теория Гормональная Сосудистая Инфекционная Инфекционно-аллергическая Механическая Аномалийная Функциональная Наследственная Биоэлектретная
- 72. Остеохондроз - это дегенеративно-дистрофическое заболевание позвоночника, в первую очередь межпозвонковых дисков, сопровождающееся их деформацией, уменьшением высоты,
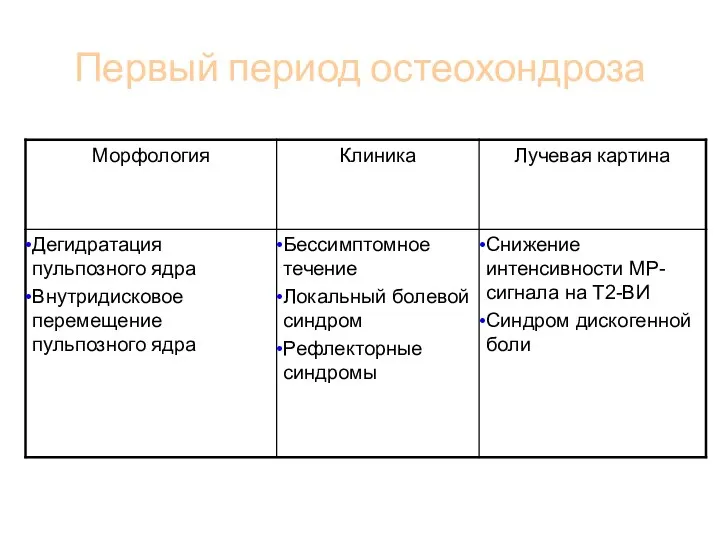
- 73. Первый период остеохондроза
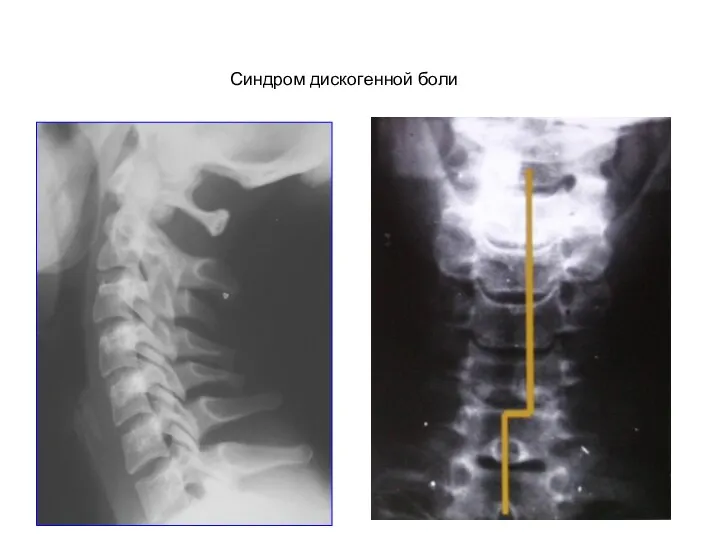
- 74. Синдром дискогенной боли Локальное выпрямление лордоза Ротация и сколиоз Ограничение движений
- 75. Синдром дискогенной боли
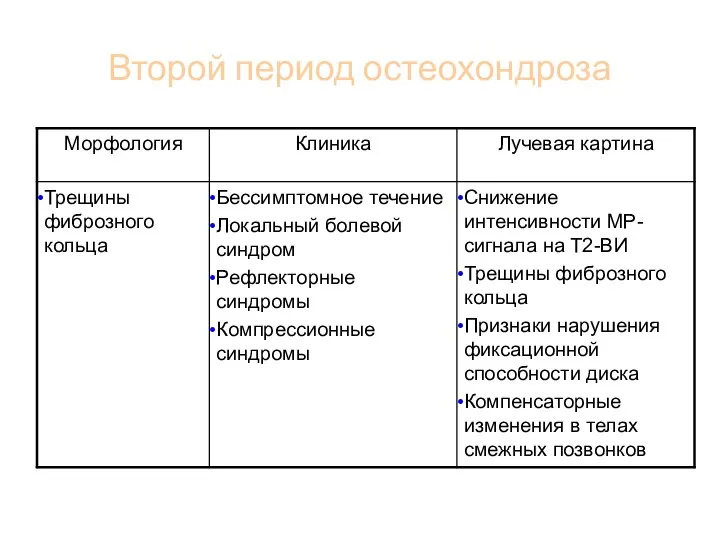
- 76. Второй период остеохондроза
- 77. Компенсаторные изменения в телах смежных позвонков горизонтальные краевые костные разрастания субхондральный склероз смежных замыкательных пластин тел
- 78. Лучевой синдром трещины фиброзного кольца Аутогаз в зияющей трещине фиброзного кольца Изменчивость формы диска при функциональных
- 79. Аутогаз в зияющей трещине фиброзного кольца
- 80. Феномен вакуумного диска Внутри стареющего диска обнаруживаются щели и трещины, в которых скапливается газ из окружающих
- 81. Рентгенография с функциональными пробами Принято выделять три типа нарушения подвижности в двигательном сегменте позвоночника: 1 –
- 82. Гипомобильность Гипомобильность проявляется сближением позвонков в меньшей степени, чем соседних сегментов или отсутствием изменения высоты диска
- 83. Нестабильность появление смещений позвонков вперед, назад, в сторону, несвойственное неизмененному двигательному сегменту. При нестабильности возникает угловая
- 84. Третий период остеохондроза-период разрыва фиброзного кольца Студенистое ядро Выдавливается (пролабирует) за пределы фиброзного кольца. Пролабирование происходит
- 85. Четвертый период остеохондроза Четвертый (заключительный) период) Характеризуется распространением дегенеративного процесса на желтые связки, межостистые связки и
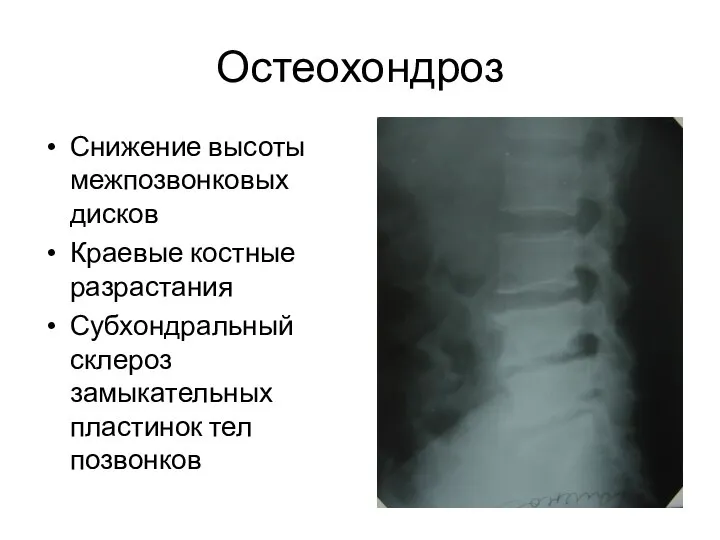
- 86. Остеохондроз Снижение высоты межпозвонковых дисков Краевые костные разрастания Субхондральный склероз замыкательных пластинок тел позвонков
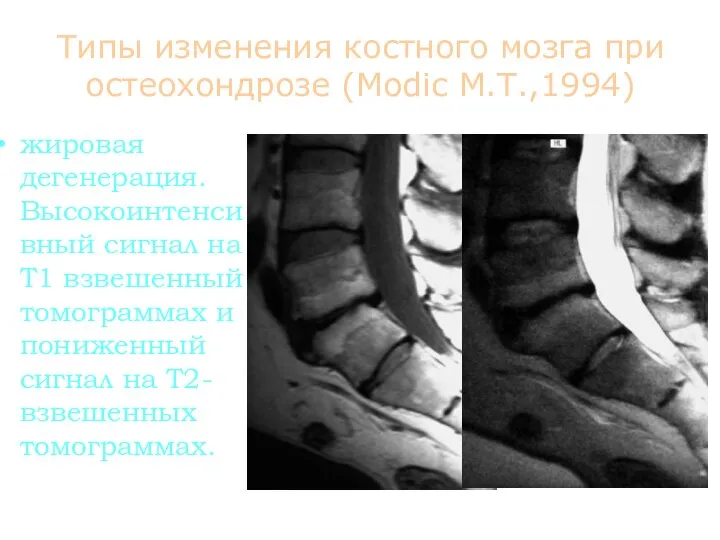
- 87. Типы изменения костного мозга при остеохондрозе (Modic M.T.,1994) жировая дегенерация. Высокоинтенсивный сигнал на Т1 взвешенный томограммах
- 88. Спондилолистез Это смещение тела позвонка кпереди относительно нижележащего позвонка. Степени спондилолистеза 1 степень-до 25 % 2
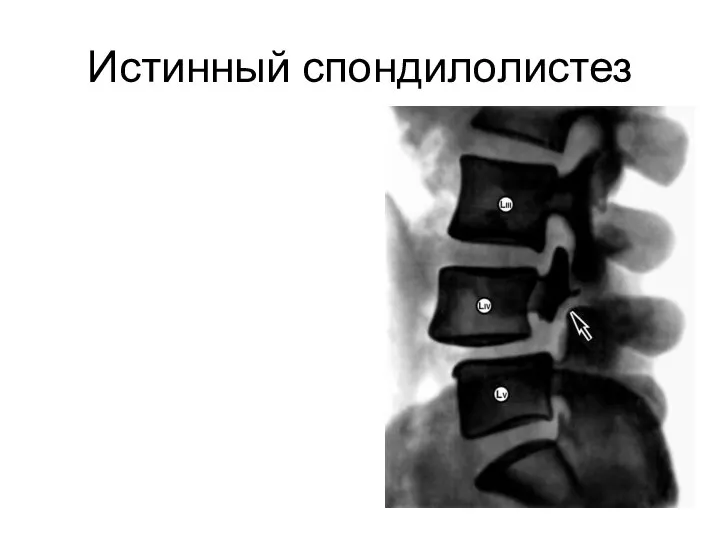
- 89. Спондилолистез Заднее смещение тела позвонка по отношению к нижележащему позвонку называется ретролистез, переднее смещение тела-антеспондилолистез Истинный
- 90. Истинный спондилолистез
- 91. Спондилолистез
- 92. Транспедикулярная фиксация
- 93. Корпородез
- 94. Грыжа диска Под грыжей межпозвонкового диска принято понимать выпячивание элементов диска в просвет позвоночного канала, приводящее
- 95. Классификация грыж межпозвоночных дисков Протрузия диска — смещение в сторону позвоночного канала пульпозного ядра и выбухание
- 96. Протрузия диска
- 97. Локализация дорзальных грыж дисков задне-боковая фораминальная
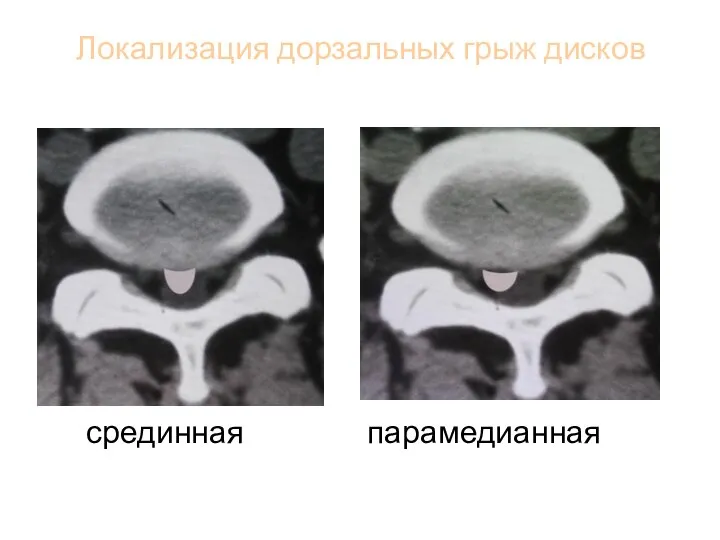
- 98. Локализация дорзальных грыж дисков срединная парамедианная
- 99. Грыжа диска
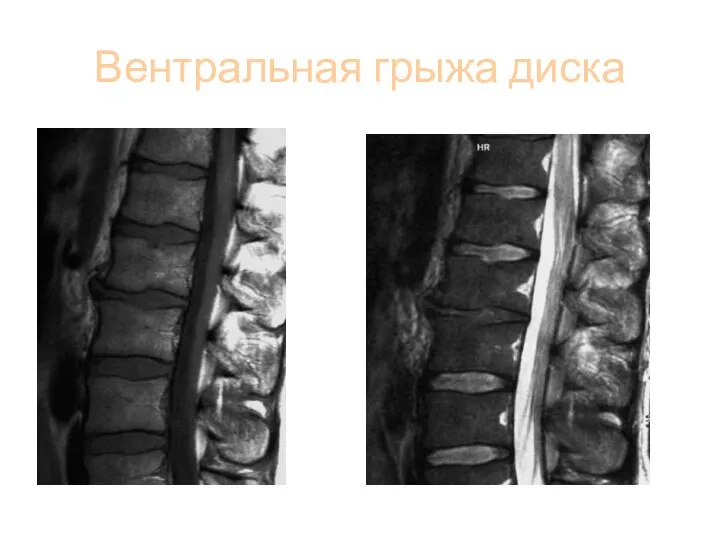
- 100. Вентральная грыжа диска
- 101. Грыжи Шморля Очаговые вдавления замыкательных пластинок тел позвонков, обусловленное внутрипозвонковым грыжевым выпячиванием диска
- 102. Шморлевские узлы
- 103. Деформирующий спондилез Д е ф о р м и р у ю щ и й с
- 104. Деформирующий спондилез - высота межпозвоночного диска почти или совсем не уменьшается, субхондральный склероз не отмечается, но
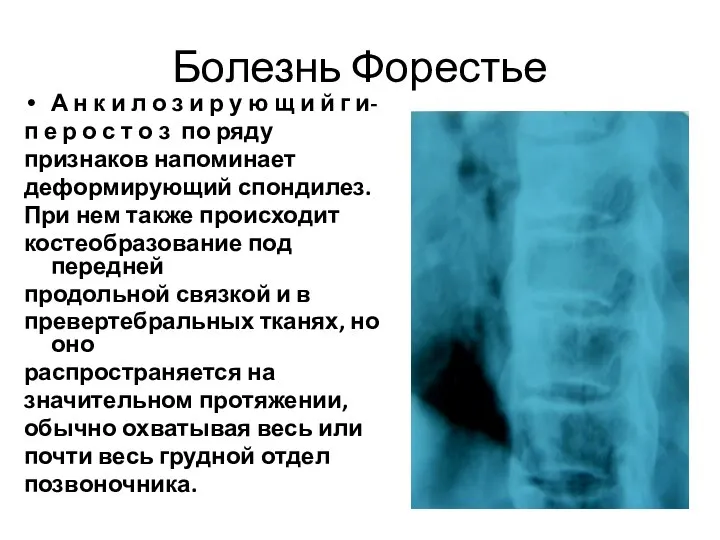
- 105. Болезнь Форестье А н к и л о з и р у ю щ и й
- 106. Диференциально-диагностические признаки спондилеза и болезни Форестье
- 107. Классификация спондилитов
- 108. По морфологии остеомиелиты подразделяют на : Гнойные (стафилококковые, стрептококковые, вызванные, Coli-флорой, тифозные , гонорейные); Гранулематозные: -микобактериальные
- 109. Лучевая семиотика остеомиелита Контактная деструкция позвонков Чрездисковое распространение, распространение через сустав распространение вдоль связок распространение вдоль
- 110. Контактная деструкция позвонков Спондилография КТ (самый точный) МРТ (самый чувствительный, но не специфичный)
- 111. Контактная деструкция (спондилография) Разрушение смежных половин тел L2 и L3 Мелкие секвестры в зоне деструкции Неровные
- 112. Контактная деструкция (КТ) Мелкие очаги деструкции в смежных отделах тел L4 и L5 Четкие границы каждого
- 113. Контактная деструкция (МРТ) Деструкция смежных отделов тел L1 и L2 Четкие, но неровные границы деструкций Губчатые
- 114. Паравертебральный мягкотканный компонент Рентгенография КТ
- 115. Гематогенный остеомиелит – это тяжелое гнойно-септическое поражение кости, развивающееся на фоне измененной реактивности организма
- 116. Возбудителем гематогенного остеомиелита позвоночника до 60 % случаев является золотистый стафилококк, но в последние годы увеличивается
- 117. Периоды (стадии) развития острого гематогенного остеомиелита позвоночника Острейший период (1-2 мес.) Подострый период (2-4 мес.) Затихание
- 118. Острый гематогенный остеомиелит(через 1 месяц от начала заболевания) Т2 ВИ Т1ВИ
- 119. Подострый период остеомиелита позвоночника Через 6-8 недель на рентгенограммах появляются признаки отграничения воспалительного процесса в телах
- 120. Подострый период остеомиелита позвоночника
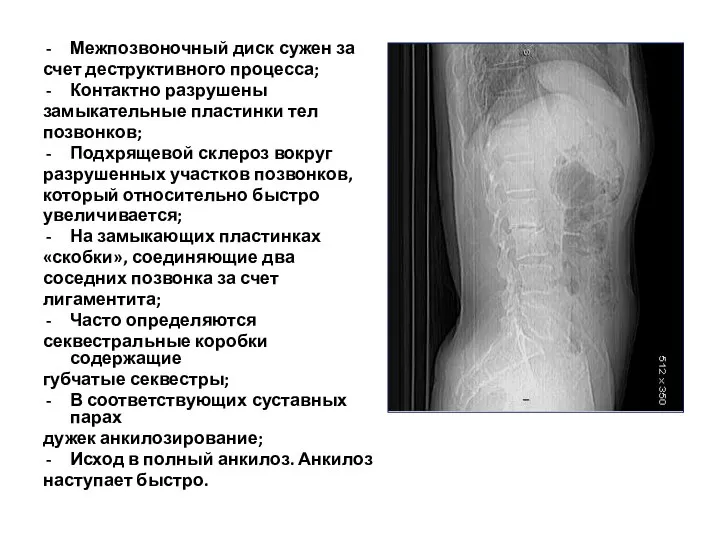
- 121. Межпозвоночный диск сужен за счет деструктивного процесса; Контактно разрушены замыкательные пластинки тел позвонков; Подхрящевой склероз вокруг
- 122. Туберкулезный спондилит 40% от всего костного туберкулеза 70% больные в возрасте до 30 лет В детском
- 123. В течении туберкулезного спондилита выделяют три фазы: - преспондилитическую фазу —период возникновения первичного очага; - спондилитическую
- 124. Рентгенологические признаки туберкулезного спондилита Наиболее часто поражается тело позвонка, у детей первичный остит может локализоваться вначале
- 125. Распространение воспалительного процесса Через межпозвонковый диск Через дугоотростчатые суставы Под передней продольной связкой По миофасциальным влагалищам
- 127. Пути распространения натечного абсцесса: шейный отдел кпереди в превертебральные и мягкие ткани грудной отдел – пре
- 128. Ранние рентгенологические признаки Смещение тела позвонка при неизмененной высоте тела и межпозвоночного диска 2. В теле
- 129. Рентгенодиагностика в разгар болезни - Разрушены два или несколько тел позвонков Большое количество губчатых секвестров Горб
- 130. Ценность КТ и МРТ Самая ранняя диагностика осуществляется методом МРТ. Дисцит дает отек, который визуализируется на
- 131. Дифференциальный диагноз гнойного и туберкулезного спондилита
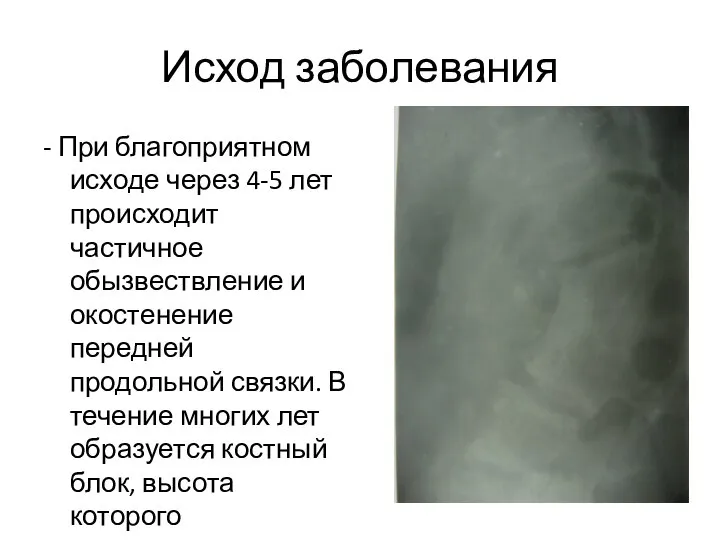
- 132. Исход заболевания - При благоприятном исходе через 4-5 лет происходит частичное обызвествление и окостенение передней продольной
- 133. Опухоли позвоночника Первично-злокачественные опухоли позвоночника Клиническая картина первично-злокачественных опухолей позвоночника имеет признаки, характерные для злокачественных опухолей:
- 134. Остеогенная саркома !!! остеогенная саркома единственная злокачественная опухоль, исходящая из собственно костной ткани В позвоночнике остеогенную
- 135. Хондросаркома Злокачественная хрящевая опухоль, составляющая 7% всех первичных опухолей позвоночника. Опухоль чаще встречается у мужчин от
- 136. Саркома Юинга Злокачественная опухоль. встречающаяся при преимущественно у детей. Среди опухолей позвоночника саркома Юинга встречается в
- 137. Хордома Хордома составляет 2-4% от злокачественных опухолей позвоночника. чаще всего локализуется в области крестца. Хордомой чаще
- 138. Плазмоцитома и миеломная болезнь (болезнь Рустицкого) Плазмоцитома и миеломная болезнь относится к злокачественным опухолям, состоящим из
- 139. Доброкачественные опухоли позвоночника Остеома Остеохондрома Остеоид-остеома Остеобластома Гемангиома Доброкачественная хордома
- 140. Гемангиома позвонка Локализация:60% позвонки Рентгенологическая картина: Груботрабекулярная вертикально направленная перестройка костной структуры. Общий фон костной структуры
- 141. Метастатические поражения позвоночника 70% всех метастатических поражений приходится на грудной отдел позвоночника, 20% - на поясничный
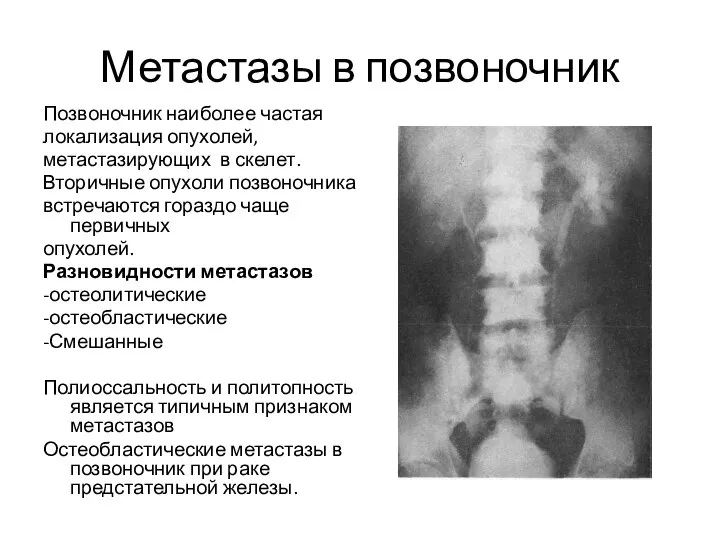
- 142. Метастазы в позвоночник Позвоночник наиболее частая локализация опухолей, метастазирующих в скелет. Вторичные опухоли позвоночника встречаются гораздо
- 143. ОСТЕОЛИТИЧЕСКИЕ МЕТАСТАЗЫ Отличительные признаки патологических переломов от травматических: - Компрессия позвонка в виде двояко-вогнутой линзы -
- 144. Остеолитичесмкие метастазы рака молочной железы
- 145. Остеосклеротический позвонок Дифференциальная дигностика: лимп Л-лимфома И-инфекция М-метастаз П-Педжета
- 146. КТ при остеосклерозе позвонка
- 147. Изменения позвоночника при опухолях спинного мозга и корешков
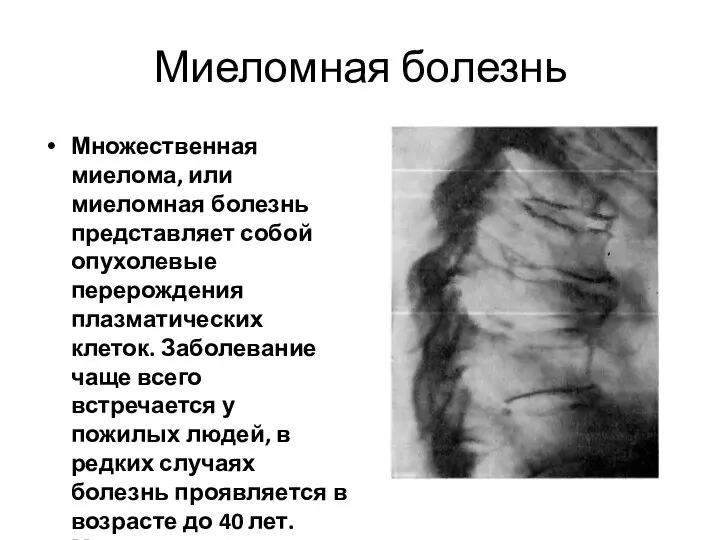
- 148. Миеломная болезнь Множественная миелома, или миеломная болезнь представляет собой опухолевые перерождения плазматических клеток. Заболевание чаще всего
- 149. Миеломная болезнь При миеломной болезни чаще всего поражаются плоские кости (череп, ребра, лопатки, грудина, ключица, кости
- 150. рентгенкартина Рентгенологически обнаруживаются миеломатозные опухоли различных размеров в ребрах, грудине, позвоночнике, ключице, черепе, конечностях, проявляющиеся болями,
- 151. КТ, МРТ при миеломе
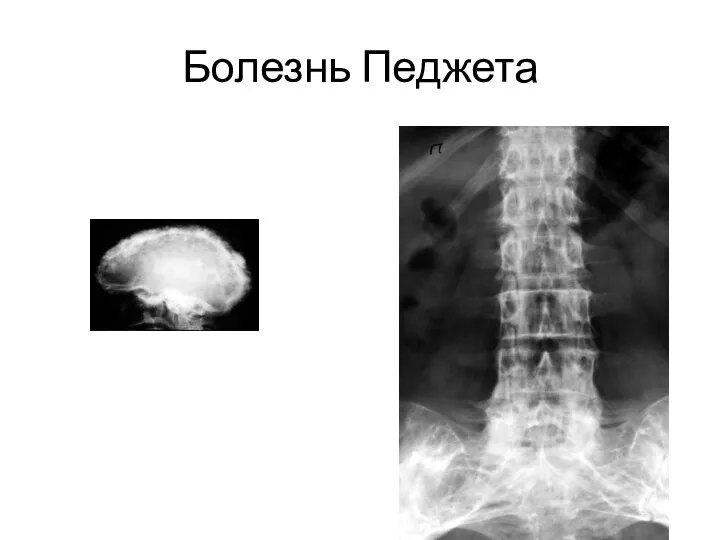
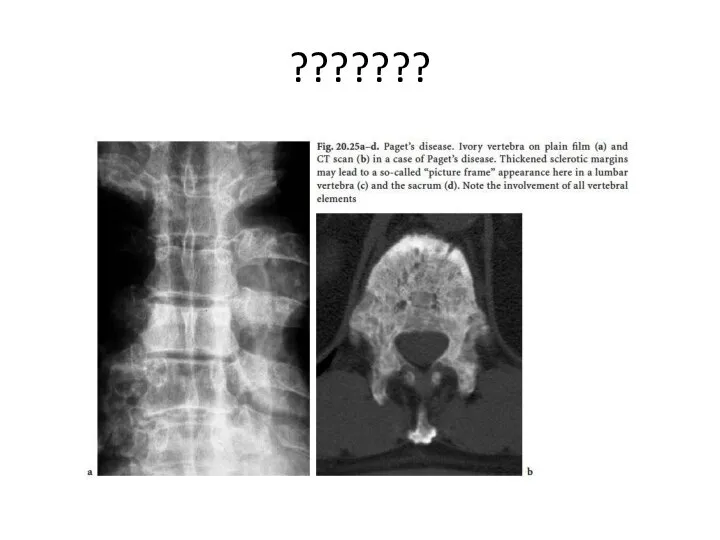
- 152. Болезнь Педжета Болезнь Педжета выделена как нозологическая форма в 1877 г. J. Paget под названием "деформирующий
- 153. Болезнь Педжета
- 154. Болезнь Бехтерева Анкилозирующий спондилоартрит или болезнь Бехтерева — хроническое системное заболевание суставов с преимущественной локализацией процесса
- 155. Анкилозирующий спондилоартрит Восходящее поражение (КПС суставы и связки поясничного отдела грудного отдела шейного отдела) Нисходящее поражение
- 156. Клинические формы болезни Бехтерева
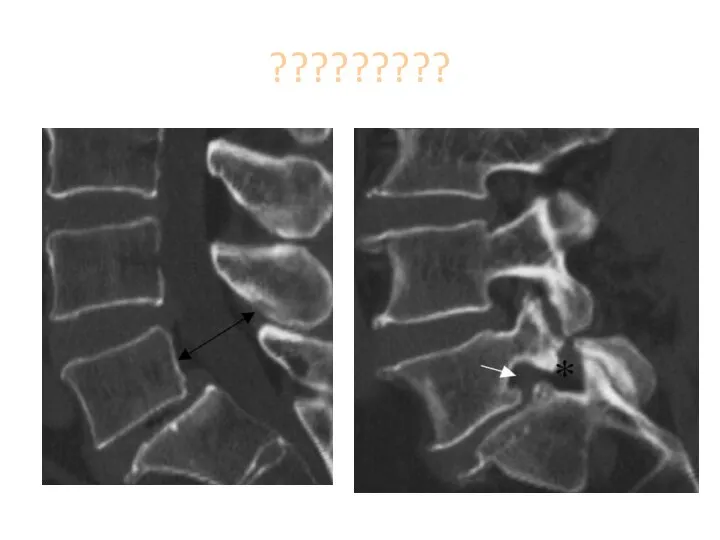
- 157. Стадии болезни Бехтерева 1 стадия. Рентгенологически негативна. 2 стадия. Признаки сакроилеита: смазанность и сужение щелей крестцово-
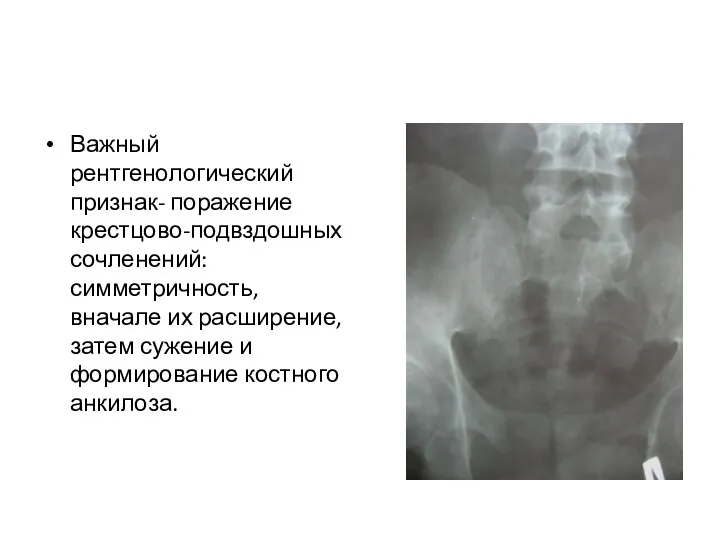
- 158. Важный рентгенологический признак- поражение крестцово-подвздошных сочленений: симметричность, вначале их расширение, затем сужение и формирование костного анкилоза.
- 159. Анкилозирующий спондилоартрит
- 160. Анкилозирующий спондилоартрит
- 161. ??????
- 162. ???????
- 163. ????????????
- 164. ?????????
- 166. ?????????
- 167. ?????????
- 168. ?????????
- 169. ?????????
- 170. ?????????
- 171. ???????????
- 172. ???
- 173. ???
- 174. ?????
- 179. ??????????
- 180. ?????????
- 182. Скачать презентацию

































































































































 Понятие о здоровье. Факторы, определяющие здоровье человека
Понятие о здоровье. Факторы, определяющие здоровье человека Жесты оценки
Жесты оценки Қатты жане жумсак тандайдын гистологиялык ерекшеліктері
Қатты жане жумсак тандайдын гистологиялык ерекшеліктері Асептика. Хирургическая инфекция
Асептика. Хирургическая инфекция Возможности магнитно-резонансной томографии в диагностике височно-нижнечелюстного сустава
Возможности магнитно-резонансной томографии в диагностике височно-нижнечелюстного сустава Выбор тактического решения, критерии оценки степени риска транспортировки
Выбор тактического решения, критерии оценки степени риска транспортировки Гиподинамия - снижение нагрузки на мышцы и ограничение общей двигательной активности организма
Гиподинамия - снижение нагрузки на мышцы и ограничение общей двигательной активности организма Основы трансплантологии. Классификации трансплантатов, проблемы донорства, совместимость, понятие об отторжении органа
Основы трансплантологии. Классификации трансплантатов, проблемы донорства, совместимость, понятие об отторжении органа Қан кету. Оның түрлері. Қан кету кезіндегі алғашқы медициналық көмек
Қан кету. Оның түрлері. Қан кету кезіндегі алғашқы медициналық көмек Основы социально-психологического тренинга
Основы социально-психологического тренинга Психические расстройства и расстройства поведения, вызванные употреблением табака. Лекция 5
Психические расстройства и расстройства поведения, вызванные употреблением табака. Лекция 5 Осуществление ПСО ИМН. Лекция №5
Осуществление ПСО ИМН. Лекция №5 Кардиомегалии. Дифференциальная диагностика
Кардиомегалии. Дифференциальная диагностика Қан түзу ағзаларындың визуалды диагностикасы
Қан түзу ағзаларындың визуалды диагностикасы Пищевые отравления продуктами, ядовитыми по своей природе и продуктами, приобретшими ядовитые свойства
Пищевые отравления продуктами, ядовитыми по своей природе и продуктами, приобретшими ядовитые свойства Вербальные и невербальные коммуникации
Вербальные и невербальные коммуникации Anatomy of orbit
Anatomy of orbit Помощь пациентам с муковисцидозом, ожидающим трансплантацию лёгких
Помощь пациентам с муковисцидозом, ожидающим трансплантацию лёгких Рак толстой кишки и прямой кишки
Рак толстой кишки и прямой кишки Основы химиотерапии и химиопрофилактики
Основы химиотерапии и химиопрофилактики Морфо-физиологические особенности носа и околоносовых пазух. Особенности у детей. Дефекты и деформации наружного носа
Морфо-физиологические особенности носа и околоносовых пазух. Особенности у детей. Дефекты и деформации наружного носа Эпидемиологические аспекты онкологической патологии, нервнопсихические заболевания
Эпидемиологические аспекты онкологической патологии, нервнопсихические заболевания Основные и вспомогательные приемы разминания и вибрации в массаже
Основные и вспомогательные приемы разминания и вибрации в массаже Почки и беременность
Почки и беременность Хирургические заболевания головы
Хирургические заболевания головы Системная красная волчанка
Системная красная волчанка Невротические расстройства
Невротические расстройства Дәрілік заттарға аналитикалық сараптама
Дәрілік заттарға аналитикалық сараптама