Содержание
- 2. Отделы голеностопного сустава 1. Собственно голеностопный сустав 2. Латеральный 3. Медиальный 4. Передний 5. Задний
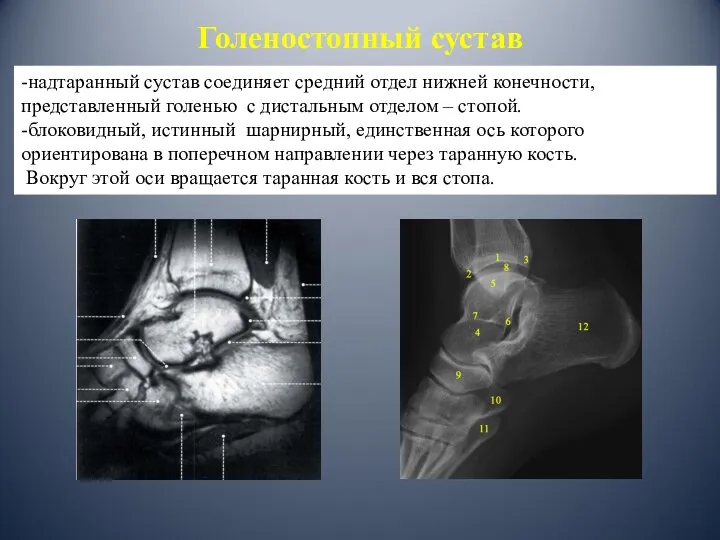
- 3. Голеностопный сустав -надтаранный сустав соединяет средний отдел нижней конечности, представленный голенью с дистальным отделом – стопой.
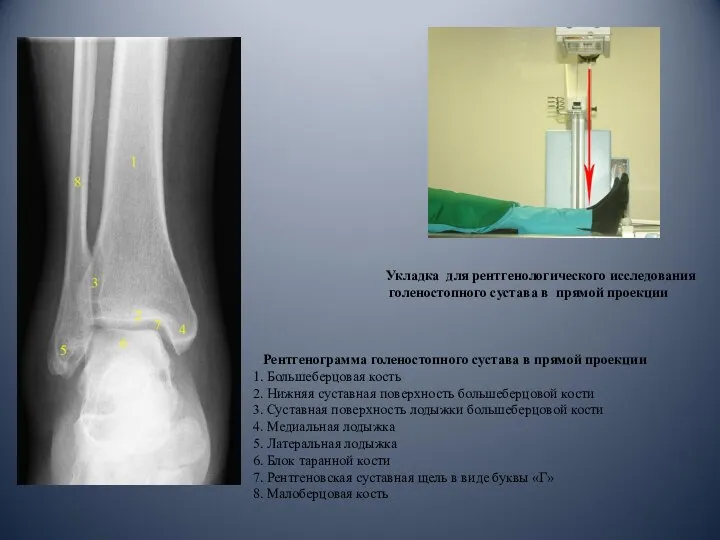
- 4. Укладка для рентгенологического исследования голеностопного сустава в прямой проекции Рентгенограмма голеностопного сустава в прямой проекции 1.
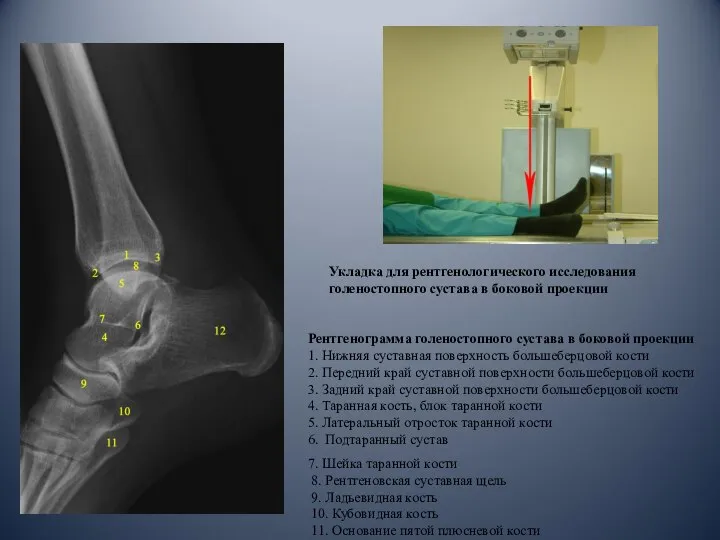
- 5. Укладка для рентгенологического исследования голеностопного сустава в боковой проекции Рентгенограмма голеностопного сустава в боковой проекции 1.
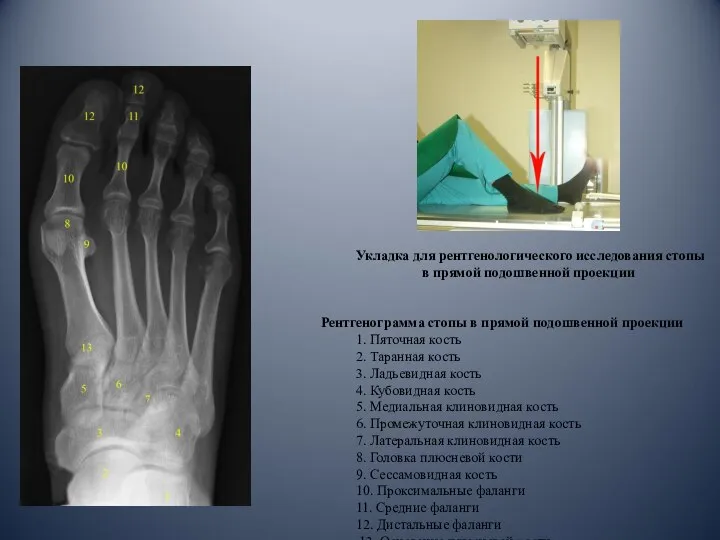
- 6. Укладка для рентгенологического исследования стопы в прямой подошвенной проекции Рентгенограмма стопы в прямой подошвенной проекции 1.
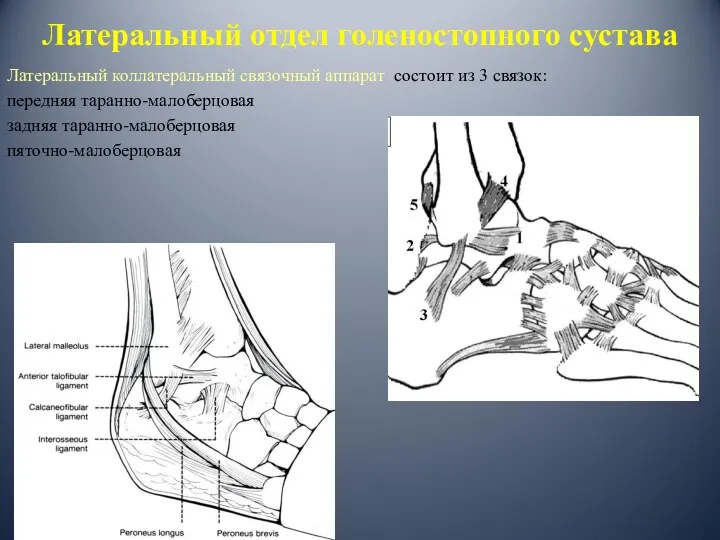
- 7. Латеральный отдел голеностопного сустава Латеральный коллатеральный связочный аппарат состоит из 3 связок: передняя таранно-малоберцовая задняя таранно-малоберцовая
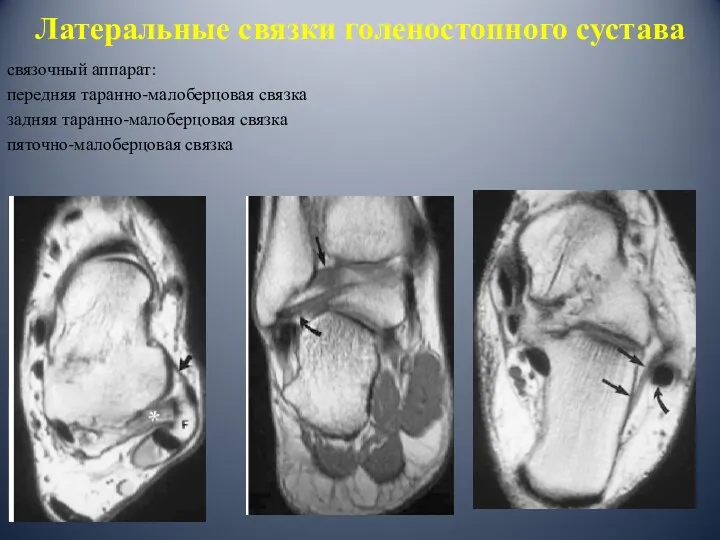
- 8. Латеральные связки голеностопного сустава связочный аппарат: передняя таранно-малоберцовая связка задняя таранно-малоберцовая связка пяточно-малоберцовая связка
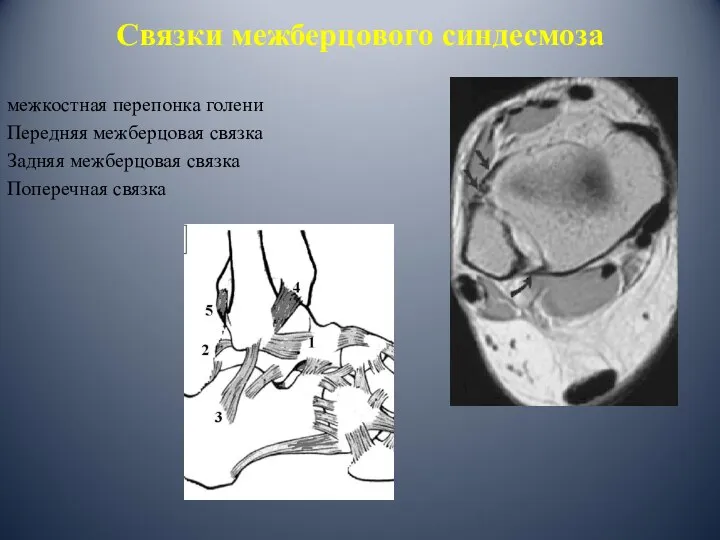
- 9. Связки межберцового синдесмоза межкостная перепонка голени Передняя межберцовая связка Задняя межберцовая связка Поперечная связка
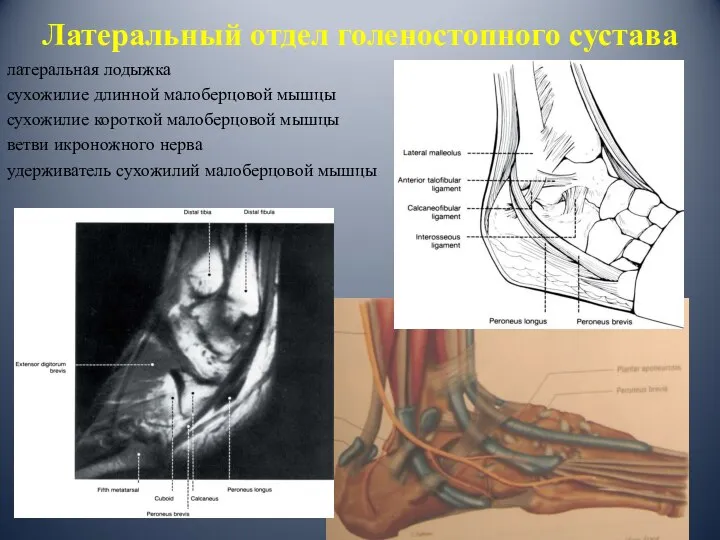
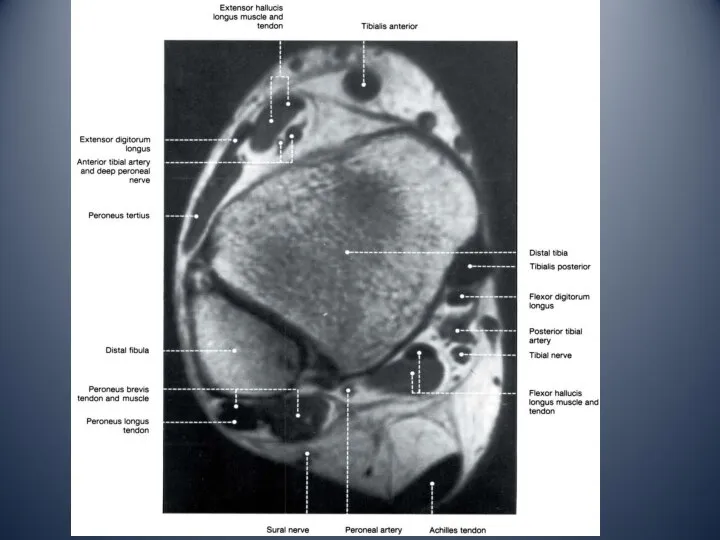
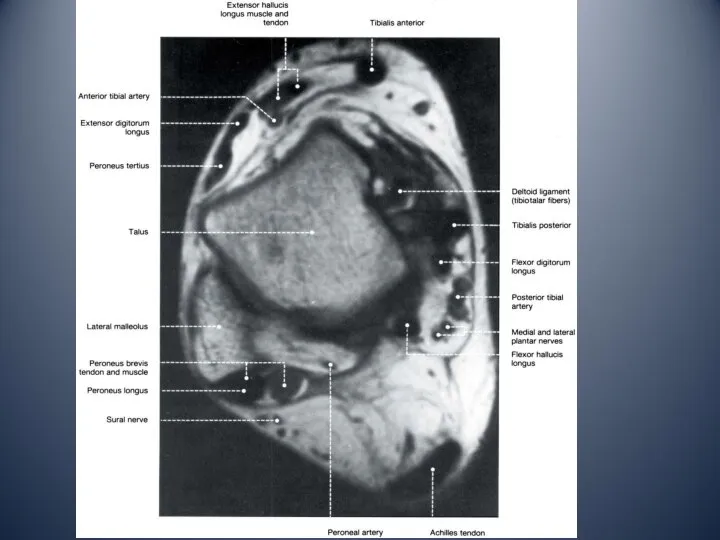
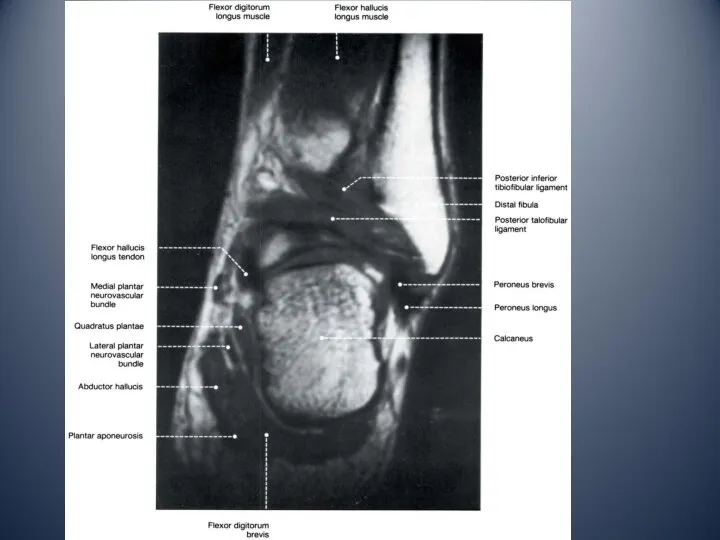
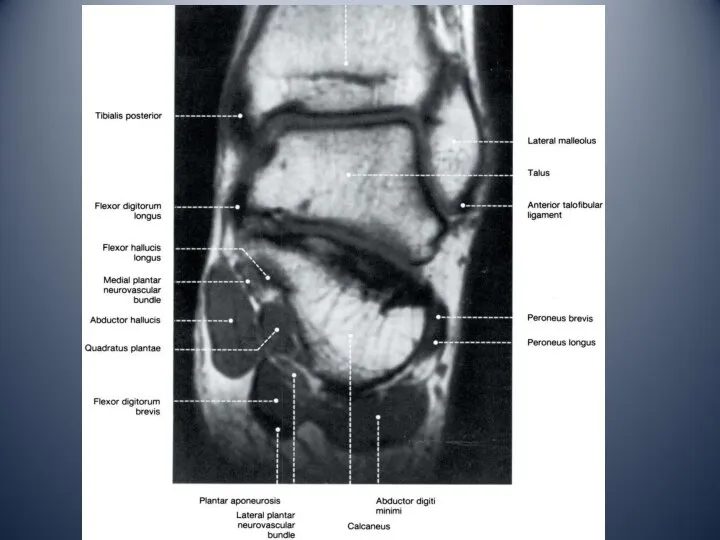
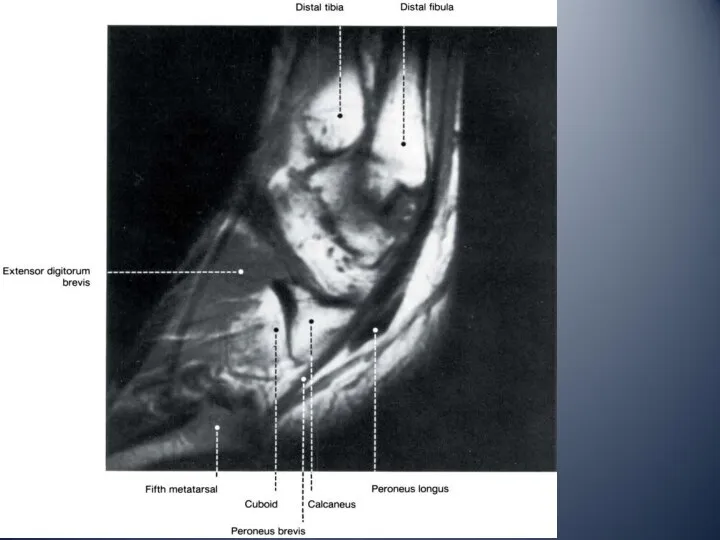
- 10. Латеральный отдел голеностопного сустава латеральная лодыжка сухожилие длинной малоберцовой мышцы сухожилие короткой малоберцовой мышцы ветви икроножного
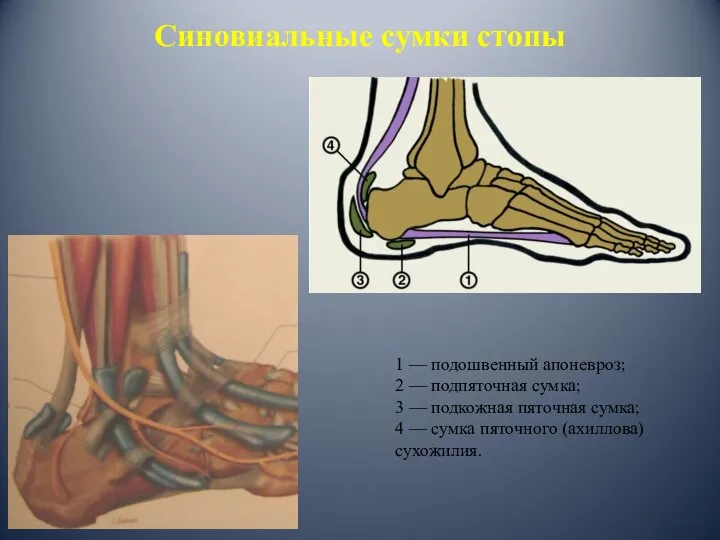
- 11. 1 — подошвенный апоневроз; 2 — подпяточная сумка; 3 — подкожная пяточная сумка; 4 — сумка
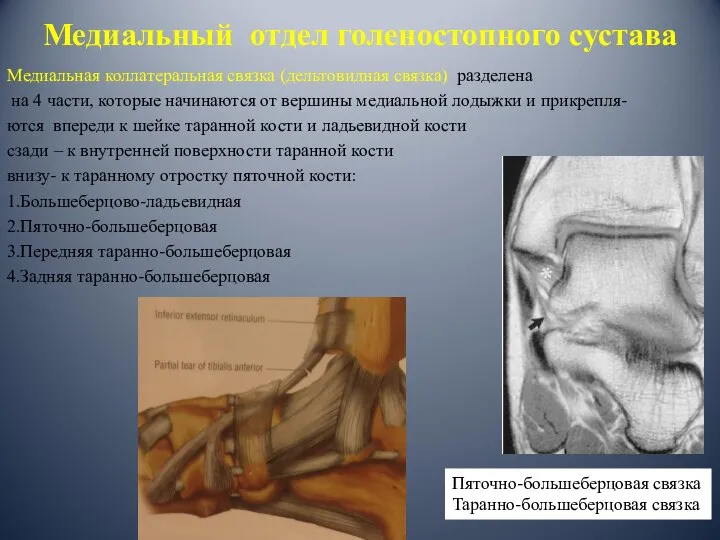
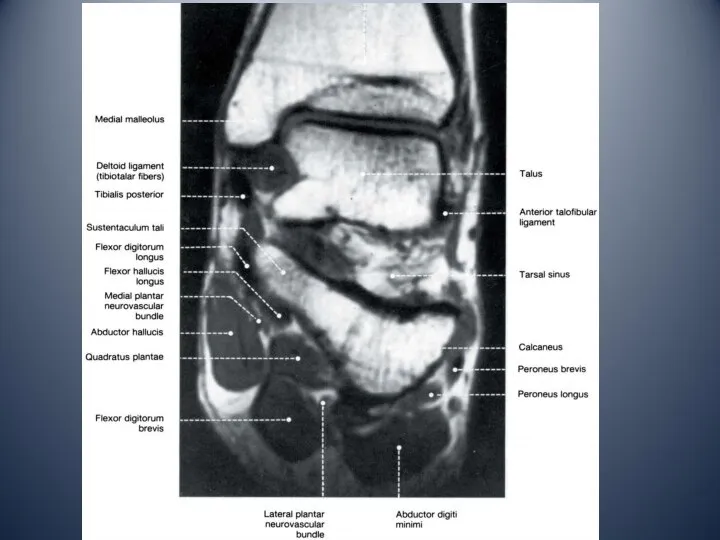
- 12. Медиальная коллатеральная связка (дельтовидная связка) разделена на 4 части, которые начинаются от вершины медиальной лодыжки и
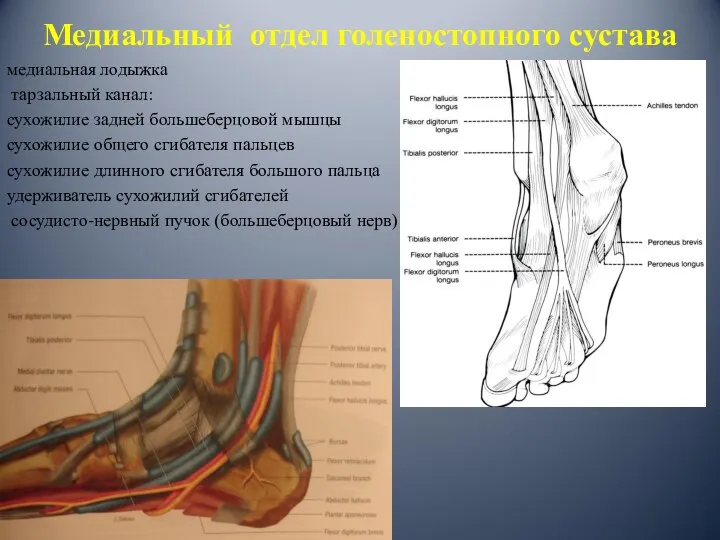
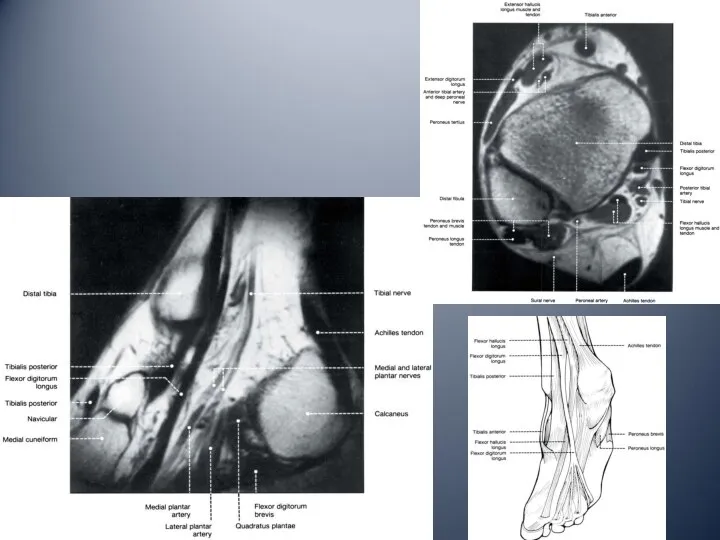
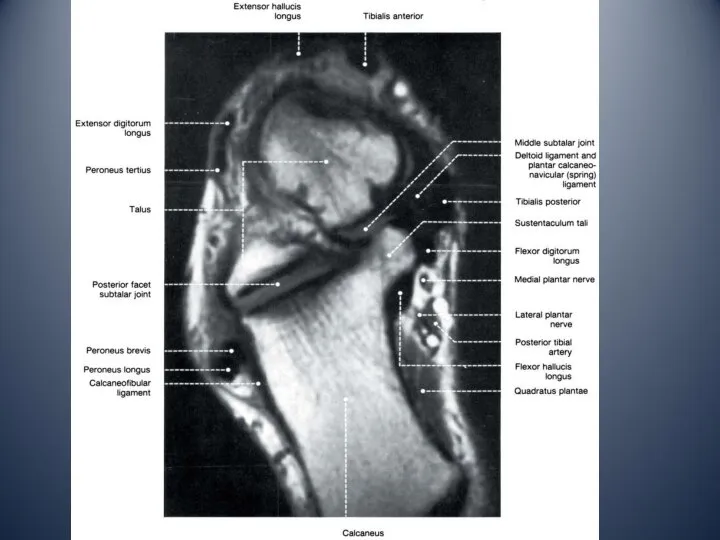
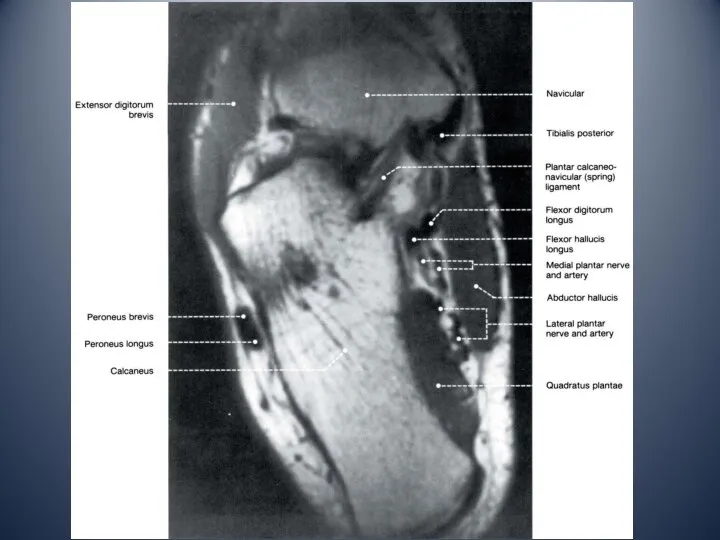
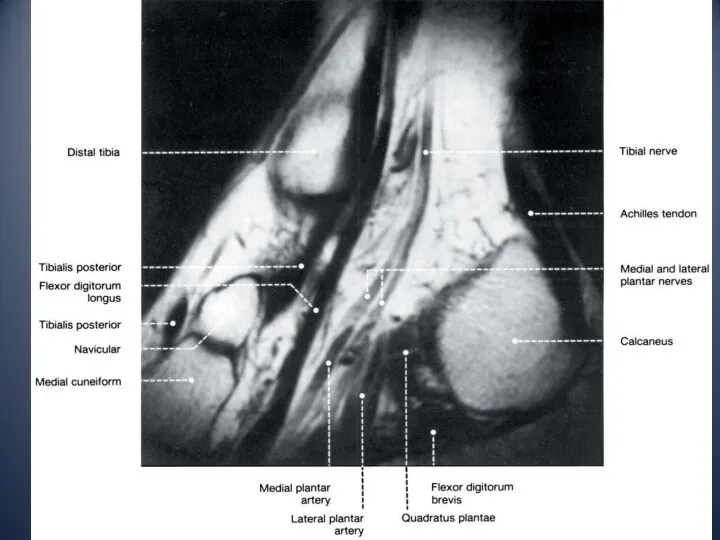
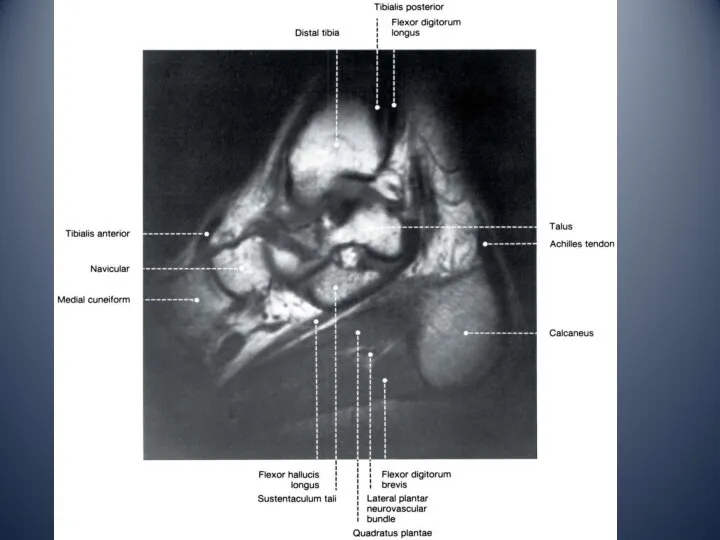
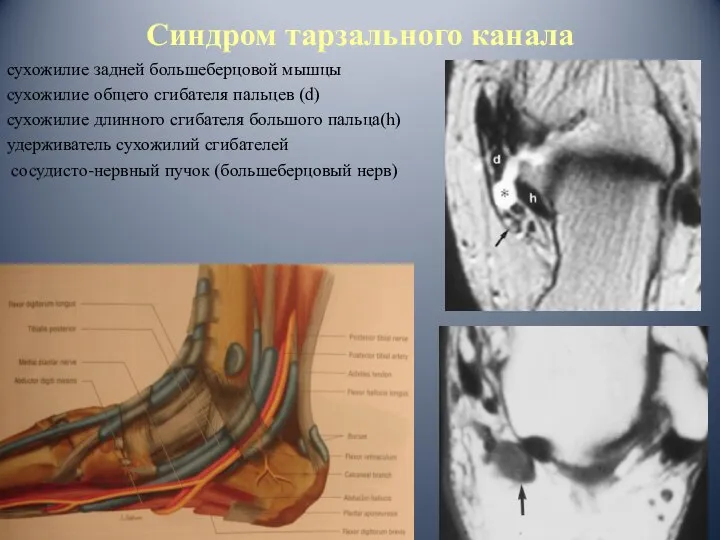
- 13. Медиальный отдел голеностопного сустава медиальная лодыжка тарзальный канал: сухожилие задней большеберцовой мышцы сухожилие общего сгибателя пальцев
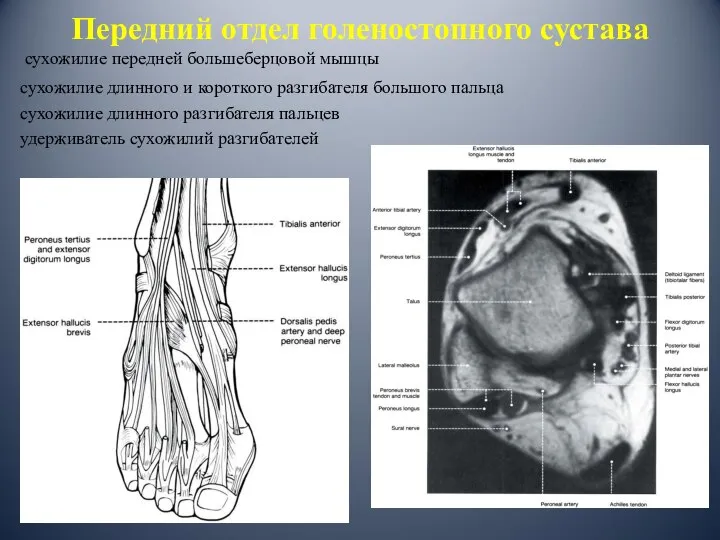
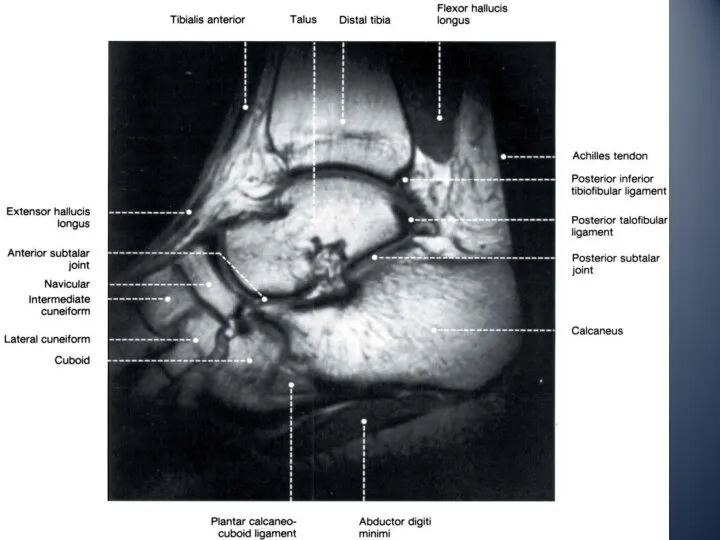
- 15. Передний отдел голеностопного сустава сухожилие передней большеберцовой мышцы сухожилие длинного и короткого разгибателя большого пальца сухожилие
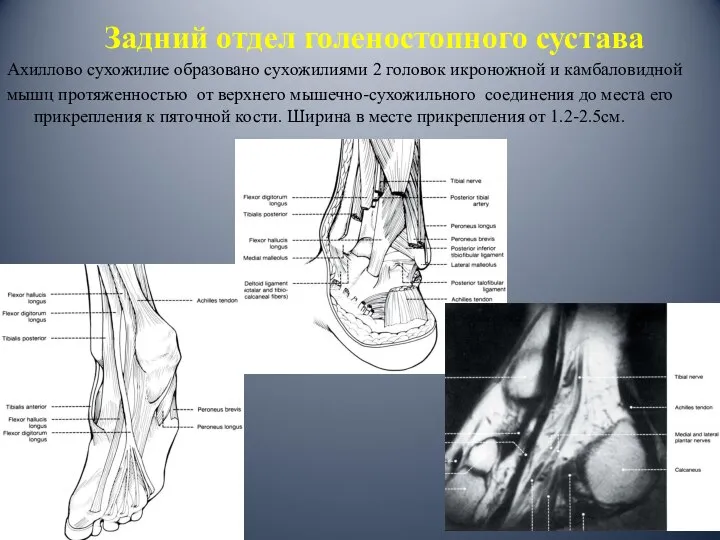
- 16. Задний отдел голеностопного сустава Ахиллово сухожилие образовано сухожилиями 2 головок икроножной и камбаловидной мышц протяженностью от
- 17. Отделы стопы 1. Задний отдел –предплюсна: -проксимальный отдел - пяточная и таранная кости -дистальный отдел –
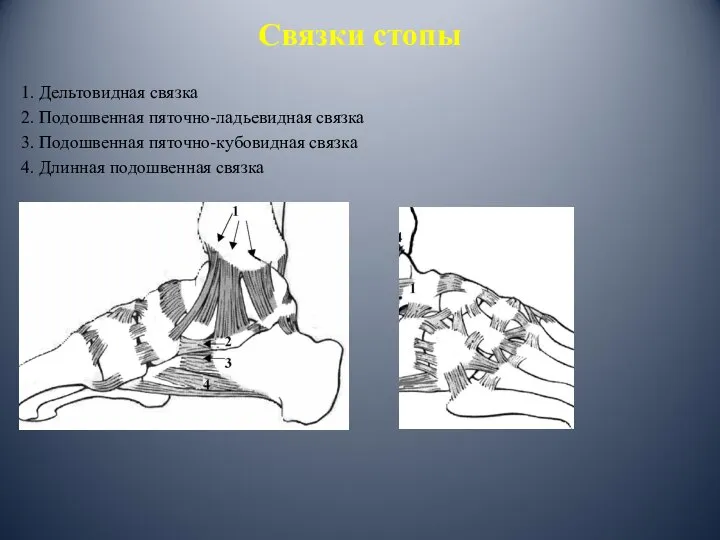
- 18. Связки стопы 1. Дельтовидная связка 2. Подошвенная пяточно-ладьевидная связка 3. Подошвенная пяточно-кубовидная связка 4. Длинная подошвенная
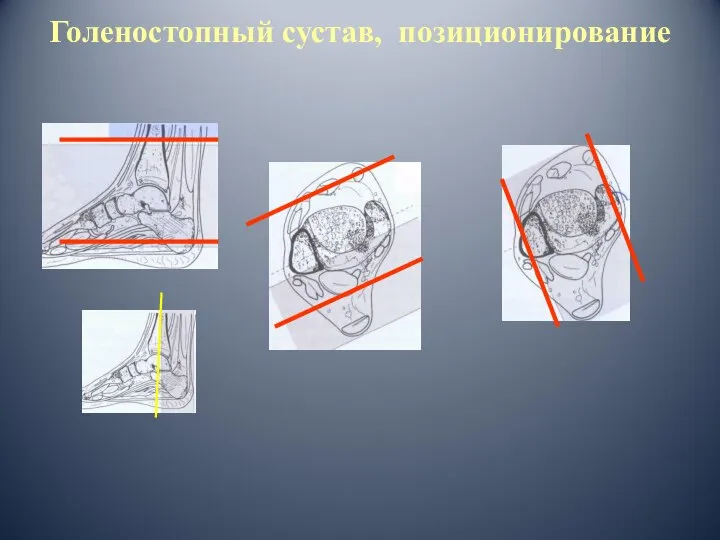
- 19. Голеностопный сустав, позиционирование
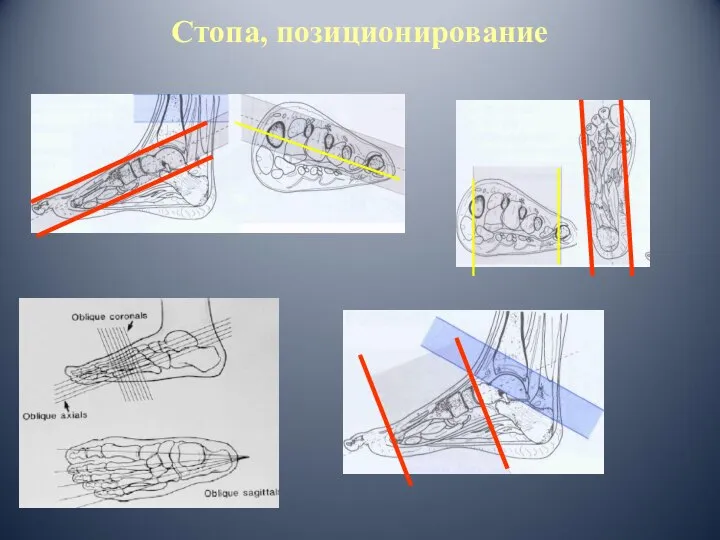
- 20. Стопа, позиционирование
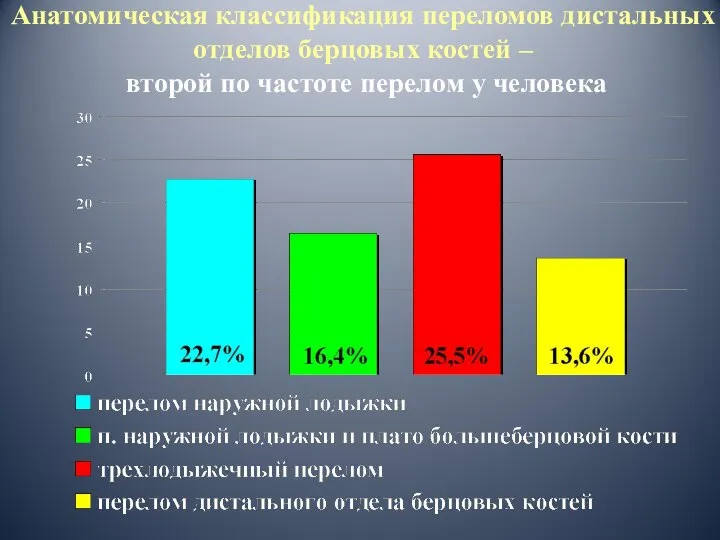
- 33. Анатомическая классификация переломов дистальных отделов берцовых костей – второй по частоте перелом у человека
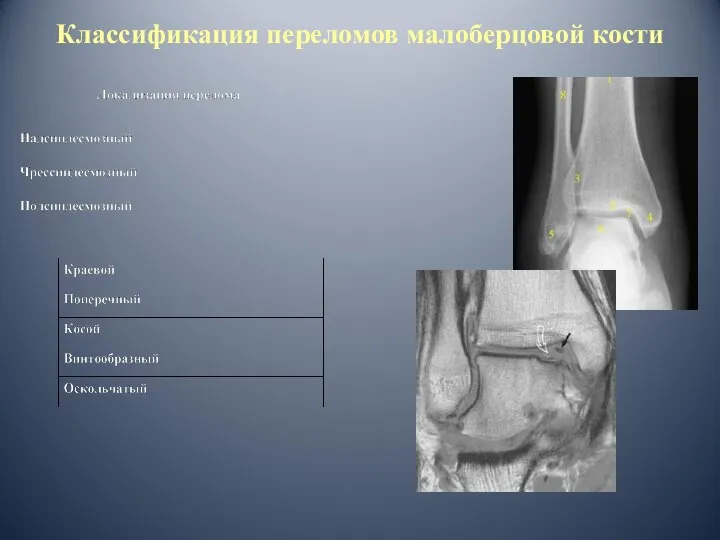
- 34. Классификация переломов малоберцовой кости
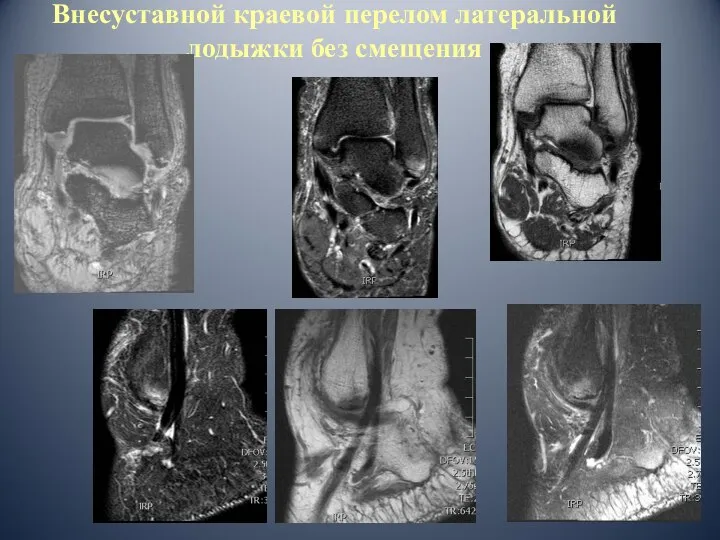
- 35. Внесуставной краевой перелом латеральной лодыжки без смещения
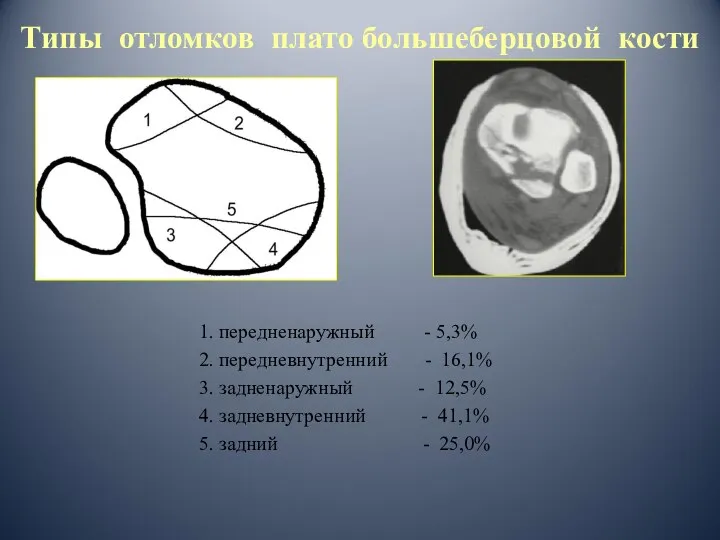
- 36. Типы отломков плато большеберцовой кости 1. передненаружный - 5,3% 2. передневнутренний - 16,1% 3. задненаружный -
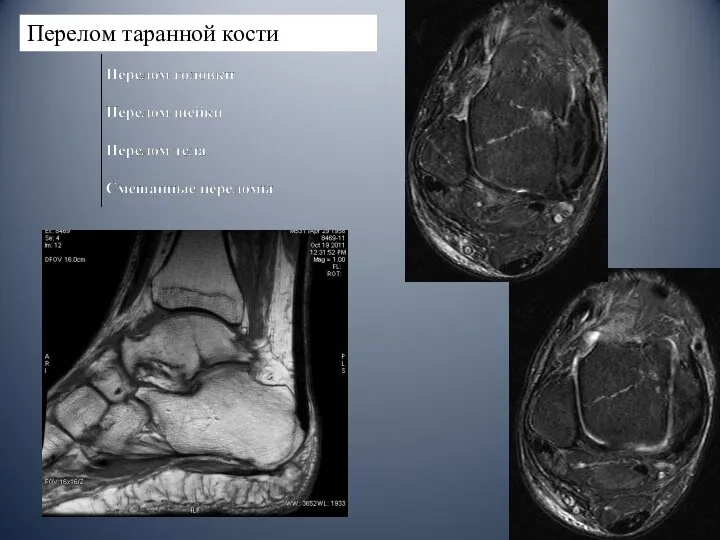
- 37. Перелом таранной кости
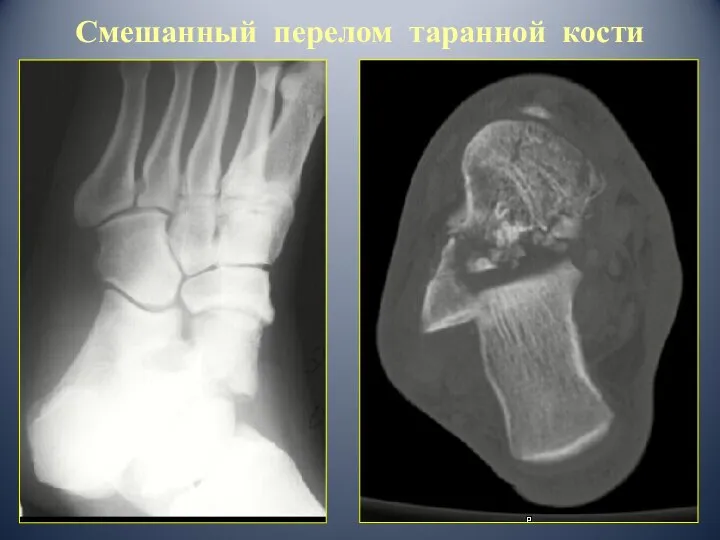
- 38. Смешанный перелом таранной кости
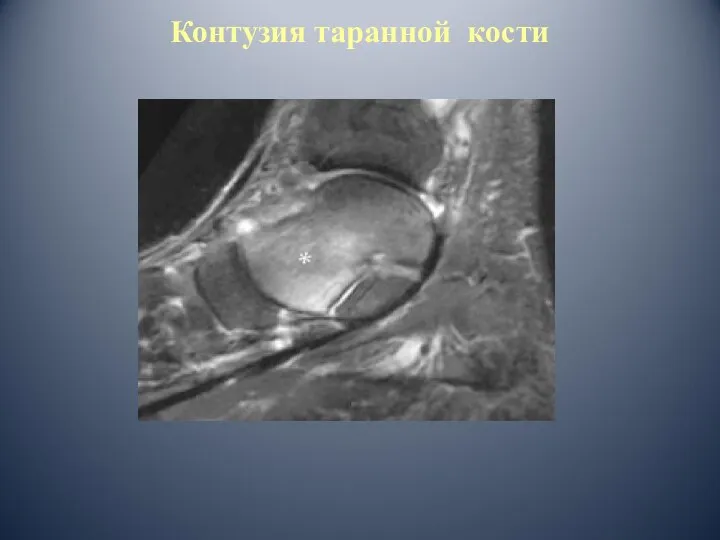
- 39. Контузия таранной кости
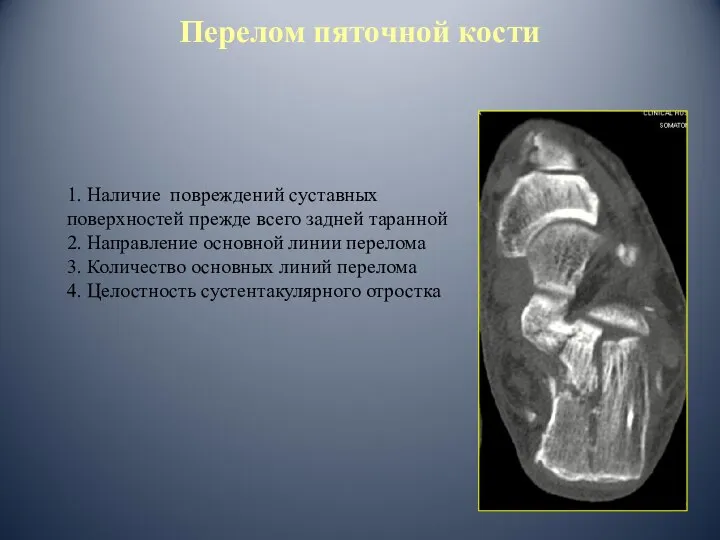
- 40. 1. Наличие повреждений суставных поверхностей прежде всего задней таранной 2. Направление основной линии перелома 3. Количество
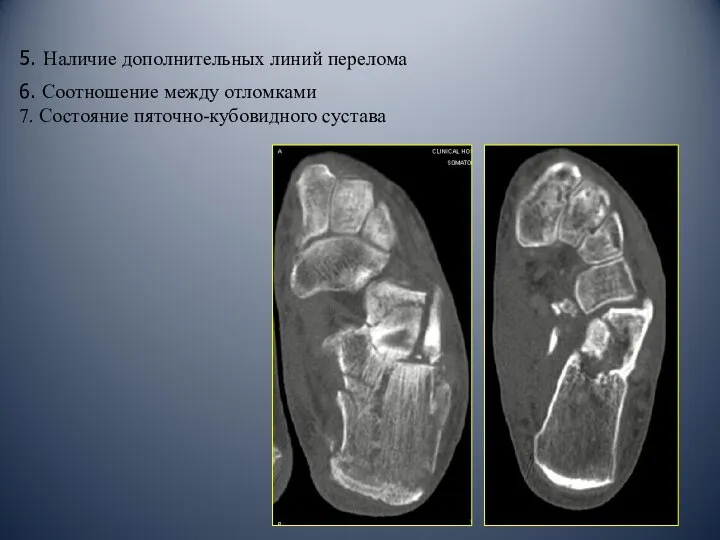
- 41. 5. Наличие дополнительных линий перелома 6. Соотношение между отломками 7. Состояние пяточно-кубовидного сустава
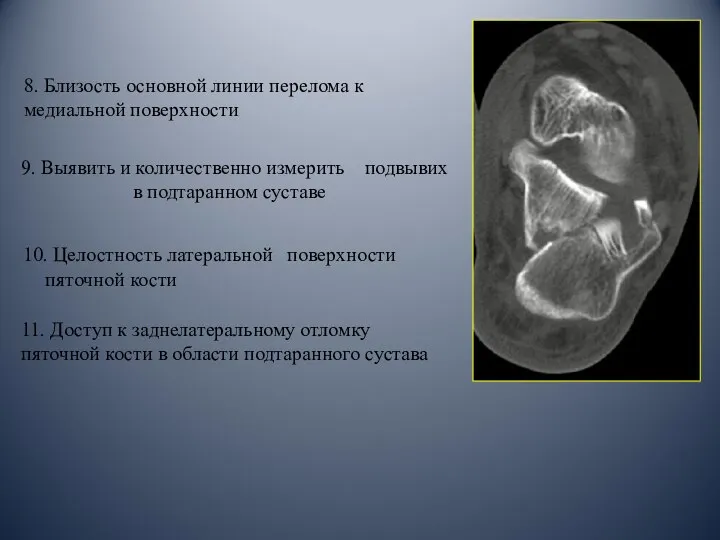
- 42. 9. Выявить и количественно измерить подвывих в подтаранном суставе 10. Целостность латеральной поверхности пяточной кости 11.
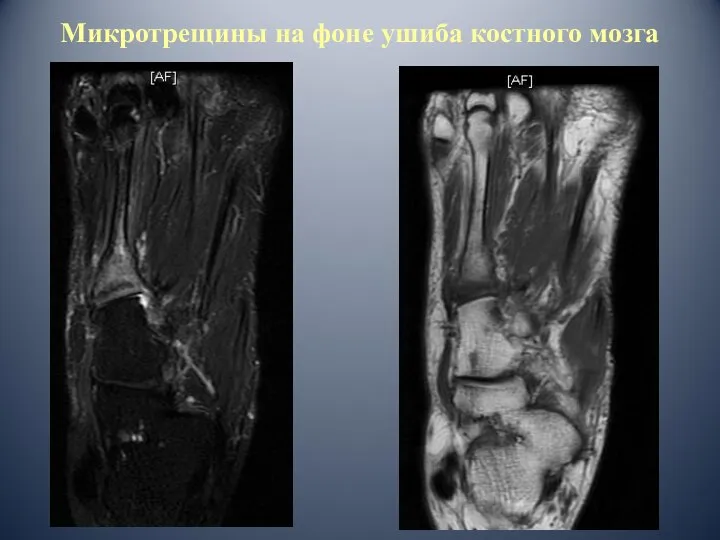
- 43. Микротрещины на фоне ушиба костного мозга
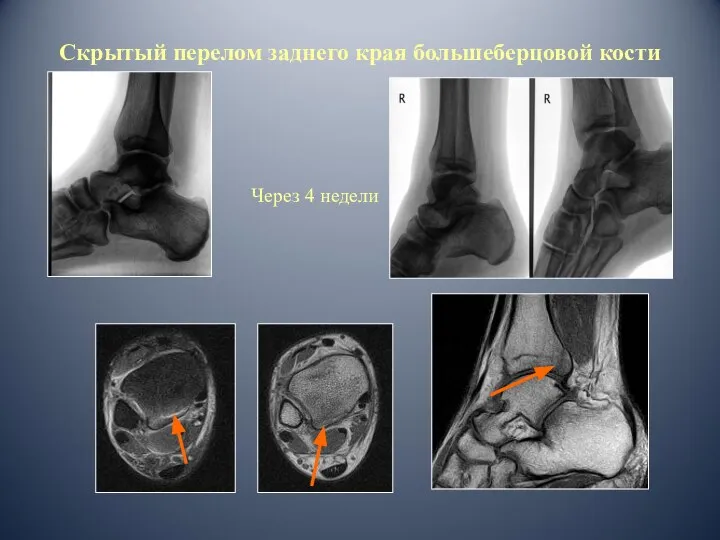
- 44. Скрытый перелом заднего края большеберцовой кости Через 4 недели
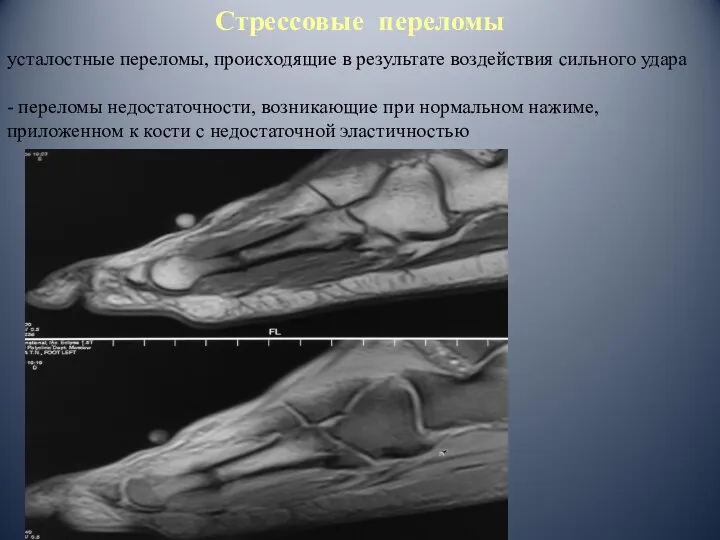
- 45. Стрессовые переломы усталостные переломы, происходящие в результате воздействия сильного удара - переломы недостаточности, возникающие при нормальном
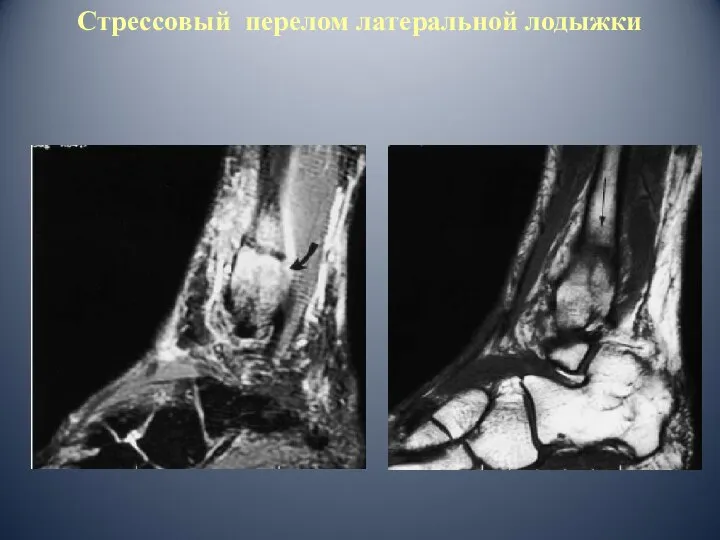
- 46. Стрессовый перелом латеральной лодыжки
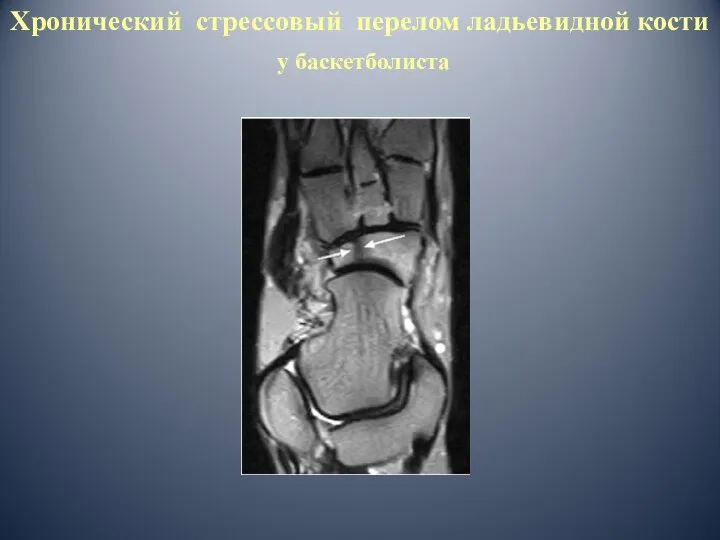
- 47. Хронический стрессовый перелом ладьевидной кости у баскетболиста
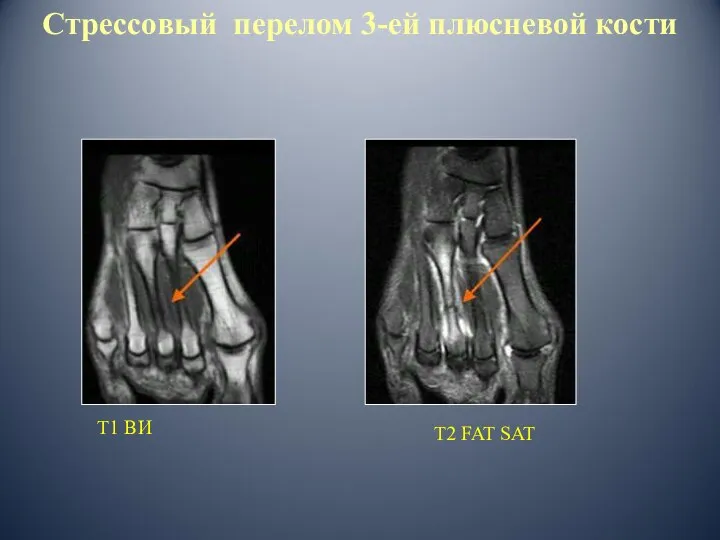
- 48. Т1 ВИ Т2 FAT SAT Стрессовый перелом 3-ей плюсневой кости
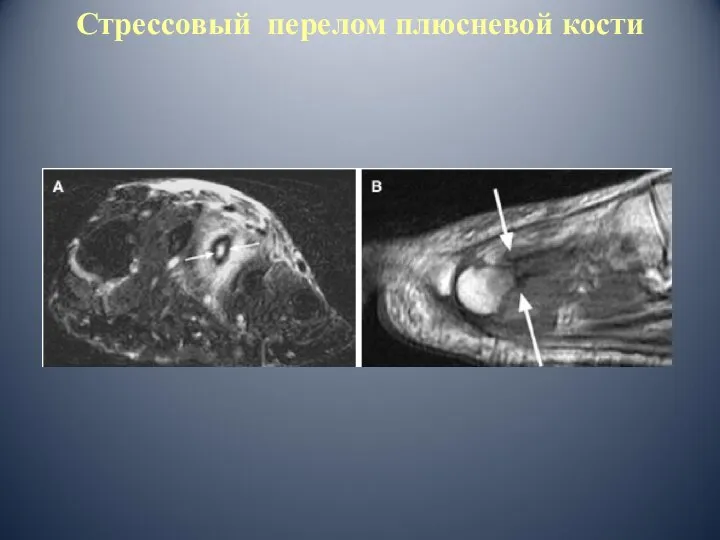
- 49. Стрессовый перелом плюсневой кости
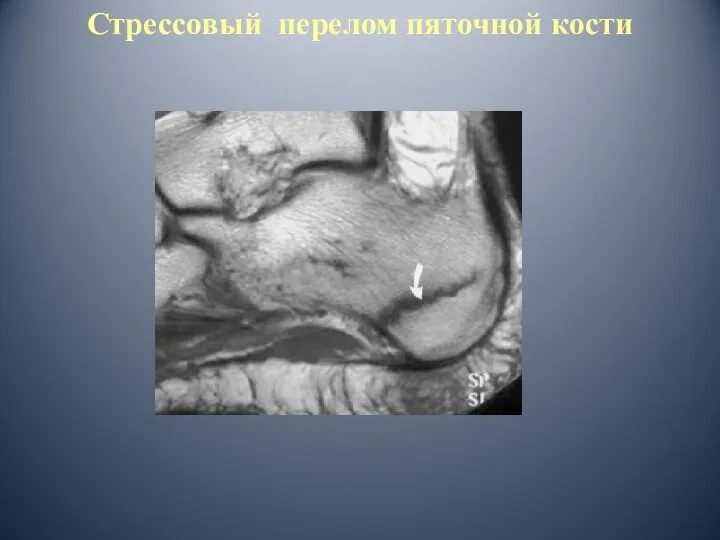
- 50. Стрессовый перелом пяточной кости
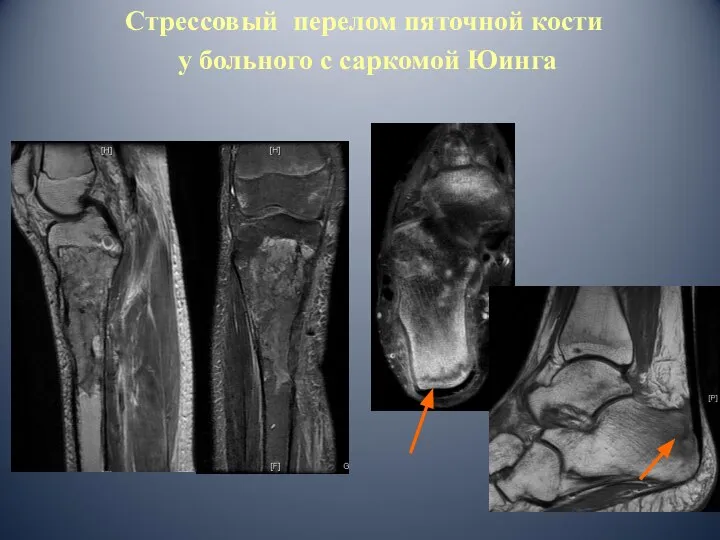
- 51. Стрессовый перелом пяточной кости у больного с саркомой Юинга
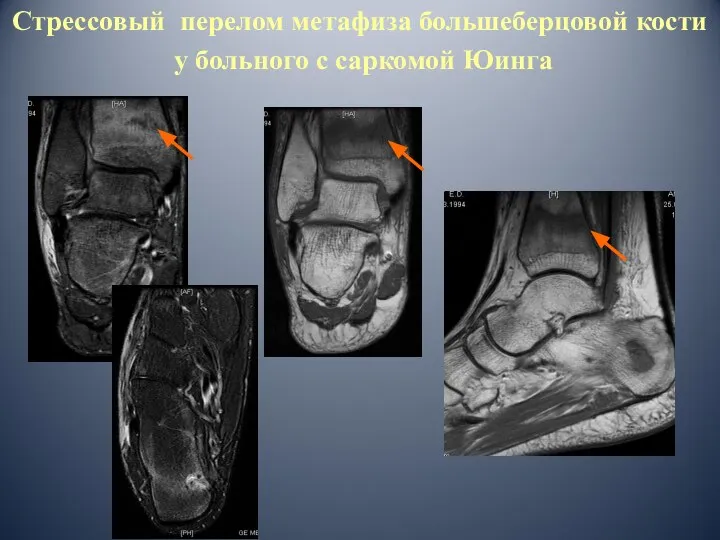
- 52. Стрессовый перелом метафиза большеберцовой кости у больного с саркомой Юинга
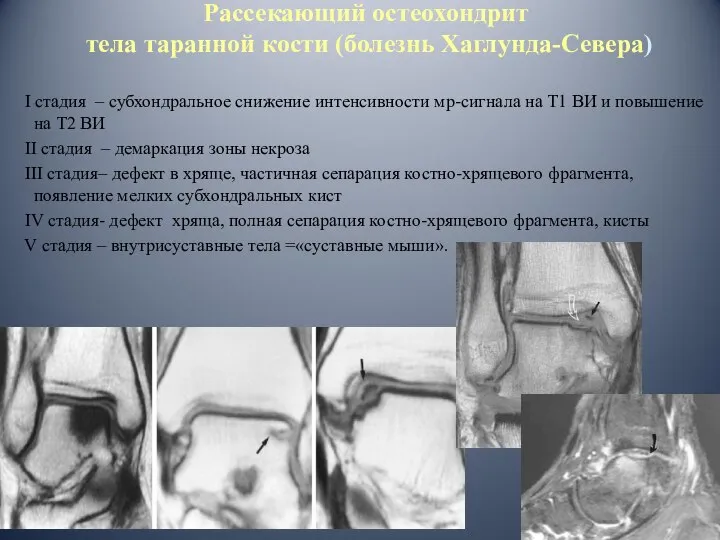
- 53. Рассекающий остеохондрит тела таранной кости (болезнь Хаглунда-Севера) I стадия – субхондральное снижение интенсивности мр-сигнала на Т1
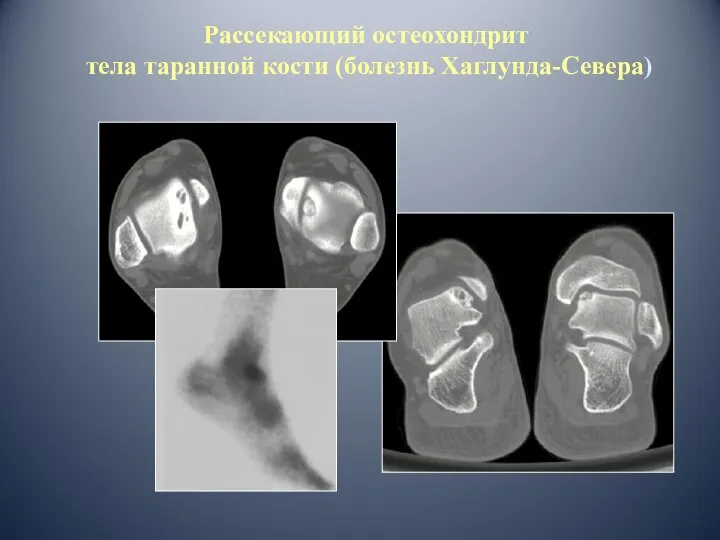
- 54. Рассекающий остеохондрит тела таранной кости (болезнь Хаглунда-Севера)
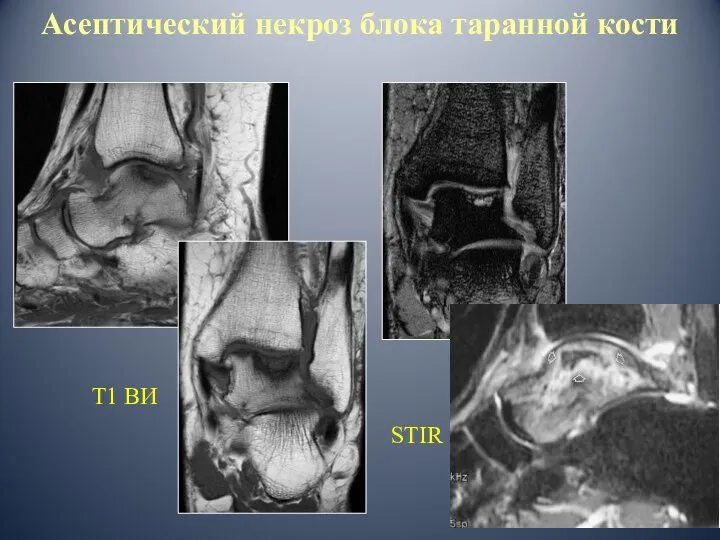
- 55. Т1 ВИ STIR Асептический некроз блока таранной кости
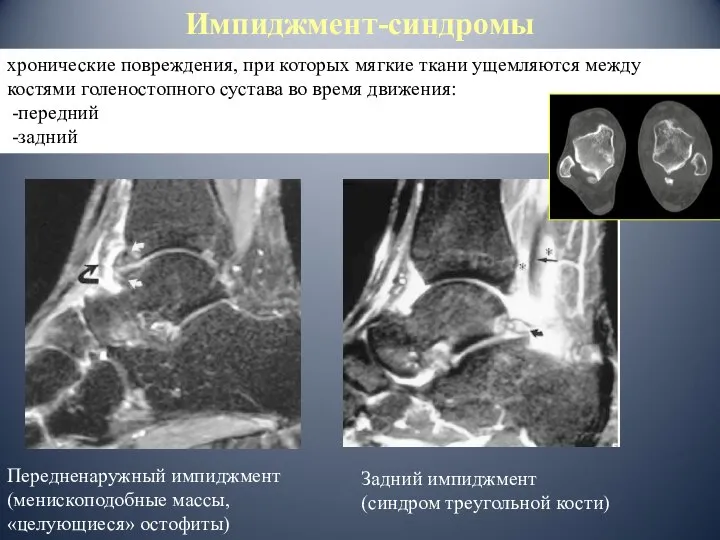
- 56. хронические повреждения, при которых мягкие ткани ущемляются между костями голеностопного сустава во время движения: -передний -задний
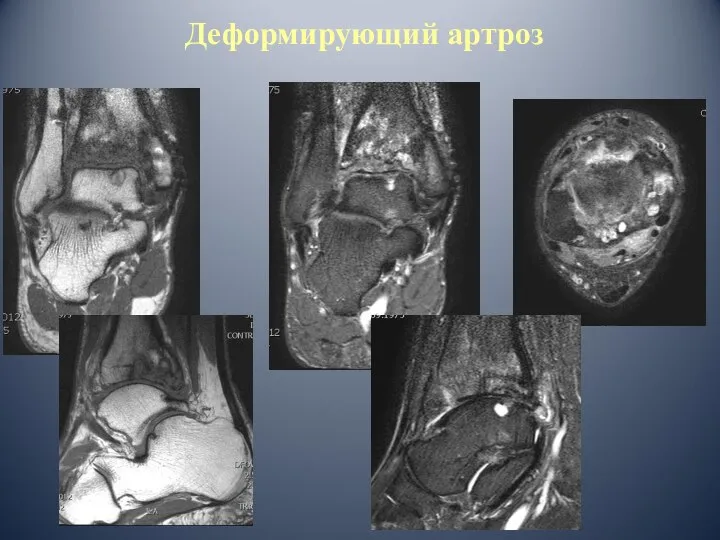
- 57. Деформирующий артроз
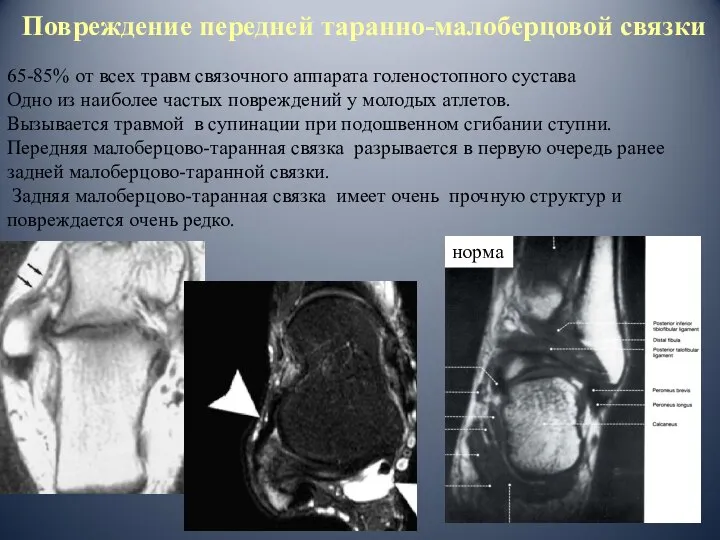
- 58. Повреждение передней таранно-малоберцовой связки 65-85% от всех травм связочного аппарата голеностопного сустава Одно из наиболее частых
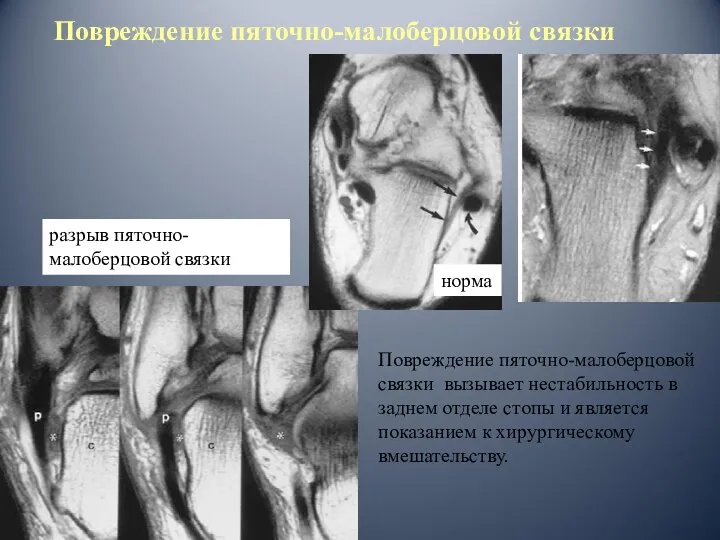
- 59. разрыв пяточно-малоберцовой связки Повреждение пяточно-малоберцовой связки норма Повреждение пяточно-малоберцовой связки вызывает нестабильность в заднем отделе стопы
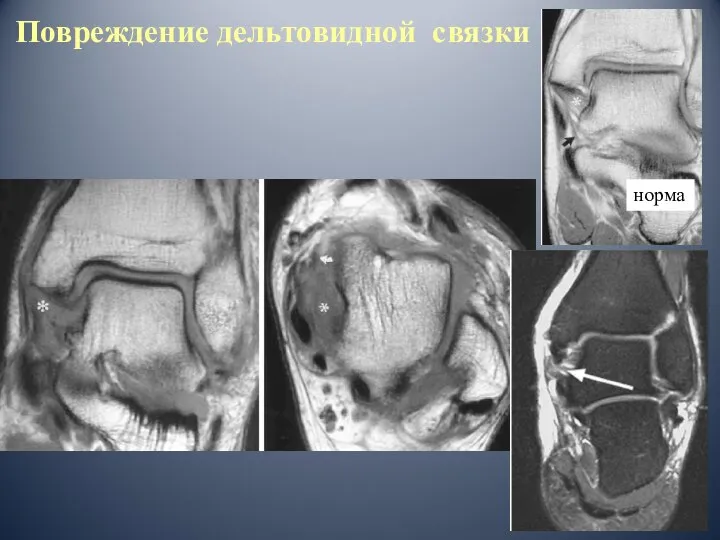
- 60. Повреждение дельтовидной связки норма
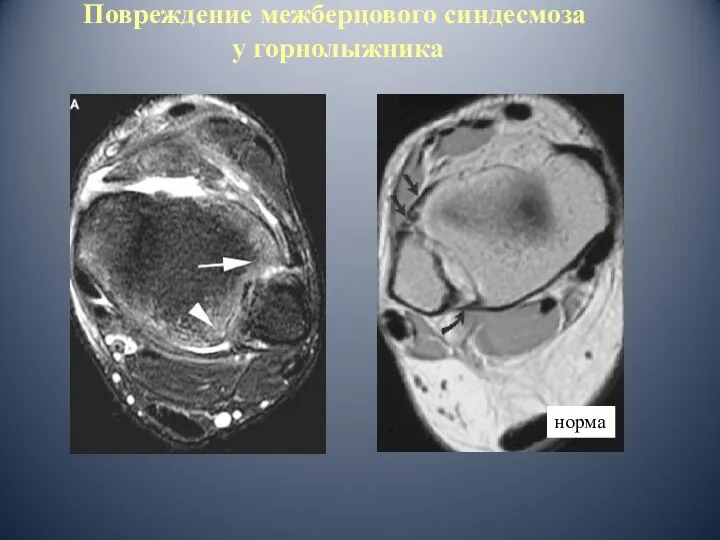
- 61. Повреждение межберцового синдесмоза у горнолыжника норма
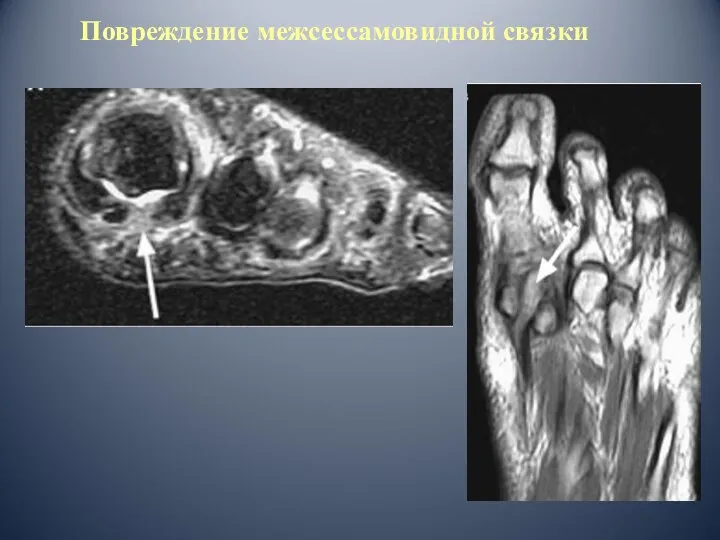
- 62. Повреждение межсессамовидной связки
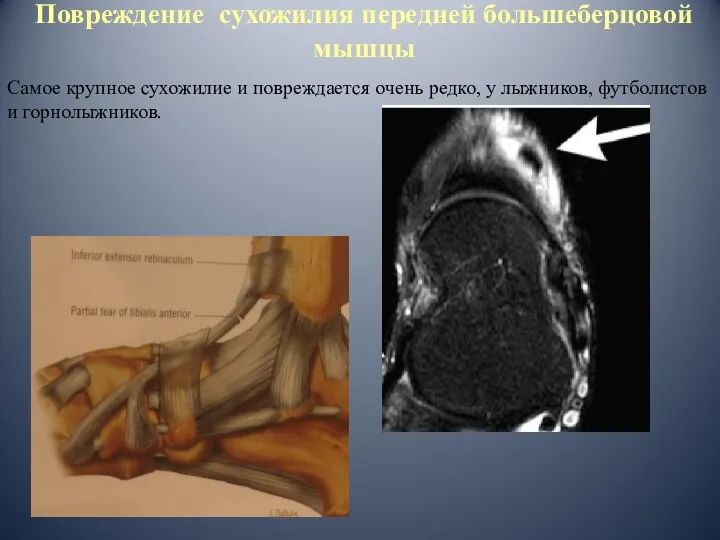
- 63. Повреждение сухожилия передней большеберцовой мышцы Самое крупное сухожилие и повреждается очень редко, у лыжников, футболистов и
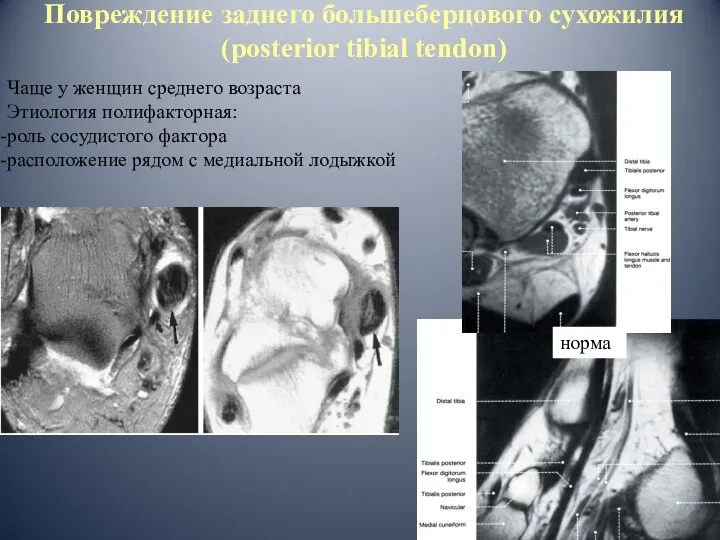
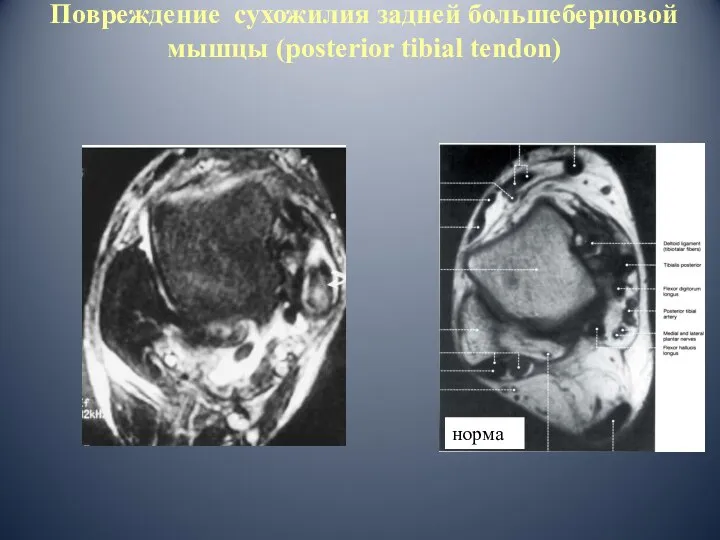
- 64. Повреждение заднего большеберцового сухожилия (posterior tibial tendon) Чаще у женщин среднего возраста Этиология полифакторная: роль сосудистого
- 65. Повреждение сухожилия задней большеберцовой мышцы (posterior tibial tendon) норма
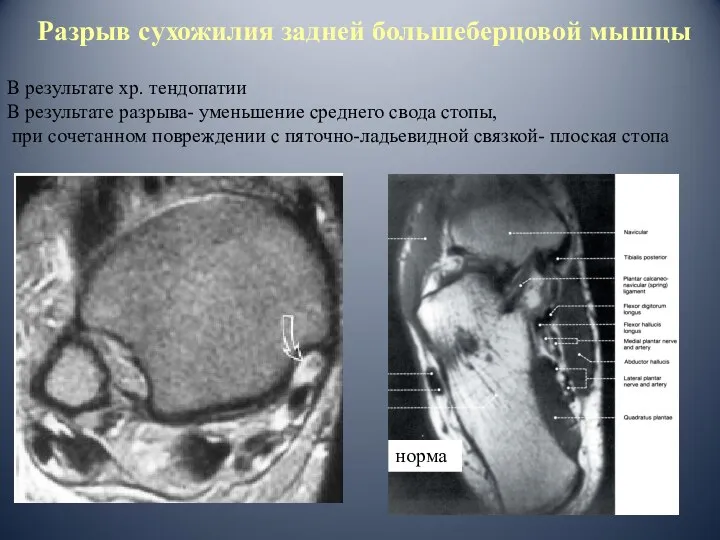
- 66. Разрыв сухожилия задней большеберцовой мышцы В результате хр. тендопатии В результате разрыва- уменьшение среднего свода стопы,
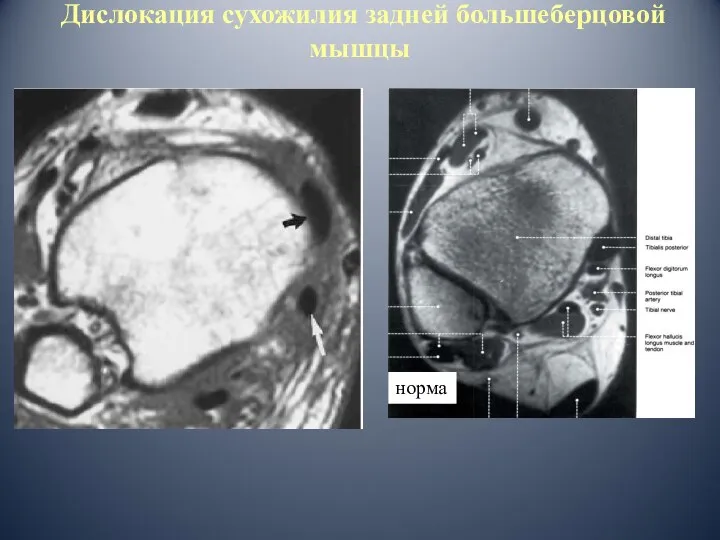
- 67. Дислокация сухожилия задней большеберцовой мышцы норма
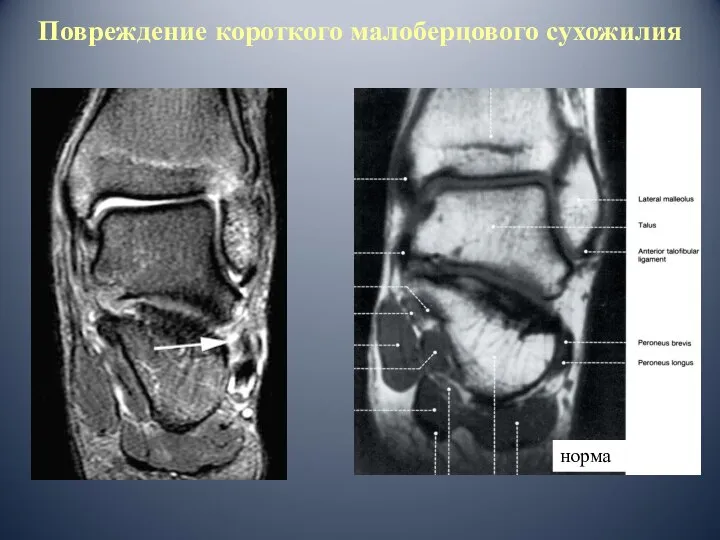
- 68. Повреждение короткого малоберцового сухожилия норма
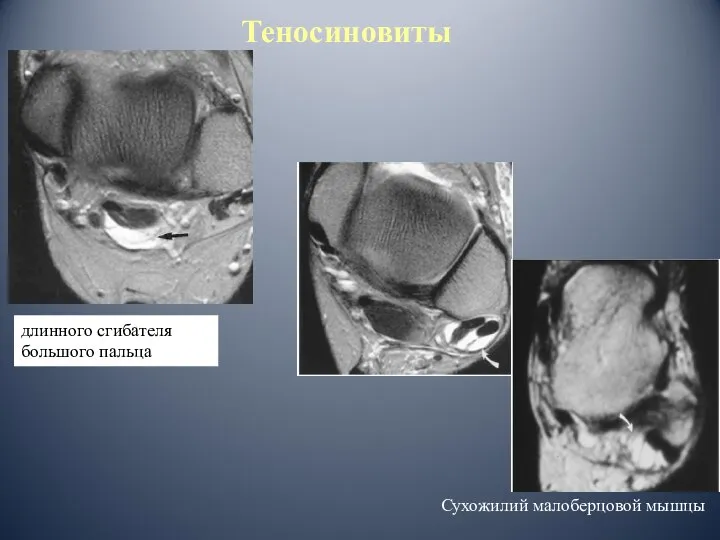
- 69. длинного сгибателя большого пальца Теносиновиты Сухожилий малоберцовой мышцы
- 70. Синдром тарзального канала сухожилие задней большеберцовой мышцы сухожилие общего сгибателя пальцев (d) сухожилие длинного сгибателя большого
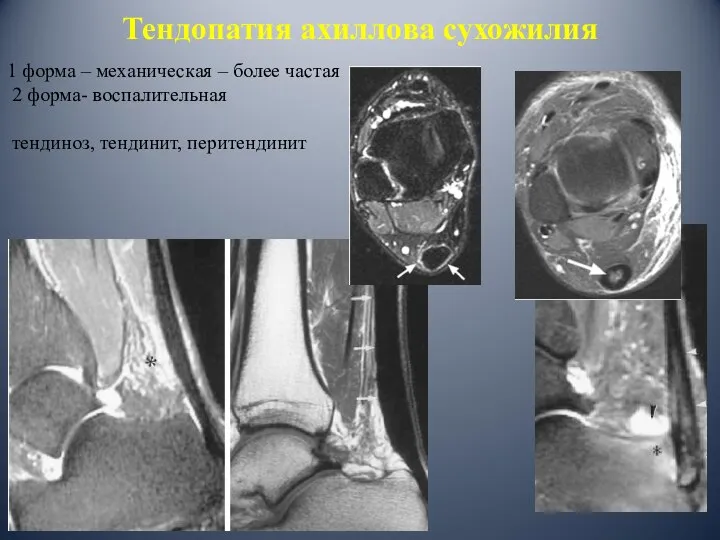
- 71. Тендопатия ахиллова сухожилия 1 форма – механическая – более частая 2 форма- воспалительная тендиноз, тендинит, перитендинит
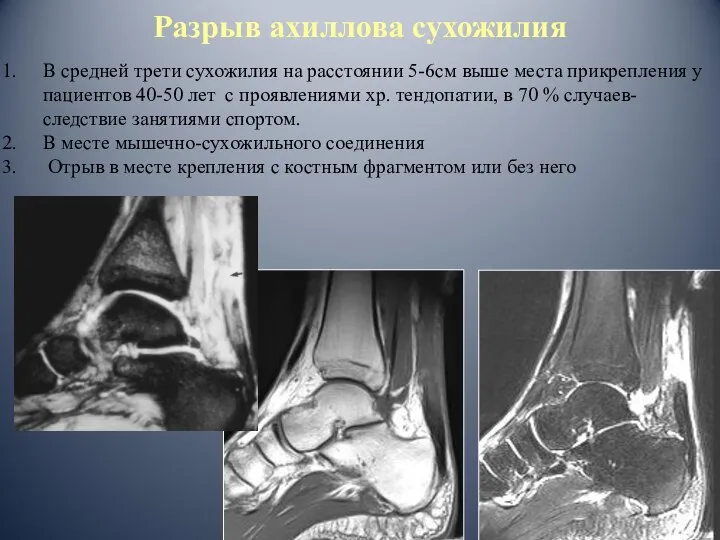
- 72. Разрыв ахиллова сухожилия В средней трети сухожилия на расстоянии 5-6см выше места прикрепления у пациентов 40-50
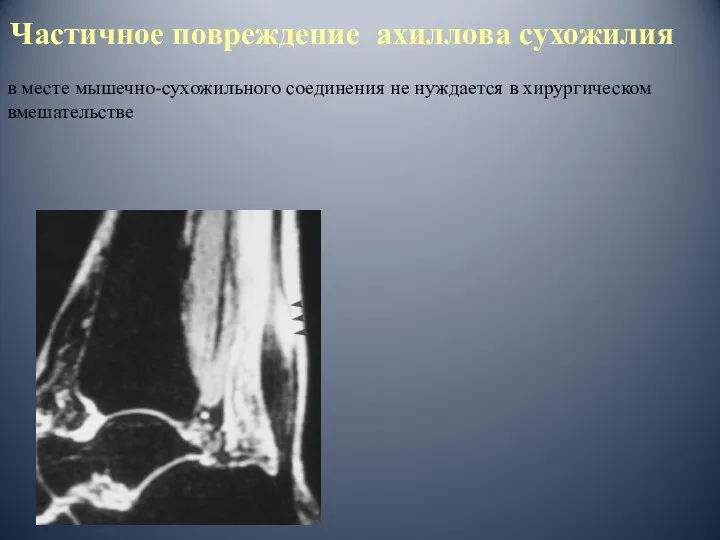
- 73. Частичное повреждение ахиллова сухожилия в месте мышечно-сухожильного соединения не нуждается в хирургическом вмешательстве
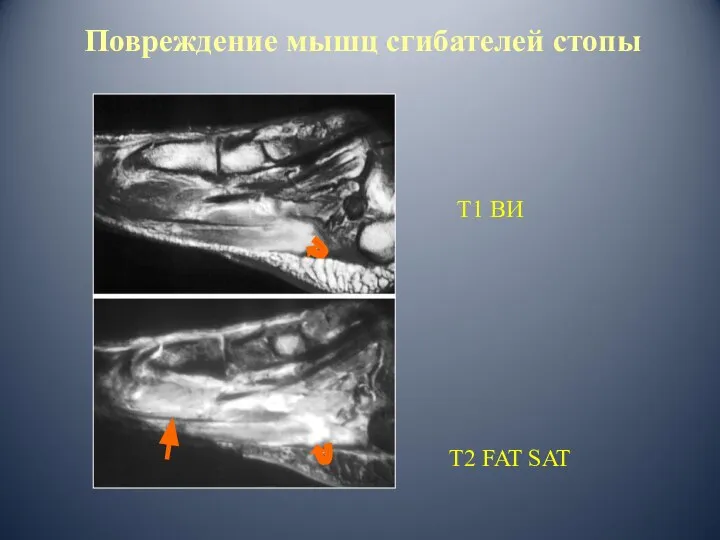
- 74. Повреждение мышц сгибателей стопы Т2 FAT SAT Т1 ВИ
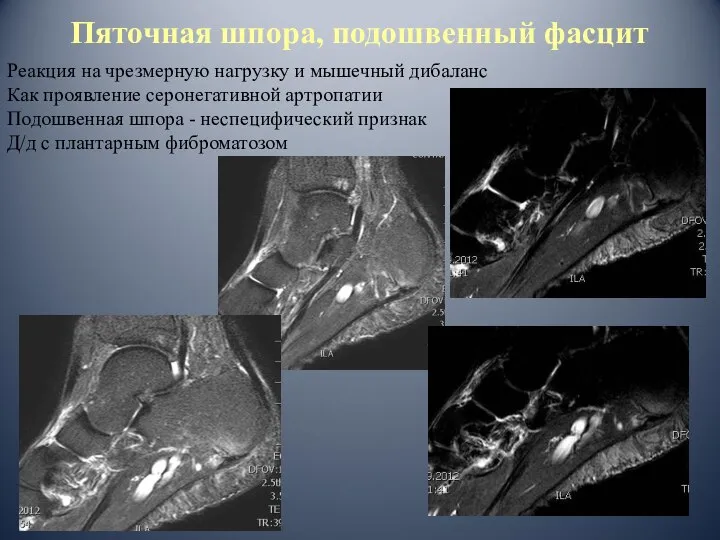
- 75. Пяточная шпора, подошвенный фасцит Реакция на чрезмерную нагрузку и мышечный дибаланс Как проявление серонегативной артропатии Подошвенная
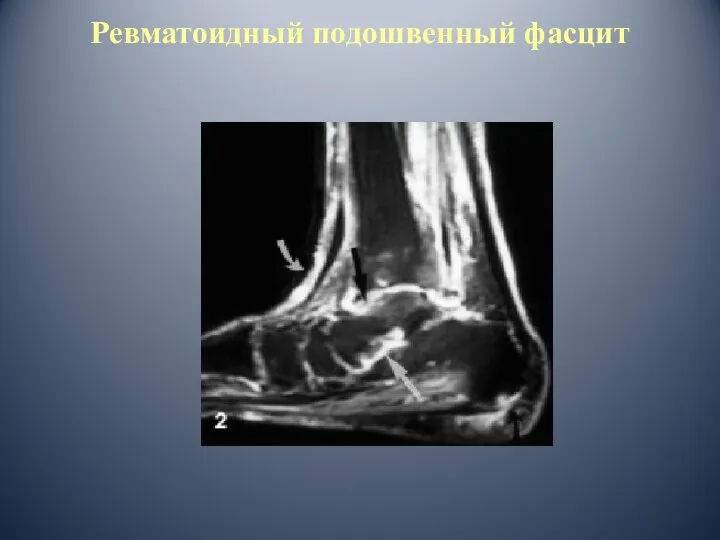
- 76. Ревматоидный подошвенный фасцит
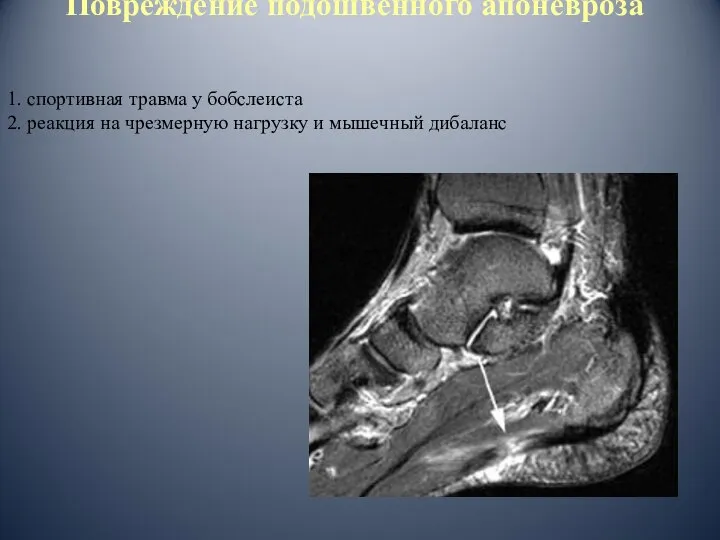
- 77. Повреждение подошвенного апоневроза 1. спортивная травма у бобслеиста 2. реакция на чрезмерную нагрузку и мышечный дибаланс
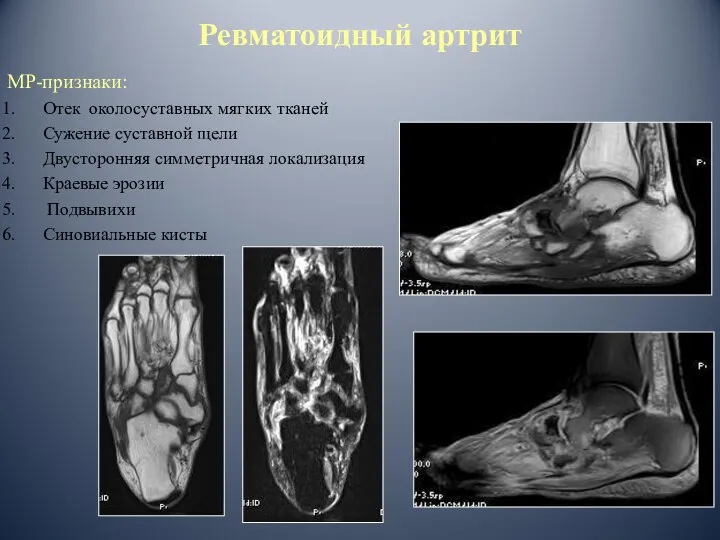
- 78. Ревматоидный артрит МР-признаки: Отек околосуставных мягких тканей Сужение суставной щели Двусторонняя симметричная локализация Краевые эрозии Подвывихи
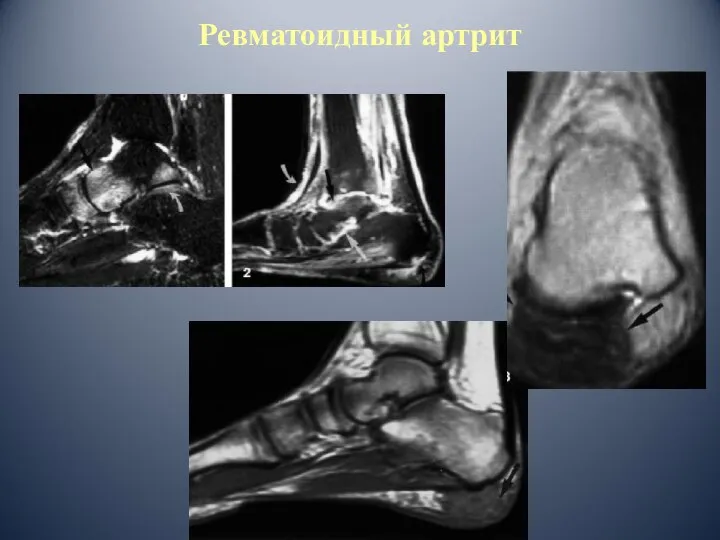
- 79. Ревматоидный артрит
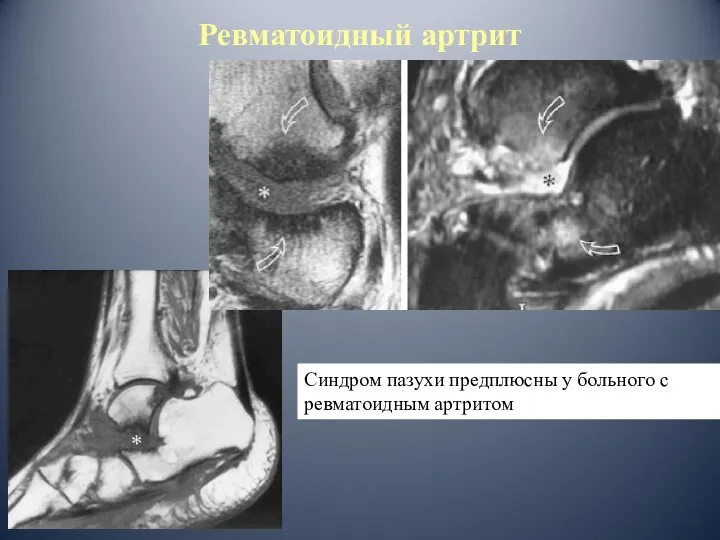
- 80. Синдром пазухи предплюсны у больного с ревматоидным артритом Ревматоидный артрит
- 81. Остеомиелит Остеомиелит - инфекционный воспалительный процесс, поражающий костный мозг и переходящий на все элементы кости и
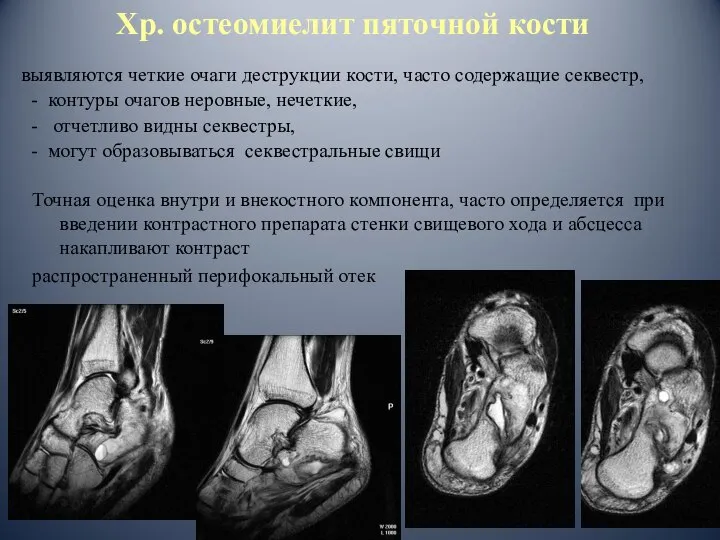
- 82. Хр. остеомиелит пяточной кости Точная оценка внутри и внекостного компонента, часто определяется при введении контрастного препарата
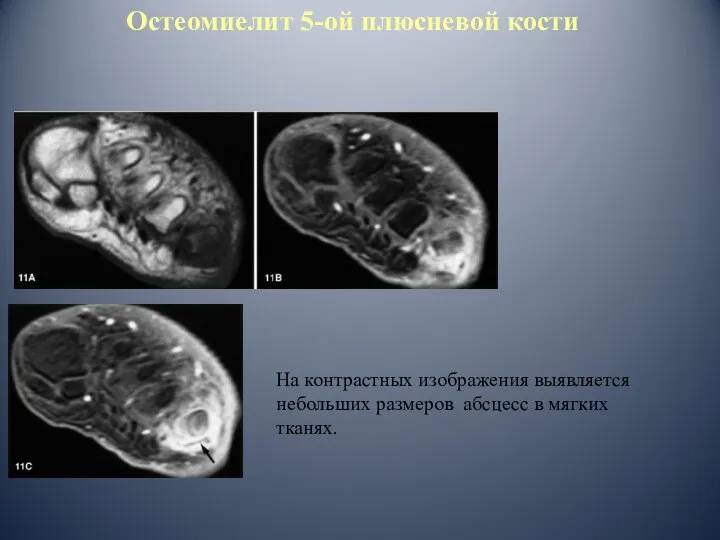
- 83. Остеомиелит 5-ой плюсневой кости На контрастных изображения выявляется небольших размеров абсцесс в мягких тканях.
- 84. Диабетическая стопа С развитием ди абетической нейропатии и артериопатии стопа подвергается нейрогенной артропатиии и, как правило,
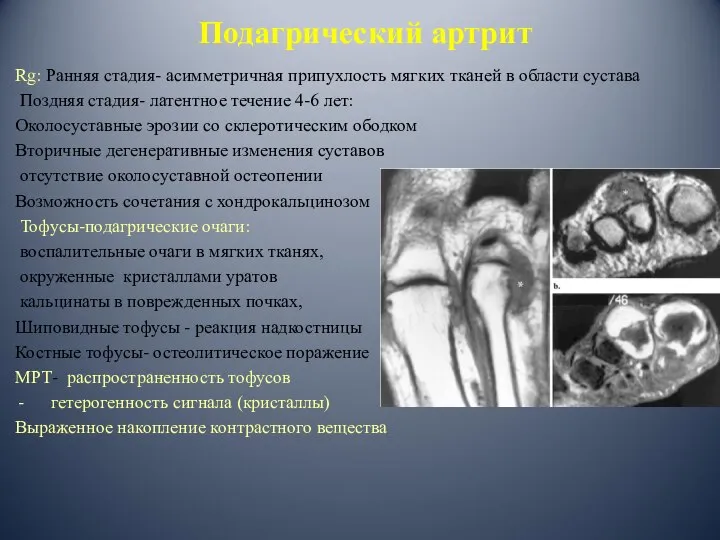
- 85. Подагрический артрит Артропатия с отложением кристаллов уратов в суставе и вне сустава (ех. в почках) мужчины
- 86. Подагрический артрит Rg: Ранняя стадия- асимметричная припухлость мягких тканей в области сустава Поздняя стадия- латентное течение
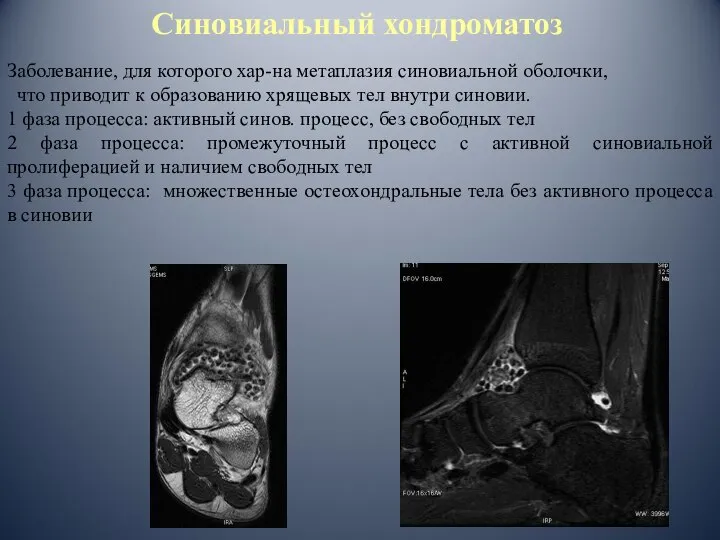
- 87. Заболевание, для которого хар-на метаплазия синовиальной оболочки, что приводит к образованию хрящевых тел внутри синовии. 1
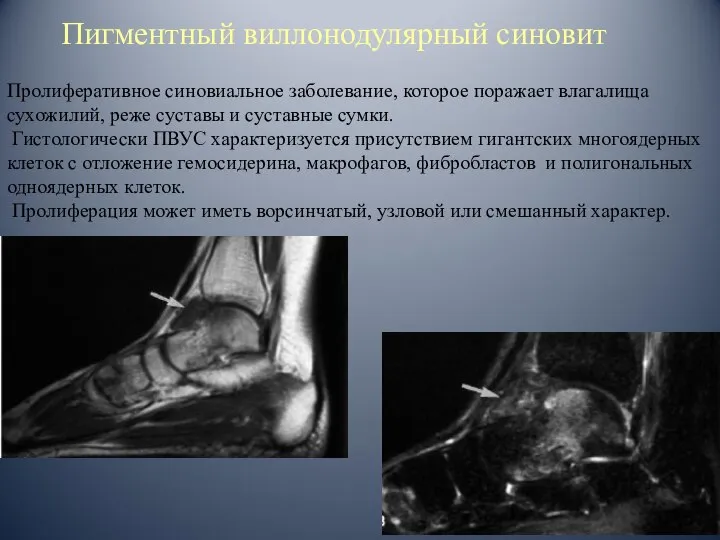
- 88. Пигментный виллонодулярный синовит Пролиферативное синовиальное заболевание, которое поражает влагалища сухожилий, реже суставы и суставные сумки. Гистологически
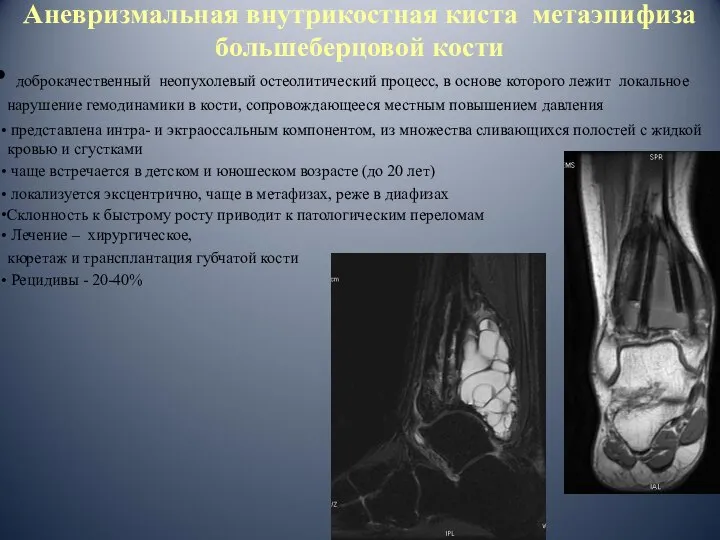
- 89. Аневризмальная внутрикостная киста метаэпифиза большеберцовой кости доброкачественный неопухолевый остеолитический процесс, в основе которого лежит локальное нарушение
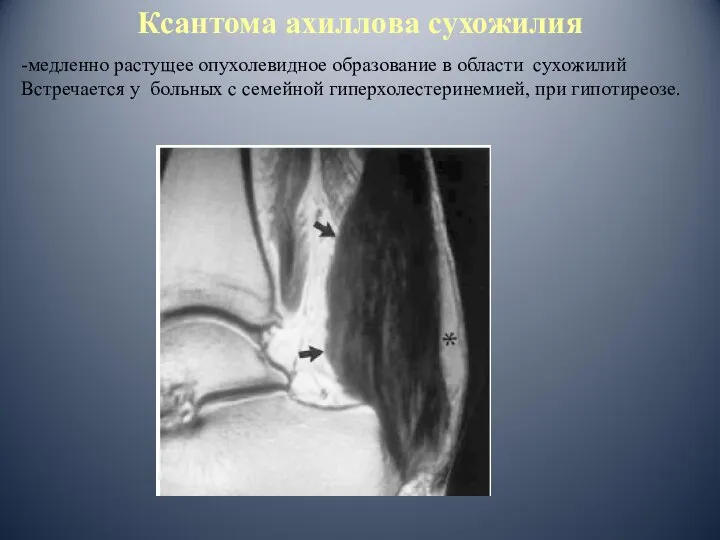
- 90. Ксантома ахиллова сухожилия -медленно растущее опухолевидное образование в области сухожилий Встречается у больных с семейной гиперхолестеринемией,
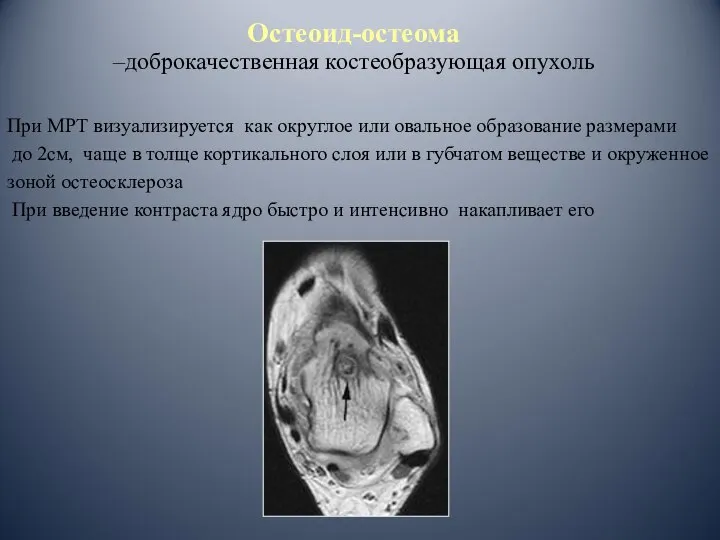
- 91. При МРТ визуализируется как округлое или овальное образование размерами до 2см, чаще в толще кортикального слоя
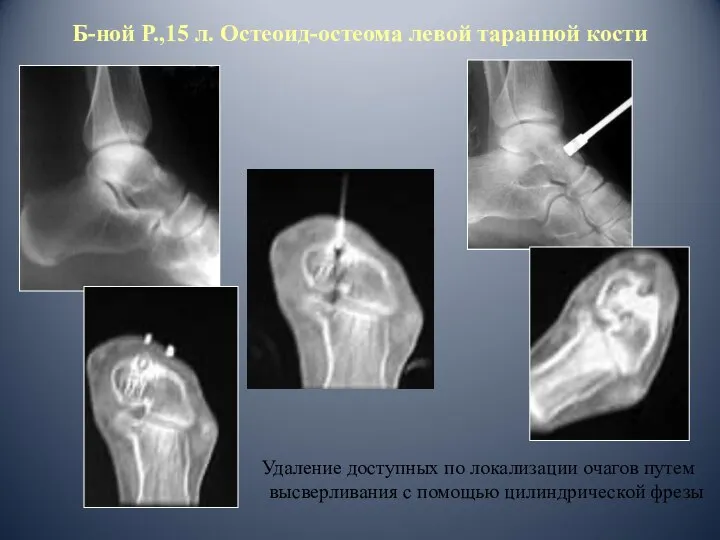
- 92. Б-ной Р.,15 л. Остеоид-остеома левой таранной кости Удаление доступных по локализации очагов путем высверливания с помощью
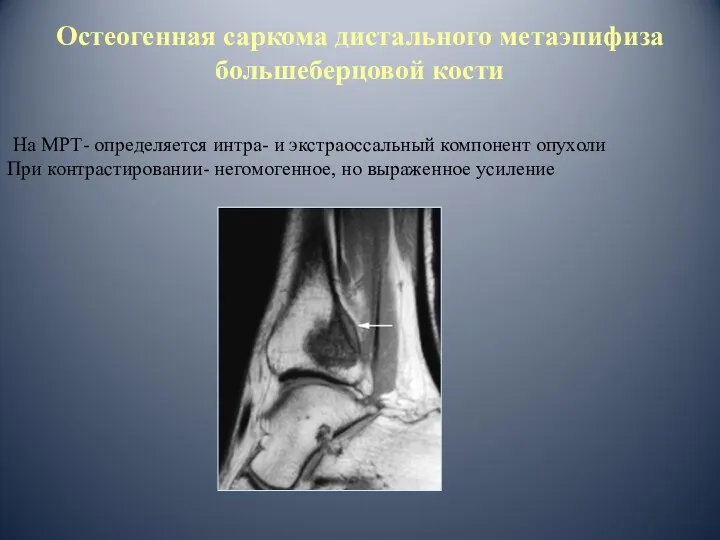
- 93. Остеогенная саркома дистального метаэпифиза большеберцовой кости На МРТ- определяется интра- и экстраоссальный компонент опухоли При контрастировании-
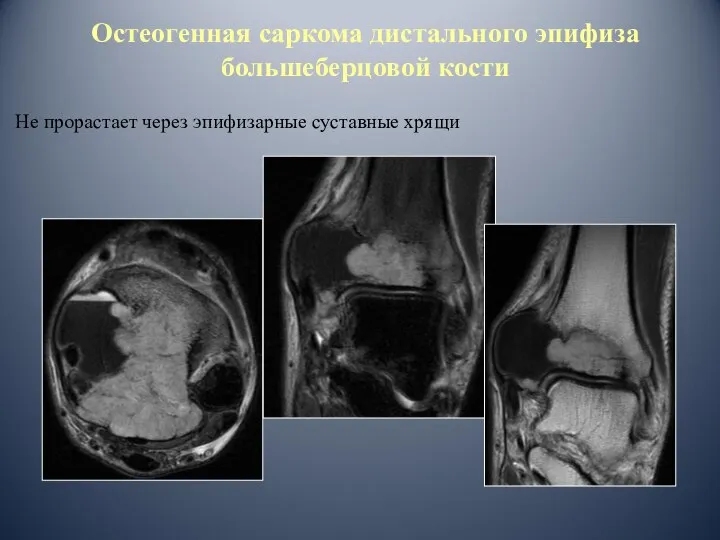
- 94. Остеогенная саркома дистального эпифиза большеберцовой кости Не прорастает через эпифизарные суставные хрящи
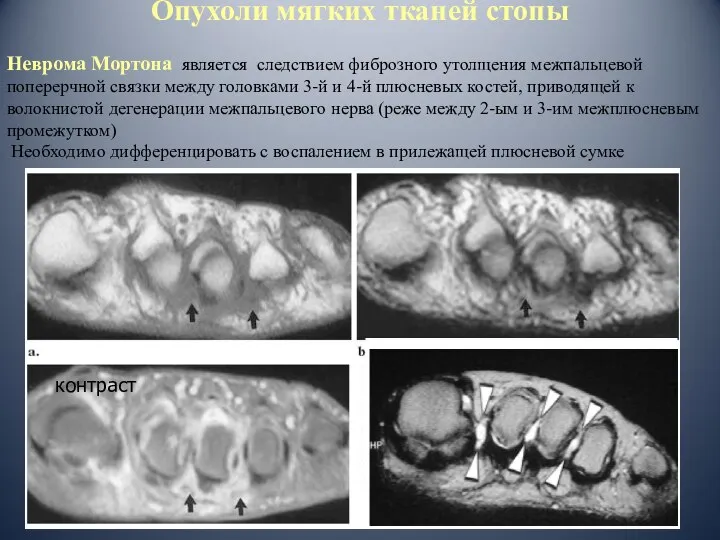
- 95. Опухоли мягких тканей стопы Неврома Мортона является следствием фиброзного утолщения межпальцевой поперерчной связки между головками 3-й
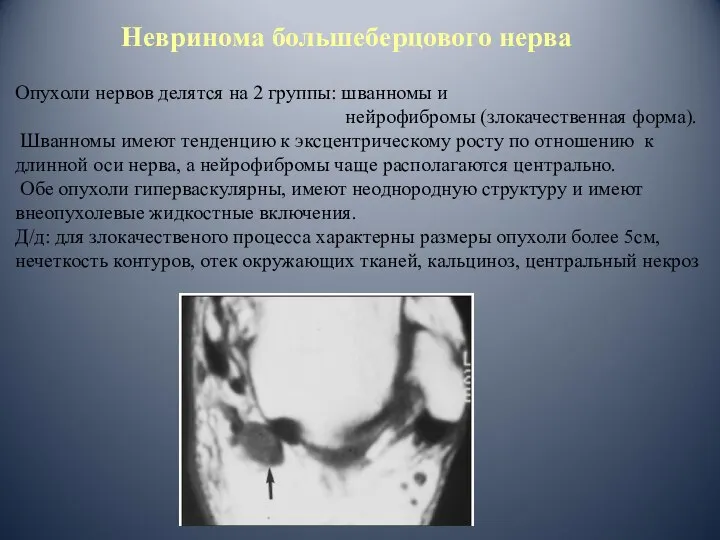
- 96. Невринома большеберцового нерва Опухоли нервов делятся на 2 группы: шванномы и нейрофибромы (злокачественная форма). Шванномы имеют
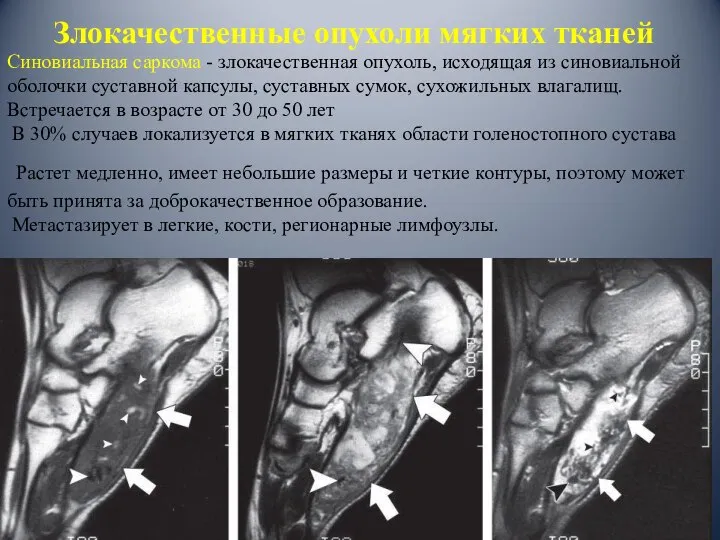
- 97. Синовиальная саркома - злокачественная опухоль, исходящая из синовиальной оболочки суставной капсулы, суставных сумок, сухожильных влагалищ. Встречается
- 99. Скачать презентацию






 Синдром Прадера – Вилли
Синдром Прадера – Вилли Адамның жыныс генетикасы
Адамның жыныс генетикасы Движение без боли. Здоровье и молодость вместе с Devita
Движение без боли. Здоровье и молодость вместе с Devita Пластмассовый мостовидный протез
Пластмассовый мостовидный протез «Трудные» сотрудники
«Трудные» сотрудники Гранулематоз Вегенера
Гранулематоз Вегенера Консервативное лечение перфоративной язвы желудка
Консервативное лечение перфоративной язвы желудка Патология органов речи у детей: клиническая характеристика и особенности течения
Патология органов речи у детей: клиническая характеристика и особенности течения Эмфизематозный карбункул (Gangrena emphysematosa, эмкар)
Эмфизематозный карбункул (Gangrena emphysematosa, эмкар) ПХО (первичная хирургическая обработка) ран
ПХО (первичная хирургическая обработка) ран Хирургические заболевания щитовидной железы
Хирургические заболевания щитовидной железы Чума - природно-очаговая инфекционная болезнь
Чума - природно-очаговая инфекционная болезнь 03101143_1_anatomiya_zhinochih_statevih_organiv
03101143_1_anatomiya_zhinochih_statevih_organiv Грипп, коронавирус и другие ОРВИ
Грипп, коронавирус и другие ОРВИ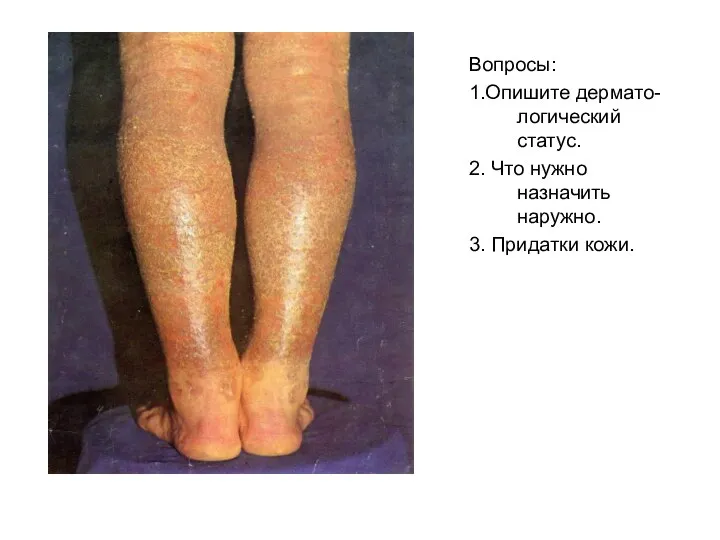 Дерматологический статус
Дерматологический статус Ревматизм. Лечение
Ревматизм. Лечение Ostra niewydolnośc nerek w OIT
Ostra niewydolnośc nerek w OIT Эмбриогенез глаза. Развитие глаза в детском возрасте. Ретинопатия недоношенных
Эмбриогенез глаза. Развитие глаза в детском возрасте. Ретинопатия недоношенных Жарақаттың түрлері
Жарақаттың түрлері Частная психопатология
Частная психопатология Физиологическая самозащита организма при кровопотери. Активация тромбоцитов. Образование первичного тромба
Физиологическая самозащита организма при кровопотери. Активация тромбоцитов. Образование первичного тромба Клинический случай вестибулярного синдрома. Плоскоклеточная карцинома (SCC) слюнной железы у кошки
Клинический случай вестибулярного синдрома. Плоскоклеточная карцинома (SCC) слюнной железы у кошки Оттискные материалы в ортопедической стоматологии
Оттискные материалы в ортопедической стоматологии Краснуха
Краснуха Ромбоэмболия легочной артерии (ТЭЛА)
Ромбоэмболия легочной артерии (ТЭЛА) Психологическое знание
Психологическое знание Операции на мозговом отделе головы
Операции на мозговом отделе головы Алкоголизм. Классификация алкоголизма
Алкоголизм. Классификация алкоголизма