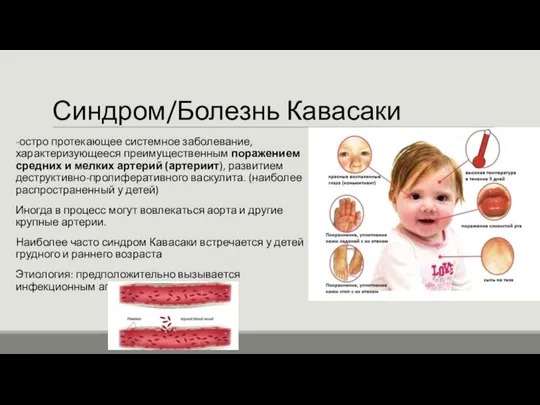
Синдром Кавасаки-
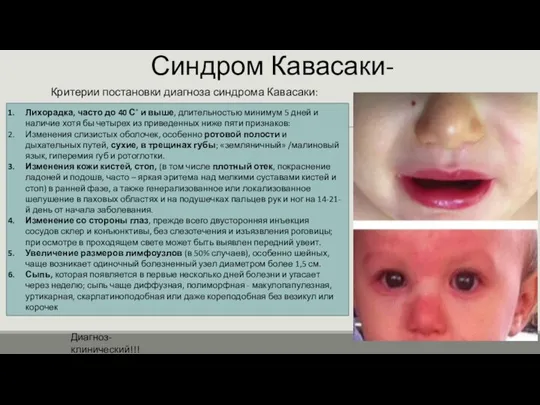
Критерии постановки диагноза синдрома Кавасаки:
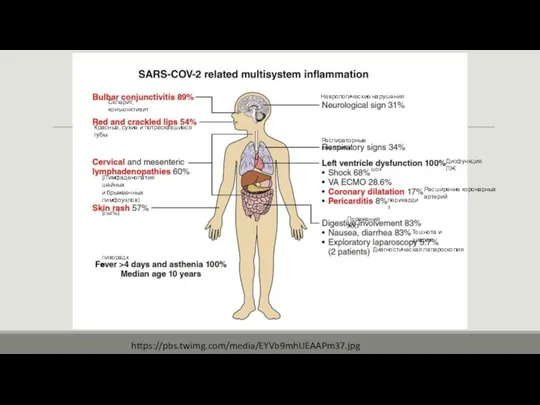
Лихорадка, часто до 40 С˚ и
выше, длительностью минимум 5 дней и наличие хотя бы четырех из приведенных ниже пяти признаков:
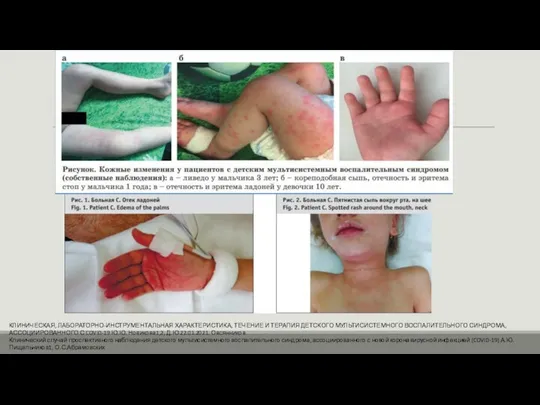
Изменения слизистых оболочек, особенно ротовой полости и дыхательных путей, сухие, в трещинах губы; «земляничный» /малиновый язык, гиперемия губ и ротоглотки.
Изменения кожи кистей, стоп, (в том числе плотный отек, покраснение ладоней и подошв, часто – яркая эритема над мелкими суставами кистей и стоп) в ранней фазе, а также генерализованное или локализованное шелушение в паховых областях и на подушечках пальцев рук и ног на 14-21-й день от начала заболевания.
Изменение со стороны глаз, прежде всего двусторонняя инъекция сосудов склер и конъюнктивы, без слезотечения и изъязвления роговицы; при осмотре в проходящем свете может быть выявлен передний увеит.
Увеличение размеров лимфоузлов (в 50% случаев), особенно шейных, чаще возникает одиночный болезненный узел диаметром более 1,5 см.
Сыпь, которая появляется в первые несколько дней болезни и угасает через неделю; сыпь чаще диффузная, полиморфная - макулопапулезная, уртикарная, скарлатиноподобная или даже кореподобная без везикул или корочек
Диагноз-клинический!!!















 Типы высшей нервной деятельности
Типы высшей нервной деятельности Лечебные грязи Крыма
Лечебные грязи Крыма Мероприятия по снижению распространения злокачественных новообразований среди женщин в Свердловской области
Мероприятия по снижению распространения злокачественных новообразований среди женщин в Свердловской области Набор в детский оздоровительный санаторий в г. Евпатория для детей от 10 до 14 лет,
Набор в детский оздоровительный санаторий в г. Евпатория для детей от 10 до 14 лет, № 2 Симптомдық артериальды гипертензия. № 3 вариант: Иценко-Кушинг синдромы кезіндегі
№ 2 Симптомдық артериальды гипертензия. № 3 вариант: Иценко-Кушинг синдромы кезіндегі Нервные и психические болезни
Нервные и психические болезни Оздоровчі системи
Оздоровчі системи Влияние анатомо-физиологических особенностей челюстно-лицевой области на клиническое течение воспалительных заболеваний
Влияние анатомо-физиологических особенностей челюстно-лицевой области на клиническое течение воспалительных заболеваний Клиническая фармакология препаратов, влияющих на функцию пищеварительной системы
Клиническая фармакология препаратов, влияющих на функцию пищеварительной системы Применение лекарственных средств
Применение лекарственных средств Рентгенодиагностика острой пневмонии у детей
Рентгенодиагностика острой пневмонии у детей Гипертоническая болезнь II стадии. Ситуационная задача
Гипертоническая болезнь II стадии. Ситуационная задача Патологическая анатомия ДВС-синдрома
Патологическая анатомия ДВС-синдрома Принципы неотложной помощи при судорожных припадках с потерей сознания
Принципы неотложной помощи при судорожных припадках с потерей сознания Составление проекта нормативной документации на лекарственные формы для парентерального введения
Составление проекта нормативной документации на лекарственные формы для парентерального введения Роль фельдшера в диагностике, лечении и профилактике закрытой черепно-мозговой травмы
Роль фельдшера в диагностике, лечении и профилактике закрытой черепно-мозговой травмы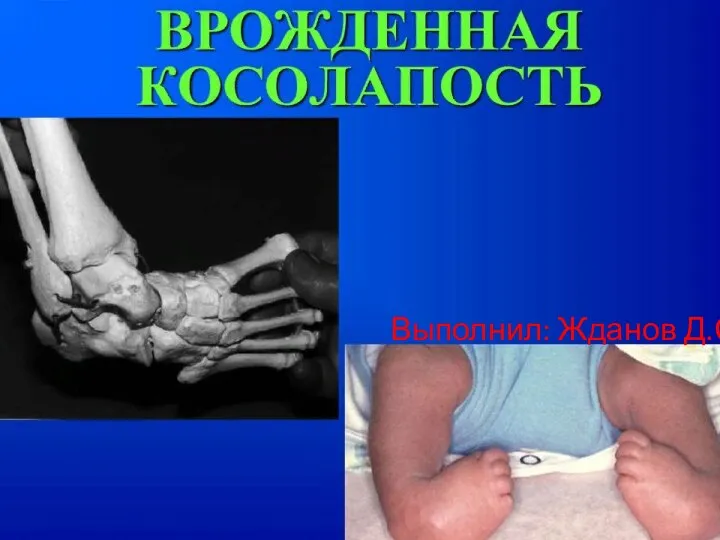 Врожденная косолапость
Врожденная косолапость Тиреотоксикалық криз және тиреотоксикалық кома
Тиреотоксикалық криз және тиреотоксикалық кома Хроническая болезнь почек при сахаром диабете
Хроническая болезнь почек при сахаром диабете Патофизиология обмена веществ
Патофизиология обмена веществ Скарлатина у детей дошкольного возраста
Скарлатина у детей дошкольного возраста Тиреотоксикалық криз және тиреотоксикалық кома
Тиреотоксикалық криз және тиреотоксикалық кома Пищевые токсикоинфекции
Пищевые токсикоинфекции Характер человека
Характер человека Поведенческие особенности и социализация в младенчестве
Поведенческие особенности и социализация в младенчестве Здоровый образ жизни – залог успешности специалиста
Здоровый образ жизни – залог успешности специалиста Духовные и физические аспекты эпилепсии
Духовные и физические аспекты эпилепсии Возрастная физиология (физиологические особенности детей и подростков)
Возрастная физиология (физиологические особенности детей и подростков)