Содержание
- 2. Определение. Данные статистики. СИНДРОМ НЕКОМПАКТНОГО МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА (НМЛЖ) - один из редких видов кардиомиопатий, врожденное
- 3. Эмбриогенез. Строение. Мышечная ткань сердца развивается из миоэпикардиальной пластинки спланхнотома мезодермы. При этом миокард представляет собой
- 4. Этиологические факторы, приводящие к развитию НМЛЖ, мало изучены, имеются данные о наследственном характере этого заболевания. Отмечаются
- 5. Формы НМЛЖ: Изолированный В сочетании с врожденными пороками сердца (ВПС) (наиболее часто НМЛЖ ассоциирован с дефектами
- 6. По степени некомпактности миокарда (по отношению толщины слоя некомпактного миокарда к толщине всей стенки сердца на
- 7. Клинически выделяют ведущие синдрома: Сердечная недостаточность (73 %). Аритмический синдром (40 %). Тромбоэмболический синдром (33 %).
- 8. Синдром сердечной недостаточности Хроническая сердечная недостаточность - самый распространенный и ведущий симптомокомплекс у пациентов с НМЛЖ,
- 9. Аритмический синдром Желудочковые аритмии (составляют 47 %) – пароксизмальная неустойчивая и устойчивая желудочковая тахикардия, желудочковая экстрасистолия
- 10. Тромбоэмболический синдром Снижение насосной функции сердца, наличие глубоких межтрабекулярных пространств, сопутствующая фибрилляция предсердий создают благоприятные условия
- 11. Включает проведение Эхо-КГ с определением соотношения компактного слоя миокарда к некомпактному, ЭКГ, ХМ ЭКГ, МРТ сердца,
- 12. ЭхоКГ критерии Критерий Chin, 1990. Отношение компактной (X) части миокарда к общей толще миокарда (Y) ≤
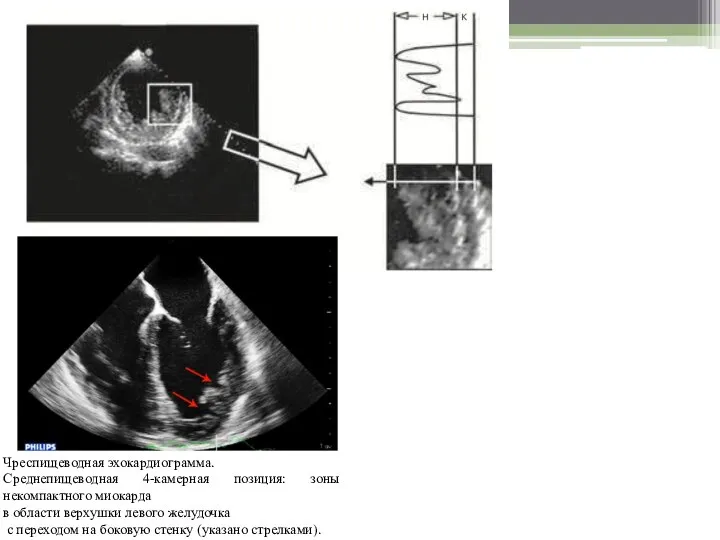
- 13. Чреспищеводная эхокардиограмма. Среднепищеводная 4-камерная позиция: зоны некомпактного миокарда в области верхушки левого желудочка с переходом на
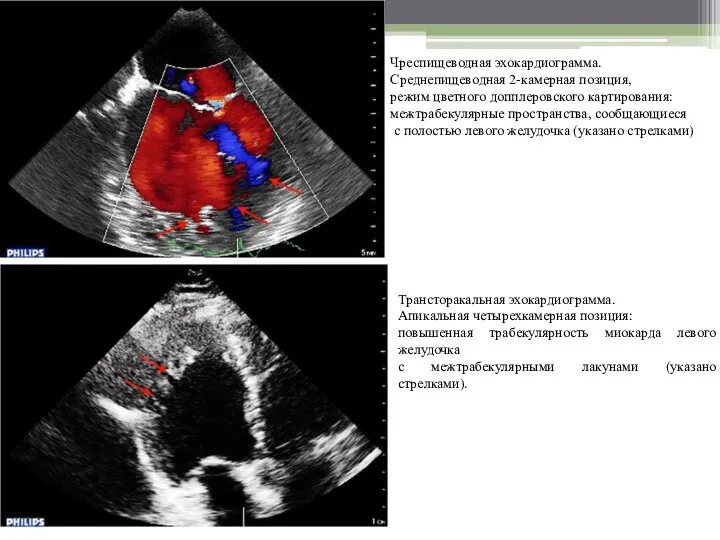
- 14. Чреспищеводная эхокардиограмма. Среднепищеводная 2-камерная позиция, режим цветного допплеровского картирования: межтрабекулярные пространства, сообщающиеся с полостью левого желудочка
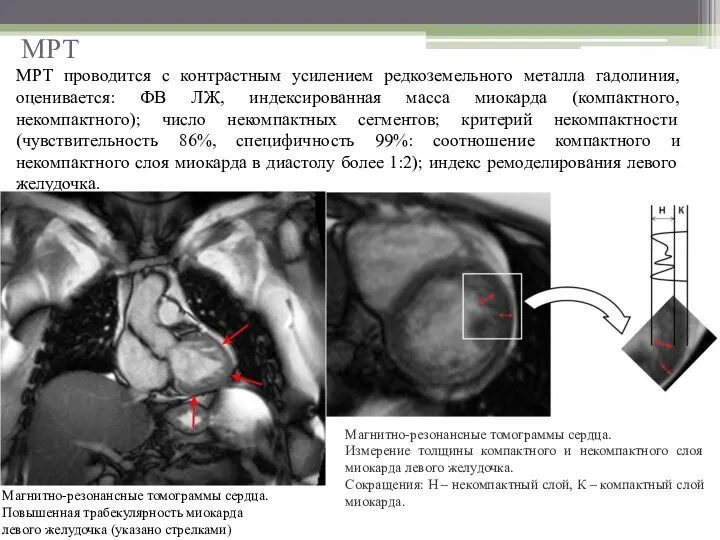
- 15. МРТ МРТ проводится с контрастным усилением редкоземельного металла гадолиния, оценивается: ФВ ЛЖ, индексированная масса миокарда (компактного,
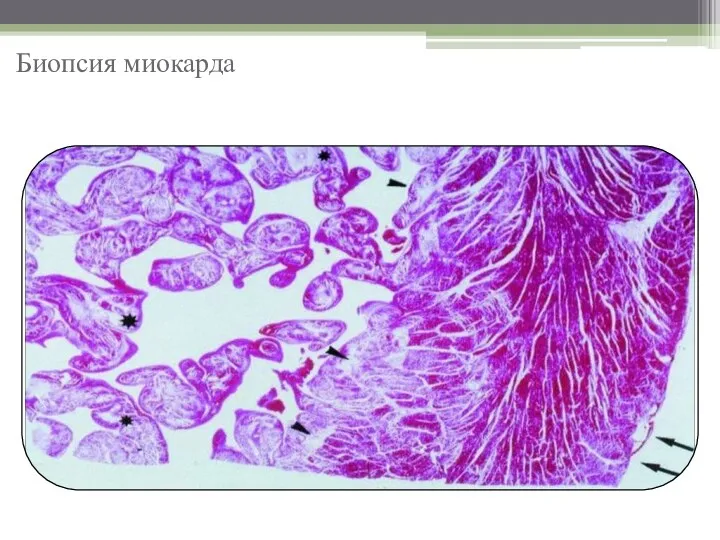
- 16. Биопсия миокарда
- 17. Следует дифференцировать с разными формами идиопатических кардиомиопатии (дилатационной, гипертрофической, рестриктивной), а также тромбозом левого желудочка, дополнительными
- 18. В настоящее время остается неспецифичным и симптоматическим. Оно базируется на коррекции и профилактике трех основных клинических
- 19. Прогноз больных с ИНЛЖ зависит от объема пораженных сегментов, общей сократительной способности миокарда, времени возникновения и
- 21. Скачать презентацию














 Особенности профессионального общения
Особенности профессионального общения Психология воздействия в следственной практике
Психология воздействия в следственной практике Нәрестелік кезең дағдарысы – әрекет үстінде субъектілікке қол жеткізу (11 ай – 18 ай)
Нәрестелік кезең дағдарысы – әрекет үстінде субъектілікке қол жеткізу (11 ай – 18 ай) Лекция №22. Общие вопросы хирургической инфекции
Лекция №22. Общие вопросы хирургической инфекции Первая помощь при попадании инородного тела в дыхательные пути
Первая помощь при попадании инородного тела в дыхательные пути Информированность населения о мерах профилактики ожирения
Информированность населения о мерах профилактики ожирения Рак почки
Рак почки Мифы о гриппе или зачем нужна прививка?
Мифы о гриппе или зачем нужна прививка? Презентация по медицине Острая анаэробная инфекция. Госпитальная инфекция
Презентация по медицине Острая анаэробная инфекция. Госпитальная инфекция  Класс Mollicutes
Класс Mollicutes Кесарево сечение
Кесарево сечение Оздоровительное воздействие общеразвивающих упражнений на организм ребенка
Оздоровительное воздействие общеразвивающих упражнений на организм ребенка Социально-значимые заболевания как медико-социальная проблема
Социально-значимые заболевания как медико-социальная проблема Биотехнологические производства. Технологические схемы
Биотехнологические производства. Технологические схемы Фоновые заболевания шейки матки. Эрозия шейки матки
Фоновые заболевания шейки матки. Эрозия шейки матки Биохимические причины осложнения при сахарном диабете
Биохимические причины осложнения при сахарном диабете Вирусы гепатита А и Е
Вирусы гепатита А и Е Пиелонефрит. Классификация пиелонефрита по типам течении
Пиелонефрит. Классификация пиелонефрита по типам течении Цели и этапы эндодонтического лечения
Цели и этапы эндодонтического лечения ВИЧ/СПИД
ВИЧ/СПИД Динамическое или психодинамическое направление в психотерапии. Разновидности психоанализа
Динамическое или психодинамическое направление в психотерапии. Разновидности психоанализа Артериальная гипертензия
Артериальная гипертензия Термометрия. Уход при лихорадке
Термометрия. Уход при лихорадке Организация первичной медико-санитарной помощи
Организация первичной медико-санитарной помощи Заболевания среднего и внутреннего уха. (Лекция 2)
Заболевания среднего и внутреннего уха. (Лекция 2) Всё имеет смысл, пока мы здоровы
Всё имеет смысл, пока мы здоровы Особо опасные вирусные геморрагические лихорадки: лихорадка Эбола, лихорадка Марбург, лихорадка Ласса
Особо опасные вирусные геморрагические лихорадки: лихорадка Эбола, лихорадка Марбург, лихорадка Ласса