Общая характеристика кишечных инфекций, сопровождающихся диарейным синдромом. Брюшной тиф. Паратиф А и В. (Лекция 2)
Содержание
- 2. Диарея: изменение нормальной характеристики фекалий, проявляющееся увеличением содержания жидкости, объема, или частоты дефекаций. Патогенетические виды диареи:
- 3. Инвазивная - когда воспалительный процесс в тонком и толстом отделе кишечника различной степени выраженности. Воспалительный процесс
- 4. Осмотическая при синдроме мальабсорбции (расстройстве всасывания в тонкой кишке одного или нескольких питательных веществ) и нарушении
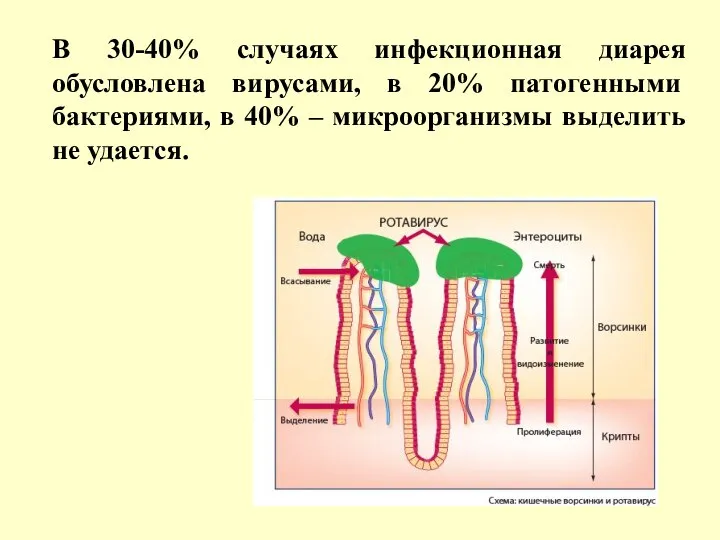
- 5. В 30-40% случаях инфекционная диарея обусловлена вирусами, в 20% патогенными бактериями, в 40% – микроорганизмы выделить
- 6. При всех видах диареи необходимо:
- 7. Брюшной тиф (Typhus abdominalis и паратифы А,В,С) Острое антропонозное заболевание с фекально-оральным механизмом передачи, характеризующееся пора-жением
- 8. Историческая справка Со времен Гиппократа ( 466 – 377 г. до н.э.) до 18 века все
- 9. Этиология : S. Enterobacteriacea, R. Salmonella, S. typhi – размером 0,5 – 0,8 мкм шириной и
- 11. S.t. могут длительно находиться в организме в виде фильтрующихся или L- форм. Во внешней среде сохраняются
- 12. Антигены: - О-антиген (соматический, термостабильный) - Н-антиген (жгутиковый, термолабильный) - Vi-антиген (соматический, термолабильный, расположен более поверхностно,
- 13. Эпидемиология Антропоноз Источник – больной человек или носитель, выделяет S.t. с калом, мочой, мокротой, (кровью?). Путь
- 15. Патогенез: характерна этапность развития болезни. Первичная регионарная инфекция – S.t. легко переносят низкие значения рН желудка
- 16. Другая часть S.t. проникает в кровь уже на этом этапе болезни, вызывая кратковременную бактериемию, которая, однако,
- 17. Паренхиматозная диссеминация (диффузия) возбудителя (2 неделя болезни) характеризуется поражением, практически, всех внутренних органов с формированием в
- 18. Выделительно-аллергическая стадия болезни. 2-3-я недели болезни характеризуется массивным выделением возбудителя через почки, желчные пути, крипты кишечника,
- 22. Формирование иммунитета и восстановление гомеостаза (4 неделя болезни) усиление антителообразования; восстановление фагоцитирующей активности макрофагов; очищение язв
- 23. Особенности бактериемии при брюшном тифе: бактериемия всегда незначительна (менее 50 S.t. в 1 мл. крови) эндотоксин
- 24. Клиника Инкубационный период от 5 до 40 дней (в среднем 9–14 дней). Выделяют следующие периоды болезни:
- 25. Объективно: - кожа бледная ( чаще ) сухая, горячая иногда гиперемия лица; - заторможены и адинамичны;
- 26. изменения мочи соответствуют – синдрому «токсическая» почка. Разгар болезни: (7 – 10 дней ) 1- 2-ая
- 33. - кожа бледная, сухая, горячая, губы сухие с корками, но герпеса не бывает; - глухость тонов
- 34. Период разрешения болезни: (длится 1 неделю) - постепенное снижение температуры тела (литически); - медленно уменьшается головная
- 35. Атипичные формы болезни: Абортивная – клиническая картина не достигает полного развития, лихорадка чаще держится 7 –
- 36. Осложнения: Специфические: - кишечные кровотечения 1 - 2% - перфорация стенки кишечника 0,5 – 1,5% -
- 37. Лабораторная диагностика - копроцитограмма - лейкоцитоз ( 90% из них моноциты ) - ИФМ с Vi-
- 38. Диф.диагностика: - сыпной тиф, - малярия, - бруцеллез, - листериоз, - пневмонии, - сепсис, - туберкулез,
- 39. Лечение - постельный режим (весь лихорадочный период + 7–10 дней) - стол N 2 (до 5-ой
- 40. Альтернативные антимикробные препараты: цефтриаксон, цефоксим, ципрофлоксацин, офлоксацин, флероксацин, азитромицин и др. (дозировки выше среднетерапевтических (50-80%). -
- 41. Паратиф А – антропоноз ( S. paratyphi А ) инкубационный период укорочен до 8 – 10
- 43. Паратифы В и С (животные и птицы) S. schotmulleri, S. hirschfeldii инкубация 5 – 10 дней;
- 45. Скачать презентацию









































 Prescription writing. Rules of prescriptions (part 1)
Prescription writing. Rules of prescriptions (part 1) Чума плотоядных. Чума у собак, волков, лисиц
Чума плотоядных. Чума у собак, волков, лисиц Морфологические изменения в околозубных тканях при ортодонтическом лечении
Морфологические изменения в околозубных тканях при ортодонтическом лечении Паркинсонизм-плюс. Синдром паркинсонизма. Классификация
Паркинсонизм-плюс. Синдром паркинсонизма. Классификация ВИЧ-инфекция и СПИД. Актуальные вопросы
ВИЧ-инфекция и СПИД. Актуальные вопросы Дифференциальный диагноз при асците
Дифференциальный диагноз при асците Правильное питание, здоровье и спорт. Диетология
Правильное питание, здоровье и спорт. Диетология Особенности хирургии
Особенности хирургии ВНЧС. Заболевания височно-нижнечелюстного сустава
ВНЧС. Заболевания височно-нижнечелюстного сустава Общая гнойная инфекция (сепсис)
Общая гнойная инфекция (сепсис) Сравнительная характеристика агрегационного потенциала эритроцитов при эритремии и эритроцитозах
Сравнительная характеристика агрегационного потенциала эритроцитов при эритремии и эритроцитозах Повышение доступности медицинской и фармацевтической помощи за счет средств НМ/ДАМ
Повышение доступности медицинской и фармацевтической помощи за счет средств НМ/ДАМ Детские болезни в детском саду
Детские болезни в детском саду Денсаулық-2020 бағдарламасы
Денсаулық-2020 бағдарламасы Многоводие. Маловодие
Многоводие. Маловодие Журектің ишемиялық ауру және миокард инфарктын сәулелік диагностикалау
Журектің ишемиялық ауру және миокард инфарктын сәулелік диагностикалау Исследование двигательных функций методом активных и пассивных движений. Лекция 16
Исследование двигательных функций методом активных и пассивных движений. Лекция 16 Внутричерепные кровоизлияния у новорожденных
Внутричерепные кровоизлияния у новорожденных Первая презентация. Анонимные Наркоманы
Первая презентация. Анонимные Наркоманы Организация инфекционного контроля и инфекционной безопасности пациентов и медперсонала на примере отделения терапевтического
Организация инфекционного контроля и инфекционной безопасности пациентов и медперсонала на примере отделения терапевтического Водно-электролитный баланс организма. Нарушение внешнего водного баланса. Принципы классификации и основные виды
Водно-электролитный баланс организма. Нарушение внешнего водного баланса. Принципы классификации и основные виды Социальная психология как наука
Социальная психология как наука Ренгенологічна діагностика сечової системи
Ренгенологічна діагностика сечової системи Вредные привычки и здоровье зубов
Вредные привычки и здоровье зубов Шок. Детерминанты гемодинамического профиля
Шок. Детерминанты гемодинамического профиля Общий анализ мокроты
Общий анализ мокроты Паротитная инфекция. Тест
Паротитная инфекция. Тест Результаты анкетирования на тему о влиянии коронавирусной инфекции на детский организм
Результаты анкетирования на тему о влиянии коронавирусной инфекции на детский организм