Содержание
- 2. ОСТРЫЕ ЛЕЙКОЗЫ У ДЕТЕЙ: ДИАГНОСТИКА Кафедра педиатрии и неонатологии НГМУ К.м.н., доцент Казначеев К.С.
- 3. Актуальность темы Лейкоз является наиболее частой формой гемобластозов в детском возрасте. Среди всех форм лейкозов у
- 4. Актуальность темы Частота на 1 млн в год ОЛЛ 35 ОМЛ 7 Лимфомы 7 ~ 2500
- 5. АКТУАЛЬНОСТЬ ПРОБЛЕМЫ Острый лейкоз заканчивается летально без лечения в 100% До эры химиопрепаратов все больные погибали
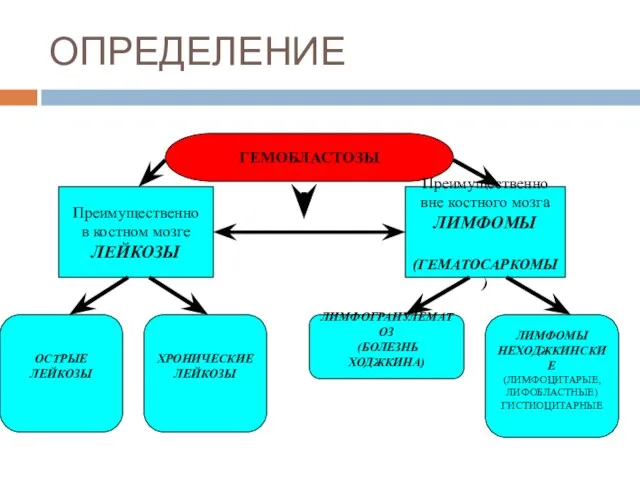
- 6. ОПРЕДЕЛЕНИЕ ГЕМОБЛАСТОЗЫ Преимущественно в костном мозге ЛЕЙКОЗЫ Преимущественно вне костного мозга ЛИМФОМЫ (ГЕМАТОСАРКОМЫ) ОСТРЫЕ ЛЕЙКОЗЫ ХРОНИЧЕСКИЕ
- 7. ОПРЕДЕЛЕНИЕ Традиционно все лейкозы делятся на острые (ОЛ) и хронические (ХЛ) Выделение ОЛ и ХЛ основано
- 8. ИСТОРИЯ ВОПРОСА (ОЛ) Острый лейкоз выделен в отдельную нозологию в середине 19 века Миелобласт описан в
- 9. Острые лимфобластные лейкозы у детей, история первый случай ОЛ -1827 год описание и термин «лейкемия» -1845
- 11. ЭТИОЛОГИЯ ГЕМОБЛАСТОЗОВ «В основе опухолевого роста всех гемобластозов лежит клональность – каждый лейкоз или гематосаркома всей
- 12. ЭТИОЛОГИЯ ГЕМОБЛАСТОЗОВ Ионизирующая радиация, лучевая терапия (20-40 рад) Химические мутагены (цитостатические препараты: мустарген, циклофосфан и др.);
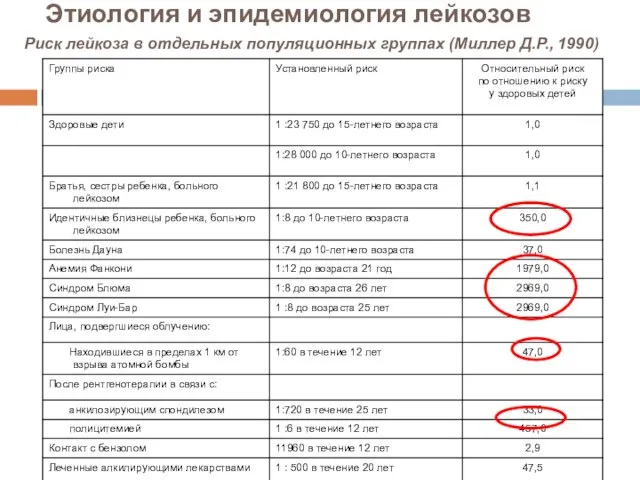
- 13. Этиология и эпидемиология лейкозов Риск лейкоза в отдельных популяционных группах (Миллер Д.Р., 1990)
- 15. ПАТОГЕНЕЗ ГЕМОБЛАСТОЗОВ Клональность – излечение Опухолевая прогрессия – 103 -106 - 1012 Гемобластозы проходят 2 стадии
- 16. Принципы классификации гемобластозов Три разновидности классификаций: нозологическая, по стадиям С определение группы риска неблагоприятного прогноза. Современная
- 17. По гисто- (цито-) генезу, характеру и направлению дифференцировки разрастающихся клеток: Среди острых лейкозов выделяют: - недифференцированный;
- 18. Периоды острого лейкоза: I.Начальный II. Период разгара заболевания III. Период ремиссии IV. Период обострения (рецидив) V.
- 19. Начальный период - 1-3 мес. - характеризуется признаками неспецифической интоксикации, оссалгиями (патогномоничный синдром) Кровь: умеренная анемия,
- 20. Принципы клинико-лабораторной диагностики лейкозов Особенности клиническое картины Интоксикационный синдром (более выражен при острых лейкозах) Анемический (циркуляторно-гипоксический
- 21. Генерализованное увеличение лимфатических узлов:
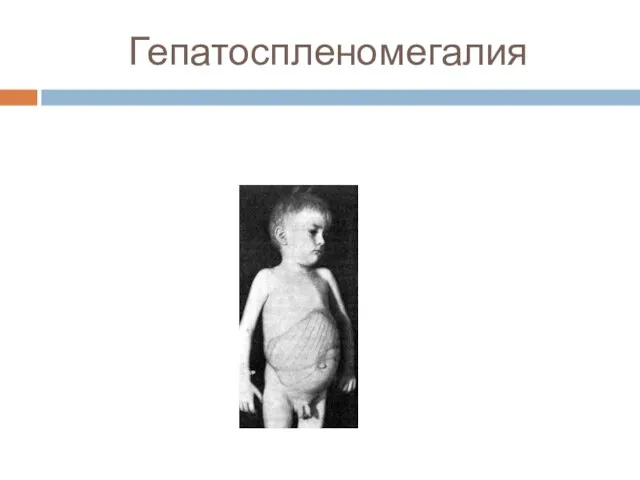
- 22. Гепатоспленомегалия
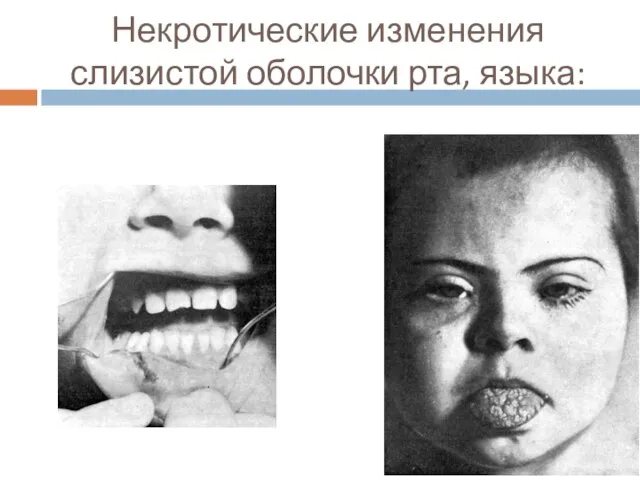
- 23. Некротические изменения слизистой оболочки рта, языка:
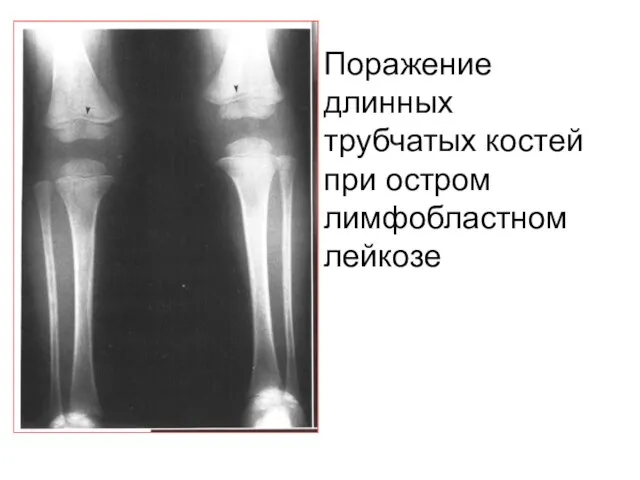
- 24. Поражение длинных трубчатых костей при остром лимфобластном лейкозе
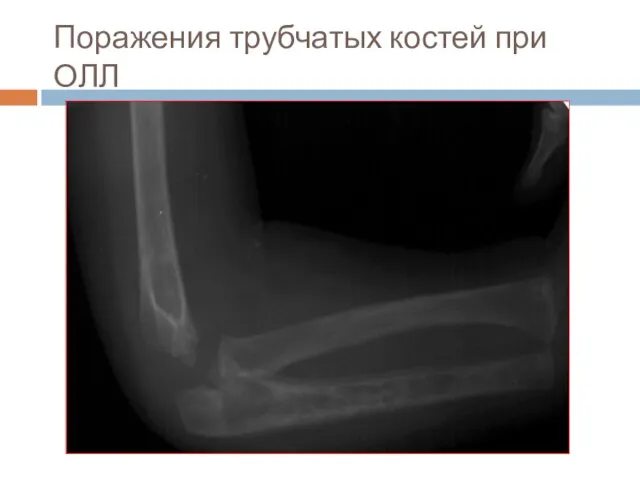
- 25. Поражения трубчатых костей при ОЛЛ
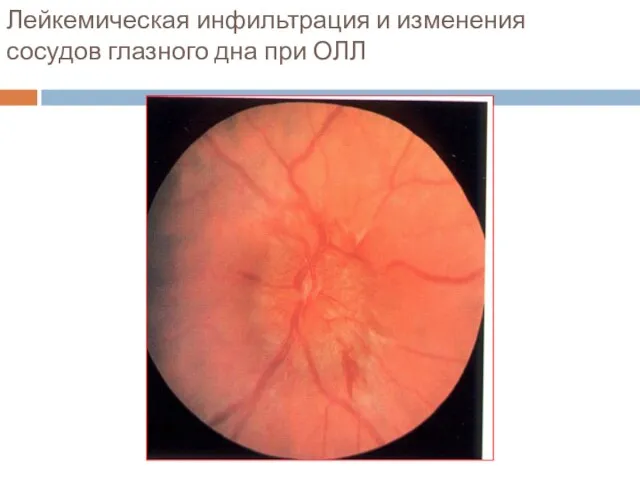
- 26. Лейкемическая инфильтрация и изменения сосудов глазного дна при ОЛЛ
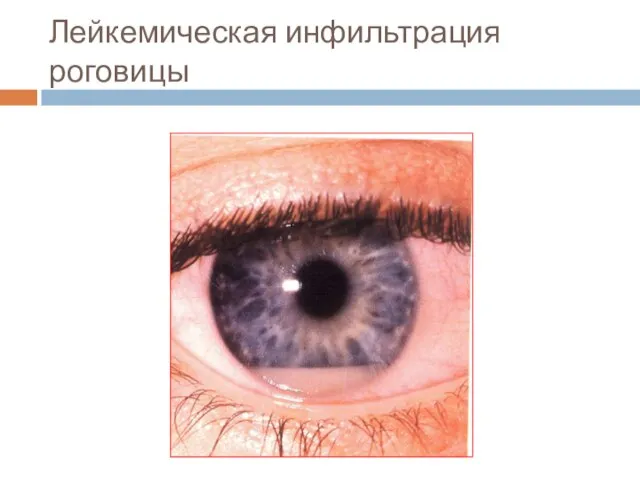
- 27. Лейкемическая инфильтрация роговицы
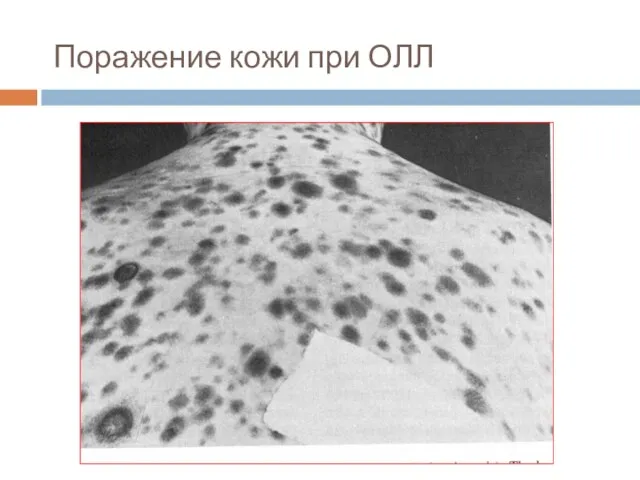
- 28. Поражение кожи при ОЛЛ
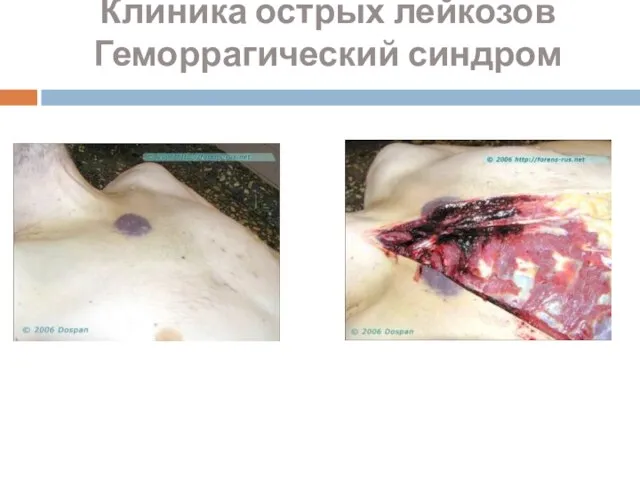
- 29. Клиника острых лейкозов Геморрагический синдром
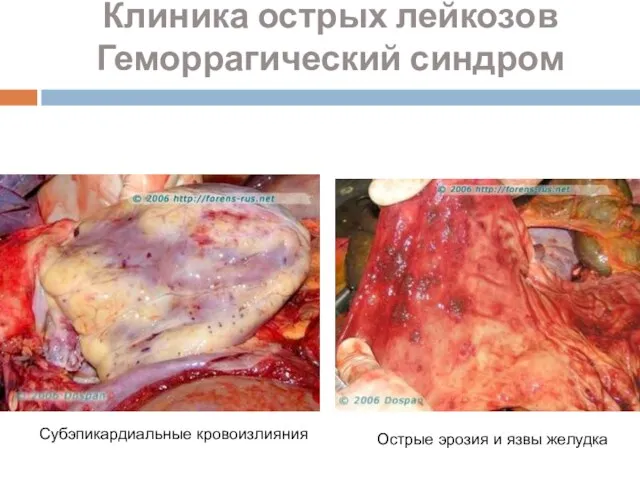
- 30. Острые эрозия и язвы желудка Субэпикардиальные кровоизлияния Клиника острых лейкозов Геморрагический синдром
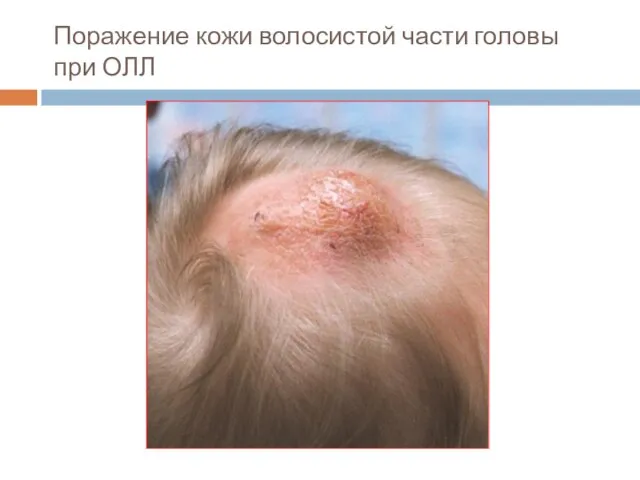
- 31. Поражение кожи волосистой части головы при ОЛЛ
- 32. Клинические маски острого лейкоза лимфаденит, эпидемический паротит, туберкулез, лимфогранулематоз, ревматизм, ревматоидный артрит, гепатиты, инфекционный мононуклеоз, острый
- 33. Принципы клинико-лабораторной диагностики лейкозов 2. Изменения в периферической крови подозрительные на лейкоз: Гипоплазия 2-х ростков кроветворения
- 34. Лабораторная диагностика ОЛЛ (КЛИНИЧЕСКИЙ АНАЛИЗ КРОВИ) Анемия как правило нормохромная (снижение гемоглобина ниже 100 г/л) выявляется
- 35. Острые лейкозы у детей обследование Анализ крови клинический - лейкоцитоз/лейкопения – более 50 тыс/? - анемия,
- 36. ДИАГНОСТИКА ЛЕЙКОЗОВ Клинический анализ крови + морфология Морфология клеток костного мозга (пунктат костного мозга) Цитохимические исследования
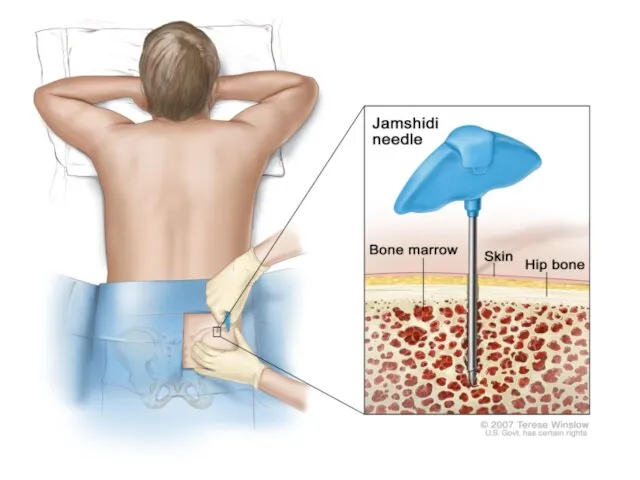
- 37. Острые лейкозы у детей обследование Рентгенография грудной клетки исследование костно-мозгового субстрата - передне/заднеподвздошная пункция – доля
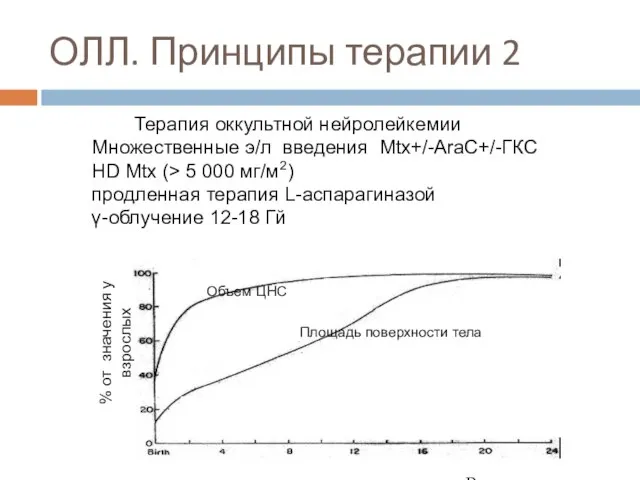
- 38. Нейролейкоз: Метастазирование бластных клеток в ЦНС. 1) контактный путь – из костей черепа и позвоночника на
- 39. Формы нейролейкоза: менингиальная (мозговые оболочки) энцефалитическая (вещество мозга) менингоэнцефалическая поражение периферических стволов
- 40. Диагноз нейролейкоза ставится на основании обнаружения бластных клеток в ликворе. В ликворе - вариабельный цитоз до
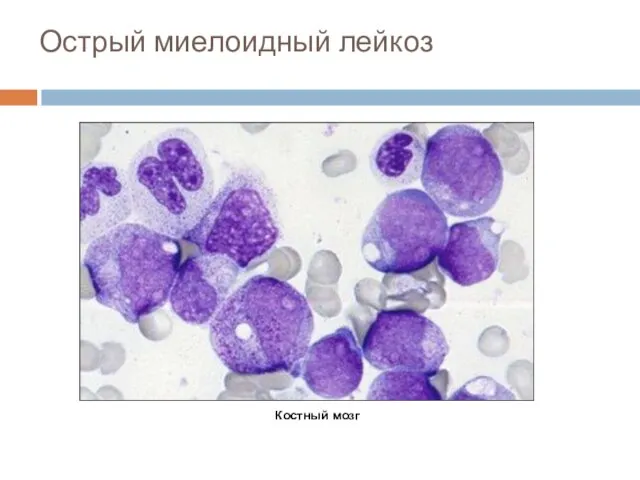
- 41. Острый миелоидный лейкоз Костный мозг
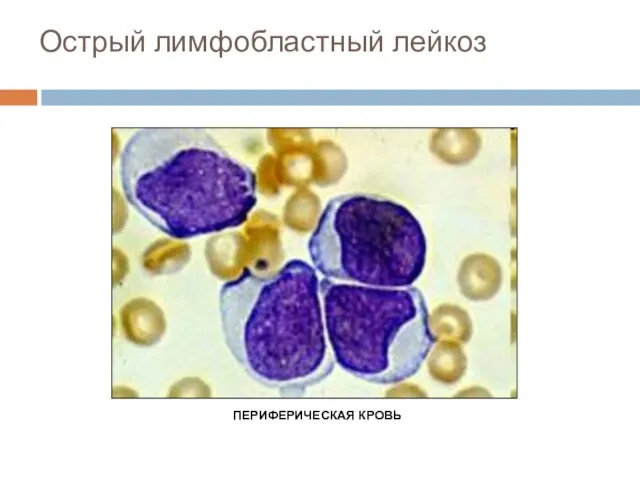
- 42. Острый лимфобластный лейкоз ПЕРИФЕРИЧЕСКАЯ КРОВЬ
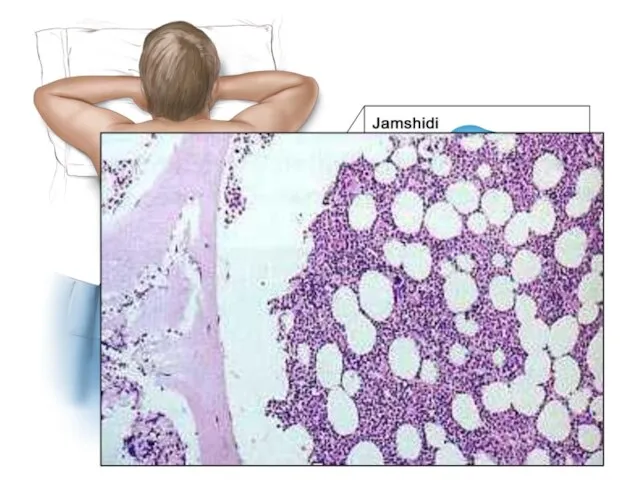
- 43. РУТИННЫЕ МЕТОДЫ ДИАГНОСТИКИ Морфологическая оценка аспирата костного мозга (миелограмма)
- 46. Цитохимия острых лейкозов При острых лимфобластных лейкозах определяется отрицательная реакция на пероксидазу, липиды, хлорацетатэстеразу. При острых
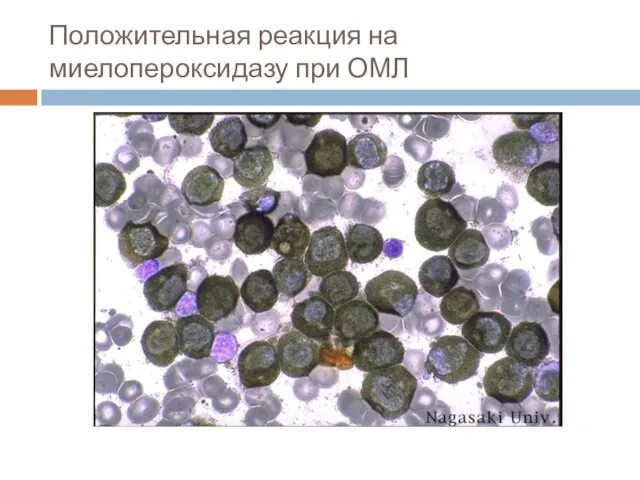
- 47. Положительная реакция на миелопероксидазу при ОМЛ
- 48. Цитогенетические исследования G-бенд FISH – метод ПЦР Транслокации Делеции Инверсии
- 49. Диагностические и прогностические мутации Миелоидные лейкозы t (8;21) – АML-ETO – M2 t (15;17) – PML-RARa
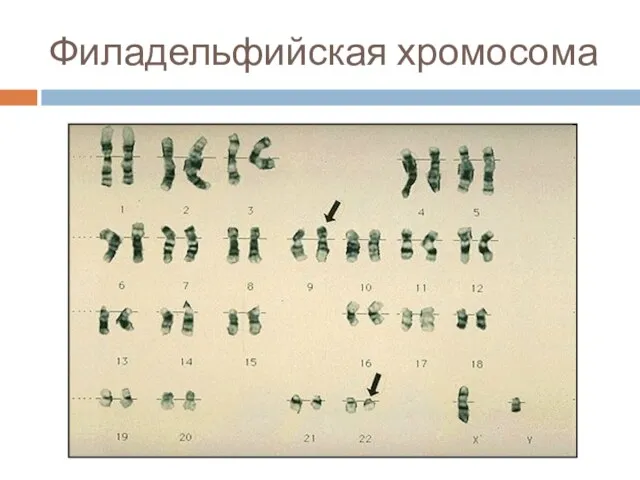
- 50. Филадельфийская хромосома
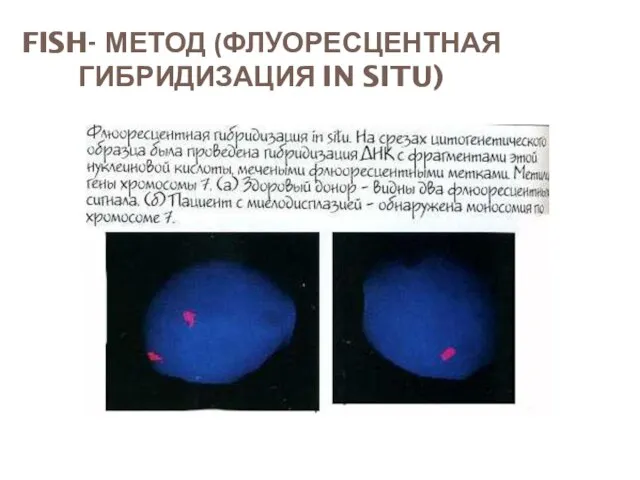
- 51. FISH- МЕТОД (ФЛУОРЕСЦЕНТНАЯ ГИБРИДИЗАЦИЯ IN SITU)
- 52. Иммунофенотипирование Клетки крови обрабатываются моноклональными антителами с флюоресцирующей меткой и направляют с потоком жидкости в капилляр
- 53. Иммунофенотипирование Для подтверждения миелоидной природы лейкоза применяют мАТ к антигенам CD11, CD13, CD15, CD33,CDw65 и MPO
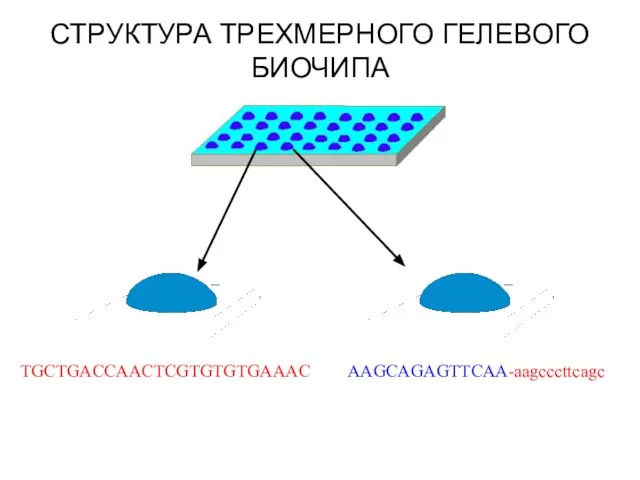
- 54. TGCTGACCAACTCGTGTGTGAAAC AAGCAGAGTTCAA-aagcccttcagc СТРУКТУРА ТРЕХМЕРНОГО ГЕЛЕВОГО БИОЧИПА
- 55. ALL/CML-BIOCHIP
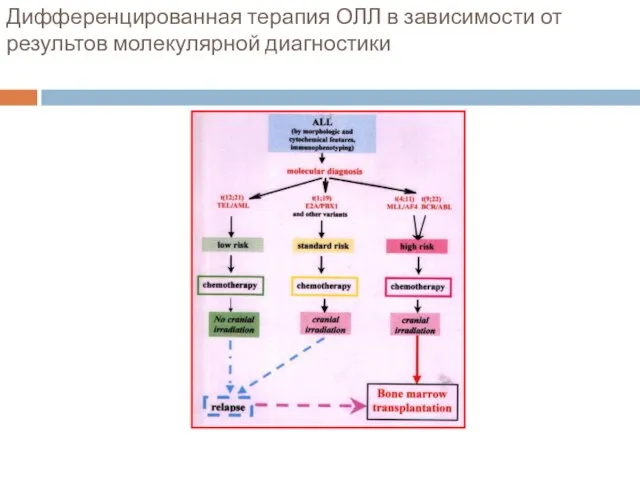
- 56. Дифференцированная терапия ОЛЛ в зависимости от результов молекулярной диагностики
- 57. Диагностика лейкоза: 1. Общий анализ крови + тромбоциты + СОЭ 2. Rо-графия ОГК, костей 3. УЗИ
- 58. СОВРЕМЕННОЕ ЛЕЧЕНИЕ ЛЕЙКОЗОВ Полихимиотерапия Сопроводительная терапия Аллогенная трансплантация костного мозга Аутологичная трансплантация костного мозга
- 59. Лечение лейкоза: Интенсивная полихимиотерапия в течение 6 месяцев и поддерживающая- сроком до 2 лет. І. Индукция
- 60. Принципы химиотерапии Учет конкретной формы лейкозы Комбинация химиопрепаратов Расчет дозы химиопрепаратов на м2 Четкое соблюдение интервалов
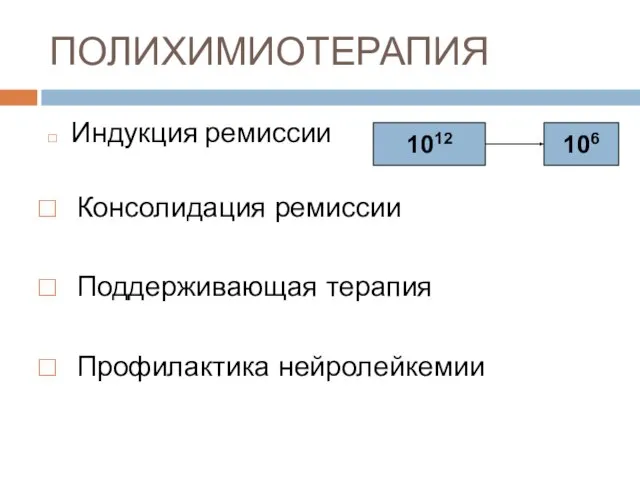
- 61. ПОЛИХИМИОТЕРАПИЯ Индукция ремиссии 1012 106 Консолидация ремиссии Поддерживающая терапия Профилактика нейролейкемии
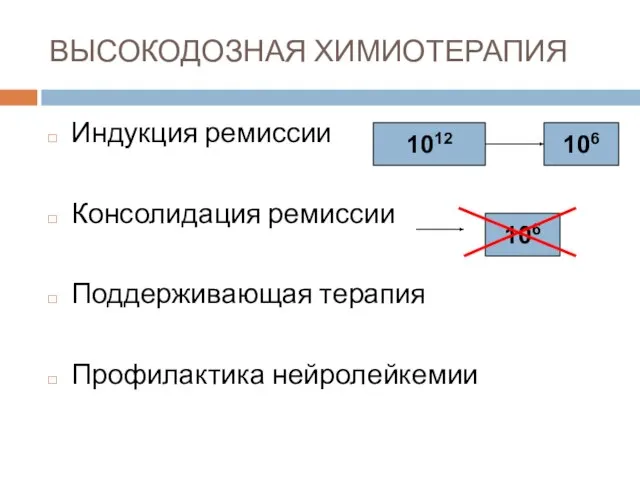
- 62. ВЫСОКОДОЗНАЯ ХИМИОТЕРАПИЯ Индукция ремиссии Консолидация ремиссии Поддерживающая терапия Профилактика нейролейкемии 1012 106 106
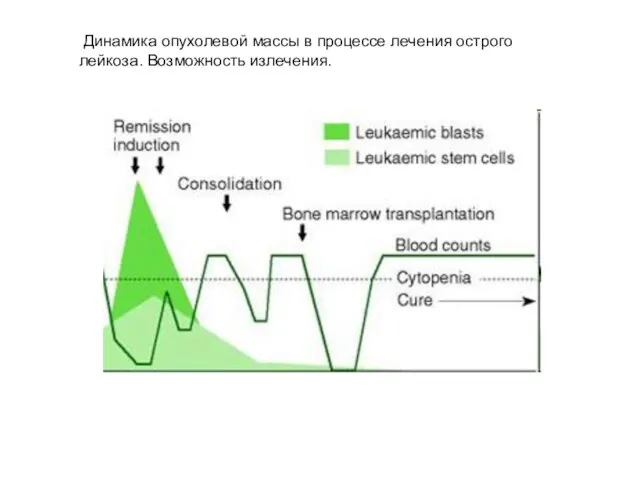
- 63. Динамика опухолевой массы в процессе лечения острого лейкоза. Возможность излечения.
- 64. Классификация химиопрепаратов Алкилирующие агенты (лейкеран, мелфолан, циклофосфан) Антиметаболиты (метотрексат, цитарабин, меркаптопурин) Противоопухолевые антибиотики (доксорубицин, даунорубицин, митоксантрол)
- 65. ОЛЛ. Принципы терапии 1 Непрерывная терапия 2-3 года Индукция винкристин+глюкокортикоиды+l-asp+ антрациклины Консолидация/интенсификация Циклофосфамид,Ara-C, НD Mtx Индукция
- 66. ОЛЛ. Принципы терапии 2
- 67. Induction DNR 45 mg/mІ VCR 1,5 mg/mІ DEXA 6 mg/mІ ASP 10 KU/mІ TIT BMP 15
- 68. week 7 13 15 21 29 23 31 MTX 30 mg/mІ VCR 1,5 mg/mІ DEXA 6
- 69. Protocol MB 2008 high risk Consolidation week 7 13 15 21 29 23 31 MTX 30
- 70. Осложнения химиотерапии (ЦИТОСТАТИЧЕСКАЯ БОЛЕЗНЬ) Миелотоксический агранулоцитоз (всегда)- через неделю после курса Инфекции Сепсис Пневмония Стоматит Проктит
- 71. СОПРОВОДИТЕЛЬНАЯ ТЕРАПИЯ ЛЕЙКОЗОВ Стерильный блок!! Современные антибиотики и противогрибковые препараты Тромбоцитарная масса Эритроцитарная масса Свежезамороженная плазма
- 72. СОПРОВОДИТЕЛЬНАЯ ТЕРАПИЯ ЛЕЙКОЗОВ Стерильный блок!! Современные антибиотики и противогрибковые препараты Тромбоцитарная масса Эритроцитарная масса Свежезамороженная плазма
- 73. Ремиссия лейкоза: 1) отсутствие клинических признаков - 1 мес.; 2) миелограмма: не более 5% бластных клеток,
- 74. КРИТЕРИИ РЕМИССИИ Клинико-лабораторная ремиссии– менее 5% бластов в костном мозге Цитогенетическая ремиссия – исчезновение патологического клона
- 75. Рецидив лейкоза: Рецидив - восстановление клинических, гематологических признаков лейкоза. Виды: - ранний - до 6 мес.
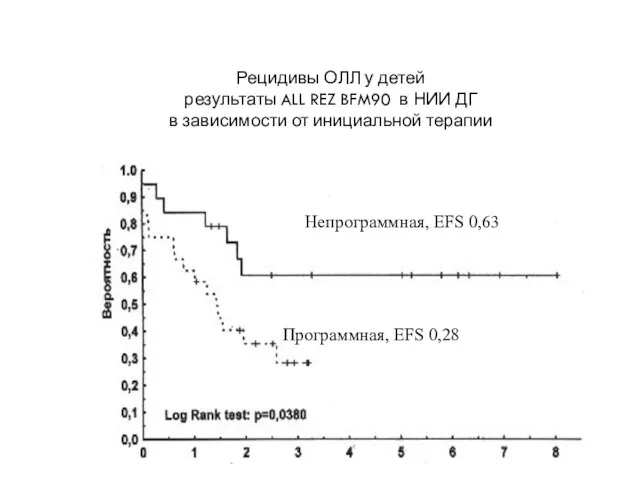
- 76. Рецидивы ОЛЛ у детей, лечение. ALL-REZ BFM 83 - 87 5-летняя выживаемость в зависимости от сроков
- 77. Рецидивы ОЛЛ у детей результаты ALL REZ BFM90 в НИИ ДГ в зависимости от инициальной терапии
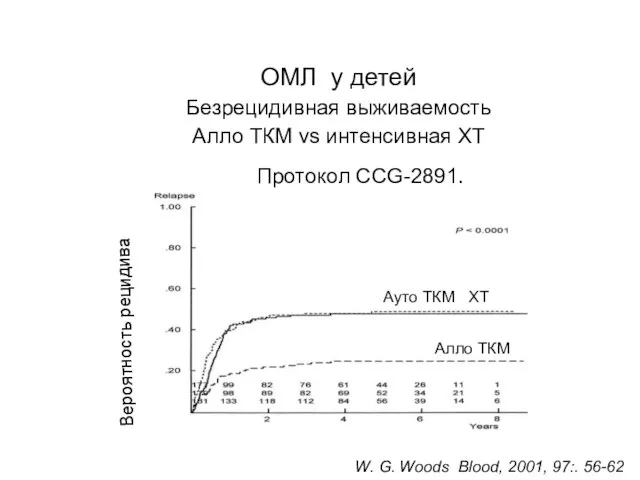
- 78. Методы лечения острого лейкоза: - трансплантация костного мозга: аллогенным костным мозгом (с удалением Т-лимфоцитами), трансплантируют сразу
- 79. АЛЛОГЕННАЯ ТРАНСПЛАНТАЦИЯ СК (селекция – возраст, сомат. статус и др.) НLA – идентичный сиблинг (типирование родственников)
- 80. АУТОЛОГИЧНАЯ ТРАНСПЛАНТАЦИЯ СК Собственные СD 34+ клетки, забранные в ремиссию Большие дозы химиопрепаратов (Несмотря на уменьшение
- 81. ТАРГЕТНЫЕ ПРЕПАРАТЫ Target – мишень Развитие молекулярной биологии Направлено на основной молекулярный дефект ведущий к болезни
- 82. ТАРГЕТНЫЕ ПРЕПАРАТЫ
- 83. ОМЛ принципы современной терапии Интенсивная индукция AraC+антрациклины Интенсивный тайминг 3-4 цикла постремиссионной терапии с HD AraC
- 84. ОМЛ Факторы риска при современной терапии Риск ранней смерти гиперлейкоцитоз, коагулопатия Риск невыхода в ремиссию и
- 88. Дифференциальный диагноз ОЛ Не вызывает затруднений, если морфологически подтвержден бластоз в пунктате или в периферической крови.
- 89. Сомневаешься – пунктируй! Острый лейкоз следует отличать от апластической анемии, аплазий кроветворения после приема лекарственных препаратов,
- 91. Скачать презентацию





























































 Эндокринная система
Эндокринная система Фізична реабілітація
Фізична реабілітація Характеристики теории личности: основные компоненты теорий личности, структура, динамика, развитие личности
Характеристики теории личности: основные компоненты теорий личности, структура, динамика, развитие личности Моя профессия - Моя гордость. Мои профессиональные возможности. Медицина
Моя профессия - Моя гордость. Мои профессиональные возможности. Медицина Антибиотики. Особенности антибиотиков
Антибиотики. Особенности антибиотиков Кафедра общей и клинической фармакологии
Кафедра общей и клинической фармакологии Эндокринопатии и беременность
Эндокринопатии и беременность Психофизиологические качества человека и предрасположенность к несчастным случаям
Психофизиологические качества человека и предрасположенность к несчастным случаям Патологические компоненты мочи
Патологические компоненты мочи Neurology
Neurology Пищевая аллергия у детей
Пищевая аллергия у детей Методы диагностики инфекционных заболеваний. Сестринское дело
Методы диагностики инфекционных заболеваний. Сестринское дело Злокачественные опухоли орбиты
Злокачественные опухоли орбиты Адаптационные возможности здоровых подростков по данным вариабельности сердечного ритма
Адаптационные возможности здоровых подростков по данным вариабельности сердечного ритма Классификация уровней АД
Классификация уровней АД Алкогольное опьянение
Алкогольное опьянение Джордж Герберт Мид
Джордж Герберт Мид Болезнь Фабри. Нюансы диагностики у взрослых
Болезнь Фабри. Нюансы диагностики у взрослых Введение в гигиену. История развития гигиенической науки. Место и значение общей гигиены в профессиональной деятельности врача
Введение в гигиену. История развития гигиенической науки. Место и значение общей гигиены в профессиональной деятельности врача Нарушение автоматизма: причины и механизмы
Нарушение автоматизма: причины и механизмы Организация медико-социальных исследований и методы статистического анализа
Организация медико-социальных исследований и методы статистического анализа Методика самообследования молочных желёз
Методика самообследования молочных желёз Вирусы
Вирусы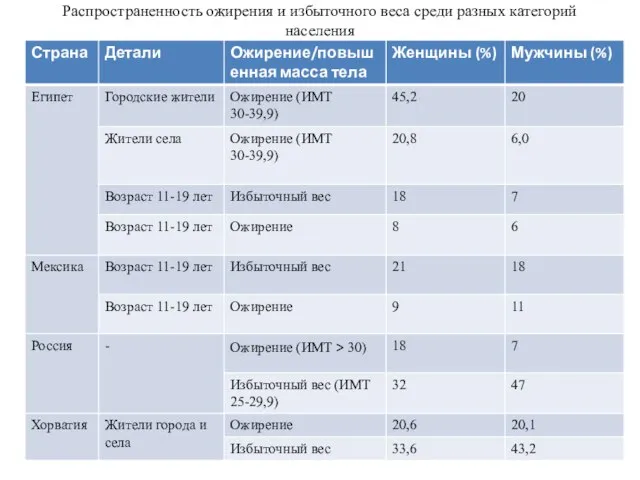 Ожирение и избыточный вес среди населения
Ожирение и избыточный вес среди населения Экстренное извещение об инфекционном заболевании
Экстренное извещение об инфекционном заболевании Состояние и организация противотуберкулезной работы в России
Состояние и организация противотуберкулезной работы в России Психологический климат семьи и виды совместимости
Психологический климат семьи и виды совместимости Синдром сухого глаза у пациентов с инфекционно-воспалительными заболеваниями переднего отрезка глаза
Синдром сухого глаза у пациентов с инфекционно-воспалительными заболеваниями переднего отрезка глаза