Содержание
- 2. Лейкозы (лейкемии) - злокачественные опухоли кроветворной ткани с первичной локализацией в костном мозге с последующей диссеминацией
- 3. Этиология Ионизирующая радиация Химические вещества – бензол и другие ароматические углеводороды Вирусная инфекция – доказана роль
- 4. Механизм вирусного поражения геном ретровируса представлен РНК, в ретровирусе содержится фермент обратная транскриптаза, с ее помощью
- 5. Патогенез Общепризнанной является клоновая теория патогенеза гемобластозов, согласно которой лейкозные клетки являются потомством одной мутировавшей гемопоэтической
- 6. Лейкозы в своем развитии проходят 2 этапа: первый – образование доброкачественной моноклоновой опухоли; второй – формирование
- 7. Законы прогрессии Угнетение нормальных ростков кроветворения в костном мозге; Замена в опухолевой массе дифференцированных клеток бластами,
- 8. В патогенезе лейкозов большую роль играет нарушение апоптоза Апоптоз – генетически запрограммированная клеточная смерть. «Все клетки
- 9. Роль апоптоза В настоящее время известны гены, регулирующие апоптоз. Гены BCL – 2 и ВАД, Р
- 10. Роль апоптоза Подавление апоптоза лежит в основе формирования опухолевого клона и метастазирования опухоли. Установлено, что подавление
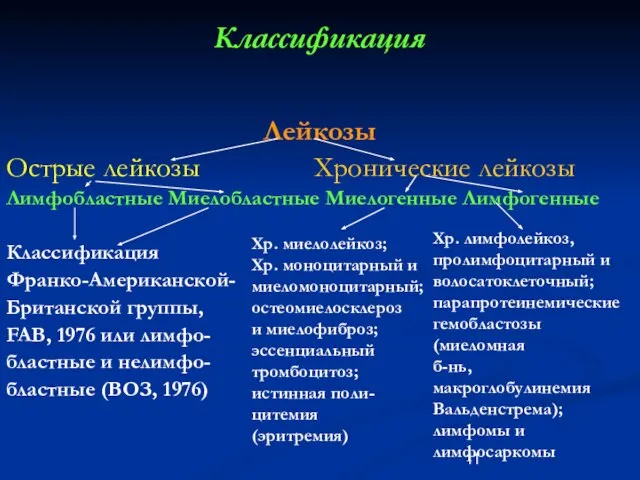
- 11. Классификация Лейкозы Острые лейкозы Хронические лейкозы Лимфобластные Миелобластные Миелогенные Лимфогенные Классификация Франко-Американской- Британской группы, FAB, 1976
- 12. К острым лейкозам относят формы, при которых морфологический субстрат опухолевых разрастаний и клетки, циркулирующие в крови,
- 13. Классификация острых нелимфобластных (миелоидных) лейкозов М0– с недифференцированными бластными клетками (недифференцированный лейкоз); М1 – острый миелобластный
- 14. Классификация острого лимфобластного лейкоза FAB – классификация выделяет 3 морфологических типа острого лимфобластного лейкоза (L1, L2,
- 15. Иммунологическая классификация острого лимфобластного лейкоза В–клеточный ОЛЛ О–ОЛЛ (наименее зрелые бласты) Common-ОЛЛ-характерен для детей Пре-пре-В-ОЛЛ Пре
- 16. Клиническая картина острого лейкоза I. Начальный период заболевания: Острое начало – у ½ больных. Характеризуется высокой
- 17. Клиническая картина острого лейкоза II. Развернутая клиническая картина: Развивается вследствие пролиферации, накопления лейкозных клеток и выраженных
- 18. Клиническая картина острого лейкоза Интоксикационный синдром – потливость, снижение массы тела, высокая температура, головная боль; Иммунодефицитный
- 19. Клиническая картина острого лейкоза IV. Поражение мочеполовой системы: Лейкозная инфильтрация яичек; Приапизм (длительная, болезненная эрекция); Лейкозная
- 20. Клиническая картина острого лейкоза VIII. Поражение сердца: Расширение границ, нарушение функции сердца. IX. Поражение эндокринной системы:
- 21. Лабораторные исследования Общий анализ крови: Анемия нормохромная, нормоцитарная, иногда макроцитоз; Ретикулоцитопения; Тромбоцитопения Изменение общего количества лейкоцитов:
- 22. Миелограмма - содержание бластных клеток в костном мозге является решающим признаком в диагностике заболевания. Характерно для
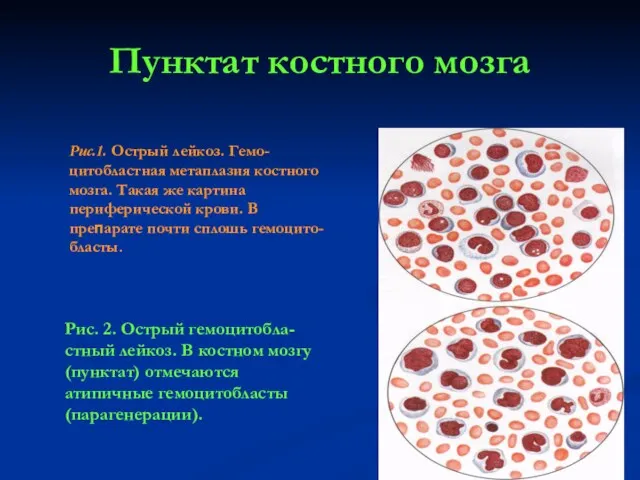
- 23. Пунктат костного мозга Рис.1. Острый лейкоз. Гемо-цитобластная метаплазия костного мозга. Такая же картина периферической крови. В
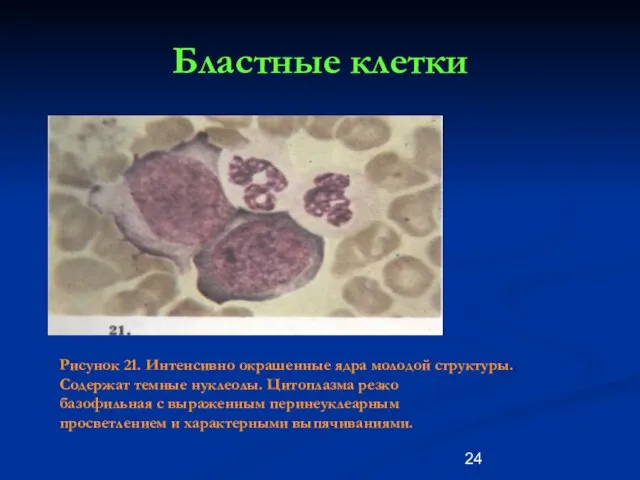
- 24. Бластные клетки Рисунок 21. Интенсивно окрашенные ядра молодой структуры. Содержат темные нуклеолы. Цитоплазма резко базофильная с
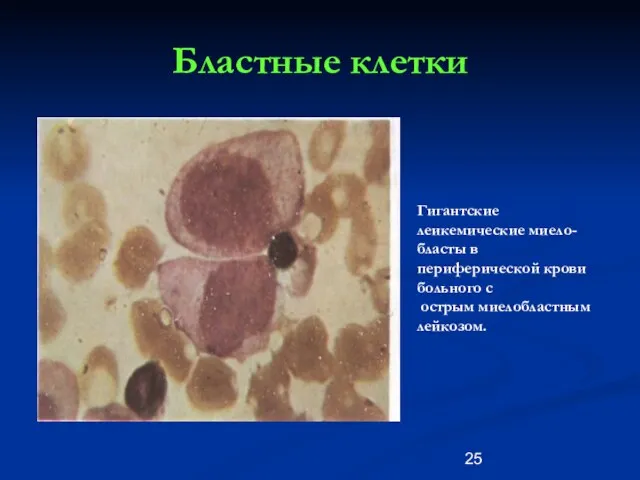
- 25. Бластные клетки Гигантские леикемические миело-бласты в периферической крови больного с острым миелобластным лейкозом.
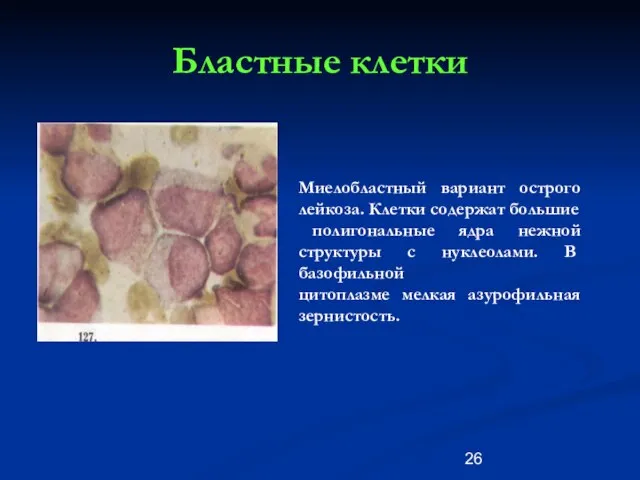
- 26. Бластные клетки Миелобластный вариант острого лейкоза. Клетки содержат большие полигональные ядра нежной структуры с нуклеолами. В
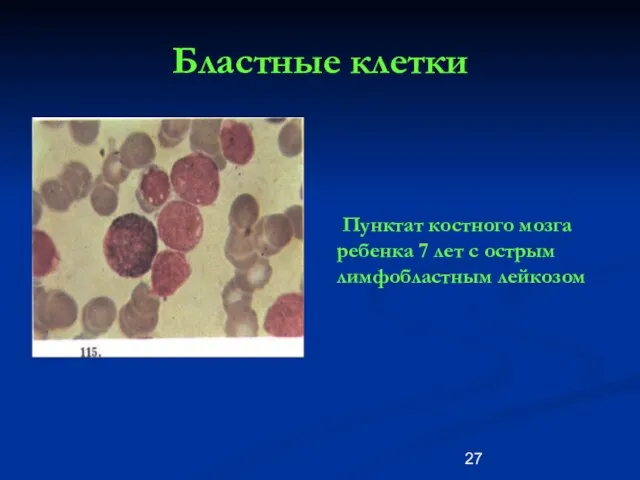
- 27. Бластные клетки Пунктат костного мозга ребенка 7 лет с острым лимфобластным лейкозом
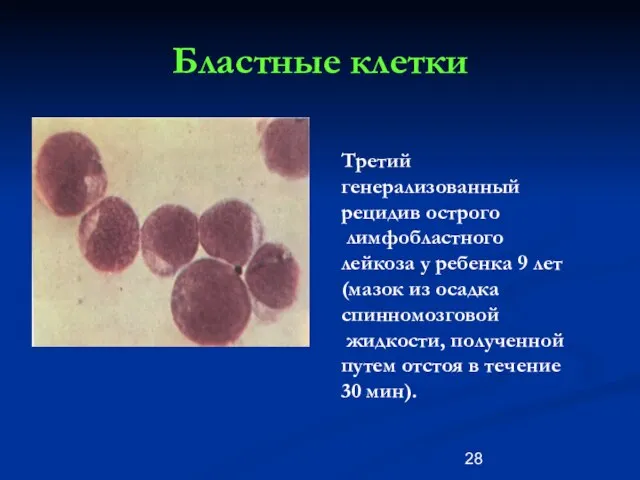
- 28. Бластные клетки Третий генерализованный рецидив острого лимфобластного лейкоза у ребенка 9 лет (мазок из осадка спинномозговой
- 29. Клинико-гематологические стадии острого лейкоза I. Первый острый период – период от первых клинических признаков установления диагноза,
- 30. Клинико-гематологические стадии острого лейкоза б) неполная клинико-гематологическая ремиссия – нормализуются клинический статус и гемограмма, но в
- 31. Лейкемические реакции - патологические изменения в общем анализе периферической крови, сходные с картиной крови при лейкозах,
- 32. Гипопластическая анемия и агранулоцитоз ∙ При гипопластической анемии нет бластов в периферической крови; ∙ Нет синдрома
- 33. Особенности клинического течения острых лейкозов на современном этапе Благодаря активной программной цитостатической терапии увеличилась продолжительность жизни
- 34. Этапы лечения острых лейкозов 1. Индукция ремиссии начинается сразу после установления диагноза и проводится по соответствующим
- 35. При программном лечении острых лейкозов учитываются возрастные факторы риска: ∙ Возраст до года – наиболее неблагоприятный;
- 36. Полная клинико-гематологическая ремиссия ∙ Ликвидация имеющихся синдромов; ∙ Нв должен достичь 100 г/л; ∙ Тромбоциты –
- 37. Лечение больных во время цитопенического синдрома ∙ лечение в одноместной палате, частое (5-6 раз в сутки
- 38. Применяются следующие группы цитостатических средств 1 Глюкокортикоиды – тормозят процесс пролиферации, обладают протекторным действием. ∙ Преднизолон
- 39. 3. Растительные алколоиды – блокирует митоз в стадии метафазы, задерживают рост злокачественных лейкозных клеток. ∙ Винкристин,
- 40. 4. Противоопухолевые антибиотики ∙ Рубамицин, амп. 20, 40 мг; ∙ Карминомицин, амп. 5 мг; ∙ Адриамицин,
- 41. Лечение лейкозов Общая длительность митотического цикла лейкозных клеток составляет 80 часов. Цитостатические средства в зависимости от
- 42. Критерии включения больных В протокол включаются все пациенты до 60 лет с вновь диагностированным ОИЛ/ОНЛЛ М0
- 43. Критерии исключения больных из протокола ∙ Застойная СН, нестабильная стенокардия, ОИМ, нарушение сердечного ритма и проводимости;
- 44. Лечение лейкозов Основой терапии всех нелимфобластных лейкозов, кроме М3, является сочетание цитабарина и атрациклинов. Проводится в
- 45. Лечение лейкозов Цитарабин – 3 г/м 2 длительной инфузией 2 раза в сутки в 1,2,3 –й
- 46. Лечение лейкозов Наиболее распространенной схемой индукции ремиссии является схема «7+3». Цитарабин – 100 мг/м 22 раза
- 47. Лечение лейкозов Для лечения больных с неблагоприятными вариантами, при которых ремиссии короткие, к схеме «7+3» добавляется
- 48. Лечение лейкозов Цитабарин – по 3г/м 2 2 раза в сутки 1-чсовый инфузией в 1,3,5-й день
- 49. Лечение лейкозов При восстановлении показателей крови после этапа высокодозной консолидации рекомендуется второй этап консолидации с использованием
- 50. Лечение лейкозов Все больные в дебюте заболевания с числом лейкоцитов выше 30х10 9 /л и со
- 51. Лечение рецидивов ОНЛЛ Может быть применена прежняя схема терапии или может быть рекомендована схема: FLAG: Флударабин
- 52. Лечение ОЛЛ При количестве лейкоцитов выше 30х109 /л обязательное назначение аллопуринола в дозе 600-800 мг в
- 53. Лечение ОЛЛ Аспарагиназа – 10 000 Е\м2 1-часовой в/в инфузией на 3,6,9,12,15,18,21,24-й день Идарубицин – 15мг/м2
- 54. Лечение ОЛЛ Профилактика нейролейкемии 3 препаратами: метотрексат 15мг, цитабарин – 20мг/м2 и преднизолон 20 мг/м2 на
- 55. Консолидация ремиссии Консолидация может быть начата при количестве лейкоцитов не менее 2,5х109/л, тромбоцитов не менее 100х109/л
- 56. Консолидация ремиссии 1-й этап Меркаптопурин – 25 мг/м2 на протяжении всего 1-го этапа консолидации Метотрексат-1-3 г/м2
- 57. Консолидация ремиссии 2-й этап начинается со 2 недели после введения последней дозы метотрексата Преднизолон 60 мг/м2/сут
- 58. Поддерживающая терапия Меркаптопурин – 100 мг/м2 в день внутрь в1-30 день Метотрексат- 15 мг/м2 внутрь 1
- 59. Поддерживающая терапия Люмбальная пункция с введением 3 препаратов на 50 и 54 день Цикл повторяется после
- 60. Лучевая терапия Больным моложе 50 лет с нейролейкемией в дебюте заболевания после завершения программы консолидации проводится
- 61. Лечение лейкозов При наличии факторов риска рекомендуется аллотрансплонтация костного мозга в первой ремиссии Трансплантация гомопоэтических стволовых
- 63. Скачать презентацию





















































 Майстер-файл на плазму. Концепція. Структура. Сертифікація
Майстер-файл на плазму. Концепція. Структура. Сертифікація Медицинские ошибки и риск-менеджмент в больнице
Медицинские ошибки и риск-менеджмент в больнице Государственная программа развития здравоохранения РК ДЕНСАУЛЫК и ОСМС
Государственная программа развития здравоохранения РК ДЕНСАУЛЫК и ОСМС Система автоматичного налаштування медичного сканера
Система автоматичного налаштування медичного сканера Психологические особенности учащихся средней и старшей школы. Психологические особенности пятиклассников
Психологические особенности учащихся средней и старшей школы. Психологические особенности пятиклассников Центр медицинской профилактики. Медико-социальная помощь гражданам пожилого и старческого возраста
Центр медицинской профилактики. Медико-социальная помощь гражданам пожилого и старческого возраста Смайлики
Смайлики Хирургическое лечение варикозной болезни вен нижних конечностей
Хирургическое лечение варикозной болезни вен нижних конечностей Туберкулезді менингит
Туберкулезді менингит Макроэлементы пищи (Ca,P,K,Mg,Na,Cl), значение для организма, гигиенические нормы, продукты, богатые ими
Макроэлементы пищи (Ca,P,K,Mg,Na,Cl), значение для организма, гигиенические нормы, продукты, богатые ими Фитотерапия в кардиологии
Фитотерапия в кардиологии Балалардағы асқазан ойық жара ауруы
Балалардағы асқазан ойық жара ауруы Влияние фармацевтических факторов на стабильность эмульсий
Влияние фармацевтических факторов на стабильность эмульсий Что такое честность
Что такое честность Подходы к организации логопедической работы при интеллектуальном недоразвитии
Подходы к организации логопедической работы при интеллектуальном недоразвитии МРТ брюшной полости. Зачетная работа
МРТ брюшной полости. Зачетная работа Хроническая болезнь почек при сахаром диабете
Хроническая болезнь почек при сахаром диабете Современные зарубежные методики и программы обогащения пренатального опыта пренейта
Современные зарубежные методики и программы обогащения пренатального опыта пренейта Сенсорные и гностические слуховые расстройства. Слуховые агнозии
Сенсорные и гностические слуховые расстройства. Слуховые агнозии Препарат Эквамер
Препарат Эквамер Респираторлық дистресс синдромының клинико-лабораториялық көрінісі
Респираторлық дистресс синдромының клинико-лабораториялық көрінісі Материалы в клинике терапевтической стоматологии
Материалы в клинике терапевтической стоматологии Об утверждении правил обязательного конфиденциального медицинского обследования на наличие ВИЧ-инфекции лиц
Об утверждении правил обязательного конфиденциального медицинского обследования на наличие ВИЧ-инфекции лиц Опухоли средостения
Опухоли средостения Нестероидные противовоспалительные средства
Нестероидные противовоспалительные средства Косметические средства. Профессиональные особенности
Косметические средства. Профессиональные особенности Жүрек өткізгіштігінің морфофункциональдық ерекшеліктері
Жүрек өткізгіштігінің морфофункциональдық ерекшеліктері Оздоровительный комплекс санатория «Юматово»
Оздоровительный комплекс санатория «Юматово»