Содержание
- 2. Общая этиология заболеваний печени. Ι.Инфекционные агенты гепатотропные вирусы - вирус A, B, C, D, E, F,
- 3. этиология заболеваний печени ΙΙ. Алкогольная интоксикация ΙΙΙ. Гепатотоксические вещества 1)промышленные яды (производные бензола,Ms, Hg, P хлороформ);
- 4. этиология заболеваний печени IV. Паразитарные поражения печени V. Нарушения оттока желчи. VI. Нарушение кровоснабжения, длительный венозный
- 5. Патогенез вирусных поражений печени I Иммуноопосредованный механизм Уничтожение инфицированных гепатоцитов с помощью ЦТЛ, Тгзт , NK-клеток,
- 6. Патогенез вирусных поражений печени II. Аутоиммунный механизм повреждения: против клеток организма (не обязательно гепатоцитов) образуются аутоантитела
- 7. Патогенез вирусных поражений печени III. Прямое повреждение клеток вирусом за счёт: цитопатического и цитолитического действия вируса,
- 8. Исходы вирусных заболеваний печени элиминация инфицированных гепатоцитов и вируса и выздоровление (если ответные реакции клеточного иммунитета
- 9. Патогенез поражения печени гепатотоксическими агентами Прямое повреждающее действие облигатными гепатотоксинами (токсин бледной поганки фаллоидин) и ⇒
- 10. алкогольное поражение печени 85% этанола превращается в ацетальдегид, повреждающий гепатоциты за счёт: ? ПОЛ и повреждения
- 11. Факторы, повышающие чувствительность печени к алкоголю 1) Пол – у женщин активность АДГ слизистой желудка (алкогольдегидрогеназы)
- 12. алкогольная болезнь печени Риск ↑ при употреблении > 80г в день в течение 5 лет (для
- 13. Гепатиты (диффузное воспаление ткани печени). Острый гепатит характеризуется дистрофическими и некробиотическими изменениями в гепатоцитах, реактивными изменениями
- 14. Хронический гепатит диффузное воспалительно-дистрофическое хроническое поражение печени различной этиологии, характеризующееся дистрофией печеночных клеток, гистиолимфо-плазмоцитарной инфильтрацией и
- 15. Хронический гепатит необходимо отличать от неспецифического реактивного гепатита, являющегося синдромом других заболеваний (чаще желудочно-кишечного тракта). Течение
- 16. Классификация ХГ Международный конгресс гастроэнтерологов (Лос-Анджелес 1994г.) предложил классификацию хронических гепатитов с учётом основных параметров: этиологии,
- 17. По этиологии 1.Вирусный (В, С, D,G, F, микст-инфекция, неопределенный вирусный ХГ) – это исход соответствующего острого,
- 18. Этиологическая классификация С.Д. Подымовой (1993г.), используемая в России. Вирусный гепатит (B, C, D) Лекарственный гепатит Токсический
- 19. Морфологическая классификация ХГ Агрессивный. Персистирующий. Лобулярный. Холестатический.
- 20. Основные проявления гепатитов 1.Астено-вегетативный синдром (утомляемость, нервозность, похудание). 2.Диспептические расстройства (анорексия, отвращение к жирной и молочной
- 21. Основные проявления гепатитов 6. Гемосидероз печени: – избыточное отложение железа в печени, вызвано перестройкой обмена Fe
- 22. Основные проявления гепатитов 8. Системные (внепеченочные ) проявления, чаще при ХГ: Артрит, васкулит, гемохроматоз, анемия, тромбоцитопения,
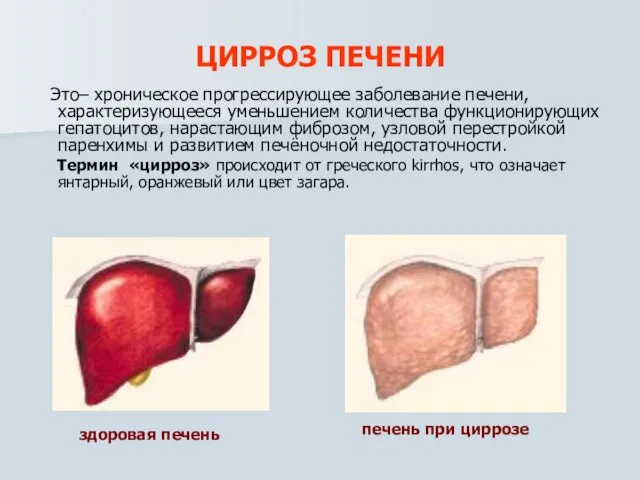
- 23. ЦИРРОЗ ПЕЧЕНИ Это– хроническое прогрессирующее заболевание печени, характеризующееся уменьшением количества функционирующих гепатоцитов, нарастающим фиброзом, узловой перестройкой
- 24. Этиология цирроза Вирусный гепатит (В, С, δ, G). Аутоиммунный гепатит Алкоголь (заболевание развивается через 10-15 лет
- 25. Патогенез цирроза Прямое действие ЭФ или иммунный ответ вызывает гибель паренхимы. На месте погибших клеток появляются
- 26. Классификация цирроза печени (Классификация по Логинову А. С., Блок Ю. Е., 1987) По этиологии: 1. Вирусный;
- 27. Основные клинико-лабораторные синдромы цирроза 1.Желтуха (см. учебник стр. 589). 2.Портальная гипертензия – ↑ давления в системе
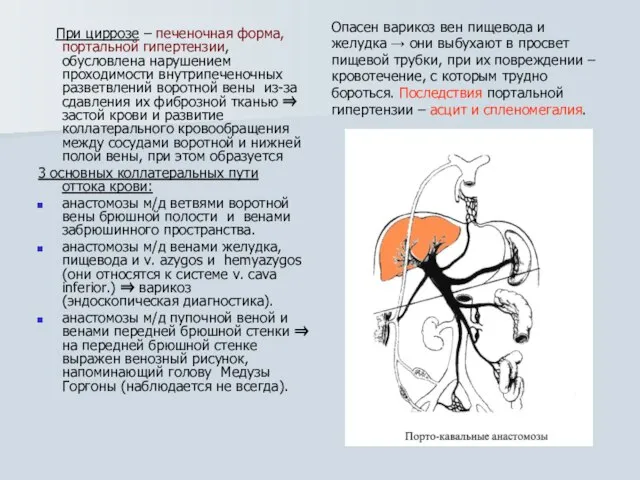
- 28. При циррозе – печеночная форма, портальной гипертензии, обусловлена нарушением проходимости внутрипеченочных разветвлений воротной вены из-за сдавления
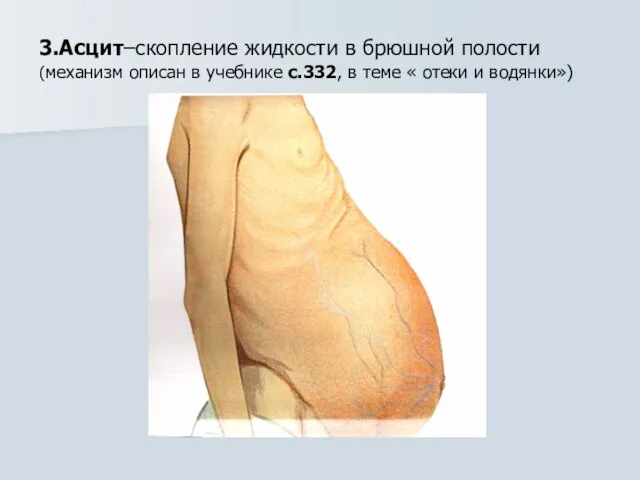
- 29. 3.Асцит–скопление жидкости в брюшной полости (механизм описан в учебнике с.332, в теме « отеки и водянки»)
- 30. 4.Гиперспленизм и спленомегалия вызваны застоем крови в селезенке, усилением её функций ⇒ анемия, лейкопения и тромбоцитопения,
- 31. Печеночная недостаточность Это не самостоятельное заболевание, а финал многих заболеваний. Проявляется нарушениями обмена веществ, витаминов, КЩР,
- 32. Этиология печеночной недостаточности Патологические процессы в печени и желчевыводящих путях – гепатиты, циррозы, опх, паразиты, камни
- 33. Основные признаки печеночной недостаточности. 1.Диспептический синдром. 2.Лихорадка, лейкоцитоз со сдвигом влево. 3.Желтуха. 4.Синдром эндокринных расстройств –
- 34. Печеночная энцефалопатия гепатоцеребральный синдром - нервно-психическое расстройство с нарушением интеллекта, сознания, рефлекторной деятельности и функций жизненно
- 35. Стадии печеночной энцефалопатии – учебник с. 578 1.Продромальная – начинаются изменения психики – заторможенность, расстройства ритма
- 36. 4 вида комы ( по этиологии) Эндогенная кома развивается при гибели большого количества гепатоцитов: некроз ◻
- 37. Экзогенная кома – шунтовая форма, возникает в при развитии коллатералей между воротной веной и нижней полой
- 38. Смешанная кома – развивается при далеко зашедшем циррозе печени с гибелью большого числа гепатоцитов и наличием
- 39. Патогенез печеночной энцефалопатии 1.Теория токсического действия аммиака Известно, что ΝΗ3 образуется во всех тканях в ходе
- 40. 2.Теория ложных нейротрансмиттеров (transmitto – передаю). Основные патогенетические факторы: 1) ↓ содержание ак с разветвленной цепью
- 41. 3. Теория усиленной ГАМК-эргической передачи. ГАМК образуется в реакции декарбоксилирования глутаминовой к-ты, в норме в печени
- 43. Скачать презентацию





































 Рак прямой кишки. Лекция для студентов V курса
Рак прямой кишки. Лекция для студентов V курса Невынашивание и перенашивание беременности
Невынашивание и перенашивание беременности Высокотехнологичные методы диагностики и лечения сосудистых заболеваний
Высокотехнологичные методы диагностики и лечения сосудистых заболеваний Психологія дошкільника
Психологія дошкільника Limfodrenāžas masāža
Limfodrenāžas masāža Готовность к школьному обучению
Готовность к школьному обучению Нагноительные заболевания легких, эмпиема плевры
Нагноительные заболевания легких, эмпиема плевры Патология терморегуляции
Патология терморегуляции Сознание и бессознательное
Сознание и бессознательное Гигиенические требования к планировке, оборудованию и содержанию детских, подростковых учреждений
Гигиенические требования к планировке, оборудованию и содержанию детских, подростковых учреждений Аутоиммунные заболевания
Аутоиммунные заболевания Хронически панкреатит
Хронически панкреатит Острый ринит. Современные методы лечения
Острый ринит. Современные методы лечения Патофизиология углеводного и липидного обменов
Патофизиология углеводного и липидного обменов Туберкулездің емі
Туберкулездің емі Терапия неотложных состояний
Терапия неотложных состояний Анатомія і фізіологія лактації. Склад молока
Анатомія і фізіологія лактації. Склад молока Коммуникативные техники и технологии при публичных выступлениях
Коммуникативные техники и технологии при публичных выступлениях Клещевой энцефалит. Техника безопасности
Клещевой энцефалит. Техника безопасности Скелет человека
Скелет человека Стоматологиялық кірісу барысында балалардың төменгі жағында жансыздандырудың түрлерін орындаудың ерекшеліктері
Стоматологиялық кірісу барысында балалардың төменгі жағында жансыздандырудың түрлерін орындаудың ерекшеліктері Трихинеллез. Эпидемиология
Трихинеллез. Эпидемиология Орталық және шеткі жүйке жүйесінің клиникалық физиологиясы бен биохимиясы
Орталық және шеткі жүйке жүйесінің клиникалық физиологиясы бен биохимиясы Показатели анализа крови
Показатели анализа крови Толық алмалы протезді дайындағандағы клиникалық және лабораториялық кезеңдерде кездесетін қателіктер, оларды жою
Толық алмалы протезді дайындағандағы клиникалық және лабораториялық кезеңдерде кездесетін қателіктер, оларды жою Абилитация. Доступные методы абилитации
Абилитация. Доступные методы абилитации Наследственно обусловленные заболевания эндокринных органов (лекция 2)
Наследственно обусловленные заболевания эндокринных органов (лекция 2) Гендер және отбасы мәселелерін медико - әлеуметтік
Гендер және отбасы мәселелерін медико - әлеуметтік