Содержание
- 2. Цервикальная интраэпителиальная неоплазия (ЦИН; англ. — CIN) является истинным (облигатным) предраком шейки матки, представляет, по сути,
- 3. С 1988 г. внедрена новая, более логичная, система классификации Бетесда (англ. — Bethesda system), наиболее широко
- 4. Этиология и патогенез предракового состояния шейки матки В возникновении истинного предракового состояния шейки матки большое значение
- 5. Для улучшения диагностики и адекватного лечения важно знание основ клинико-морфологической концепции развития цервикальных неоплазий. Согласно данной
- 6. Клиническая картина Дисплазия шейки матки не имеет клинических проявлений, особенно если она возникает на визуально неизмененной
- 7. Диагностика Для своевременной диагностики предраковых заболеваний необходимо комплексное обследование больной, включающее: выявление жалоб, сбор анамнеза, оценку
- 8. Диагностика Кольпоскопическая диагностика. Показанием к кольпоскопическому исследованию являются аномальные результаты цитологического исследования, наличие подозрительных визуальных аномалий,
- 9. Жидкостная цитология Жидкостная цитология - альтернатива традиционному мазку, подразумевает размещение материала с шейки матки вместе со
- 10. Диагностика Морфологическая картина при легкой дисплазии (ЦИН I) характеризуется пролиферацией клеток преимущественно базального и парабазального слоев
- 11. ВПЧ-тестирование FIGO рекомендует в качестве скрининга - "онкоцитологию (до 60 лет) + ВПЧ-тестирование" (до 65 лет)
- 12. Лечение Петлевая эксцизия шейки матки - LEEP - Loop Electrosurgical Excision Procedure (петлевая электрохирургическая эксцизия) или
- 13. Лечение У молодых женщин с LSIL, доказанными в биоптате (признаки ВПЧ инфекции, койлоцитоз, CIN I, CIN
- 15. Скачать презентацию
Цервикальная интраэпителиальная неоплазия (ЦИН; англ. — CIN) является истинным (облигатным) предраком
Цервикальная интраэпителиальная неоплазия (ЦИН; англ. — CIN) является истинным (облигатным) предраком
С 1953 г. для обозначения пролиферативных процессов в эпителии Дж. Риган (J. Reagan) предложил термин «дисплазия», утвержденный ВОЗ в 1972 г. и наиболее часто применяемый в нашей стране.
С 1975 г. вместо наименования «дисплазия и преинвазивная карцинома» используется термин ЦИН. Согласно ей, предрак шейки матки классифицируют морфологически по степени тяжести процесса:
субклинические признаки (койлоцитоз, дискератоз) трактуют как возможные начальные признаки предрака;
ЦИН I (CIN I) соответствует слабо выраженной дисплазии;
ЦИН II (CIN II) — умеренно выраженная дисплазия;
ЦИН III (CIN III) — тяжелая дисплазия и карцинома in situ;
микроинвазивная плоскоклеточная и железистая карциномы — характе-
ризуются инвазией и относятся к раку
С 1988 г. внедрена новая, более логичная, система классификации Бетесда (англ.
С 1988 г. внедрена новая, более логичная, система классификации Бетесда (англ.
Основные категории классификации Bethesda:
NILM – Интраэпителиальные поражения и злокачественные процессы отсутствуют.
LSIL – Интраэпителиальные поражения плоского эпителия низкой степени. (Нерезко выраженные изменения клеток плоского эпителия, соответствующие низкой степени риска развития рака), группа охватывает изменения, характерные для ВПЧ инфекции и легкую дисплазию CIN – I.
HSIL – Интраэпителиальные поражения плоского эпителия высокой степени. (Выраженные изменения клеток плоского эпителия, соответствующие высокой степени риска развития рака), группа охватывает умеренную и тяжелую дисплазию, CIN –II , CINIII и CIS.
В классификации Bethesda отдельно выделены категории:
«Атипичные клетки плоского эпителия неопределённого значения» - ASC-US - клеточные изменения, которые более значимы, чем реактивные, но количественно или качественно недостаточны для установления диагноза CIN.
Не исключающие HSIL (ASC-H) — категория, занимающая среднее положение между ASC-US и HSIL.
Этиология и патогенез предракового состояния шейки матки
В возникновении истинного предракового состояния
Этиология и патогенез предракового состояния шейки матки
В возникновении истинного предракового состояния
Важную роль в развитии истинного предракового заболевания играют гормональные нарушения и нарушение рецепции к половым гормонам.
В возникновении болезней шейки матки большое значение имеет смегма полового партнера. Установлено, что смегма, накапливающаяся под крайней плотью, содержит канцерогенные вещества, и при недостаточной опрятности полового партнера она попадает на шейку матки женщины. В странах, где принято совершать обрезание крайней плоти, раком шейки матки болеют значительно реже, чем в других популяциях.
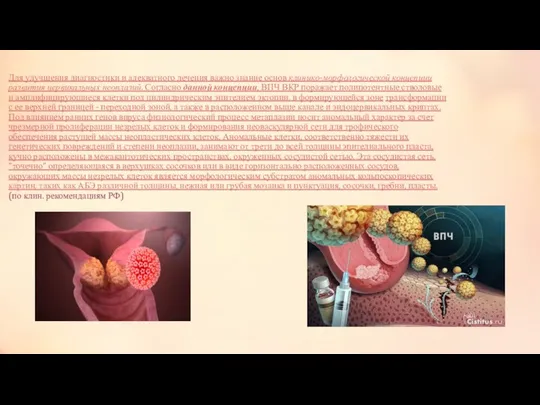
В развитии предраковых и раковых заболеваний шейки участвуют также инфекционные процессы, вызванные вирусом герпеса типа 2 и особенно ВПЧ.
Возникновение и развитие опухолевых процессов в значительной степени связаны с нарушениями в системе иммунной защиты. В противоопухолевой защите важную роль играют естественные противоопухолевые антитела, обладающие цитотоксическими свойствами. Определенный интерес представляет взаимосвязь между микробиоценозом влагалища и состоянием эпителия слизистой оболочки шейки матки. С одной стороны, существуют данные о возможном участии в патогенезе неоплазии шейки матки вирусов, хламидий, простейших и неспецифической бактериальной флоры. С другой стороны, патологически измененный эпителий приводит к нарушению одного из физиологических барьеров, обеспечивающих инфекционную резистентность.
У женщин, работающих в горнорудной и нефтеперерабатывающей промышленности, на табачном производстве, эти заболевания встречаются гораздо чаще.
В возникновении предрака и рака шейки матки определенную роль играют наследственные факторы. Риск заболевания шейки матки у женщин с семейной отягощенностью в 1,6 раза выше по сравнению с женщинами без этой предрасположенности.
Для улучшения диагностики и адекватного лечения важно знание основ клинико-морфологической концепции
Для улучшения диагностики и адекватного лечения важно знание основ клинико-морфологической концепции
Клиническая картина
Дисплазия шейки матки не имеет клинических проявлений, особенно если
Клиническая картина
Дисплазия шейки матки не имеет клинических проявлений, особенно если
Следует отметить, что у молодых женщин диспластические изменения эпителия преимущественно возникают на влагалищной части шейки матки, особенно в зоне трансформации, после 40 лет — в цервикальном канале. Патологический процесс может быть изолированным или с одновременным поражением и влагалищной части шейки матки.
Диагностика
Для своевременной диагностики предраковых заболеваний необходимо комплексное обследование больной, включающее:
выявление жалоб,
Диагностика
Для своевременной диагностики предраковых заболеваний необходимо комплексное обследование больной, включающее:
выявление жалоб,
сбор анамнеза,
оценку общего статуса,
осмотр влагалищной части шейки матки,
бимануальное, бактериоскопическое и бактериологическое исследования.
Однако наиболее важно проводить скрининг с использованием специальных методов исследования. Они включают:
расширенную кольпоскопию (пробы с уксусной кислотой, пробу Шиллера с раствором Люголя, пробу Деражне — прижизненную окраску слизистой оболочки шейки матки гематоксилином, при которой нормальный многослойный плоский эпителий окрашивается в нежно-фиолетовый цвет, а опухолевые очаги — в синий),
цитологическое исследование мазков с поверхности шейки матки и из цервикального канала,
ВПЧ-тестирование.
При осмотре шейки матки с помощью зеркал у части больных можно наблюдать очаговую гиперемию («красное пятно»), неравномерную, местами белесоватую окраску, участки шероховатой поверхности, зоны эктопии эпителия (преимущественно на передней губе). Важно помнить, что, поскольку процесс развивается в толще слизистой оболочки, у некоторых больных дисплазия возникает на визуально неизмененной шейке матки.
Диагностика
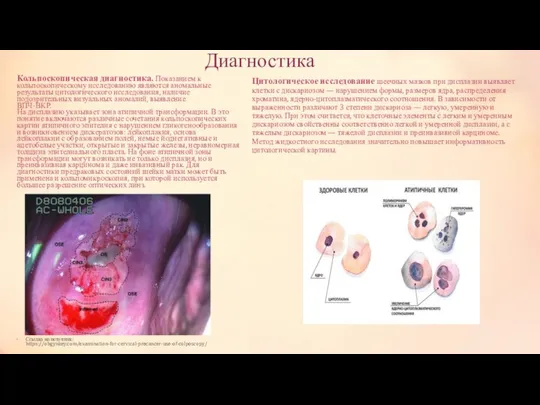
Кольпоскопическая диагностика. Показанием к кольпоскопическому исследованию являются аномальные результаты цитологического исследования,
Диагностика
Кольпоскопическая диагностика. Показанием к кольпоскопическому исследованию являются аномальные результаты цитологического исследования,
ВПЧ-ВКР.
На дисплазию указывает зона атипичной трансформации. В это понятие включаются различные сочетания кольпоскопических картин атипичного эпителия с нарушением гликогенообразования и возникновением дискератозов: лейкоплакия, основа лейкоплакии с образованием полей, немые йоднегативные и ацетобелые участки, открытые и закрытые железы, неравномерная толщина эпителиального пласта. На фоне атипичной зоны трансформации могут возникать не только дисплазия, но и преинвазивная карцинома и даже инвазивный рак. Для диагностики предраковых состояний шейки матки может быть применена и кольпомикроскопия, при которой используется большее разрешение оптических линз.
Цитологическое исследование шеечных мазков при дисплазии выявляет клетки с дискариозом — нарушением формы, размеров ядра, распределения хроматина, ядерно-цитоплазматического соотношения. В зависимости от выраженности различают 3 степени дискариоза — легкую, умеренную и тяжелую. При этом считается, что клеточные элементы с легким и умеренным дискариозом свойственны соответственно легкой и умеренной дисплазии, а с тяжелым дискариозом — тяжелой дисплазии и преинвазивной карциноме. Метод жидкостного исследования значительно повышает информативность цитологической картины.
Ссылка на источник: https://obgynkey.com/examination-for-cervical-precancer-use-of-colposcopy/
Жидкостная цитология
Жидкостная цитология - альтернатива традиционному мазку, подразумевает размещение материала
Жидкостная цитология
Жидкостная цитология - альтернатива традиционному мазку, подразумевает размещение материала
Дальнейшая работа с клеточной суспензией происходит в лаборатории, и может быть частично или полностью автоматизирована. Жидкостная технология позволяет получить
стандартизованные цитологические образцы высокого качества, избежать "загрязнения" препарата эритроцитами и воспалительными элементами, и распределить клетки без нагромождения на небольшом участке диаметром 1,2 см в виде равномерного монослоя.
Преимуществом метода является уменьшение числа неадекватных мазков примерно в 10 раз, сокращение времени, необходимого для интерпретации мазка, возможность использовать оставшуюся клеточную суспензию для ВПЧ-тестирования и молекулярных тестов из того же образца в случае сомнительных результатов мазков.
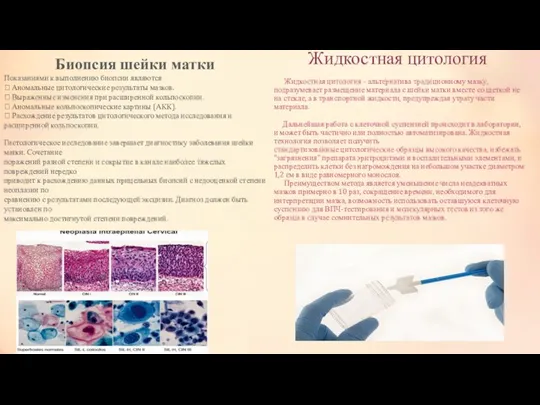
Биопсия шейки матки
Показаниями к выполнению биопсии являются
Аномальные цитологические результаты мазков.
Выраженные изменения при расширенной кольпоскопии.
Аномальные кольпоскопические картины (АКК).
Расхождение результатов цитологического метода исследования и расширенной кольпоскопии.
Гистологическое исследование завершает диагностику заболевания шейки матки. Сочетание
поражений разной степени и сокрытие в канале наиболее тяжелых повреждений нередко
приводит к расхождению данных прицельных биопсий с недооценкой степени неоплазии по
сравнению с результатами последующей эксцизии. Диагноз должен быть установлен по
максимально достигнутой степени повреждений.
Диагностика
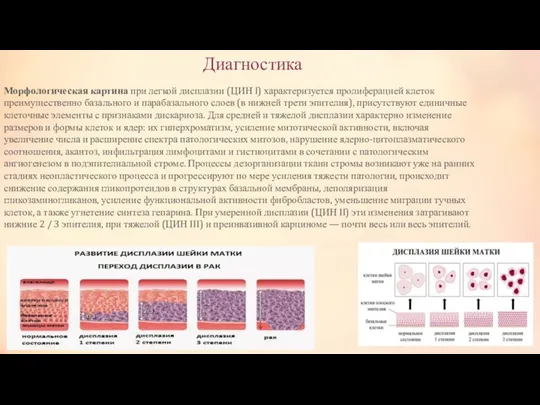
Морфологическая картина при легкой дисплазии (ЦИН I) характеризуется пролиферацией клеток преимущественно
Диагностика
Морфологическая картина при легкой дисплазии (ЦИН I) характеризуется пролиферацией клеток преимущественно
ВПЧ-тестирование
FIGO рекомендует в качестве скрининга - "онкоцитологию (до 60 лет) +
ВПЧ-тестирование
FIGO рекомендует в качестве скрининга - "онкоцитологию (до 60 лет) +
(до 65 лет) каждые 5 лет (2009) 20. С 2015 года SGO ASCCP рекомендовали первичный ВПЧскрининг для женщин в возрасте 25 лет и старше 37.
ВОЗ (2014) рекомендует в качестве скрининга ВПЧ-тестирование, цитологическое и визуальное обследование с использованием уксусной кислоты хотя бы один раз для каждой женщины в целевой возрастной группе: 30-49 лет.
В Российской Федерации обследование на ВПЧ (контроль ПЦР отделяемого из цервикального канала на вирус папилломы человека) предусмотрено приказом Минздрава России от 1 ноября 2012 N 572н "Об утверждении Порядка оказания медицинской помощи по профилю "акушерство и гинекология" (за исключением использования вспомогательных репродуктивных технологий)" для женщин с выявленными доброкачественными заболеваниями шейки матки.
Ранжирование ВПЧ-нагрузки:
Высокая ВПЧ нагрузка от 10 7 копий/мл и более - риск рака шейки матки.
Умеренная ВПЧ нагрузка 10 5 -10 7 копий/мл - наличие CIN.
Клинически малозначимое количество ВПЧ - менее 10 5 копий/мл.
Показания к применению ВПЧ-теста:
Цервикальный скрининг*.
Диагностика CIN.
Оценка эффективности лечения и мониторинга больных после лечения.
Разделение (сортировка) женщин с аномальными результатами мазков от ASCUS и более в возрасте от 25 до 65 лет.
Определение тактики у пациенток с мазками типа ASCUS.
Оценка эффективности эксцизионного лечения HSIL, CIN 2-3/CIS и микроинвазивного рака в случае органосохраняющих операций.
Лечение
Петлевая эксцизия шейки матки - LEEP - Loop Electrosurgical Excision Procedure
Лечение
Петлевая эксцизия шейки матки - LEEP - Loop Electrosurgical Excision Procedure
Показания к LEEP/LLETZ/ЭХВЧ-конизации:
верифицированные цитологически или в биоптате HSIL (CIN II-III/CIS);
неоднократное выявление цитологической патологии при неполно видимых типах ЗТ (II и III типы);
эпителиальные поражения шейки матки, распространяющиеся в цервикальный канал;
несоответствие цитологического, кольпоскопического и гистологического исследований;
подозрение на микроинвазивный рак; рецидивирующая цервикальная интраэпителиальная неоплазия.
На сегодняшний день для лечения цервикальных интраэпителиальных неоплазий используют методы аблации (деструкции) и методы эксцизии (иссечение).
Медикаментозное лечение плоскоклеточных интраэпителиальных поражений отсутствует.
Аблация это метод при котором пораженный участок эпителия шейки матки разрушается, включает в себя электро-, радио-, лазерную и криодеструкцию. Криодеструкция применяется только для CIN 3 , 24 . Аблация показана, если:
нет данных за тяжелые повреждения CIN II-III/CIS и подозрения на инвазию;
зона трансформации визуализируется полностью (I тип ЗТ), т.е. поражения ограничены эктоцервиксом и полностью визуализируются;
нет признаков поражения эктоцервикальных желез с погружением АБЭ в них кольпоскопически;
нет данных о вовлеченности эндоцервикса в патологический процесс; ранее не проводилось хирургического лечения;
нет расхождений между данными цитологического, гистологического и кольпоскопического исследований.
В настоящее время адекватным лечением пациенток с CIN III/CIS и МРШМ 1a1 стадии без лимфоваскулярной инвазии, который нередко обнаруживают находкой в конусе, является конизация шейки матки с выскабливанием цервикального канала.
Лечение
У молодых женщин с LSIL, доказанными в биоптате (признаки ВПЧ инфекции,
Лечение
У молодых женщин с LSIL, доказанными в биоптате (признаки ВПЧ инфекции,
Интенсивное наблюдение является важным ввиду риска нераспознанного поражения высокой степени в этой группе. При сохранении повреждений, соответствующих CIN I более 18-24 месяцев показано деструктивное или эксцизионное лечение в зависимости от типа ЗТ. Деструкция возможна только при I типе ЗТ, когда визуализируется вся ЗТ с переходной зоной, у женщин до 35 лет, с отсутствием аномалий в мазках из канала, с минимальными рисками поражения эндоцервикальных крипт. В остальных случаях и при сохранении CIN II даже в возрасте моложе 24 лет показана эксцизия.
Женщинам старше 40 лет с CIN I в биоптате эктоцервикса показана петлевая эксцизия ЗТ из-за рисков синхронных тяжелых повреждений, скрытых в канале, вследствие длительной персистенции ВПЧ ВКР.
При HSIL (CIN II р16-позитивные, CIN III) показано хирургическое лечение - петлевая эксцизия шейки матки различной глубины от 7 мм и более, вплоть до конизации, в зависимости от типа ЗТ.








 Информационные технологии, используемые при осуществлении образовательного процесса и программное обеспечение работы психолога
Информационные технологии, используемые при осуществлении образовательного процесса и программное обеспечение работы психолога Тяжелая внебольничная пневмония
Тяжелая внебольничная пневмония Бронхоскопия. Показания. Противопоказания
Бронхоскопия. Показания. Противопоказания Пандемия COVID-19
Пандемия COVID-19 Роль медицинской сестры в реализации Школ здоровья в амбулаторно-поликлинических учреждениях
Роль медицинской сестры в реализации Школ здоровья в амбулаторно-поликлинических учреждениях Фетометрия 2 и 3 тр. Пороки ЦНС. лицо, шея, позвоночник
Фетометрия 2 и 3 тр. Пороки ЦНС. лицо, шея, позвоночник Лекарственные средства, действующие в области адренергических синапсов
Лекарственные средства, действующие в области адренергических синапсов Иммунитет. Иммунная система человека
Иммунитет. Иммунная система человека Мектепке дейінгі ұйымдарда психологиялық қызмет жұмысын тиімді ұйымдастыру арқылы балалардың танымдық
Мектепке дейінгі ұйымдарда психологиялық қызмет жұмысын тиімді ұйымдастыру арқылы балалардың танымдық Женское бесплодие
Женское бесплодие Общий уход за детьми при патологии органов дыхания
Общий уход за детьми при патологии органов дыхания Методы диагностики артериальной гипертензии
Методы диагностики артериальной гипертензии Достижения в диагностике и лечении болезни Иценко-Кушинга. Дифференциальный диагноз гиперкортицизма
Достижения в диагностике и лечении болезни Иценко-Кушинга. Дифференциальный диагноз гиперкортицизма Дифференциальная диагностика панкреатита
Дифференциальная диагностика панкреатита Бесплодие у мужчин
Бесплодие у мужчин Көмекші материалдар: Қалыптық материалдар: Балауыздар. Жіктелуі. Құрамы, қасиеті және қолданыстары
Көмекші материалдар: Қалыптық материалдар: Балауыздар. Жіктелуі. Құрамы, қасиеті және қолданыстары Zabolev_pech
Zabolev_pech Дизметаболические нефропатии Доц. Мальков А.В
Дизметаболические нефропатии Доц. Мальков А.В Правила личной гигиены и здоровье
Правила личной гигиены и здоровье Профессиональные заболевания легких (пневмокониозы, пылевой бронхит, профессиональная бронхиальная астма)
Профессиональные заболевания легких (пневмокониозы, пылевой бронхит, профессиональная бронхиальная астма) Трекер привычек от @monalizona. Без сладкого, прогулка, чтение, тренировка
Трекер привычек от @monalizona. Без сладкого, прогулка, чтение, тренировка Гиподинамия
Гиподинамия Регуляция сердечного ритма в процессе творческой целенаправленной деятельности
Регуляция сердечного ритма в процессе творческой целенаправленной деятельности Пиелонефрит у детей
Пиелонефрит у детей История болезни, техника и методология педиатрического диагноза
История болезни, техника и методология педиатрического диагноза Leptospirozning PCR tashxisi
Leptospirozning PCR tashxisi Перинатальные инфекции
Перинатальные инфекции Лучевая диагностика заболеваний сердечно-сосудистой системы
Лучевая диагностика заболеваний сердечно-сосудистой системы