Содержание
- 2. William Osler «Pneumonia...captain of the men of death» W Osler. The Principles and Practice of Medicine.
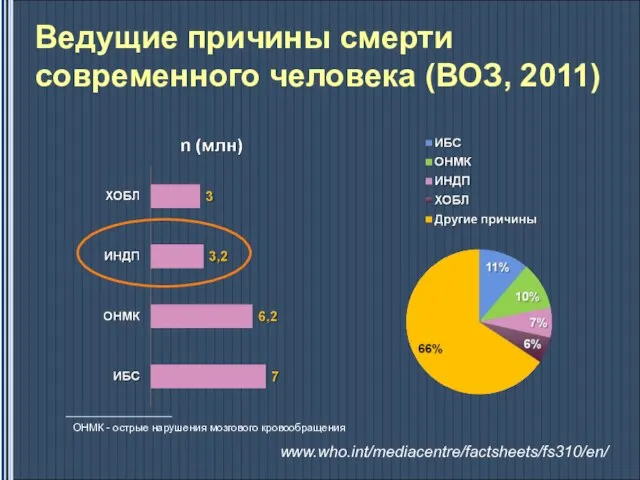
- 3. Ведущие причины смерти современного человека (ВОЗ, 2011) ОНМК - острые нарушения мозгового кровообращения www.who.int/mediacentre/factsheets/fs310/en/
- 4. ВП - «трудная» пневмония Частота терапевтической неудачи при лечении ВП составляет 6-24% (S Aliberti, et al.
- 5. Тяжелая внебольничная пневмония: эпидемиология В структуре госпитализированных больных ВП в стационары Европы и США «удельный вес»
- 6. Разработка и внедрение в практику клинических рекомендаций Playing by the Rules («Игра по правилам»)
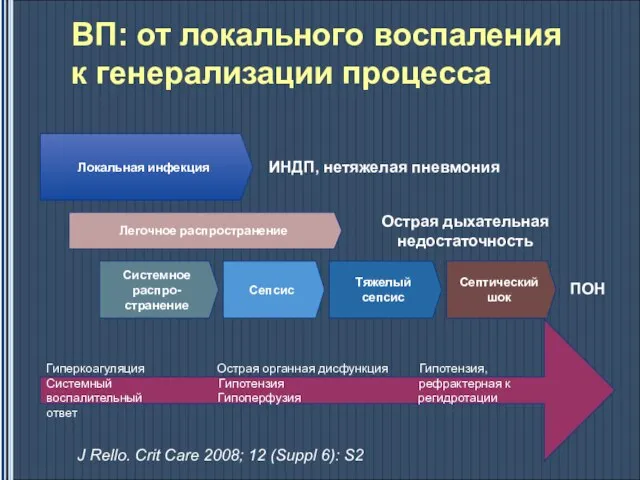
- 9. ВП: от локального воспаления к генерализации процесса Локальная инфекция ИНДП, нетяжелая пневмония Легочное распространение Острая дыхательная
- 10. Тяжелая внебольничная пневмония - терминология Термин «тяжелая внебольничная пневмония» принят для обозначения группы пациентов с осложненным
- 11. Тяжелая ВП → госпитализация в ОИТ? % госпитализированных больных ВП, поступающих в ОИТ (непосредственно или из
- 12. Ведение больных внебольничной пневмонией: ключевые вопросы
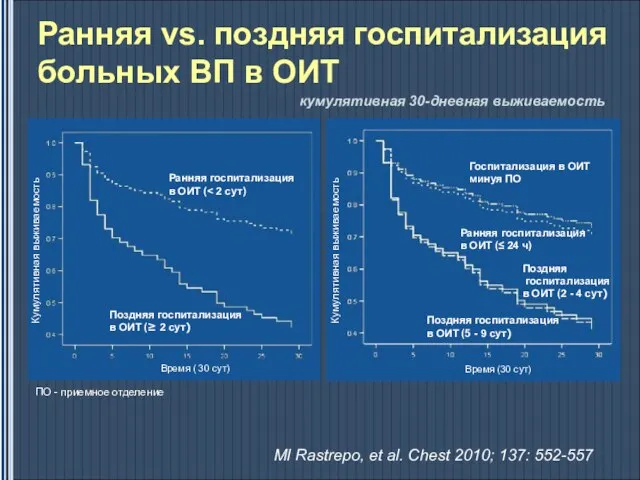
- 13. Ранняя vs. поздняя госпитализация больных ВП в ОИТ кумулятивная 30-дневная выживаемость MI Rastrepo, et al. Chest
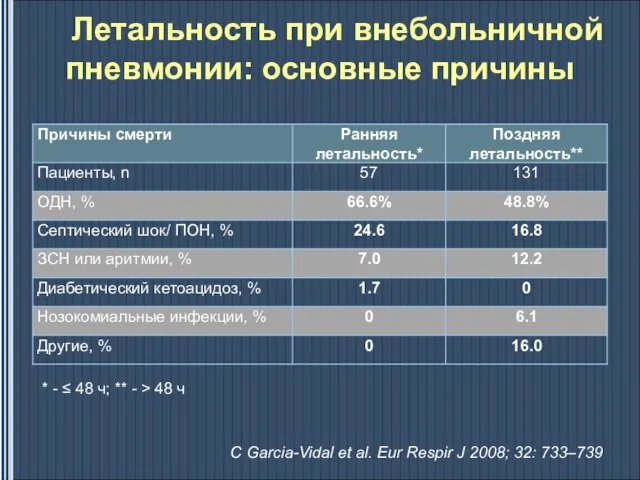
- 14. C Garcia-Vidal et al. Eur Respir J 2008; 32: 733–739 Летальность при внебольничной пневмонии: основные причины
- 15. Тяжелая ВП: что не вызывает вопросов? Неотложная госпитализация в ОИТ при развитии острой дыхательной недостаточности Распространенное
- 16. Случай тяжелой ВП, осложненной ОДН Женщина 37 лет поступила в стационар по поводу остро возникшего заболевания
- 17. Тяжелая ВП: что не вызывает вопросов? Неотложная госпитализация в ОИТ при развитии тяжелого сепсиса и/или септического
- 18. Случай тяжелой ВП, осложненной септическим шоком Мужчина 48 лет поступил в стационар по поводу остро возникшего
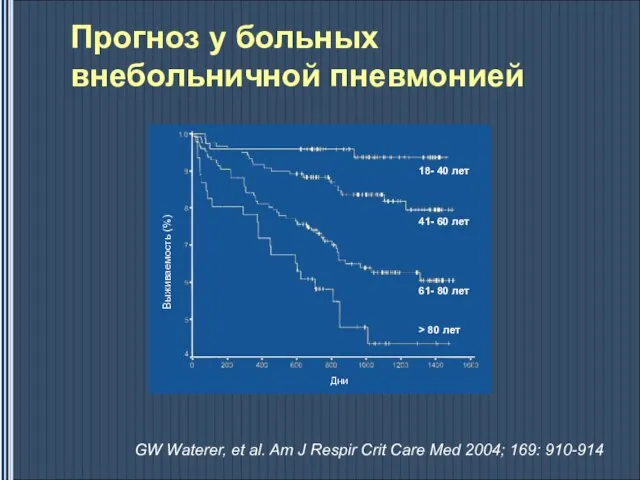
- 19. Прогноз у больных внебольничной пневмонией GW Waterer, et al. Am J Respir Crit Care Med 2004;
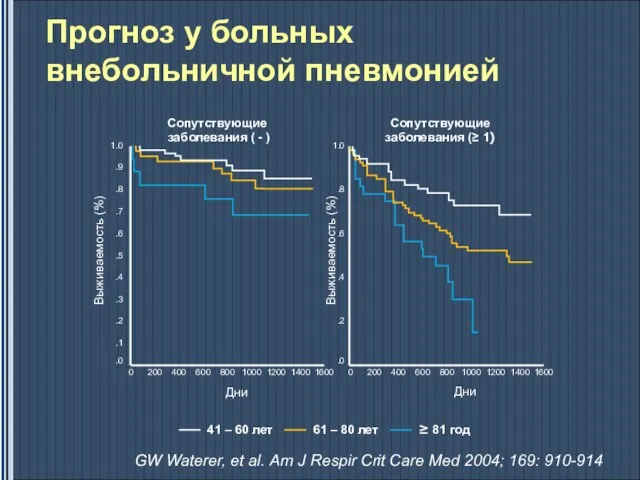
- 20. Прогноз у больных внебольничной пневмонией GW Waterer, et al. Am J Respir Crit Care Med 2004;
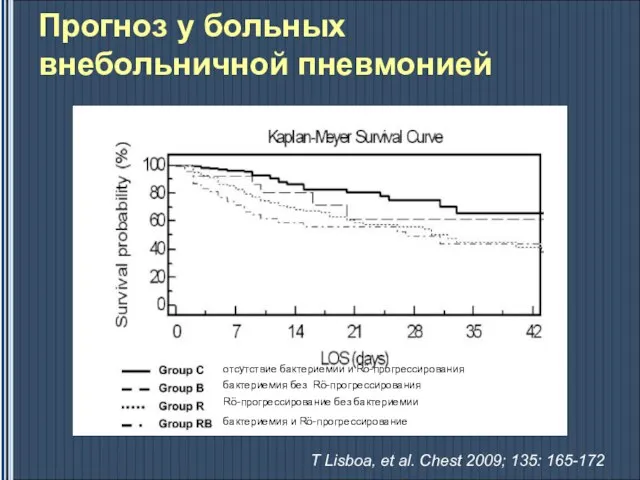
- 21. Прогноз у больных внебольничной пневмонией отсутствие бактериемии и Rö-прогрессирования бактериемия без Rö-прогрессирования Rö-прогрессирование без бактериемии бактериемия
- 22. Pneumonia severe index Возраст (1 балл = 1 год) Муж.: годы Жен.: годы – 10 Обитатель
- 23. CURB-65 Нарушения сознания: 1 балл Азот мочевины (> 7 ммоль/л): 1 балл Частота дыхания (> 20
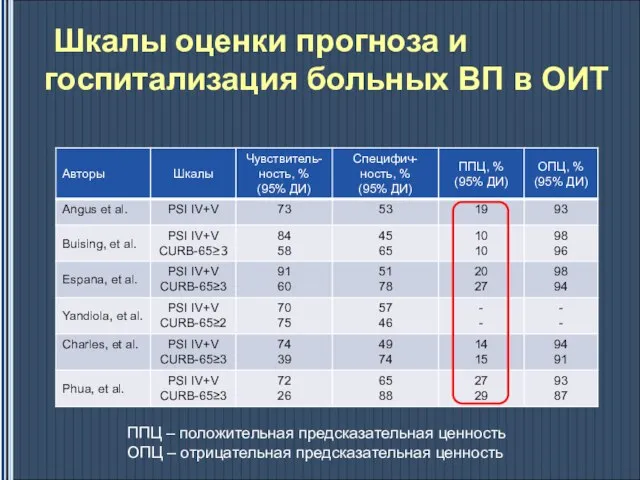
- 24. Шкалы оценки прогноза и госпитализация больных ВП в ОИТ ППЦ – положительная предсказательная ценность ОПЦ –
- 25. Шкалы оценки прогноза и госпитализация больных ВП в ОИТ ППЦ – положительная предсказательная ценность ОПЦ –
- 26. Критерии госпитализации больных ВП в ОИТ* * помимо ОДН и тяжелого сепсиса/септического шока W Salih, et
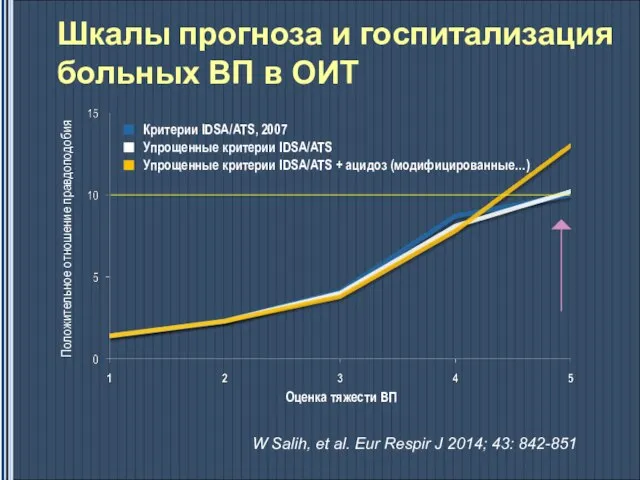
- 27. Положительное отношение правдоподобия Оценка тяжести ВП Шкалы прогноза и госпитализация больных ВП в ОИТ W Salih,
- 28. Комплексная оценка прогноза ВП Повторные осмотры, оценка эффективности АМТ, повторное определение, CRP или PCT Интенсивный мониторинг
- 29. «Объективные оценки прогноза представляют существенные упрощения очень сложных систем» WA Knaus, et al. Crit Care Med
- 30. Где лечить больного ВП? «…определение места лечения пациента с ВП остается «искусством медицины», которое не способен
- 31. ВП: факторы риска летального исхода * - отношение шансов ** - отсутствие клинического эффекта в ближайшие
- 32. Причины неэффективности АМТ ВП LA Mandell, et al. Clin Infect Dis 2007; 44: Suppl.2, S.27-S72
- 33. Этиологическая структура ВП, % T Welte, A Torres, D Nathwani. Thorax 2012; 67: 71-79
- 34. АМТ тяжелой ВП: клинические рекомендации *Отсутствие факторов риска Pseudomonas aeruginosa-инфекции: длительный прием системных глюкокортикоидов; повторные курсы
- 35. Эмпирическая АМТ при тяжелой ВП Рекомендации РРО/МАКМАХ, 2014 (А.Чучалин, А.Синопальников, Р.Козлов и соавт. Пульмонология 2014; 4:
- 36. Цефтаролин - первый в списке 10 новых антибиотиков Цефтаролин характеризуется высокой степенью сродства к ПСБ 2а,
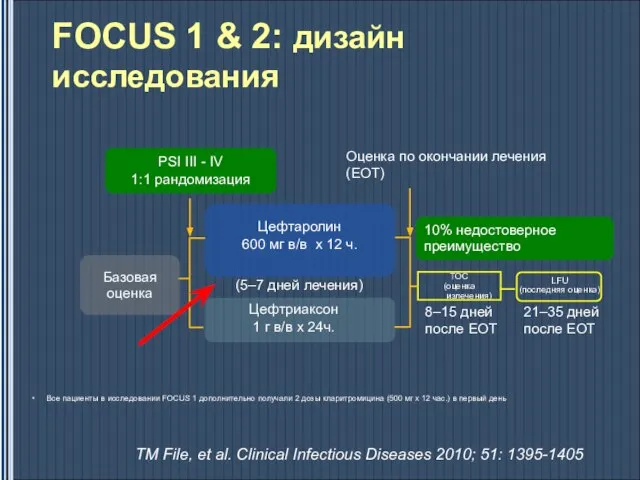
- 38. Все пациенты в исследовании FOCUS 1 дополнительно получали 2 дозы кларитромицина (500 мг х 12 час.)
- 39. Все пациенты в исследовании FOCUS 1 дополнительно получали 2 дозы кларитромицина (500 мг х 12 час.)
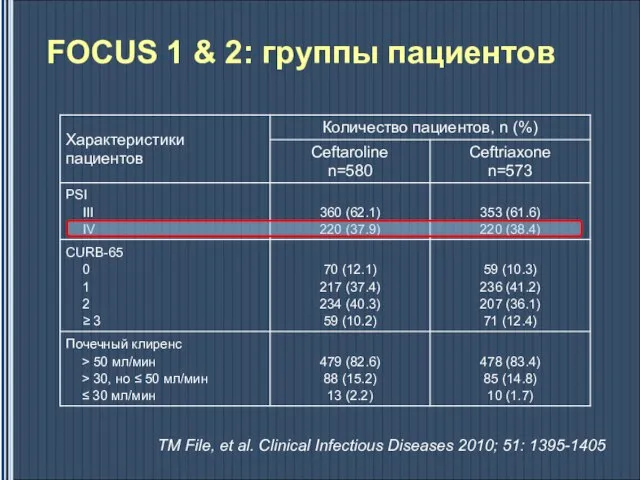
- 40. FOCUS 1 & 2: группы пациентов TM File, et al. Clinical Infectious Diseases 2010; 51: 1395-1405
- 41. FOCUS 1 & 2: микробиология Возбудитель идентифицирован у ~ 41% пациентов S. pneumoniae (42%) 58% (выделение
- 42. FOCUS 1 & 2: ранний клинический ответ на 4-й день терапии (72-96 ч) Eckburg , et
- 43. Макролиды и тяжелая ВП + сепсис MI Restrepo, et al. Eur Resp J 2009; 33: 153-159
- 44. Макролиды и ВАП + сепсис / тяжелый сепсис / септический шок P = 0.020 P =
- 45. % случаев выздороления Дни P = 0.011 50%: 10 дней 50%: 15.5 дней Макролиды и ВАП
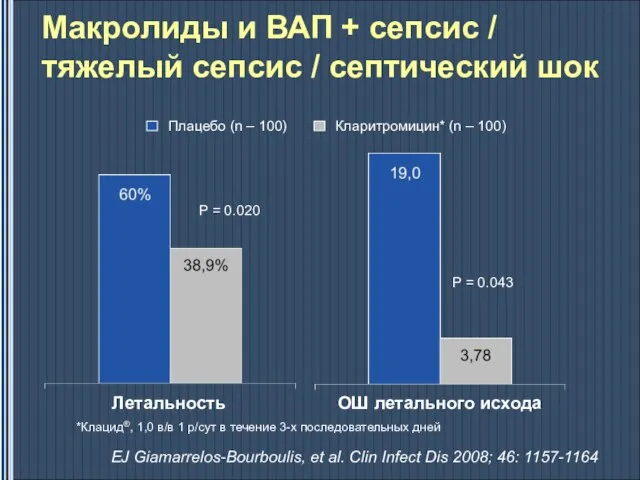
- 46. P = 0.020 P = 0.036 Летальность ОШ летального исхода Макролиды и ВП/НП + септический шок
- 47. % случаев выздоровления Дни P = 0.037 50%: 6 дней 50%: 10 дней Макролиды и ВП/НП
- 48. АМТ больных ВП в ОИТ: макролиды (+) vs. макролиды (-) WI Sligl, et al. Crit Care
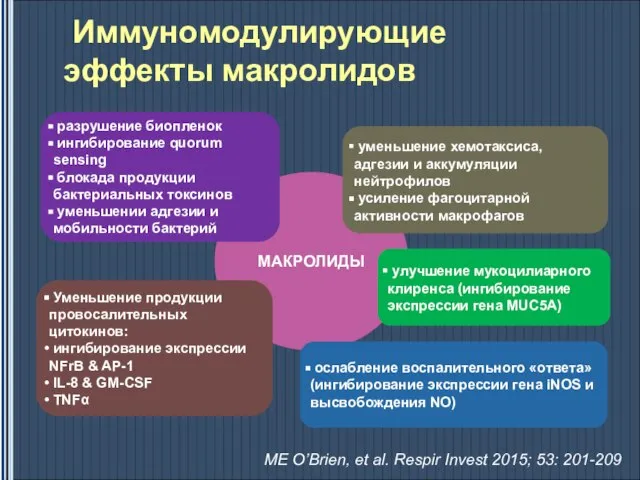
- 49. Иммуномодулирующие эффекты макролидов МАКРОЛИДЫ уменьшение хемотаксиса, адгезии и аккумуляции нейтрофилов усиление фагоцитарной активности макрофагов улучшение мукоцилиарного
- 50. Эртапенем vs. АМП сравнения* в лечении ВП (≥ 65 лет) * - фторхинолоны, цефалоспорины III, амоксициллин/клавуланат,
- 51. Эртапенем vs. цефтриаксон при нетяжелой и тяжелой ВП Клиническая эффективность S Grau, et al. ClinicoEconom Outcom
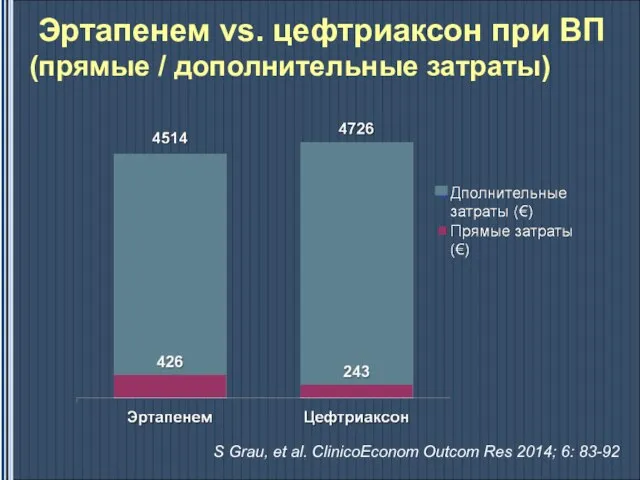
- 52. Эртапенем vs. цефтриаксон при ВП (прямые / дополнительные затраты) S Grau, et al. ClinicoEconom Outcom Res
- 53. Эмпирическая АМТ при тяжелой ВП Рекомендации РРО/МАКМАХ, 2014 (А.Чучалин, А.Синопальников, Р.Козлов и соавт. Пульмонология 2014; 4:
- 54. Эртапенем: место в лечении внебольничной пневмонии Пациенты пожилого возраста (≥ 65 лет), особенно при наличии сопутствующих
- 55. M Woodhead, et al. Clin Microbiol Infect 2011; 17 (Suppl 6): 1-59
- 56. «Инструменты» оптимизации исходов ВП Время до определения SaO2 (пульсоксиметрия) Время до взятия образца артериальной крови (РаО2)
- 57. Правила ведения больных ВП в стационаре (REPIC) (R) Оценка прогноза заболевания (E) Ранняя и адекватная регидротация
- 58. Госпитальная летальность у больных ВП и нетяжелым сепсисом *Guidelines…SEPAR (Arch Bronconeumol 2005; 41: 272-289) **Р n
- 59. Госпитальная летальность у больных ВП и тяжелым сепсисом *Guidelines…SEPAR (Arch Bronconeumol 2005; 41: 272-289) **Р n
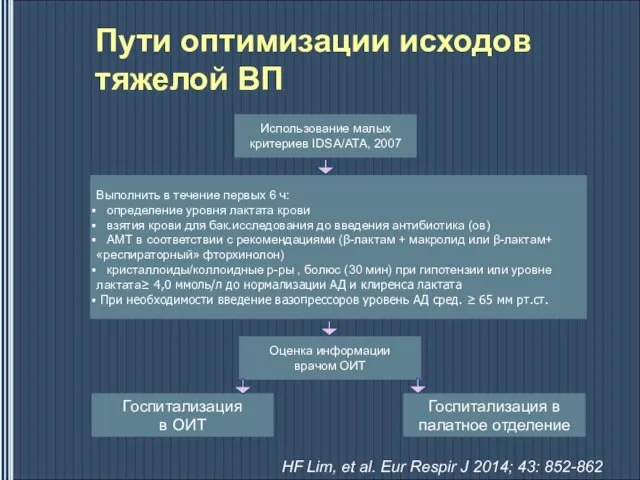
- 60. Пути оптимизации исходов тяжелой ВП Использование малых критериев IDSA/ATA, 2007 Выполнить в течение первых 6 ч:
- 61. Пути оптимизации исходов тяжелой ВП HF Lim, et al. Eur Respir J 2014; 43: 852-862
- 63. Скачать презентацию












































 Биоэтика. Медицинский факультет
Биоэтика. Медицинский факультет Причины снижения слуха у детей и их классификация
Причины снижения слуха у детей и их классификация Сестринская помощь при повреждениях мягких тканей, костей конечностей
Сестринская помощь при повреждениях мягких тканей, костей конечностей Почки - орган-мишень при АГ и СД
Почки - орган-мишень при АГ и СД Основы медицинских знаний для оказания первой помощи в экстремальных ситуациях
Основы медицинских знаний для оказания первой помощи в экстремальных ситуациях Санитарно - эпидемиологический режим. Инфекционная безопасность в ЛПУ
Санитарно - эпидемиологический режим. Инфекционная безопасность в ЛПУ Геномные мутации
Геномные мутации Акушериядағы “жедел іш”. Жедел холецистит және жүктілік
Акушериядағы “жедел іш”. Жедел холецистит және жүктілік Личностный подход в отечественной клинической психологии
Личностный подход в отечественной клинической психологии Анатомо-физиологические особенности строения полости рта в возрастном аспекте
Анатомо-физиологические особенности строения полости рта в возрастном аспекте Дети с ДЦП в инклюзивном образовании
Дети с ДЦП в инклюзивном образовании Инфекция формалары, олардың сипаты. Инфекция көзі, берілу жолдары
Инфекция формалары, олардың сипаты. Инфекция көзі, берілу жолдары Отравление атропином и белладонной у детей
Отравление атропином и белладонной у детей Азбука здорового питания
Азбука здорового питания Recuperación de la Postura y marcha a través de ejercicios y técnicas y manualidades del masaje
Recuperación de la Postura y marcha a través de ejercicios y técnicas y manualidades del masaje Памятки covid-19
Памятки covid-19 Трансплантация лица
Трансплантация лица Вплив наркотиків на статеве дозрівання та здоров’я підлітків
Вплив наркотиків на статеве дозрівання та здоров’я підлітків Дискуссионные вопросы бруксизма
Дискуссионные вопросы бруксизма Организация промышленного производства препарата мелоксикам
Организация промышленного производства препарата мелоксикам Жедел бруцеллез
Жедел бруцеллез Атеросклероз. Гипертоническая болезнь. Ишемическая болезнь сердца
Атеросклероз. Гипертоническая болезнь. Ишемическая болезнь сердца Медицина эпохи феодализма в Западной Европе
Медицина эпохи феодализма в Западной Европе Острые пневмонии, ХНЗЛ, пневмоканиозы. Макропрепараты
Острые пневмонии, ХНЗЛ, пневмоканиозы. Макропрепараты Конфликты среди людей и способы их разрешения
Конфликты среди людей и способы их разрешения Психологическая уравновешенность в критических ситуациях
Психологическая уравновешенность в критических ситуациях Факторы, влияющие на занятия физической культурой
Факторы, влияющие на занятия физической культурой Нежелательные лекарственные реакции
Нежелательные лекарственные реакции