Содержание
- 2. и один или более из следующих признаков: кашель — сухой или со скудной мокротой; одышка, ощущение
- 3. Формы COVID-19 легкая, средняя, тяжелая, крайне тяжелая Клинические варианты ОРВИ легкого течения (80%); пневмония без ДН;
- 4. ЛЕГКОЕ ТЕЧЕНИЕ СРЕДНЕТЯЖЕЛОЕ ТЕЧЕНИЕ ТЯЖЕЛОЕ ТЕЧЕНИЕ КРАЙНЕ ТЯЖЕЛОЕ ТЕЧЕНИЕ Сокращения: КТ – компьютерная томография АД –
- 5. Госпитализация осуществляется с учетом требований, предусмотренных приказом Минздрава России от 19.03.2020 № 198н «О временном порядке
- 7. Жаропонижающие назначают при температуре выше 38,0-38,5 °С. При плохой переносимости лихорадочного синдрома, головных болях, повышении артериального
- 10. * При необходимости профилактические курсы повторяют ** Беременным назначают только рекомбинантный ИФН-α2b Приложение 9 Рекомендованные схемы
- 11. Назначается при наличии убедительных признаков присоединения бактериальной инфекции (повышение прокальцитонина более 0,5 нг/мл, лейкоцитоз > 12×109/л,
- 12. ПАЦИЕНТЫ С ИНТЕРСТИЦИАЛЬНЫМИ, РЕДКИМИ И ГЕНЕТИЧЕСКИ ДЕТЕРМИНИРОВАННЫМИ ЗАБОЛЕВАНИЯМИ ЛЕГКИХ лечение совместно со специалистами по конкретной патологии.
- 13. Особые группы пациентов [2] п. 5.7 ПАЦИЕНТЫ С ТУБЕРКУЛЕЗОМ: вероятно наличие туберкулезной инфекции, в том числе
- 14. Особые группы пациентов [3] п. 5.7 N.B! Необходимо учитывать лекарственное взаимодействие при назначении терапии ПАЦИЕНТЫ С
- 16. Скачать презентацию
и один или более из следующих признаков:
кашель — сухой или
и один или более из следующих признаков:
кашель — сухой или
одышка, ощущение заложенности в грудной клетке;
насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95%;
боль в горле, насморк и другие катаральные симптомы, слабость, головная боль, аносмия, дисгевзия, конъюнктивит, мышечные боли, кожная сыпь, рвота, диарея.
Клинические проявления острой респираторной инфекции:
температура тела выше 37,5 °C
Существует высокий риск формирования эпидемических очагов COVID‑19
в медицинских организациях
в случае нарушения санитарно-противоэпидемического режима
При отсутствии других известных причин, которые объясняют клиническую
картину вне зависимости
от эпидемиологического анамнеза.
COVID-19
(COronaVIrus Disease 2019)
потенциально тяжёлая острая респираторная инфекция, вызываемая вирусом SARS-CoV-2
возвращение из зарубежной поездки за 14 дней до появления симптомов;
тесные контакты за последние 14 дней с лицом, находящимися под наблюдением COVID-19,
который в последующем заболел;
тесные контакты за последние 14 дней с лицом,
у которого лабораторно подтвержден диагноз COVID-19;
наличие профессиональных контактов с подтвержденными или подозрительными случаями COVID-19.
Эпидемиологический анамнез
* см. приложение 1
+
+
Подозрительный
Вероятный (клинически подтвержденный)
Подтвержденный
Определение случая заболевания
COVID-19
Положительный результат лабораторного исследования
на наличие SARS-CoV-2:
1) РНК с применением методов амплификации нуклеиновых кислот (МАНК)
2) антигена c применением иммунохроматографического анализа
1) Клинические проявления
острой респираторной инфекции (ОРИ).
2) Клинические проявления ОРВИ с характерными изменениями в легких* вне зависимости
от однократного лабораторного анализа
на наличие РНК SARS-CoV-2 и эпид. анамнеза.
3) Клинические проявления ОРИ с характерными изменениями в легких* при невозможности
проведения лаб. анализа на наличие РНК SARS-CoV-2.
п. 2
Положительный результат
на антитела класса IgA, IgM
и/или IgG с клинически подтвержденной COVID-19
Формы COVID-19
легкая, средняя, тяжелая,
крайне тяжелая
Клинические варианты
ОРВИ легкого течения (80%);
пневмония без ДН;
ОРДС
Формы COVID-19
легкая, средняя, тяжелая,
крайне тяжелая
Клинические варианты
ОРВИ легкого течения (80%);
пневмония без ДН;
ОРДС
сепсис;
септический шок;
ДВС-синдром, тромбозы, тромбоэмболии.
Инкубационный
период
от 2 до 14 суток
(в среднем 5-7)
повышение температуры тела;
кашель (сухой или с небольшим количеством мокроты);
утомляемость;
одышка*;
ощущение заложенности
в грудной клетке;
миалгия (11%), спутанность сознания (9%), головные боли (8 %), кровохарканье (2-3%), диарея (3%), тошнота, рвота, сердцебиение, боль в горле, насморк, снижение обоняния
и вкуса, признаки конъюнктивита.
Клинические симптомы
> 90%
80%
40%
30%
> 20%
* наиболее тяжелая одышка развивается
к 6-8-му дню от момента заболевания
Сокращения:
ОРВИ – острая респираторная вирусная инфекция
ДН - дыхательная недостаточность
ОДН – острая дыхательная недостаточность
ОРДС – острый респираторный дистресс-синдром
АД – артериальное давление
У пациентов старческого возраста
возможна атипичная картина заболевания
без лихорадки, кашля, одышки.
Симптомы включают делирий, падения, функциональное снижение, конъюнктивит, бред, тахикардию или снижение АД
У 50% инфицированных
заболевание протекает
бессимптомно
Клинические особенности COVID-19
п. 3
ЛЕГКОЕ ТЕЧЕНИЕ
СРЕДНЕТЯЖЕЛОЕ ТЕЧЕНИЕ
ТЯЖЕЛОЕ ТЕЧЕНИЕ
КРАЙНЕ ТЯЖЕЛОЕ ТЕЧЕНИЕ
Сокращения:
КТ – компьютерная томография
АД
ЛЕГКОЕ ТЕЧЕНИЕ
СРЕДНЕТЯЖЕЛОЕ ТЕЧЕНИЕ
ТЯЖЕЛОЕ ТЕЧЕНИЕ
КРАЙНЕ ТЯЖЕЛОЕ ТЕЧЕНИЕ
Сокращения:
КТ – компьютерная томография
АД
ЧДД – частота дыхательных движений
ОРДС - Острый респираторный дистресс-синдром
Классификация COVID-19
по степени тяжести
п. 3
Госпитализация осуществляется с учетом требований, предусмотренных
приказом Минздрава России от 19.03.2020
Госпитализация осуществляется с учетом требований, предусмотренных приказом Минздрава России от 19.03.2020
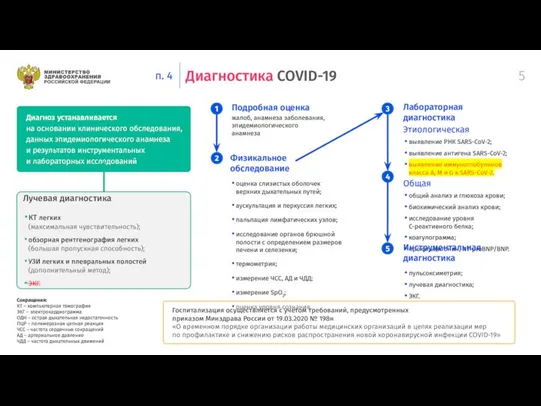
Диагноз устанавливается
на основании клинического обследования,
данных эпидемиологического анамнеза и результатов инструментальных и лабораторных исследований
Подробная оценка
жалоб, анамнеза заболевания,
эпидемиологического
анамнеза
Лабораторная
диагностика
Этиологическая
выявление РНК SARS-CoV-2;
выявление антигена SARS-CoV-2;
выявление иммуноглобулинов
класса А, M и G к SARS-CoV-2.
Общая
общий анализ и глюкоза крови;
биохимический анализ крови;
исследование уровня
С-реактивного белка;
коагулограмма;
прокальцитонин, NT-proBNP/BNP.
Физикальное
обследование
оценка слизистых оболочек
верхних дыхательных путей;
аускультация и перкуссия легких;
пальпация лимфатических узлов;
исследование органов брюшной полости с определением размеров
печени и селезенки;
термометрия;
измерение ЧСС, АД и ЧДД;
измерение SpO2;
оценка уровня сознания.
1
2
3
4
Сокращения:
КТ – компьютерная томография
ЭКГ – электрокардиограмма
ОДН – острая дыхательная недостаточность
ПЦР – полимеразная цепная реакция
ЧСС – частота сердечных сокращений
АД – артериальное давление
ЧДД – частота дыхательных движений
5
Инструментальная диагностика
пульсоксиметрия;
лучевая диагностика;
ЭКГ.
Лучевая диагностика
КТ легких
(максимальная чувствительность);
обзорная рентгенография легких
(большая пропускная способность);
УЗИ легких и плевральных полостей
(дополнительный метод);
ЭКГ.
Диагностика COVID-19
п. 4
Жаропонижающие назначают при температуре
выше 38,0-38,5 °С.
При плохой переносимости лихорадочного
Жаропонижающие назначают при температуре
выше 38,0-38,5 °С.
При плохой переносимости лихорадочного
Наиболее безопасным препаратом является парацетамол.
Патогенетическое
амбулаторно при среднетяжелой форме назначаются прямые пероральные антикоагулянты или НМГ*;
глюкокортикоиды не рекомендуется использовать при легкой и умеренной тяжести COVID-19;
достаточное количество жидкости;
при выраженной интоксикации показаны энтеросорбенты;
мукоактивные препараты с целью улучшения отхождения мокроты;
бронхолитическая ингаляционная терапия бронхообструктивного синдрома.
*При отсутствии абсолютных противопоказаний, дозы препаратов представлены в Приложении 7-1, Приложении 7-2, Приложении7-3 .
Лечение COVID-19
п. 5.1-5.3
Этиотропное
В настоящее время выделяют следующие препараты этиологической направленности:
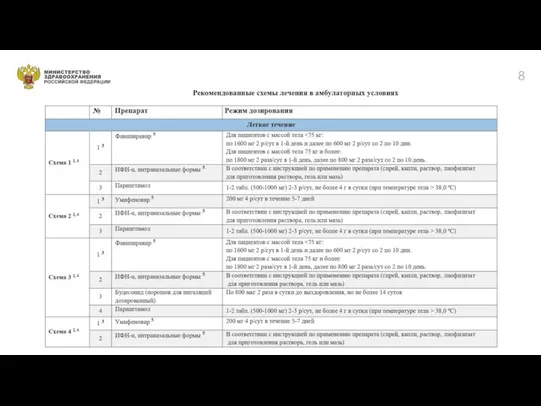
умифеновир 200 мг 4 раза в сутки 5-7 дней;
фавипиравир при весе менее 75 кг - 1600 мг(8табл) 2 раза в день- первый день;
со второго дня- 600мг (3табл) 2 раза в день до 10 дней;
при весе более 75 кг – 1800мг (9табл) 2 раза в день-
первый день;
со второго дня- 800 мг(4табл) 2 раза в день до 10 дней;
интерферона-альфа.
Целесообразно назначение в ранние сроки,
не позднее 7-8 дня от начала болезни.
Симптоматическое
купирование лихорадки;
комплексная терапия
ринита / ринофарингита;
комплексная терапия бронхита.
* При необходимости профилактические курсы повторяют
** Беременным назначают только рекомбинантный ИФН-α2b
Приложение 9
Рекомендованные схемы
* При необходимости профилактические курсы повторяют
** Беременным назначают только рекомбинантный ИФН-α2b
Приложение 9
Рекомендованные схемы
Назначается при наличии убедительных признаков присоединения бактериальной инфекции (повышение прокальцитонина более
Назначается при наличии убедительных признаков присоединения бактериальной инфекции (повышение прокальцитонина более
Примечание: ИЗП – ингибиторозащищенный аминопенициллин
(амоксициллин/ клавулановая кислота, амоксициллин/сульбактам,
ампициллин/сульбактам), РХ – респираторный хинолон, ЦС – цефалоспорин
1 ХОБЛ, СД, ХСН, ХБП, цирроз печени, алкоголизм, наркомания, истощение
2 К факторам риска инфицирования редкими и/или полирезистентными возбудителями относят пребывание
в доме престарелых или других учреждениях длительного ухода, наличие госпитализаций по любому поводу
в течение ≥ 2 суток в предшествующие 90 дней, в/в терапия, наличие сеансов диализа или лечение ран
в домашних условиях в предшествующие 30 дней.
3 В районах с высоким (>25%) уровнем устойчивости S. pneumoniae к макролидам (определяется по эритромицину) следует рассмотреть возможность применения РХ.
Следует отдавать предпочтение наиболее изученным при ВП макролидам с улучшенными фармакокинетическими свойствами (азитромицин, кларитромицин); при известной или предполагаемой микоплазменной этиологии
в районах с высоким (>25%) уровнем устойчивости M.pneumoniae к макролидам следует рассмотреть возможность применения РХ или доксициклина.
4 Цефдиторен
Антибактериальная терапия внебольничной пневмонии
Назначение пробиотиков во время и/или после антибактериальной терапии для профилактики и лечения различных побочных эффектов
имеет убедительную доказательную базу. Эффективность выше при как можно раннем назначении с момента приема первой дозы антибиотика.
Антибактериальная
и антимикотическая терапия
при осложненных формах инфекции
п. 5.4
ПАЦИЕНТЫ С ИНТЕРСТИЦИАЛЬНЫМИ, РЕДКИМИ
И ГЕНЕТИЧЕСКИ ДЕТЕРМИНИРОВАННЫМИ ЗАБОЛЕВАНИЯМИ ЛЕГКИХ
лечение совместно со
ПАЦИЕНТЫ С ИНТЕРСТИЦИАЛЬНЫМИ, РЕДКИМИ
И ГЕНЕТИЧЕСКИ ДЕТЕРМИНИРОВАННЫМИ ЗАБОЛЕВАНИЯМИ ЛЕГКИХ
лечение совместно со
ПАЦИЕНТЫ С ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ
при COVID-19 обнаруживается неспецифическое повышение уровня тропонина, необходимо более тщательное
обследование для уточнения диагноза;
тактика ведения пациентов с ОКС
не должна отличаться от стандартно принятой.
ПАЦИЕНТЫ С ГИПЕРЛИПИДЕМИЕЙ
прием статинов не прекращается.
Если пациент не принимал статины, то рекомендовано
назначение при лёгком и среднетяжелом течении.
ПАЦИЕНТЫ С АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИЕЙ
данных о неблагоприятных эффектах
и АПФ на течение COVID-19 нет.
ПАЦИЕНТЫ С САХАРНЫМ ДИАБЕТОМ
в группе высокого риска присоединения
бактериальной инфекции, развития
гиперкоагуляционного синдрома;
комбинированная терапия глюкокортикоидами
повышает уровень гликемии;
характерно более быстрое развитие ОРДС.
При среднетяжелом течении COVID-19 и гликемии >15,0 ммоль/л / появлении кетонов в моче / ↑ содержания лактата крови
необходимо отменить прием метформина, арГПП-1, иНГЛТ-2,
препаратов сульфонилмочевины.
N.B! Необходимо учитывать лекарственное взаимодействие при назначении терапии
Особые группы пациентов
п. 5.7
ПАЦИЕНТЫ С ИММУНОВОСПАЛИТЕЛЬНЫМИ
РЕВМАТИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ
рекомендуется иммунизация пневмококковой вакциной;
в случае инфицирование SARS-CoV-2 прервать лечение
стандартными базисными противовоспалительными
препаратами;
рекомендуется продолжить прием 4-аминохинолиновых
препаратов и сульфасалазина, максимально снизить дозировку ГК.
Особые группы пациентов [2]
п. 5.7
ПАЦИЕНТЫ С ТУБЕРКУЛЕЗОМ:
вероятно наличие туберкулезной инфекции,
Особые группы пациентов [2]
п. 5.7
ПАЦИЕНТЫ С ТУБЕРКУЛЕЗОМ:
вероятно наличие туберкулезной инфекции,
учитывая высокую вероятность развития лимфопении у пациентов с COVID-19, целесообразно проводить тестирование методом ELISPOT.
ПАЦИЕНТЫ С БРОНХИАЛЬНОЙ АСТМОЙ:
базисная терапия в том же объеме, что и до заболевания;
небулайзерная терапия лишь по жизненным показаниям;
биологическая терапия продолжается при необходимости.
ПАЦИЕНТЫ С ХОБЛ:
базисная терапия бронхолитиками длительного действия продолжается или назначается, если не была назначена ранее;
ингаляционные ГК должны использоваться в виде дозированных аэрозолей или порошков;
небулайзерная терапия лишь по жизненным показаниям
системные ГК должны применяться по правилам
лечения обострения ХОБЛ.
БОЛЬНЫЕ ИММУНОВОСПАЛИТЕЛЬНЫМИ
РЕВМАТИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ:
госпитализация в стационар только по ургентным показаниям с предоставлением лабораторных данных об отсутствия инфицирования COVID-19;
в случае инфицирование SARS-CoV-2 временно прервать
лечение стандартными базисными противовоспалительными препаратами (БПВП);
продолжить прием 4-аминохинолиновых препаратов
(или назначить их при отсутствии противопоказаний)
и сульфасалазина;
возможно применение НПВП в низких дозах
(ибупрофен, кетопрофен) и парацетамола в качестве жаропонижающих препаратов;
не рекомендуется прерывание лечения ГК,
но следует по возможности максимально снизить дозу препарата;
прервать «плановую» терапию циклофосфамидом
и анти-В-клеточными препаратами и не следует инициировать терапию стандартными БПВП, ГИБП и таргетными БПВП при отсутствии абсолютных показаний;
рекомендуется иммунизация вакциной
против пневмококковой инфекции.
N.B! Необходимо учитывать лекарственное взаимодействие при назначении терапии
Особые группы пациентов [3]
п. 5.7
N.B! Необходимо учитывать лекарственное взаимодействие при
Особые группы пациентов [3]
п. 5.7
N.B! Необходимо учитывать лекарственное взаимодействие при
ПАЦИЕНТЫ С ОНКОЛОГИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ
целесообразно минимизировать сроки пребывания в стационаре
избегать назначения противоопухолевых препаратов с пульмональной токсичностью
рассмотреть возможность временного прерывания / перевода на менее токсичное противоопухолевое лекарственное лечение
госпитализация по тем же показаниям,
что у пациентов без онкологических заболеваний
при лабораторном подтверждении
и/или характерной клинической
и рентгенологической картине COVID-19:
- прервать противоопухолевое лекарственное лечение
- В отдельных случаях (по жизненным показаниям) возможно проведение химиотерапии
с крайней осторожностью подходить
к назначению колониестимулирующих факторов
(могут потенциировать «цитокиновый шторм»)
необходим более тщательный мониторинг состояния пациентов
ПАЦИЕНТЫ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК
нуждаются в постоянном и обязательном
контроле за волемическим статусом
необходимо более раннее начало
заместительной почечной терапии (СКФ менее 25 мл/мин)
пациенты на перитонеальном диализе,
со среднетяжелым течением COVID-19,
и нуждающиеся в прон-позиции,
временно переводятся на гемодиализ.
пациенты с терминальной стадией ХПН находятся
в группе высокого риска присоединения бактериальной инфекции, рецидива и декомпенсации основного заболевания
При назначении терапии ГКС следует ожидать повышения гликемии, усиления артериальной гипертензии, гиперволемии.
характерно более быстрое развитием ОРДС
высокие риски развития гиперкоагуляционного синдрома
пациенты-реципиенты трансплантированных органов нуждаются в отмене цитостатической терапии в дебюте заболевания с увеличением дозы ГКС и уменьшением дозы ингибиторов кальцийневрина.
необходима коррекция гипокальциемии у пациентов
с терминальной стадией ХПН, получающих лечение программным диализом









![Особые группы пациентов [2] п. 5.7 ПАЦИЕНТЫ С ТУБЕРКУЛЕЗОМ: вероятно наличие](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/762035/slide-12.jpg)
![Особые группы пациентов [3] п. 5.7 N.B! Необходимо учитывать лекарственное взаимодействие](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/762035/slide-13.jpg)
 Психопатология. Ощущение
Психопатология. Ощущение Клиникалық диагнозды негiздеу
Клиникалық диагнозды негiздеу Питание женщины во время беременности
Питание женщины во время беременности Ощущения
Ощущения Практика графологического исследования
Практика графологического исследования Заболевания глотки. Абсцессы глотки
Заболевания глотки. Абсцессы глотки Система ЭКМО при кардиогенном шоке
Система ЭКМО при кардиогенном шоке Инфузионная терапия и паллиативная медицина
Инфузионная терапия и паллиативная медицина Полиграф. Основная схема проведения полиграфной проверки
Полиграф. Основная схема проведения полиграфной проверки Клинические состояния при политравме
Клинические состояния при политравме Клиническая физиология и инструментальная диагностика заболеваний мочевыделительной системы
Клиническая физиология и инструментальная диагностика заболеваний мочевыделительной системы Кейс стади әдісі
Кейс стади әдісі Синдром Дауна
Синдром Дауна Эпилепсия. Первая помощь во время приступов эпилепсии
Эпилепсия. Первая помощь во время приступов эпилепсии Синдром слабости синусового узла. Синусовая брадикардия
Синдром слабости синусового узла. Синусовая брадикардия Фармацевтикалық өндіріс әсеріне қарсы тұру
Фармацевтикалық өндіріс әсеріне қарсы тұру Духовнонравственное воспитание. Способы регуляции отношений между людьми
Духовнонравственное воспитание. Способы регуляции отношений между людьми Диагностика нарушений осанки
Диагностика нарушений осанки Никотинге тәуелділік. Ұшатын иісі бар заттарға тәуелділік. Салыстырмалы жасқа байланысты ерекшеліктері
Никотинге тәуелділік. Ұшатын иісі бар заттарға тәуелділік. Салыстырмалы жасқа байланысты ерекшеліктері Подготовка к публичному выступлению
Подготовка к публичному выступлению Гигиенические требования к детской одежде и обуви
Гигиенические требования к детской одежде и обуви Паротитная инфекция. Тест
Паротитная инфекция. Тест Лептоспироз. Фазы и формы
Лептоспироз. Фазы и формы Патология тромбоцитарного звена гемостаза. Коагулопатии
Патология тромбоцитарного звена гемостаза. Коагулопатии Санитарно-гигиенические требования к работе пищеблока дошкольных образовательных организациях. Личная гигиена персонала
Санитарно-гигиенические требования к работе пищеблока дошкольных образовательных организациях. Личная гигиена персонала Регуляторы функции Френкеля
Регуляторы функции Френкеля Злокачественные опухоли женских половых органов
Злокачественные опухоли женских половых органов Комплексная оценка состояния здоровья детей. Лекция №1
Комплексная оценка состояния здоровья детей. Лекция №1