Содержание
- 2. Blood obtained in 1959 from an adult Bantu man living in what is now the Democratic
- 3. РОССИЯ 1987 г. – первый больной 1995 г. – 01.08. – ФЗ-38 "О предотвращении распространения в
- 4. www.aidsknowledgehub.org Основополагающий документ по профилактике СПИДа на территории России - Федеральный закон «О предупреждении распространения в
- 6. ОПРЕДЕЛЕНИЕ ВИЧ-инфекция – заболевание с длительным хроническим прогрессирующим течением, протекающее со множеством сопутствующих и оппортунистических заболеваний
- 7. ВИЧ-ИНФЕКЦИЯ – МЕДЛЕННАЯ ВИРУСНАЯ ИНФЕКЦИЯ 1. Длительный скрытый период болезни 2. Медленно-прогрессирующее нарастание симптомов 3.Преимущественное поражение
- 8. ФАКТОРЫ, ВЛИЯЮЩИЕ НА ПРОГРЕССИРОВАНИЕ Возраст- скорость прогрессирования увеличивается с возрастом Быстрое прогрессирование у детей, заразившихся внутриутробно
- 9. ЗАДАЧА ВРАЧА Определение состояния инфицирования ВИЧ (установление факта инфицирования ВИЧ) Эпидемиологические данные Клинические данные Лабораторные данные
- 10. ЭПИДЕМИОЛОГИЯ Источник инфекции: заражённый человек на любой стадии заболевания. Пути передачи: половой, вертикальный, искусственный (парентеральный) Опасные
- 11. ЭПИДЕМИОЛОГИЯ ВИЧ-ИНФЕКЦИИ Вероятность передачи ВИЧ-инфекции различными путями неодинакова и в целом оценивается как достаточно низкая для
- 12. ФАКТОРЫ ПЕРЕДАЧИ Кровь, сперма, вагинальный секрет и грудное молоко (высокая концентрация вируса). Слюна: инфицирующая доза ВИЧ
- 13. Грудное молоко – концентрация вируса значительно ниже, чем в сперме или крови, но высока частота кормления.
- 14. ЭПИДЕМИОЛОГИЯ ВИЧ-ИНФЕКЦИИ Вероятность заражения ВИЧ-инфекцией зависит от вирусной нагрузки. Снижение вирусной нагрузки на 1 log10 уменьшает
- 15. РАБОТНИКИ КОММЕРЧЕСКОГО СЕКСА (РКС) – ЛИЦА С ПОНИЖЕННОЙ СОЦИАЛЬНОЙ ОТВЕТСТВЕННОСТЬЮ В Санкт-Петербурге свыше 80% работников секс-бизнеса
- 16. БОЛЬНЫЕ ИНФЕКЦИЯМИ, ПЕРЕДАЮЩИМИСЯ ПОЛОВЫМ ПУТЕМ (ИППП) Вероятность половой передачи ВИЧ среди лиц, страдающих венерическими болезнями, увеличивается
- 17. МЕДИЦИНСКИЕ РАБОТНИКИ Только у 2 из 300 выявленных ВИЧ-инфицированных мед. работников) официально признана связь инфицирования с
- 18. ЭПИДЕМИОЛОГИЯ В 2016 году увеличилась роль полового пути передачи ВИЧ-инфекции 48,7 % – при гетеросексуальных контактах
- 19. РЕЗЮМЕ Эпидемия ВИЧ-инфекции в РФ продолжается, растет число больных на стадии СПИДа. Заболевание вышло за пределы
- 20. ЗАДАЧА ВРАЧА Определение состояния инфицирования ВИЧ (установление факта инфицирования ВИЧ) Эпидемиологические данные Клинические данные Лабораторные данные
- 21. КЛАССИФИКАЦИЯ Клиника ВИЧ-инфекции, представленная в классификациях отражает стадийность течения болезни и динамику ее развития Российская классификация
- 22. В.И. ПОКРОВСКИЙ (2006)
- 23. СТАДИИ ВИЧ-ИНФЕКЦИИ 1.Стадия инкубации Если при развитии острой ВИЧ-инфекции клиника отсутствует, инкубационный период исчисляют от времени
- 24. ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ Инкубационный период- 2-3 недели чаще, может до 3-6 месяцев, редко дольше Инкубационный период при
- 25. СТАДИИ ВИЧ-ИНФЕКЦИИ 2.Стадия первичных проявлений 2а – бессимптомная 2б-острая ВИЧ- инфекция без вторичных заболеваний - различные
- 26. СТАДИЯ ПЕРВИЧНЫХ ПРОЯВЛЕНИЙ – 2А-В синонимы – острая ВИЧ-инфекция, синдром острой сероконверсии, начальная стадия, острый ретровирусный
- 27. ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ Острая ВИЧ- инфекции - в 40-90 % случаев сопровождается преходящими симптомами, которые сопровождаются высокой
- 28. ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ Острая ВИЧ-инфекция - от 5 до 44 дней У 50% -1-2 недели 50-90% -клинические
- 29. ОСТРАЯ ВИЧ-ИНФЕКЦИЯ Почти всегда наблюдается лихорадка, которая сохраняется в течение приблизительно 5-8 дней В типичных случаях
- 30. ОСТРАЯ ВИЧ-ИНФЕКЦИЯ Для ВИЧ-инфекции в отличие от инфекционного мононуклеоза более характерно- острое начало, слабо выраженное поражение
- 31. КЛИНИЧЕСКИЕ СИМПТОМЫ ОСТРОЙ ВИЧ-ИНФЕКЦИИ [ANN INTERN MED 2002; 137:381] Лихорадка – 96% Лимфаденопатия – 74% Фарингит
- 32. ОСТРАЯ ВИЧ-ИНФЕКЦИЯ Максимальную прогностическую ценность для установления диагноза острой ВИЧ-1-инфекции имеют симптомы - лихорадка и кожная
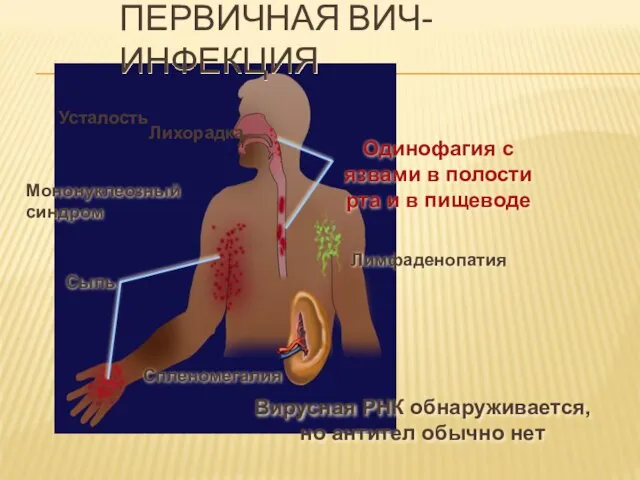
- 33. ПЕРВИЧНАЯ ВИЧ-ИНФЕКЦИЯ Мононуклеозный синдром Одинофагия с язвами в полости рта и в пищеводе Вирусная РНК обнаруживается,
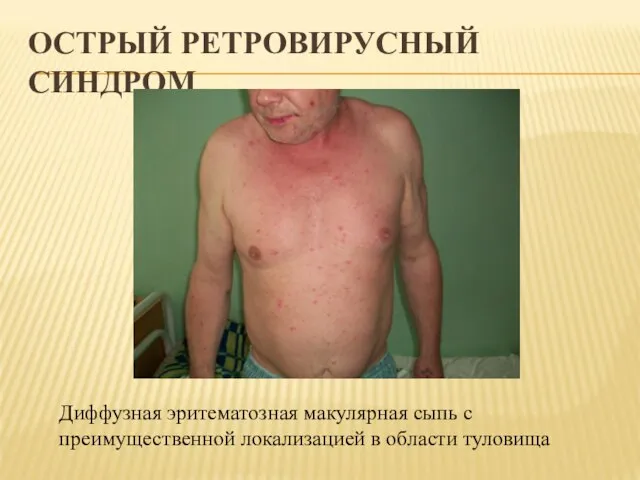
- 34. ОСТРЫЙ РЕТРОВИРУСНЫЙ СИНДРОМ Диффузная эритематозная макулярная сыпь с преимущественной локализацией в области туловища
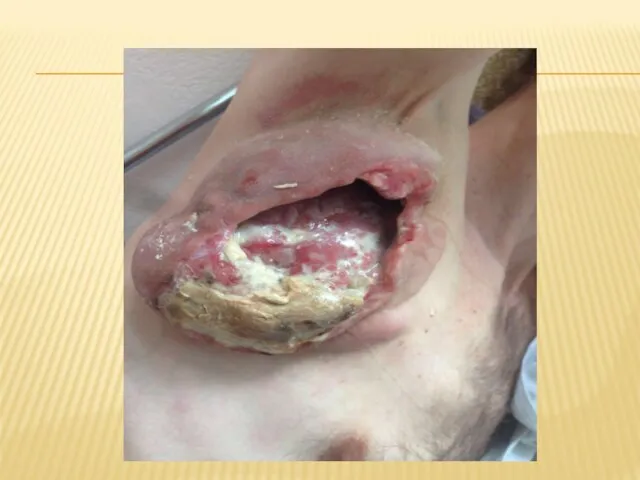
- 35. СТАДИЯ 2В (ПЕРВИЧНОЕ ЗАРАЖЕНИЕ + ВЫРАЖЕННЫЙ ИММУНОДЕФИЦИТ = СУПЕРИНФЕКЦИИ) Клинику острого ретровирусного синдрома могут дополнять суперинфекции,
- 36. СТАДИЯ 2В (ПЕРВИЧНОЕ ЗАРАЖЕНИЕ + ВЫРАЖЕННЫЙ ИММУНОДЕФИЦИТ = СУПЕРИНФЕКЦИИ) Острая ВИЧ-инфекция обычно продолжается 7-10 дней, очень
- 37. СТАДИИ ВИЧ-ИНФЕКЦИИ 3.Субклиническая стадия (латентная) - медленное прогрессирование иммунодефицита Репликация вируса уменьшается Длительность может варьировать от
- 38. СУБКЛИНИЧЕСКАЯ СТАДИЯ (СТАДИЯ 3) Характеризуется: медленной прогрессией иммунодефицита, с постепенным снижением уровня СD4+-лимфоцитов (в среднем на
- 39. ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ Фаза хронической ВИЧ – инфекции – латентная фаза Типичным клиническим проявлением ВИЧ-инфекции в этой
- 40. ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ Чаще увеличиваются – заднешейные, надключичные. Могут быть увеличены локтевые Тенденция к асимметричному расположению лимфатических
- 41. ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ Особенно характерным признаком ВИЧ-инфекции является персистирующая генерализованная лимфаденопатия (ПГЛ) ПГЛ - увеличение не менее
- 42. ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ Продолжительность этой стадии связана с сохранением количества СD4-лимфоцитов более 0,5 × 10 9 /л
- 43. СВЯЗЬ СНИЖЕНИЯ В КРОВИ УРОВНЯ CD4 ЛИМФОЦИТОВ С ПОЯВЛЕНИЕМ ОИ CD4 кл 1000 500 200 100
- 44. СТАДИИ ВИЧ-ИНФЕКЦИИ 4. Стадия вторичных заболеваний 4А. Развивается через 6-7 лет с момента заражения Потеря массы
- 45. СТАДИИ ВИЧ-ИНФЕКЦИИ 4Б. Развивается через 7 -10 лет с момента заражения Потеря массы тела более 10%;
- 46. СТАДИИ ВИЧ-ИНФЕКЦИИ 4в. Развивается в среднем через 10 -12 лет Характеризуется развитием тяжелых, угрожающих жизни вторичных
- 47. СТАДИИ ВИЧ-ИНФЕКЦИИ Спонтанно или вследствие проводимого лечения клинические проявления вторичных заболеваний могут исчезать Фаза прогрессирования на
- 48. СТАДИИ ВИЧ-ИНФЕКЦИИ Стадия 5. Терминальная стадия Имеющиеся вторичные заболевания приобретают необратимый характер, несмотря на адекватно проводимое
- 49. КЛИНИЧЕСКИЕ КРИТЕРИИ ДИАГНОСТИКИ (ПРОТОКОЛЫ ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ И ЛЕЧЕНИЯ БОЛЬНЫХ ВИЧ-ИНФЕКЦИЕЙ) О наличии ВИЧ-инфекции может свидетельствовать и
- 50. ВТОРИЧНЫЕ ЗАБОЛЕВАНИЯ В настоящее время ведущими вторичными заболеваниями в РФ являются туберкулез, ЦМВИ, церебральный токсоплазмоз, пневмоцистная
- 51. ПОКАЗАНИЯ К ОБСЛЕДОВАНИЮ НА ВИЧ-ИНФЕКЦИЮ Синдромы и симптомы неустановленного генеза: - увеличенные лимфатические узлы 2-х и
- 52. ПОКАЗАНИЯ К ОБСЛЕДОВАНИЮ НА ВИЧ-ИНФЕКЦИЮ (2) - гнойно-бактериальные и паразитарные заболевания с затяжным и/или рецидивирующим течением,
- 53. ПОКАЗАНИЯ К ОБСЛЕДОВАНИЮ НА ВИЧ-ИНФЕКЦИЮ (3) сифилис, гонорея и другие ИППП чесотка (при постановке диагноза и
- 54. ЭПИДЕМИОЛОГИЧЕСКИЕ ПОКАЗАНИЯ К ОБСЛЕДОВАНИЮ НА ВИЧ-ИНФЕКЦИЮ 1. Наркомания (с внутривенным введением наркотиков) 2. Половые контакты с
- 55. УСТАНОВЛЕНИЕ ФАКТА ИНФИЦИРОВАНИЯ ВИЧ Эпидемиологические данные Клинические данные Лабораторные данные
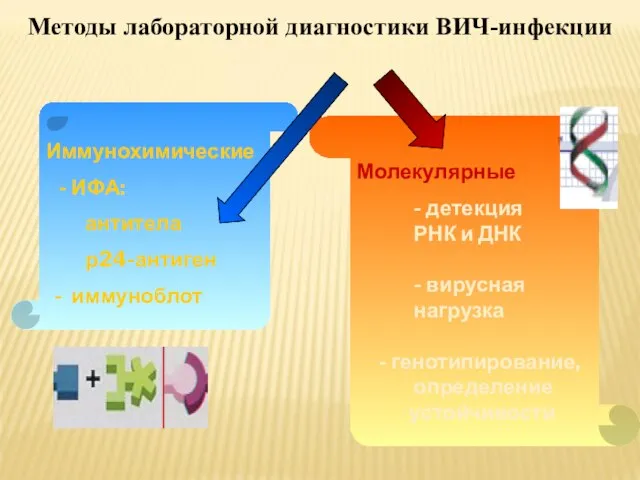
- 56. Иммунохимические - ИФА: антитела р24-антиген - иммуноблот Методы лабораторной диагностики ВИЧ-инфекции Молекулярные - детекция РНК и
- 57. ДИАГНОСТИКА Лабораторная диагностика ВИЧ-инфекции основана на выявлении антител к ВИЧ и вирусных антигенов, а также, в
- 58. ДИАГНОСТИКА: СРОКИ ПОЯВЛЕНИЯ АНТИТЕЛ 90-95% в течение 3-х месяцев после инфицирования 5-9% через 6 месяцев 0,5-1%
- 59. ДИАГНОСТИКА Стандартный метод - одновременное определение антител к ВИЧ 1, 2 и антигена р25/24 ВИЧ с
- 60. ДИАГНОСТИКА Диагностический алгоритм тестирования на наличие антител к ВИЧ состоит из двух этапов - скрининга и
- 61. ДИАГНОСТИКА При получении отрицательного и сомнительного результата в иммунном или линейном блоте рекомендуется исследовать биологический образец
- 62. ДИАГНОСТИКА При получении отрицательного или неопределенного результата в подтверждающем тесте и выявлении антигена р 25/24 или
- 63. ДИАГНОСТИКА Если получены отрицательные результаты при определении ДНК/РНК ВИЧ, то проводятся повторные исследования на антитела/антигены к
- 64. ДИАГНОСТИКА В особых случаях (у лиц, находящихся в инкубационном периоде), когда диагноз ВИЧ-инфекции поставлен на основании
- 65. ДИАГНОСТИКА При получении положительных результатов в 2-х тест-системах на этапе подтверждения результатов скрининга и отрицательных результатов
- 66. МОЛЕКУЛЯРНО-ГЕНЕТИЧЕСКИЕ ТЕСТЫ Выявление провирусной ДНК - Является методом ранней диагностики ВИЧ-инфекции Позволяет определять наличие вируса даже
- 67. ЛЕКАРСТВЕННАЯ ТЕРАПИЯ ВИЧ-ИНФЕКЦИИ Лекарственная терапия ВИЧ-инфекции включает в себя базисную терапию (которая определяется стадией заболевания и
- 68. АРВТ Основной целью АРВТ является увеличение продолжительности и сохранение качества жизни пациентов Основной задачей АРВТ, позволяющей
- 69. ПРИНЦИПЫ АРВТ Добровольность –выраженная информированным согласием Своевременность - более раннее начало АРВТ при появлении показаний к
- 70. ОПТИМАЛЬНОЕ ВРЕМЯ НАЧАЛА ВАРТ Зависит Состояние пациента Рассмотрения баланса пользы и риска токсичности Потенциального появления резистентности
- 71. ПОКАЗАНИЯ ДЛЯ НАЧАЛА АРВТ У ВЗРОСЛЫХ И ПОДРОСТКОВ Показания для начала АРВТ основываются на: • наличии
- 72. ПОКАЗАНИЯ КЛИНИЧЕСКИЕ И ИММУНОЛОГИЧЕСКИЕ К АРВТ (ФНМЦ СПИД) 2014 стадия заболевания 2В, 4 и 5 (пациентам
- 73. ПОКАЗАНИЯ КЛИНИЧЕСКИЕ И ИММУНОЛОГИЧЕСКИЕ К АРВТ (ФНМЦ СПИД) 2014Г следующим категориям пациентов независимо от стадии заболевания,
- 74. ПОКАЗАНИЯ КЛИНИЧЕСКИЕ И ИММУНОЛОГИЧЕСКИЕ К АРВТ (ФНМЦ СПИД) 2014Г Если у пациента с количеством CD4+ лимфоцитов
- 75. ПОКАЗАНИЯ ЭПИДЕМИОЛОГИЧЕСКИЕ К АРВТ (ФНМЦ СПИД) 2014Г • инфицированному партнеру, имеющему постоянного ВИЧ- негативного партнера, при
- 76. ОБЗОР АНТИРЕТРОВИРУСНЫХ ПРЕПАРАТОВ ВАРТ - одновременное сочетание трех или, реже, четырех препаратов, пути воздействия которых направлены
- 77. ОПРЕДЕЛЕНИЕ И ПРИНЦИПЫ ПОСТКОНТАКТНОЙ ПРОФИЛАКТИКИ ЗАРАЖЕНИЯ ВИЧ-ИНФЕКЦИЕЙ Постконтактная профилактика заражения ВИЧ-инфекцией – это медицинское вмешательство, направленное
- 78. Работа в ЛПУ осуществляется на основании Санитарно-эпидемиологических правил СП 3.1.5.2826:10 «Профилактика ВИЧ-инфекции» В 2016 году были
- 79. ДЕЙСТВИЯ МЕДИЦИНСКОГО РАБОТНИКА ПРИ АВАРИЙНОЙ СИТУАЦИИ: в случае порезов и уколов немедленно снять перчатки, вымыть руки
- 80. ДЕЙСТВИЯ МЕДИЦИНСКОГО РАБОТНИКА ПРИ АВАРИЙНОЙ СИТУАЦИИ: при попадании крови и других биологических жидкостей пациента на халат,
- 81. После контакта: 24-48час.: миграция инфицированных клеток в лимфатические узлы ≥ 5 дней: вирус обнаруживается в крови
- 82. ХИМИОПРОФИЛАКТИКА В течение от 1 ч – 8 часов, после 72 часов бессмысленно Стандартная схема постконтактной
- 83. ПОСТКОНТАКТНАЯ ПРОФИЛАКТИКА Обследования на антитела в день аварийной ситуации через 3 месяца через 6 месяцев через
- 84. ПОСТКОНТАКТНАЯ ПРОФИЛАКТИКА Запас антиретровирусных препаратов должен храниться в любом ЛПО по выбору органов управления здравоохранением субъектов
- 85. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ЕВРОПЕЙСКОГО КЛИНИЧЕСКОГО ОБЩЕСТВА СПИДА (EACS) 2015 ГОДА Постконтактная профилактика (ПКП/PEP) теперь не рекомендуется, если
- 86. ПРОФИЛАКТИКА ПОСЛЕ ПОЛОВОГО КОНТАКТА Риск заражения при половом контакте: 0,1–3,0% для пассивного партнера при анальном сношении,
- 87. ВАКЦИНАЦИЯ ВИЧ ИНФИЦИРОВАННЫХ Убитые (или инактивированные), рекомбинантные вакцины безопасны для людей с иммуносупрессией При снижении CD4-лимфоцитов
- 89. Скачать презентацию




























![КЛИНИЧЕСКИЕ СИМПТОМЫ ОСТРОЙ ВИЧ-ИНФЕКЦИИ [ANN INTERN MED 2002; 137:381] Лихорадка –](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/512324/slide-30.jpg)





















































 Типы шизофрении
Типы шизофрении Дофаминергиялық синапстан қозудың берілуіне әсер ететін заттар
Дофаминергиялық синапстан қозудың берілуіне әсер ететін заттар Deystvia_sotrudnikov_meditsinskoy_organizatsii_pri_zanose_kholery (1)
Deystvia_sotrudnikov_meditsinskoy_organizatsii_pri_zanose_kholery (1) Кандидоз
Кандидоз Peculiarities of organization of medicaal aid rendering to the damaged population in case of emergency situations. Lecture №4
Peculiarities of organization of medicaal aid rendering to the damaged population in case of emergency situations. Lecture №4 Планирование семьи
Планирование семьи Лечение угрожающего самопроизвольного выкидыша у беременных с инфекционными болезнями
Лечение угрожающего самопроизвольного выкидыша у беременных с инфекционными болезнями Автономная некоммерческая профессиональная образовательная организация Академия технологии и управления
Автономная некоммерческая профессиональная образовательная организация Академия технологии и управления Инсульт. Этиология, патогенез, клиника, лечение
Инсульт. Этиология, патогенез, клиника, лечение Заболевания передающиеся половым путем (ЗППП)
Заболевания передающиеся половым путем (ЗППП) Доброкачественные опухоли опорно-двигательного аппарата
Доброкачественные опухоли опорно-двигательного аппарата Уақытша және тұрақты тістердегі жегінің этиологиясы және патогенез, клиникасы, диагностика және емдеу принципі
Уақытша және тұрақты тістердегі жегінің этиологиясы және патогенез, клиникасы, диагностика және емдеу принципі Лаборатория социально-психологических исследований и разработок ВУЗа
Лаборатория социально-психологических исследований и разработок ВУЗа Этапы подготовки пациента к анестезиологическому обеспечению. Методы и способы обследования сердечно-сосудистой системы
Этапы подготовки пациента к анестезиологическому обеспечению. Методы и способы обследования сердечно-сосудистой системы Соотношение врожденного и приобретенного в поведении
Соотношение врожденного и приобретенного в поведении Асептика. История развития хирургии
Асептика. История развития хирургии Нарушение письменной речи
Нарушение письменной речи Инсульттың рентгенанатомиясы
Инсульттың рентгенанатомиясы Болезни перинатального периода
Болезни перинатального периода ЖИТС. Механизм. Диагностика және емі. Қорытынды
ЖИТС. Механизм. Диагностика және емі. Қорытынды Острый рабдомиолиз. Необычные и стертые варианты злокачественной гипертермии
Острый рабдомиолиз. Необычные и стертые варианты злокачественной гипертермии Неинвазивная оценка ВЧД в нейрореанимации
Неинвазивная оценка ВЧД в нейрореанимации Борьба со стрессом
Борьба со стрессом LEKTsIYa__6
LEKTsIYa__6 Микрофлора влагалища
Микрофлора влагалища Сучасні аспекти лікування нейрореанімаційних хворих
Сучасні аспекти лікування нейрореанімаційних хворих Маска - твоя безопасность
Маска - твоя безопасность Пропедевтика внутренних болезней. Ревматизм. Хроническая ревматическая болезнь сердца
Пропедевтика внутренних болезней. Ревматизм. Хроническая ревматическая болезнь сердца