Содержание
- 2. Повреждения коленного сустава относятся к группе наиболее часто встречающейся патологии органов движения человека. Их доля составляет
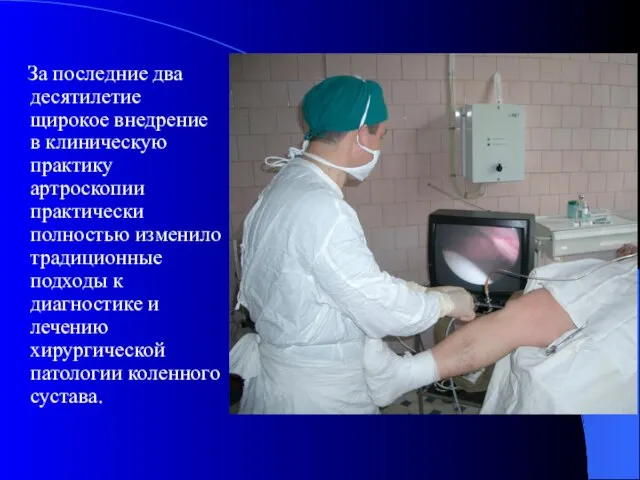
- 3. За последние два десятилетие щирокое внедрение в клиническую практику артроскопии практически полностью изменило традиционные подходы к
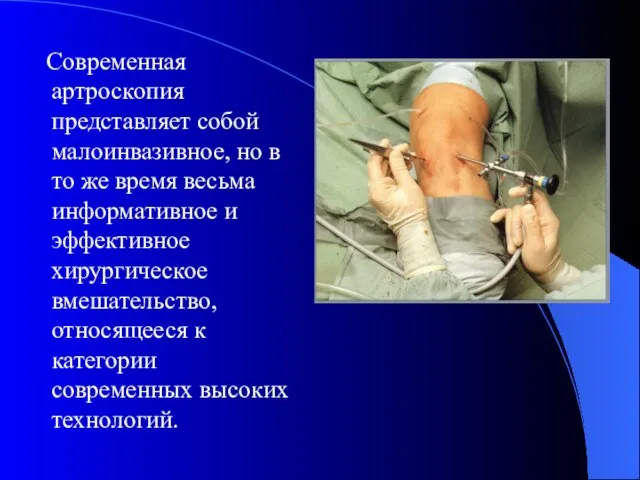
- 4. Современная артроскопия представляет собой малоинвазивное, но в то же время весьма информативное и эффективное хирургическое вмешательство,
- 5. Использование в артроскопии видиокамеры позволило расширить возможности хирургических эндоскопических вмешательств.
- 6. Причисление арт- роскипии к категории высоких технологий указывает не только на ее высокую эффективность, но и
- 7. Артроскопия в Военно-Медицинской академии. В клинике Военной травматологии и ортопедии с 1990 года выполнено 2350 эндоскопий
- 8. Артроскопия коленного сустава в клинике Военной травматологии и ортопедии. 83,3% всех артроскопий выполнено по поводу: -повреждений
- 9. Артроскопия коленного сустава в клинике ВТО у военнослужащих. В 31,7% артроскопия была выполнена у военнослужащих, средний
- 10. Артоскопия в госпиталях МО РФ. От 5 до 15% больных травматологиче-ских отделений окружных военных госпиталей имеют
- 11. Перспективы артроскопии в госпиталях МО РФ. Основой совершенствования травматологической помощи военнослужащим с патологией коленного сустава является
- 12. Хирургическая тактика при лечении больных с патологией коленного сустава в госпиталях МО РФ. I-й этап –
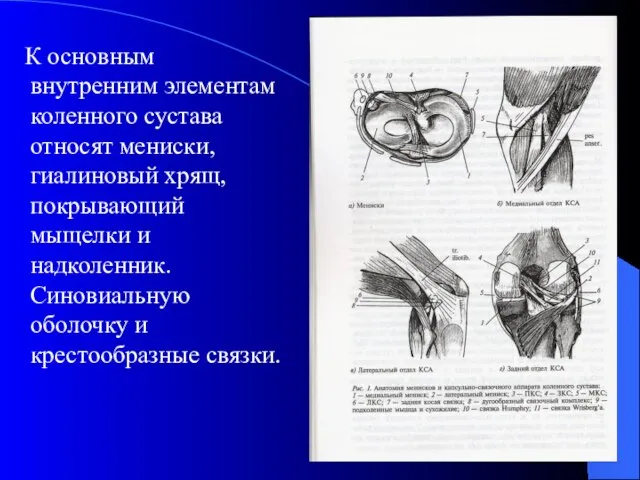
- 13. К основным внутренним элементам коленного сустава относят мениски, гиалиновый хрящ, покрывающий мыщелки и надколенник. Синовиальную оболочку
- 14. Классификация повреждений и заболеваний коленного сустава. Травматические повреждения: Ушибы. Внутрисуставные переломы. Повреждения менисков и связок. Воспалительные
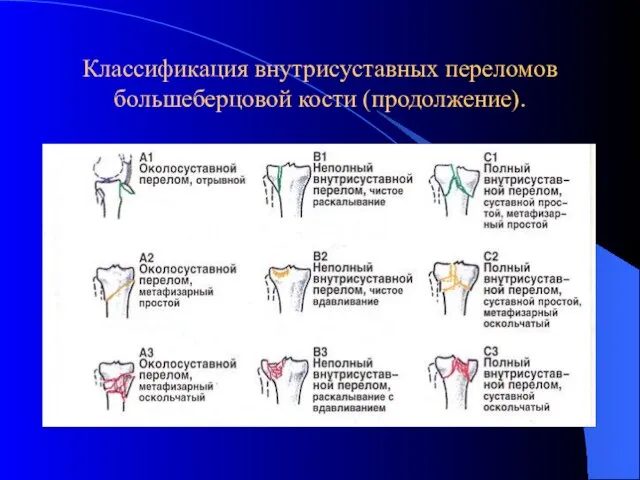
- 15. Классификация внутрисуставных переломов большеберцовой кости (продолжение).
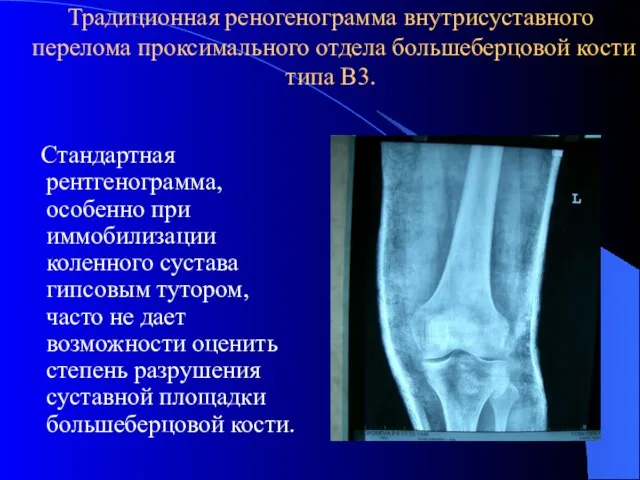
- 16. Традиционная реногенограмма внутрисуставного перелома проксимального отдела большеберцовой кости типа В3. Стандартная рентгенограмма, особенно при иммобилизации коленного
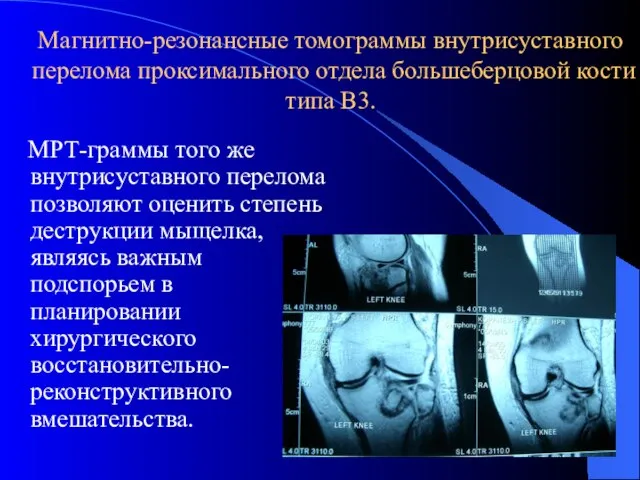
- 17. Магнитно-резонансные томограммы внутрисуставного перелома проксимального отдела большеберцовой кости типа В3. МРТ-граммы того же внутрисуставного перелома позволяют
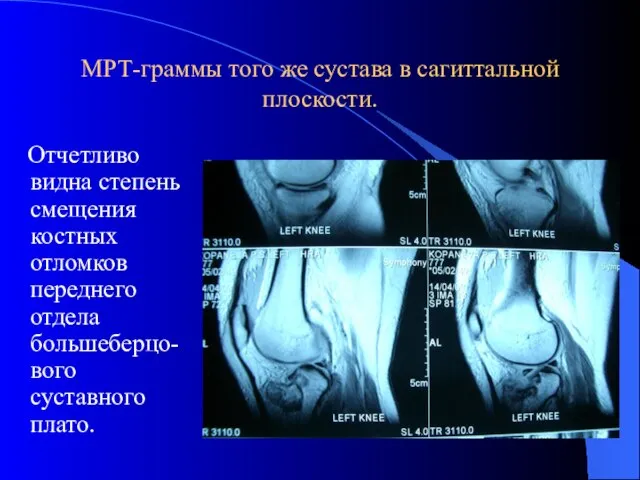
- 18. МРТ-граммы того же сустава в сагиттальной плоскости. Отчетливо видна степень смещения костных отломков переднего отдела большеберцо-вого
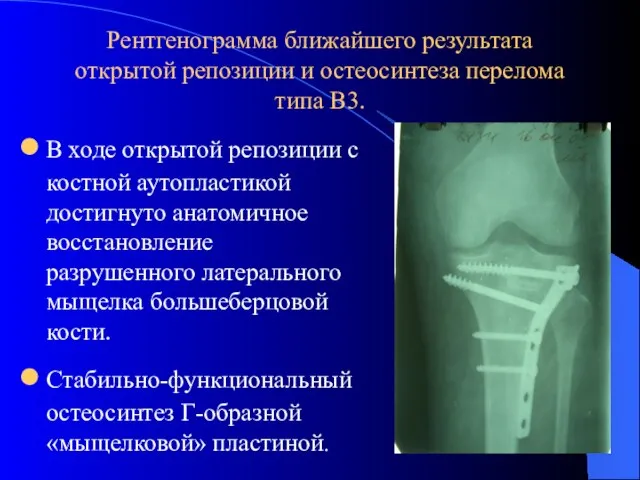
- 19. Рентгенограмма ближайшего результата открытой репозиции и остеосинтеза перелома типа В3. В ходе открытой репозиции с костной
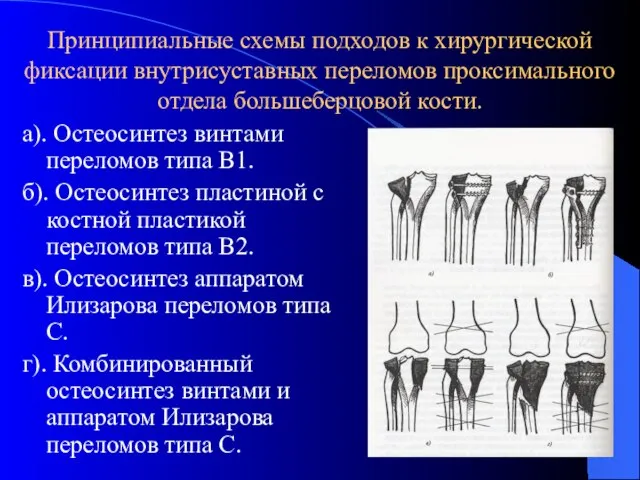
- 20. Принципиальные схемы подходов к хирургической фиксации внутрисуставных переломов проксимального отдела большеберцовой кости. а). Остеосинтез винтами переломов
- 21. Рабочая классификация повреждений менисков 1. По исходному состоянию мениска: травматические, дегенеративные. 2. По локализации повреждения: тело
- 22. Анатомическая классификация разрывов менисков (D.Dandy,1990). Медиальный мениск: 1. Вертикальные разрывы. 2. Горизонтальные разрывы. Латеральный мениск: 3.
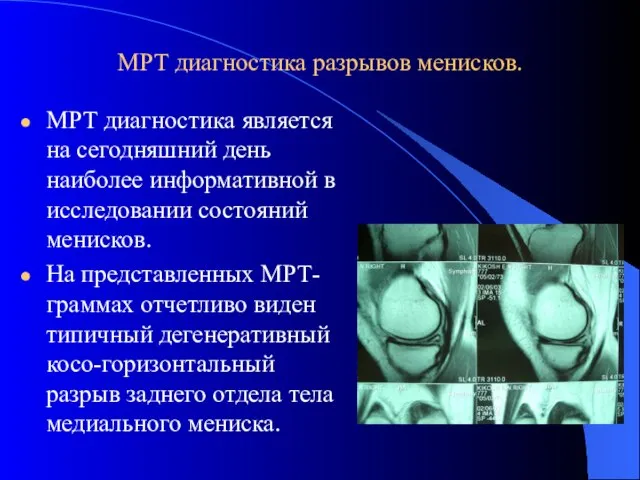
- 23. МРТ диагностика разрывов менисков. МРТ диагностика является на сегодняшний день наиболее информативной в исследовании состояний менисков.
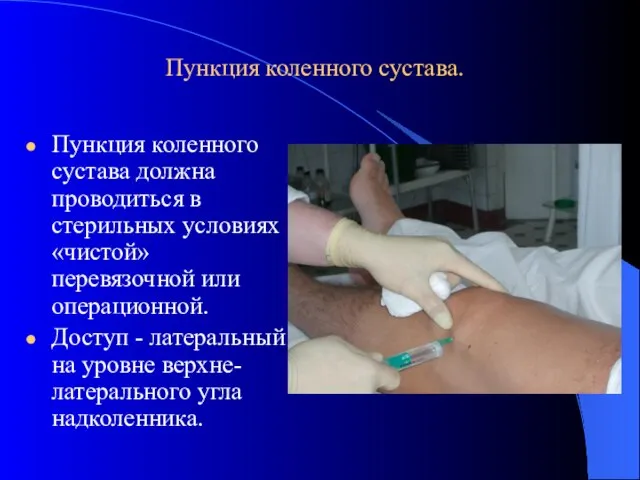
- 24. Пункция коленного сустава. Пункция коленного сустава должна проводиться в стерильных условиях «чистой» перевязочной или операционной. Доступ
- 25. Иммобилизация коленного сустава при большинстве его внутренних повреждений. Иммобилизация проводится гипсовым тутором или гипсовыми боковыми лонгетами,
- 26. Иммобилизация коленного сустава шарнирным брейсом или ортезом. В современных условиях после травм и операций на коленном
- 27. В современном цивилизованном мире до 80% операций на коленном суставе представляют собой эндоскопические вмешательства. 100% операций
- 28. Тактика ведения больных после артроскопических резекций поврежденных менисков. Сразу после операции накладывают давящую повязку, гипсовую иммобилизацию
- 29. Традиционная «открытая» менискэктомия (по I.Smilie,1984). Положение оперируемого коленного сустава и оперирующего хирурга.
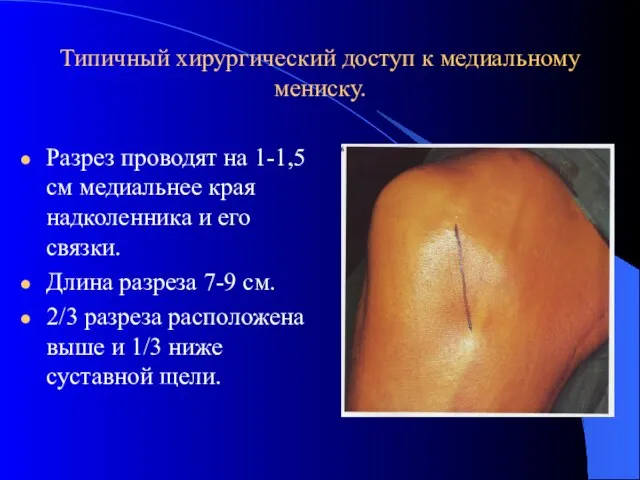
- 30. Типичный хирургический доступ к медиальному мениску. Разрез проводят на 1-1,5 см медиальнее края надколенника и его
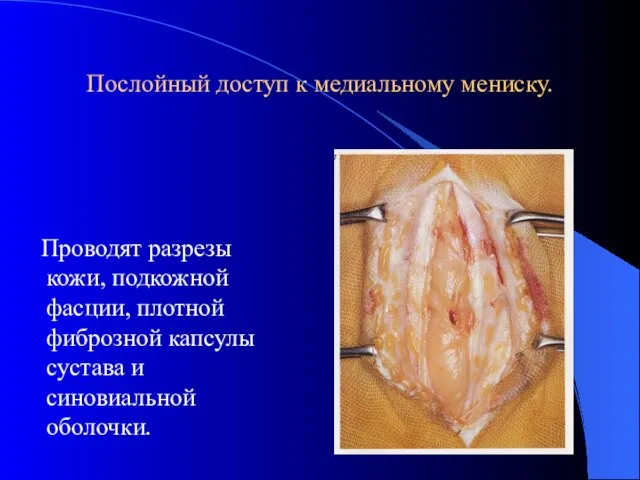
- 31. Послойный доступ к медиальному мениску. Проводят разрезы кожи, подкожной фасции, плотной фиброзной капсулы сустава и синовиальной
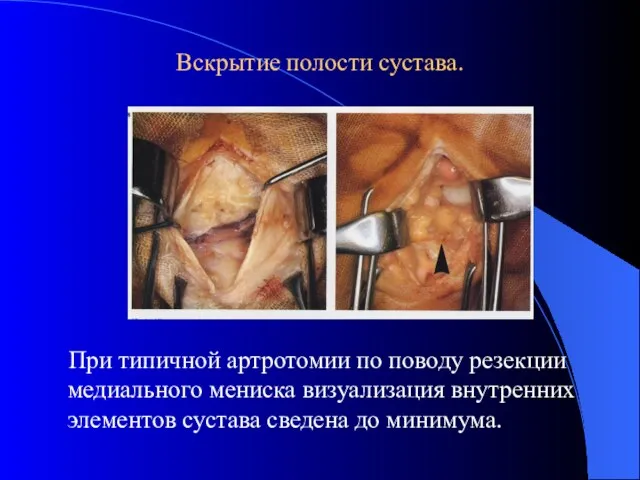
- 32. Вскрытие полости сустава. При типичной артротомии по поводу резекции медиального мениска визуализация внутренних элементов сустава сведена
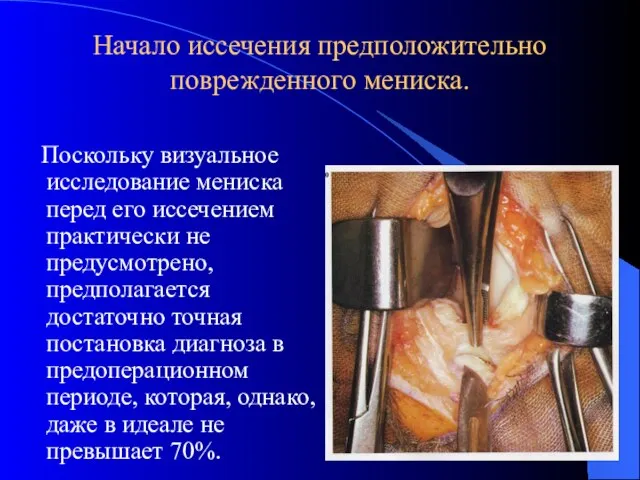
- 33. Начало иссечения предположительно поврежденного мениска. Поскольку визуальное исследование мениска перед его иссечением практически не предусмотрено, предполагается
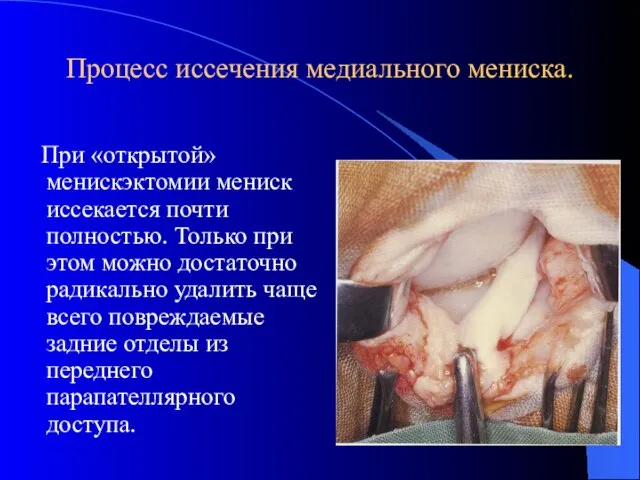
- 34. Процесс иссечения медиального мениска. При «открытой» менискэктомии мениск иссекается почти полностью. Только при этом можно достаточно
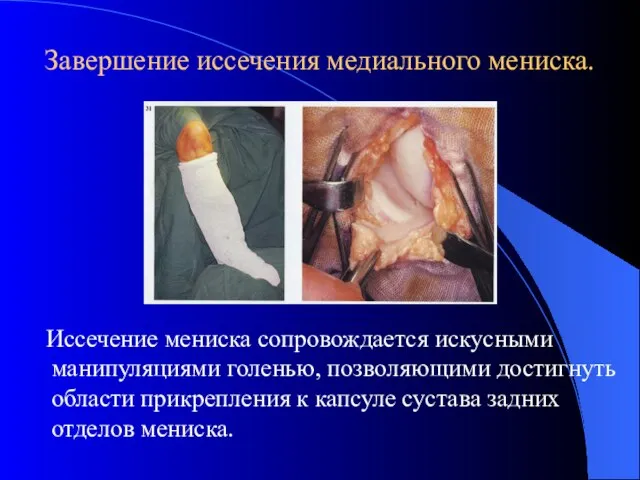
- 35. Завершение иссечения медиального мениска. Иссечение мениска сопровождается искусными манипуляциями голенью, позволяющими достигнуть области прикрепления к капсуле
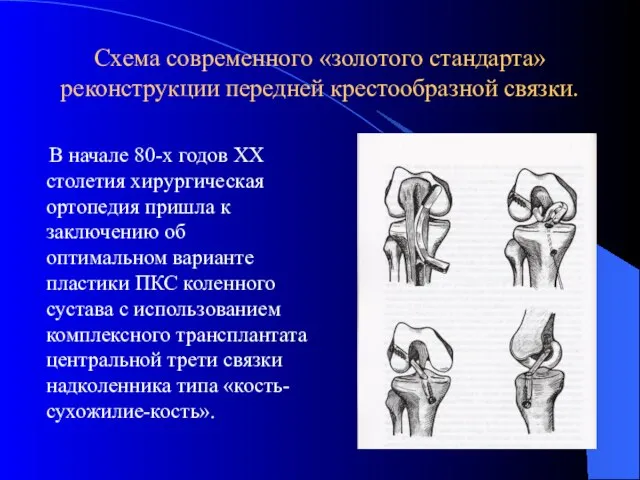
- 36. Схема современного «золотого стандарта» реконструкции передней крестообразной связки. В начале 80-х годов XX столетия хирургическая ортопедия
- 37. Артроскопия коленного сустава в клинике ВТО. В ходе 600 артроскопий у военнослужащих разрыв ПКС выявлен в
- 38. Артроскопия и реконструктивно-восстановительная хирургия в госпиталях МО РФ. Риск разрывов ПКС у профессиональных военнослужащих сопоставим с
- 39. Артроскопия и реконструктивно-восстановительная хирургия коленного сустава в клинике ВТО. В плане реализации современной доктрины травматологической службы
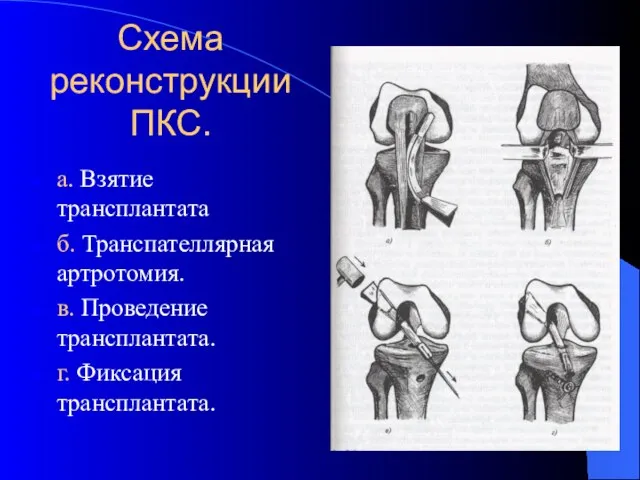
- 40. Схема реконструкции ПКС. а. Взятие трансплантата б. Транспателлярная артротомия. в. Проведение трансплантата. г. Фиксация трансплантата.
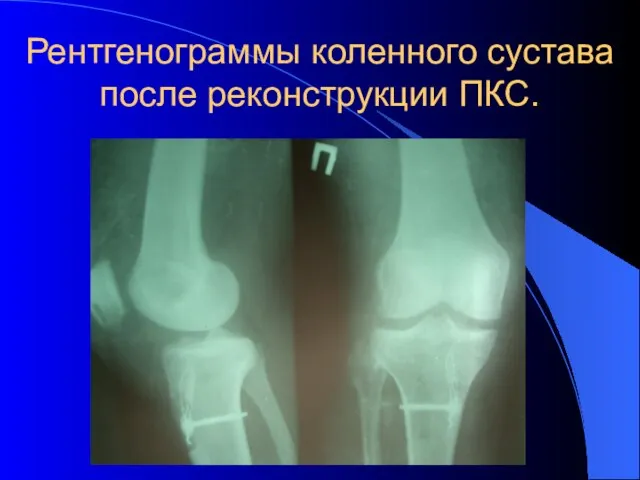
- 41. Рентгенограммы коленного сустава после реконструкции ПКС.
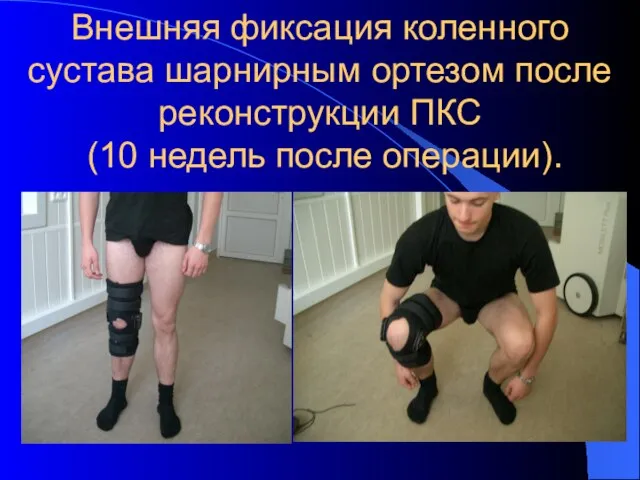
- 42. Внешняя фиксация коленного сустава шарнирным ортезом после реконструкции ПКС (10 недель после операции).
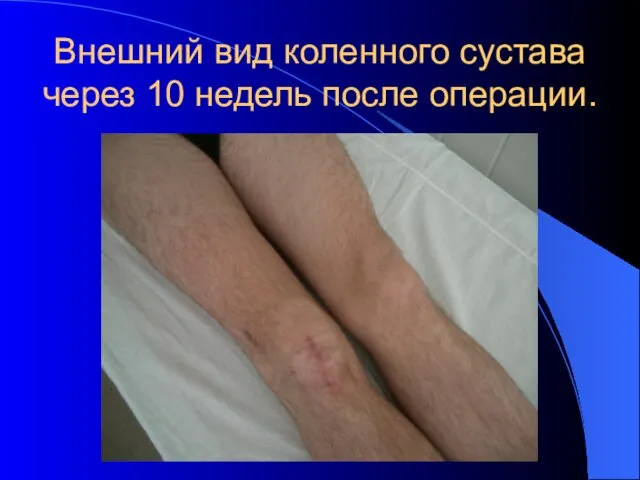
- 43. Внешний вид коленного сустава через 10 недель после операции.
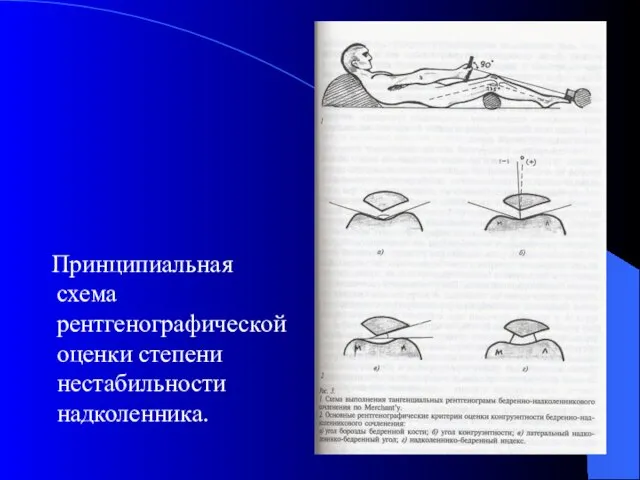
- 44. Принципиальная схема рентгенографической оценки степени нестабильности надколенника.
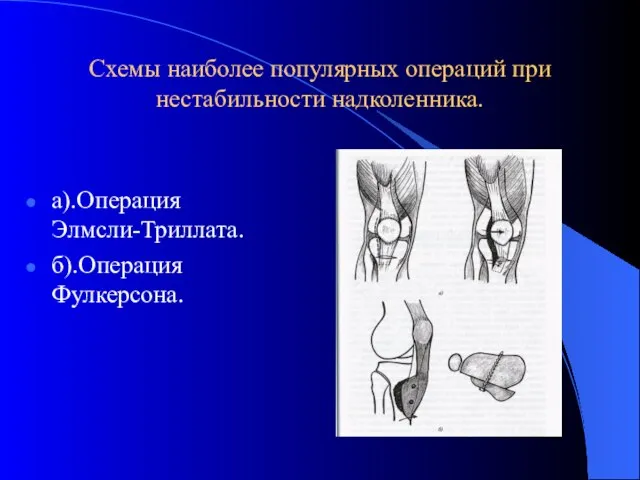
- 45. Схемы наиболее популярных операций при нестабильности надколенника. а).Операция Элмсли-Триллата. б).Операция Фулкерсона.
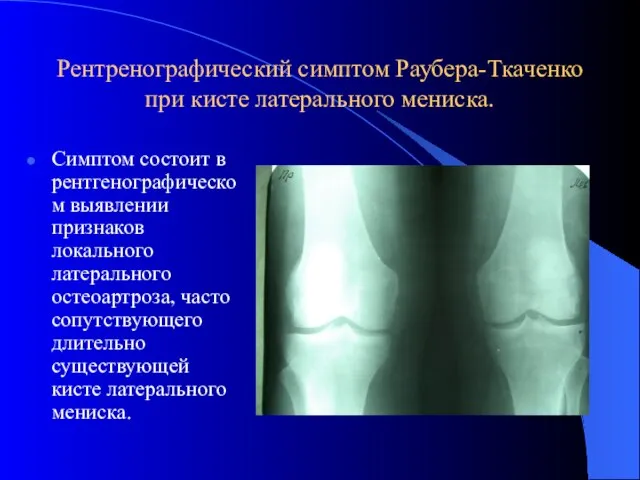
- 46. Рентренографический симптом Раубера-Ткаченко при кисте латерального мениска. Симптом состоит в рентгенографическом выявлении признаков локального латерального остеоартроза,
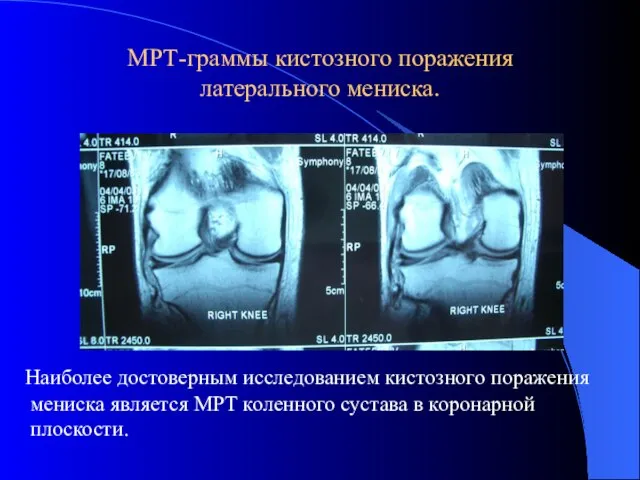
- 47. МРТ-граммы кистозного поражения латерального мениска. Наиболее достоверным исследованием кистозного поражения мениска является МРТ коленного сустава в
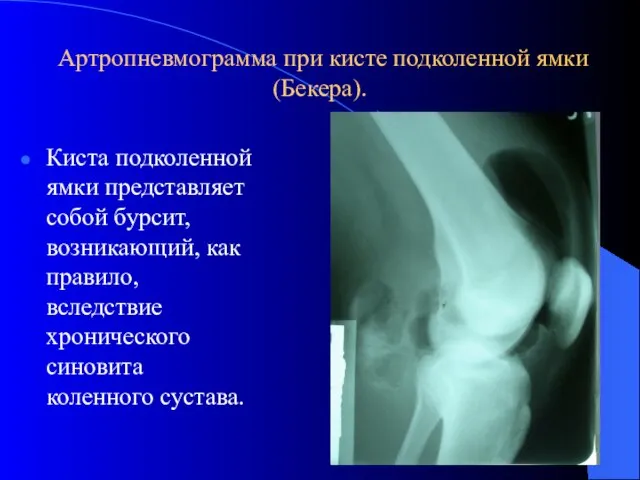
- 48. Артропневмограмма при кисте подколенной ямки (Бекера). Киста подколенной ямки представляет собой бурсит, возникающий, как правило, вследствие
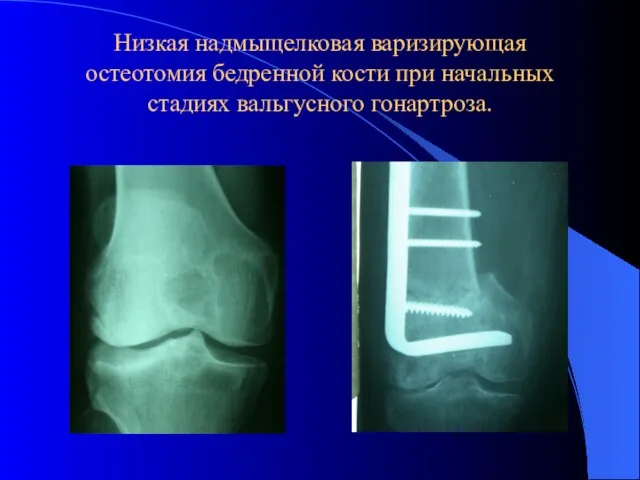
- 49. Низкая надмыщелковая варизирующая остеотомия бедренной кости при начальных стадиях вальгусного гонартроза.
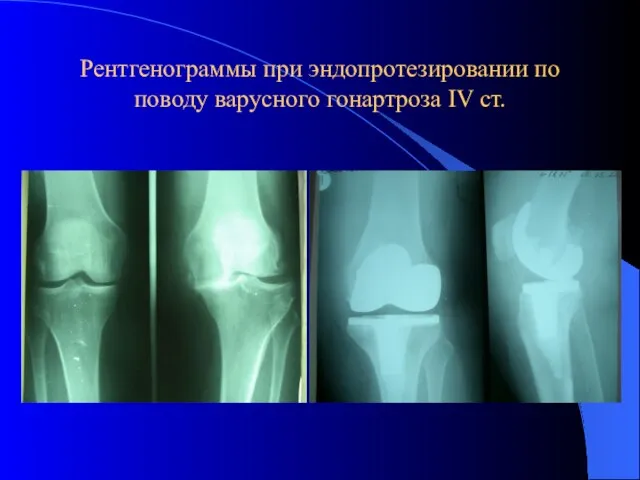
- 50. Рентгенограммы при эндопротезировании по поводу варусного гонартроза IV ст.
- 52. Скачать презентацию




















 Онихомикоздар. Жіктелуі
Онихомикоздар. Жіктелуі Wellness and health promotion
Wellness and health promotion Этика руководителя, культура делового общения
Этика руководителя, культура делового общения Развитие психики человека
Развитие психики человека Организация оказания медицинской помощи населению при вооруженных конфликтах
Организация оказания медицинской помощи населению при вооруженных конфликтах Гинекологические проблемы острого живота в хирургической клинике
Гинекологические проблемы острого живота в хирургической клинике Тас жұмыстары. Тас қалау процесі технологиясы
Тас жұмыстары. Тас қалау процесі технологиясы Трофобластическая болезнь. Лекция 11
Трофобластическая болезнь. Лекция 11 Полное отсутствие зубов. Изменения в лицевом скелете при полном отсутствии зубов. Классификация беззубых челюстей
Полное отсутствие зубов. Изменения в лицевом скелете при полном отсутствии зубов. Классификация беззубых челюстей Phylogenetic disorders of excretory system
Phylogenetic disorders of excretory system Инфекционный мононуклеоз
Инфекционный мононуклеоз Квалификация и валидация в рамках действующих и перспективных правил GMP
Квалификация и валидация в рамках действующих и перспективных правил GMP Итоги деятельности службы медицинской профилактики за 2018 год, приоритетные направления на 2019 год
Итоги деятельности службы медицинской профилактики за 2018 год, приоритетные направления на 2019 год Местная анестезия. Общее обезболивание
Местная анестезия. Общее обезболивание Изучение динамики состояния детей с пищевой формы аллергии у детей первого года жизни
Изучение динамики состояния детей с пищевой формы аллергии у детей первого года жизни Восприятие и понимание в речевой деятельности
Восприятие и понимание в речевой деятельности Нормативные документы. Рекомендации по организации медицинской помощи ожоговым больным в Свердловской области
Нормативные документы. Рекомендации по организации медицинской помощи ожоговым больным в Свердловской области Анемия
Анемия Сахарный диабет у детей
Сахарный диабет у детей Эндовидеохирургия
Эндовидеохирургия Завтракайте. Зачем завтракать
Завтракайте. Зачем завтракать Эндокринопатии и беременность
Эндокринопатии и беременность Внутрибольничные инфекции(ВБИ)
Внутрибольничные инфекции(ВБИ) Познай себя в своих друзьях (игровой тренинг)
Познай себя в своих друзьях (игровой тренинг) Здоровье и оздоровление
Здоровье и оздоровление Вирусные инфекции, ОРВИ
Вирусные инфекции, ОРВИ Для Консультации
Для Консультации Мышцы. Состав мышцы
Мышцы. Состав мышцы