Содержание
- 2. ✔ Популяционная частота пороков челюстно-лицевой области встречается с приблизительной частотой от 1 : 1000 до 1
- 3. ТЕРМИНОЛОГИЯ Врожденный порок развития (ВПР) – стойкое морфологическое изменение, повлекшее за собой грубые нарушения функции органа,
- 4. Различие понятий врожденной и наследственной патологии: - К ВПР относятся не только наследственные болезни, но и
- 5. гаметопатии бластопатии эмбриопатии фетопатии Наследственные ВПР возникают в результате мутаций (генных, хромосомных, геномных), чаще всего на
- 6. Критический период: Тератогенный терминационный период (ТТП) : Период плацентации и имплантации Понятие о предельном сроке, в
- 7. 1. РАСЩЕЛИНЫ ГУБЫ И НЁБА (ТИПИЧНЫЕ РАСЩЕЛИНЫ ЛИЦА)
- 8. В Лондонской базе врожденных и наследственных заболеваний и признаков расщелина губы/нёба отмечена при 847 наследственных синдромах
- 9. Классификация и характеристика типичных расщелин лица: I. Расщелины верхней губы: 1) врожденная скрытая расщелина верхней губы
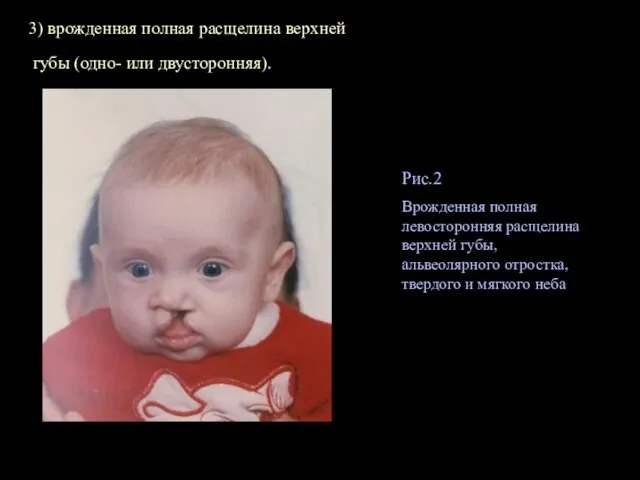
- 10. 3) врожденная полная расщелина верхней губы (одно- или двусторонняя). Рис.2 Врожденная полная левосторонняя расщелина верхней губы,
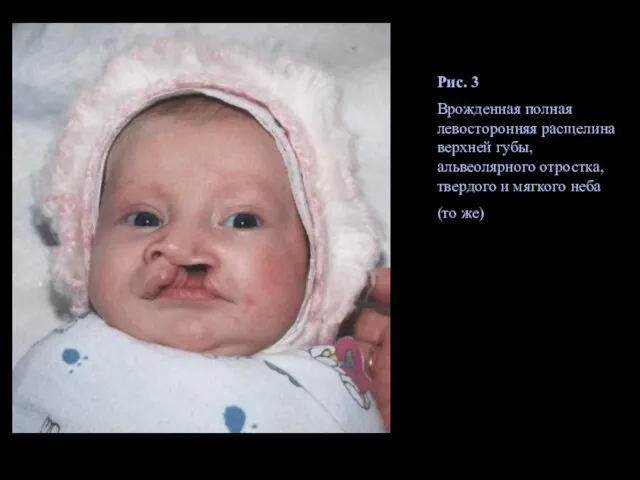
- 11. Рис. 3 Врожденная полная левосторонняя расщелина верхней губы, альвеолярного отростка, твердого и мягкого неба (то же)
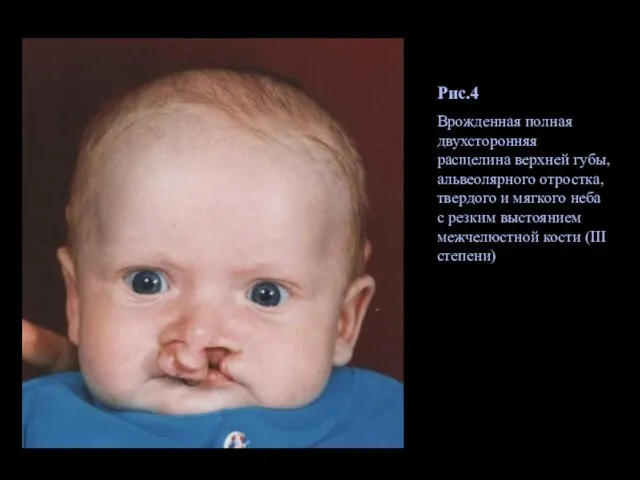
- 12. Рис.4 Врожденная полная двухсторонняя расщелина верхней губы, альвеолярного отростка, твердого и мягкого неба с резким выстоянием
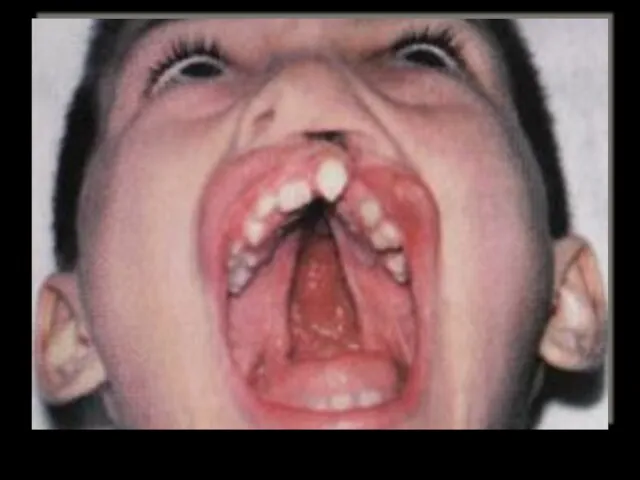
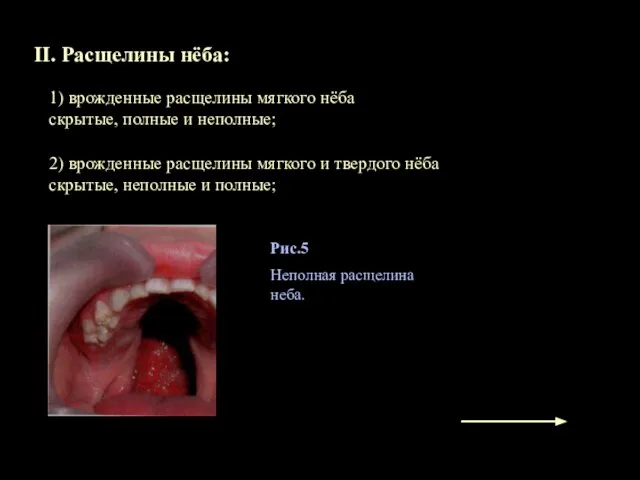
- 13. II. Расщелины нёба: 1) врожденные расщелины мягкого нёба скрытые, полные и неполные; 2) врожденные расщелины мягкого
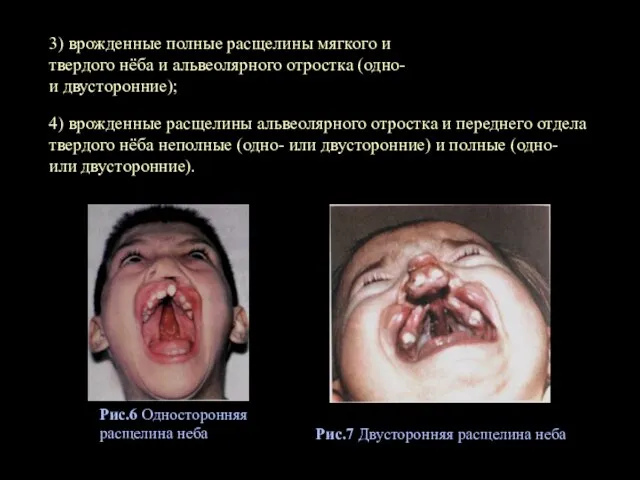
- 14. 3) врожденные полные расщелины мягкого и твердого нёба и альвеолярного отростка (одно- и двусторонние); 4) врожденные
- 15. Расщелины неба встречаются в сочетании с расщелинами верхней губы. При этом разные формы расщелин губы могут
- 16. Рис. 8 Врожденная полная правосторонняя расщелина верхней губы, альвеолярного отростка, твёрдого и мягкого нёба
- 17. Изменения костного скелета при врожденных расщелинах и неба. - наблюдаются резкие изменения костного скелета лица, а
- 18. соотношение различных форм патологии (%): В прошлом, когда расщелины губы и нёба вызывали гибель детей в
- 19. А у т о с о м н о - д о м и н а
- 20. А у т с о м н о - р е ц е с с и
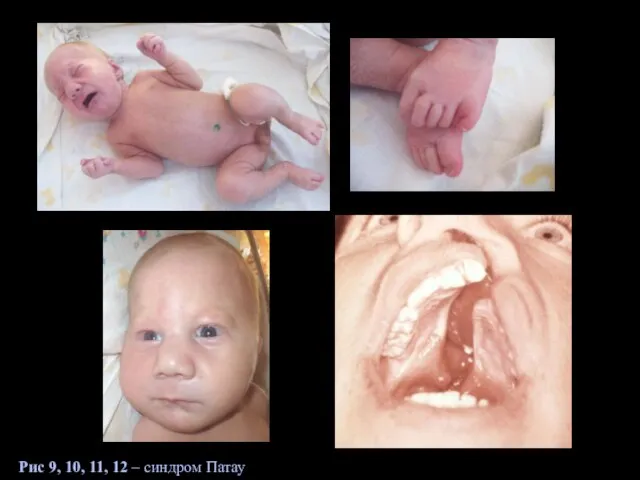
- 21. Трисомии 1) Синдром Патау (СП) - синдром трисомии 13 - встречается с частотой 1:6000. Имеются два
- 22. Рис 9, 10, 11, 12 – синдром Патау
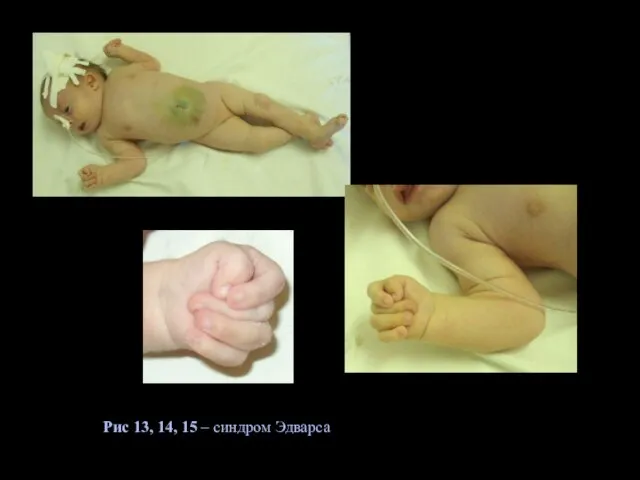
- 23. 2) Синдром Эдвардса (СЭ) - синдром трисомии 18 - встречается с частотой примерно 1:7000. Дети с
- 24. Рис 13, 14, 15 – синдром Эдварса
- 25. Рис 16 – синдром Эдварса
- 26. 2. НЕТИПИЧНЫЕ РАСЩЕЛИНЫ ЧЕРЕПНО - ЛИЦЕВОЙ ОБЛАСТИ
- 27. Нетипичные расщелины черепно-лицевой области представлены огромным количеством видов, большинство из которых могут быть отнесены к одной
- 28. В популяции нетипичные расщелины распространены намного реже по сравнению с расщелинами губы и нёба. Частота варьирует
- 29. Вызваны пороками экзогенной природы, + их происхождение связывают с воздействием тех же факторов, которые являются факторами
- 30. Патогенез нетипичных расщелин черепно-лицевой области связывают с системными нарушениями в границах 1 и 2 жаберных дуг
- 31. В последние годы высказываются предположения о том, что формирование расщелин лица обусловлено нарушениями генетических механизмов апоптоза
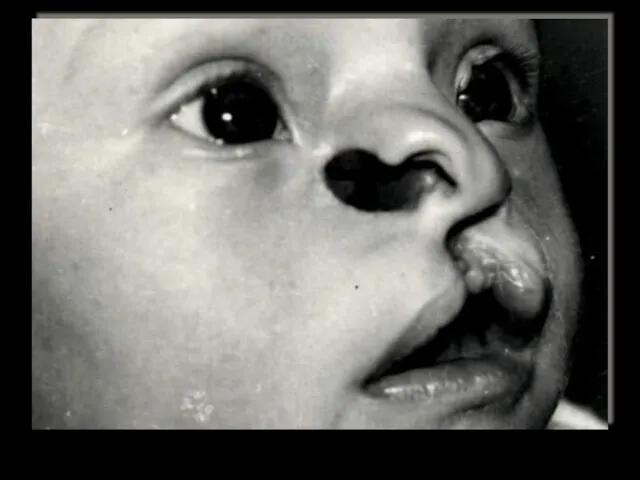
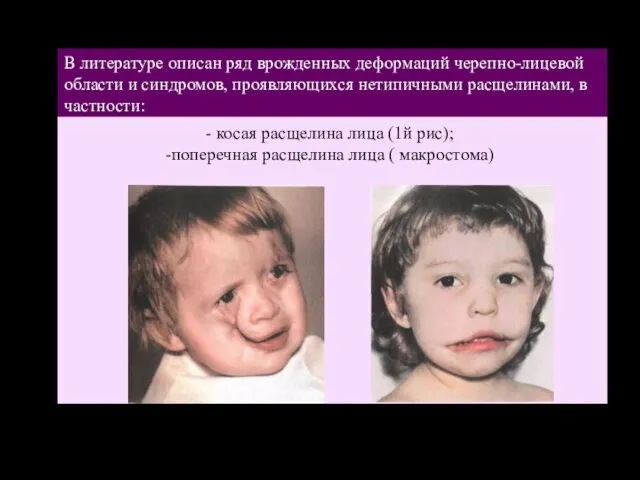
- 32. В литературе описан ряд врожденных деформаций черепно-лицевой области и синдромов, проявляющихся нетипичными расщелинами, в частности: косая
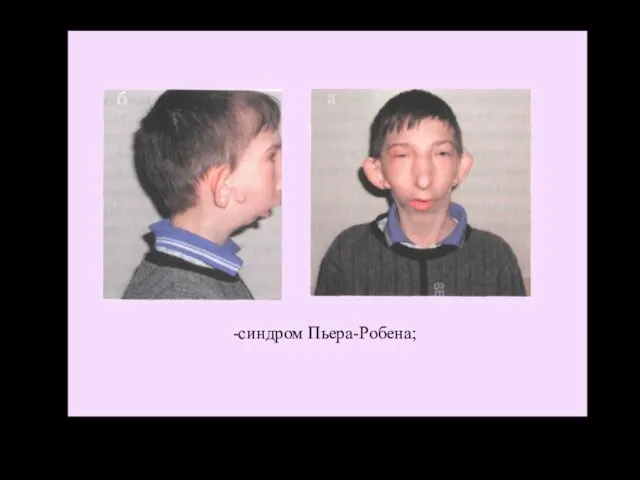
- 33. синдром Пьера-Робена;
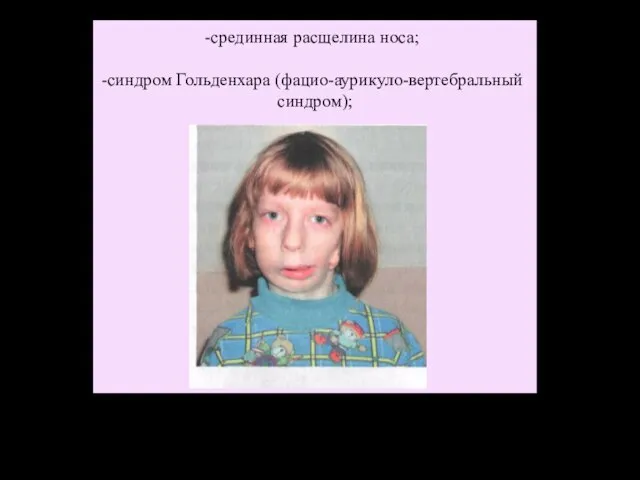
- 34. срединная расщелина носа; синдром Гольденхара (фацио-аурикуло-вертебральный синдром);
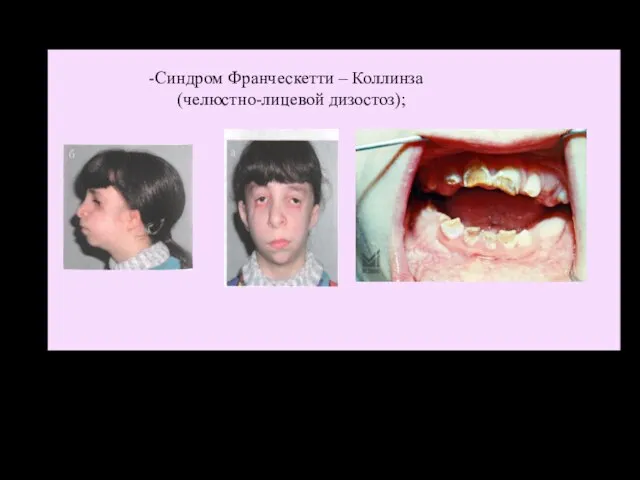
- 35. Синдром Франческетти – Коллинза (челюстно-лицевой дизостоз);
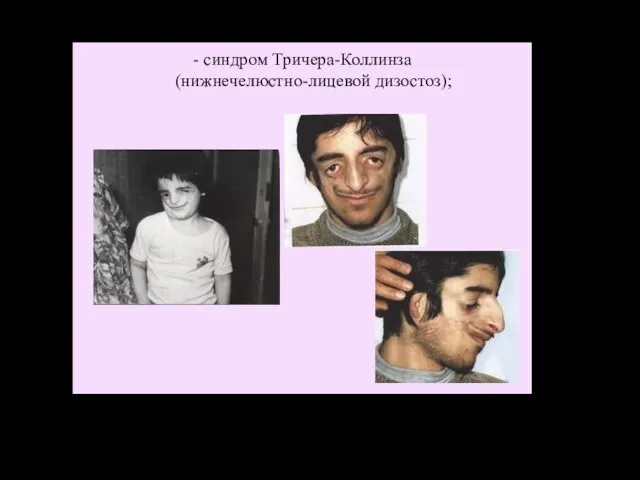
- 36. - синдром Тричера-Коллинза (нижнечелюстно-лицевой дизостоз);
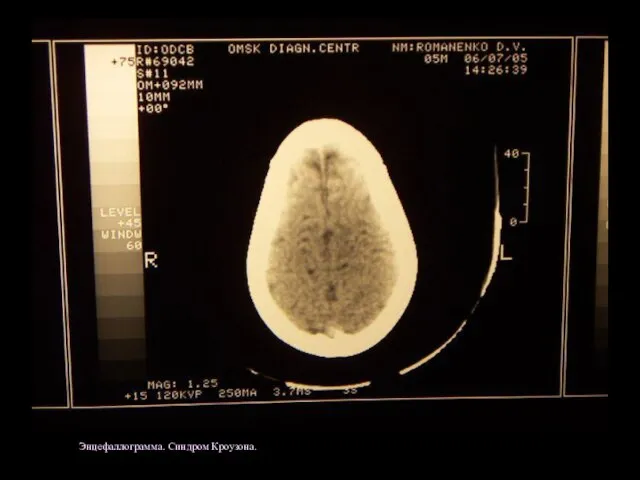
- 37. - синдром Кроузона (черепно-лицевой дизостоз);
- 38. Энцефаллограмма. Синдром Кроузона.
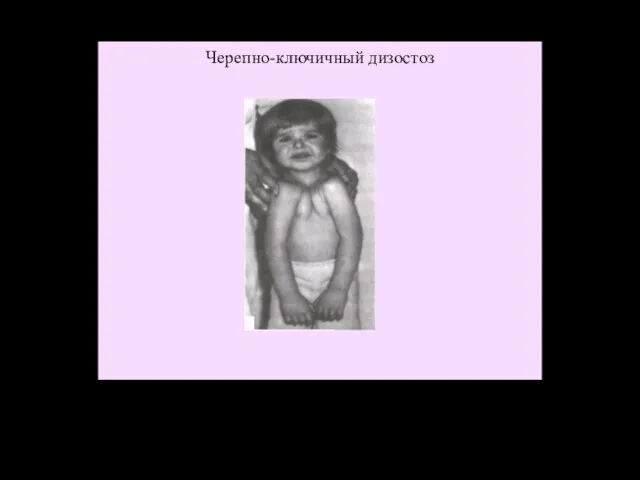
- 39. Черепно-ключичный дизостоз
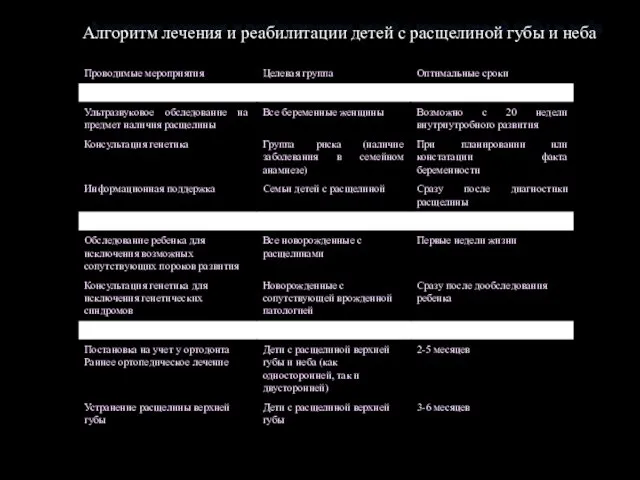
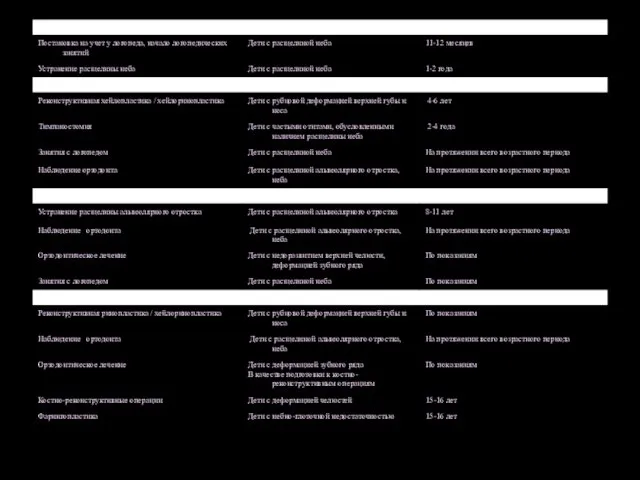
- 40. Алгоритм лечения и реабилитации детей с расщелиной губы и неба
- 43. Скачать презентацию






















 Эпидемиология пролапса тазовых органов. Актуальные классификации
Эпидемиология пролапса тазовых органов. Актуальные классификации Dieta w nadkwaśnym nieżycie żołądka
Dieta w nadkwaśnym nieżycie żołądka Құпиялық қағиданы бұзғаны үшін медицина қызметкерлерінің жауапкершілігі. Құпиялықтың рұқсат етілген шектеулері
Құпиялық қағиданы бұзғаны үшін медицина қызметкерлерінің жауапкершілігі. Құпиялықтың рұқсат етілген шектеулері Экссудативный средний отит: диагностика и лечение
Экссудативный средний отит: диагностика и лечение Повреждения: некроз. Атрофия.апоптоз
Повреждения: некроз. Атрофия.апоптоз Жедел көмек дәрігер тәжірибесіндегі бронхолитиқалық ем
Жедел көмек дәрігер тәжірибесіндегі бронхолитиқалық ем Малые хирургические манипуляции
Малые хирургические манипуляции Сколиоз
Сколиоз Дифтерия у детей
Дифтерия у детей Синдром психического выгорания
Синдром психического выгорания Возбудитель холеры
Возбудитель холеры Этиопатогенез хронической HBV инфекции
Этиопатогенез хронической HBV инфекции Musculoskeletal exam
Musculoskeletal exam Эмбриональдық кезеңде және жаңа туылған нәрестелер бүйрегінің гистологиялық ерекшеліктері
Эмбриональдық кезеңде және жаңа туылған нәрестелер бүйрегінің гистологиялық ерекшеліктері Йододефицитные заболевания
Йододефицитные заболевания Рак легень
Рак легень Противоэпидемические мероприятия при кишечных инфекциях
Противоэпидемические мероприятия при кишечных инфекциях Применение анксиолитиков в терапевтической и хирургической стоматологии
Применение анксиолитиков в терапевтической и хирургической стоматологии Тіс қатарының деформациясының этиологиясы, патогенезі, клиникасы және диагностикасы
Тіс қатарының деформациясының этиологиясы, патогенезі, клиникасы және диагностикасы Дефекты длинных трубчатых костей и их лечение
Дефекты длинных трубчатых костей и их лечение Основные принципы и методы доказательной медицины
Основные принципы и методы доказательной медицины Внематочная беременность
Внематочная беременность Инфекционные заболевания. Лекция 43
Инфекционные заболевания. Лекция 43 Медична і соціальна реабілітація
Медична і соціальна реабілітація Использование игр с песком в здоровьесберегающем сопровождении детей дошкольного возраста
Использование игр с песком в здоровьесберегающем сопровождении детей дошкольного возраста Жоғарғы сатыдағы даражарнақты өсімдіктердің медицинадағы, фармациядағы маңызы
Жоғарғы сатыдағы даражарнақты өсімдіктердің медицинадағы, фармациядағы маңызы Итоги деятельности службы медицинской профилактики за 2018 год, приоритетные направления на 2019 год
Итоги деятельности службы медицинской профилактики за 2018 год, приоритетные направления на 2019 год Правила личной гигиены и здоровье
Правила личной гигиены и здоровье