Содержание
- 2. Геморрагическая лихорадка с почечным синдромом (ГЛПС) – острое инфекционное заболевание вирусной этиологии с природной очаговостью, характеризующееся
- 3. Этиология: - РНК-содержащий вирус - 8 серотипов вируса: 1. Hantaan (восточный вариант) 2. Seoul 3. Puumala
- 4. Эпидемиология: Резервуар и переносчик вируса: - рыжая полевка (80%); - лесная мышь (12%); - полевая мышь
- 5. Механизм заражения: - воздушно-пылевой (раскорчевка пней, заготовка дров, уборка и ремонт помещений, работа с сеном и
- 6. Восприимчивость зависит от: - характера трудовой деятельности; - степени контакта с природным очагом. Болеют: мужчины (84%)
- 7. Клиника ГЛПС: 1. Инкубационный период: 4-45 дней (в среднем 2-3 недели) 2. Начальный: 3-5 дней от
- 8. Характерный внешний вид: - гиперемия лица и шеи; - одутловатость лица; - пастозность век; - гиперемия
- 9. 3. Период разгара (олигоанурический период): 4-6-й дни болезни, наиболее тяжелый период. Усугубление симптомов интоксикации (головная боль,
- 10. Сильные спонтанные боли в области поясницы и в животе (до 10-12-го дня болезни). Олигурия вплоть до
- 11. ОАК – нейтрофильный лейкоцитоз, ускорение СОЭ, тромбоцитопения. Б/х – гиперазотемия. ОАМ – гипостенурия, протеинурия, микрогематурия, цилиндрурия.
- 12. 4. Полиурический период: - диурез > 1,5 л (иногда 5-6 л) в сутки; - слабость; -
- 13. Осложнения ГЛПС: Специфические: ИТШ, ОПН, ОССН и дыхательная недостаточность, отек легких, отек и набухание головного мозга,
- 14. Диагностика: 1. Клиническая картина. 2. Эпидемиологические данные. 3. Лабораторные методы исследования: - НРИФ; - ИФА; -
- 15. Лечение: 1. Режим. 2. Диета. 3. Этиотропная терапия: противовирусные препараты (виразол, рибавирин).
- 16. 4. Патогенетическая терапия: - дезинтоксикационная; - регуляция клеточной мембранной проницаемости (этамзилат натрия, рутин, вит. С); -
- 17. Клещевой боррелиоз (лаймская болезнь, лайм-боррелиоз, системный клещевой боррелиоз, иксодовый клещевой боррелиоз) – наиболее распространенная бактериальная инфекция,
- 18. Этиология: Возбудитель ИКБ – Гр(-) спирохета. - 13 геновидов боррелий; - 3 ? патогенны для человека:
- 19. Эпидемиология: Возраст: 3-7 лет, 8-14 лет; Сезонность: апрель-сентябрь; Пути передачи: • укус клеща; • сырое козье
- 20. Клиника: Инкубационный период – 1-60 дней Острое течение Эритемная форма: - t° – 37,5-39,5°С - патогномоничный
- 21. - множественные эритемы (от 5 до 21 суток) – распространение боррелий с током крови; - регионарный
- 22. Безэритемная форма: - Синдром интоксикации; - Регионарный лимфаденит; - Артромиалгический синдром (- крупные суставы, - до
- 23. - Поражение сердца (- АВ блокада I-III степени, - нарушения ритма, - миокардиодистрофия, - 2-3-я неделя
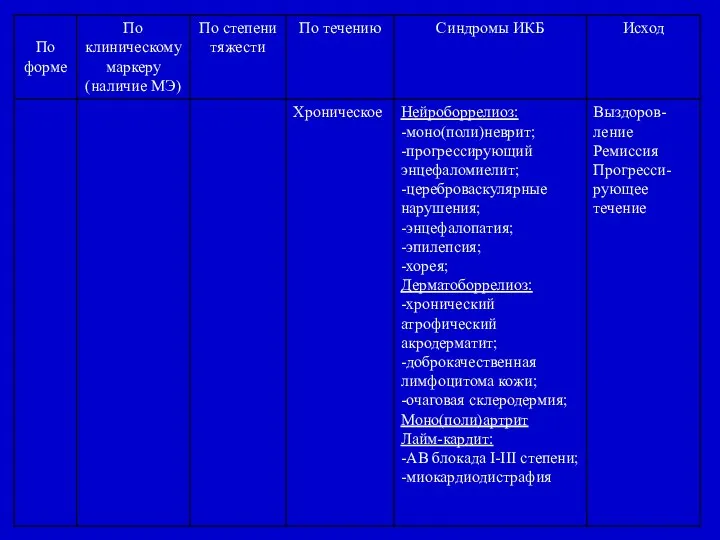
- 24. Хроническое течение: - неврологические проявления более 6 мес.; - энцефалопатия; - моно- (полирадикулоневрит); - хорея; -
- 25. Классификация иксодового клещевого боррелиоза у детей (Санкт-Петербург, 2004г.)
- 27. Диагностика: - клиническая симптоматика; - эпидемиологические сведения; - лабораторные данные: - ИФА (1:80); - НРИФ (1:40
- 28. Диспансеризация: Наблюдение инфекциониста не менее 3 лет; - невролог; - другие специалисты. ЭКГ – через 1,
- 29. Профилактика: - предупреждение контакта с клещами; - в случае укуса клещом – однократный прием доксициклина в
- 30. Клещевой энцефалит – зооантропонозное природно-очаговое вирусное заболевание ЦНС, передающееся трансмиссивным путем иксодовыми клещами, характеризующееся развитием различных
- 31. Этиология: Семейство – Flaviviridae Род – Flavivirus Содержит РНК. Состоит: - 3 структурных белка (С, М,
- 32. Эпидемиология: ПОИ (природные и социальные факторы): - географические особенности местности; - длительность эпидсезона; - численность клещей
- 33. Основные переносчики, хозяева и долговременные хранители вируса – Ixodes persulcаtus Цикл развития: яйцо – личинка –
- 34. Клиника: Факторы, определяющие сроки развития, интенсивность и продолжительность вирусемии: - видовая и индивидуальная восприимчивость организма; -
- 35. Клиника: Инкубационный период: 7-11 дней (1-30 дней); до 60 дней (ПКИГ). Острое начало: - температура 38-40ºС
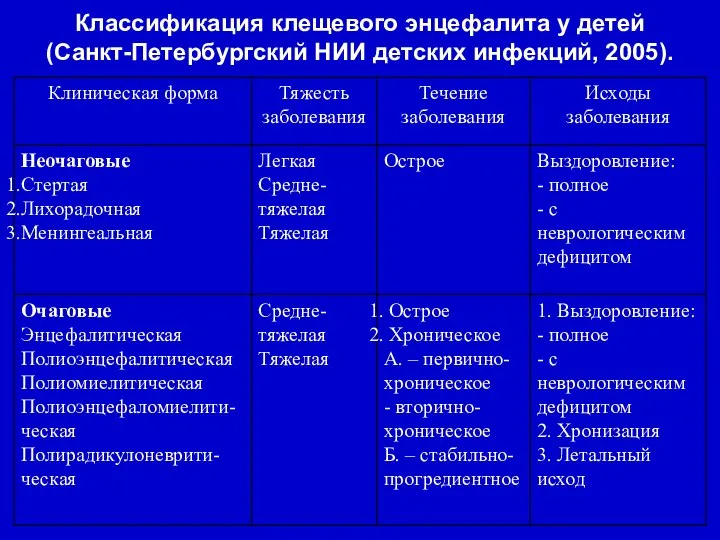
- 36. Классификация клещевого энцефалита у детей (Санкт-Петербургский НИИ детских инфекций, 2005).
- 37. Лихорадочная форма: - наиболее частая; - фебрильная лихорадка в течение 1-6 дней; - выраженная интоксикация (вялость,
- 38. Менингеальная форма: - фебрильная лихорадка; - сильная головная боль; - повторная рвота; - светобоязнь; - длительность
- 39. Диагностика: - эпидемиологические данные; - клиническая картина; - вирусологическое исследование; - серологическое исследование • ИФА кровь,
- 40. Прогноз и исходы: - выздоровление; - церебрастенический синдром; - гипертензионный синдром; - хронические формы (эпилепсия Кожевникова,
- 41. Лечение: I. Лечебно-охранительный режим. II. Этиотропная терапия: Иммуноглобулины среднего титра (1:80, 1:160, при легких формах –
- 42. III. Патогенетическая терапия. - Иммунозаместительная терапия: иммуноглобулин для внутривенного введения (октагам, сандоглобулин, пентаглобин, хумаглобин). - Иммунокорригирующая
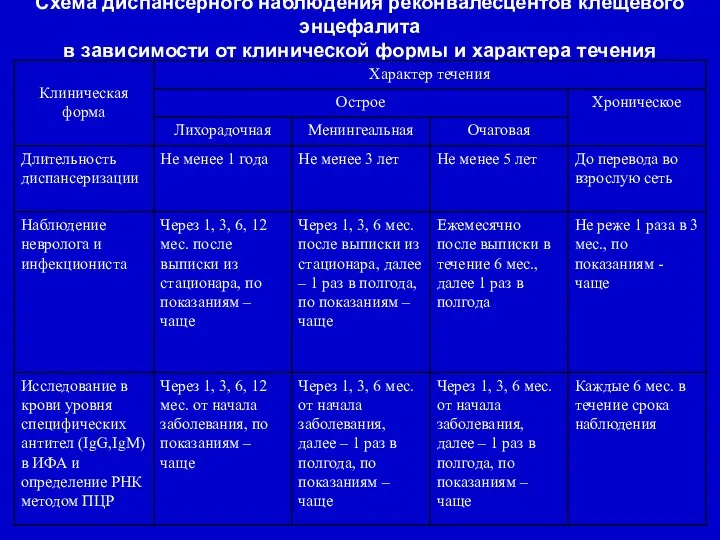
- 43. Схема диспансерного наблюдения реконвалесцентов клещевого энцефалита в зависимости от клинической формы и характера течения
- 44. Профилактика: I. Неспецифическая. II. Специфическая: 1. Культуральная очищенная концентрированная инактивированная сорбированная вакцина «ЭнцеВир», производство: ФГУП НПО
- 45. 3. Вакцина “FSME-Immun-Inject», производство: Австрия, применяется без возрастных ограничений. 4. Культуральная инактивированная вакцина «Энцепур»-взрослый, производство: Германия,
- 46. Постэкспозиционная профилактика проводится специфическим иммуноглобулином или гетерологичным иммуноглобулином не позднее 96 часов после присасывания клеща. С
- 48. Скачать презентацию










































 Теорія прийняття рішень
Теорія прийняття рішень Презентация на тему "Контроль иммунного ответа" - скачать презентации по Медицине
Презентация на тему "Контроль иммунного ответа" - скачать презентации по Медицине Соціальна відповідальность в процесі реалізації права володіння, користування, розпорядження національним капіталом
Соціальна відповідальность в процесі реалізації права володіння, користування, розпорядження національним капіталом Цепные передачи
Цепные передачи Диагностика школьной дезадаптации Антонова Лилиана Ивановна, социальный педагог МОБУ Мархинская СОШ №1
Диагностика школьной дезадаптации Антонова Лилиана Ивановна, социальный педагог МОБУ Мархинская СОШ №1  Презентация Мировые рынки машин и оборудования
Презентация Мировые рынки машин и оборудования Священномученик Михаил (Борисов)
Священномученик Михаил (Борисов) Путешествие в Древнюю Русь (образование и воспитание)
Путешествие в Древнюю Русь (образование и воспитание) Физика 8г теплопроводность...
Физика 8г теплопроводность... Выпускная квалификационная работа: изучение параметров частотомера
Выпускная квалификационная работа: изучение параметров частотомера ТРЕБОВАНИЯ К СОДЕРЖАНИЮ И ОФОРМЛЕНИЮ ОБРАЗОВАТЕЛЬНЫХ ПРОГРАММ
ТРЕБОВАНИЯ К СОДЕРЖАНИЮ И ОФОРМЛЕНИЮ ОБРАЗОВАТЕЛЬНЫХ ПРОГРАММ Презентация Национальная экономика: Понятие и структура
Презентация Национальная экономика: Понятие и структура Россия в мировом сообществе. Национальные интересы России
Россия в мировом сообществе. Национальные интересы России <number>
<number>  Родительское собрание для родителей будущих первоклассников Что такое психологическая готовность к школе?
Родительское собрание для родителей будущих первоклассников Что такое психологическая готовность к школе?  Презентация Адмиралтейский Василеостровский Центральный
Презентация Адмиралтейский Василеостровский Центральный Графики функции Подготовил: студент группы К-11 Лысенко Владислав
Графики функции Подготовил: студент группы К-11 Лысенко Владислав  Презентация на тему "физкультминутки" - скачать презентации по Педагогике
Презентация на тему "физкультминутки" - скачать презентации по Педагогике Требования к участникам закупки
Требования к участникам закупки Презентация Маркировка товарной продукции
Презентация Маркировка товарной продукции  Сайты. Введение в сайтосторение. Лекция 1-2
Сайты. Введение в сайтосторение. Лекция 1-2 Искусственный интеллект 3008
Искусственный интеллект 3008 Секуляризация
Секуляризация Политическая система общества
Политическая система общества Способы адресации в микропроцессорных системах
Способы адресации в микропроцессорных системах Собственное производство. Технология работы
Собственное производство. Технология работы Телесность
Телесность  Камины и печи. Балконы, эркеры. Окна, двери
Камины и печи. Балконы, эркеры. Окна, двери