Содержание
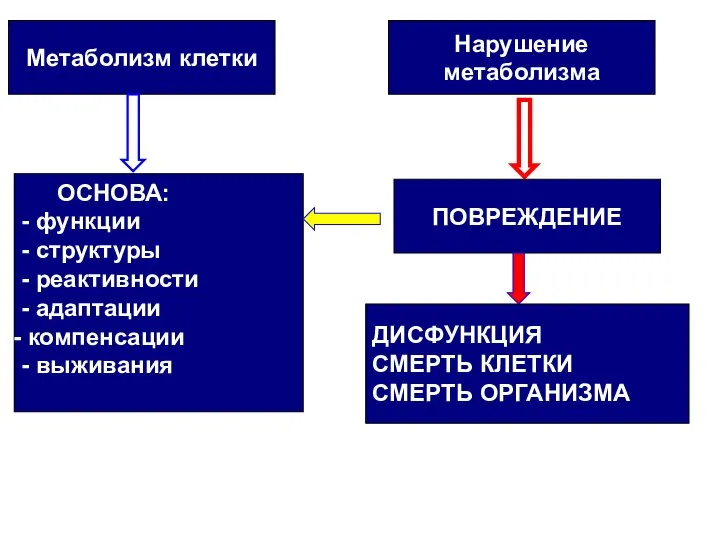
- 2. Метаболизм клетки ОСНОВА: - функции - структуры - реактивности - адаптации компенсации - выживания Нарушение метаболизма
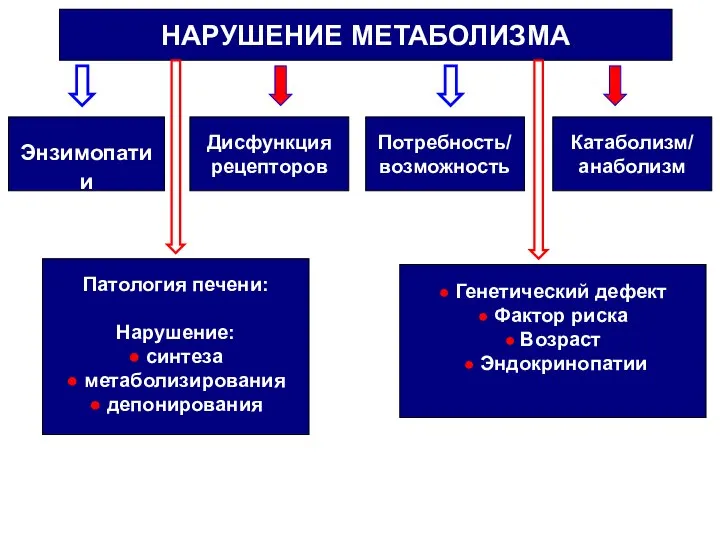
- 3. НАРУШЕНИЕ МЕТАБОЛИЗМА Энзимопатии Дисфункция рецепторов Потребность/ возможность Катаболизм/ анаболизм Патология печени: Нарушение: ● синтеза ● метаболизирования
- 4. Нарушения углеводного обмена
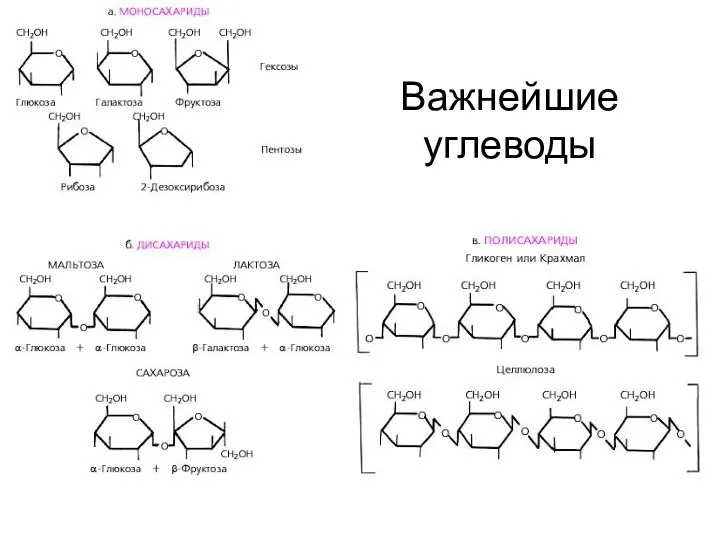
- 5. Важнейшие углеводы
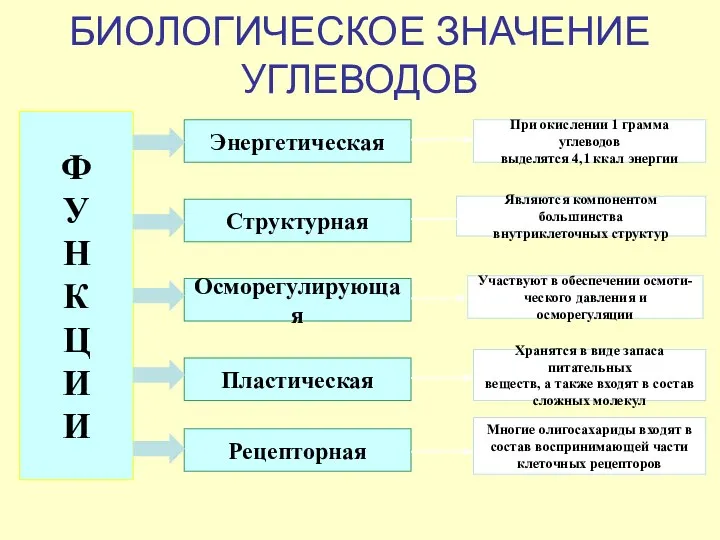
- 7. БИОЛОГИЧЕСКОЕ ЗНАЧЕНИЕ УГЛЕВОДОВ Ф У Н К Ц И И Энергетическая Структурная Участвуют в обеспечении осмоти-
- 8. НАРУШЕНИЯ ОБМЕНА УГЛЕВОДОВ Этапы которые могут иметь патогенетическую роль 1. МOTИВАЦИЯ (аппетит) 2. ПЕРЕВАРИВАНИЕ до мономеров
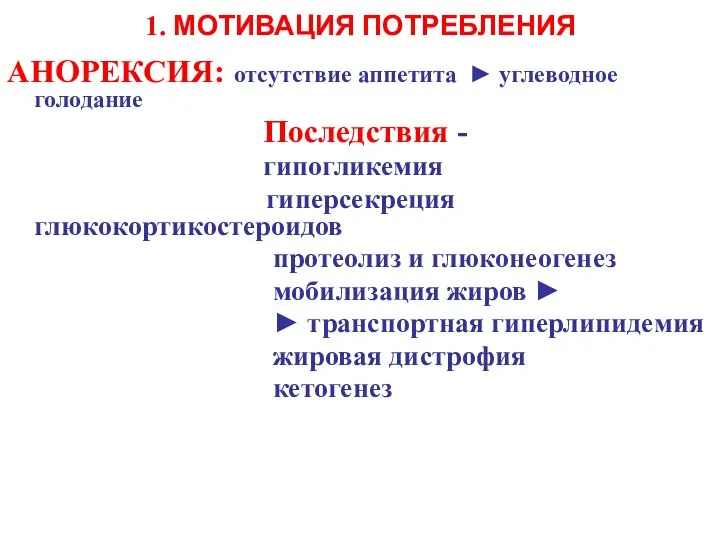
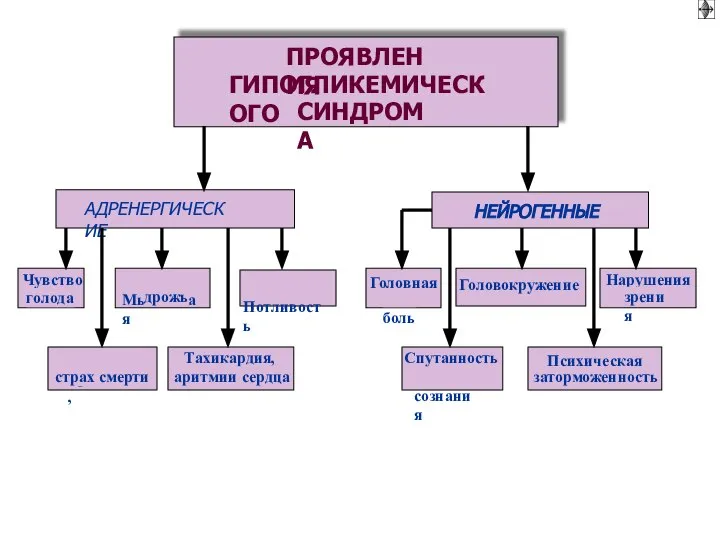
- 9. 1. МOTИВАЦИЯ ПОТРЕБЛЕНИЯ AНОРЕКСИЯ: отсутствие аппетита ► углеводное голодание Последствия - гипогликемия гиперсекреция глюкокортикостероидов протеолиз и
- 10. 1. МOTИВАЦИЯ ПОТРЕБЛЕНИЯ ПОЛИФАГИЯ (bulimia) – избыточное потребление Последствия - гипергликемия, ожирение жировая дистрофия
- 11. Leptina 1994, 167 aминокислот
- 12. Функции лептина Торможение центра голода снижение аппетита ● Стимулирует экспрессию провоспалительных цитокинов ● Снижает чувствительность рецепторов
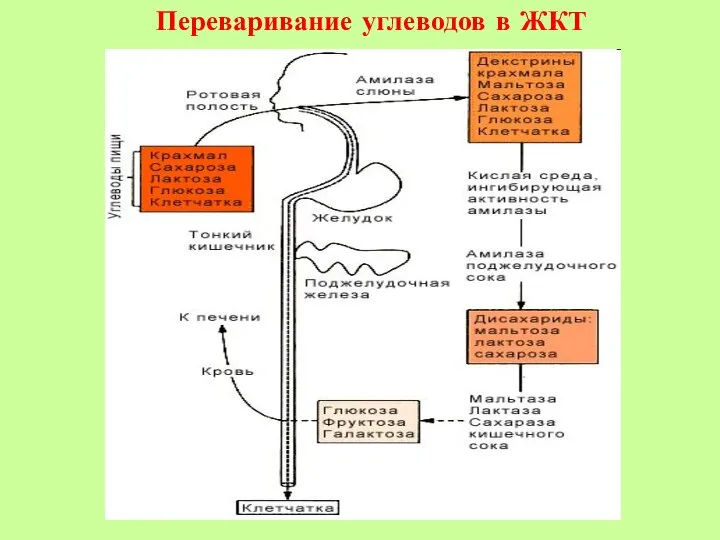
- 13. 2. ПЕРЕВАРИВАНИЕ Амилаза слюны: крахмал, гликоген олигосахариды, мальтоза Амилаза поджелудочная: крахмал, гликоген олигосахариды, мальтоза Сахараза кишечная
- 14. МАЛЬДИГЕСТИЯ (НЕПЕРЕВАРИМОСТЬ) УГЛЕВОДОВ Причины: Чрезмерное потребление углеводов на фоне относительной несостоятельности энзимов ► относительная мальдигестия Недостаточность
- 15. Пoследствия мальдигестии углеводов: Пoследствия метаболические: гипогликемия и стимуляция глюконеогенеза протеолиз - гипераминоацидемия, аминоацидурия, липолиз - транспортная
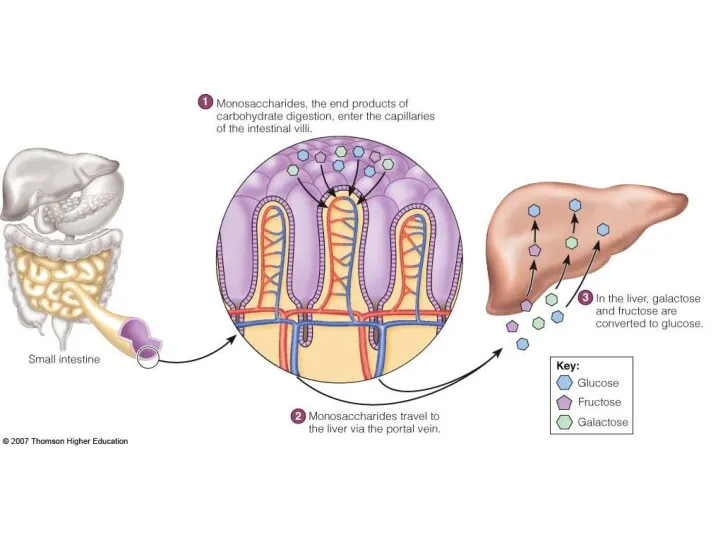
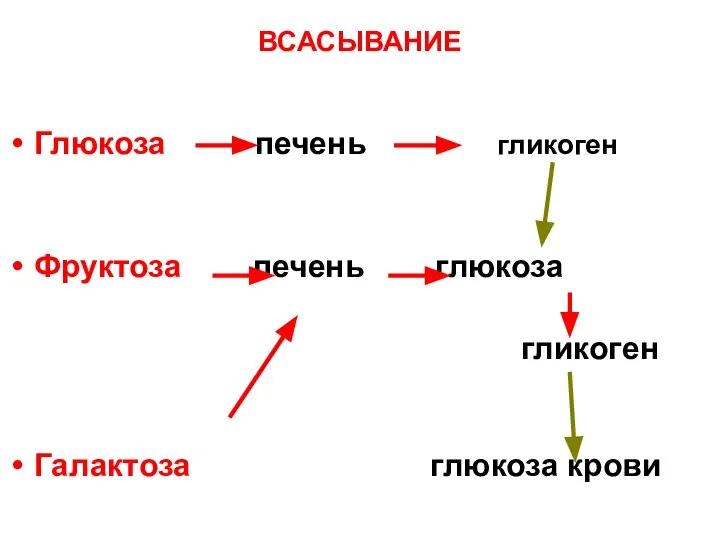
- 16. ВСАСЫВАНИЕ Глюкоза печень Фруктоза печень глюкоза гликоген Галактоза глюкоза крови гликоген
- 17. ТРАНСПОРТ И ГОМЕОСТАЗИС Качественный гомеостазис: в портальной крови присутствуют: глюкоза, галактоза, фруктоза единственный сахар в системной
- 18. Переваривание углеводов в ЖКТ
- 19. Количественный гомеостазис: Нормогликемия – 3,9 – 5,5 mMol/L Критические уровни гликемии: >27 mMol/L
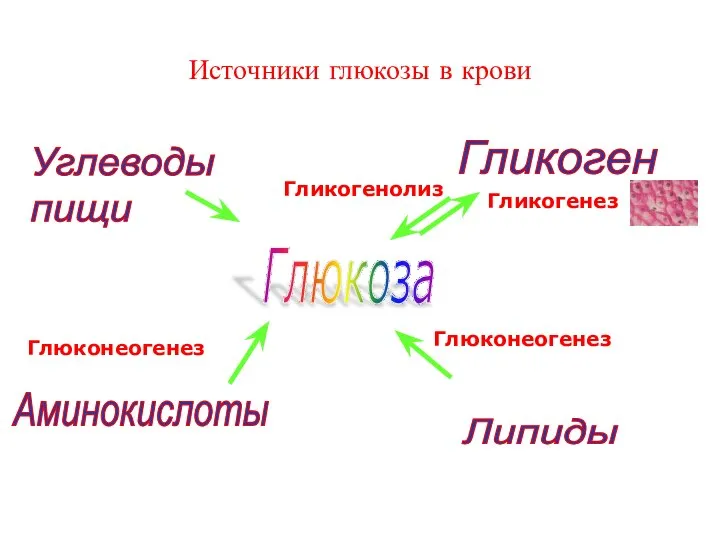
- 20. Источники глюкозы в крови Углеводы пищи Аминокислоты Липиды Гликоген Гликогенез Гликогенолиз Глюконеогенез Глюконеогенез Глюкоза
- 21. Гипогликемические факторы: ИНСУЛИН: стимулирует гликогеногенез; стимулирует липогенез из глюкозы Гипергликемические факторы: ГЛЮКАГОН, КАТЕХОЛАМИНЫ, ТИРЕOИДНЫЕ ГОРМОНЫ, СОМАТОТРОПИН:
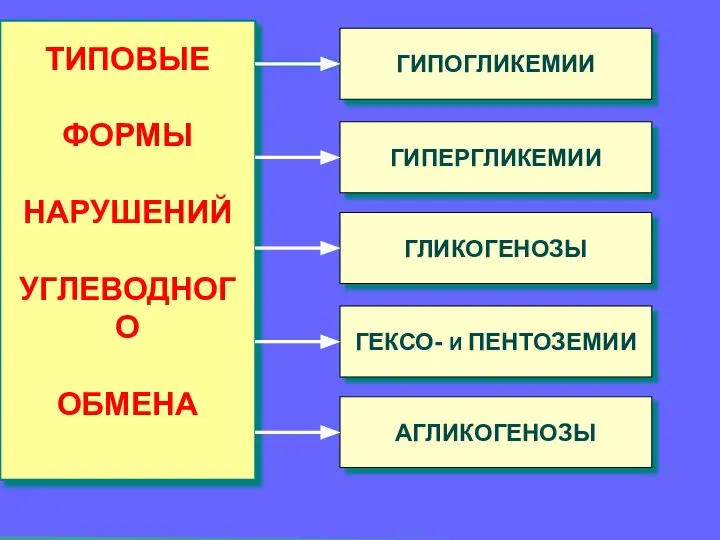
- 22. ТИПОВЫЕ ФОРМЫ НАРУШЕНИЙ УГЛЕВОДНОГО ОБМЕНА ГИПОГЛИКЕМИИ ГИПЕРГЛИКЕМИИ ГЛИКОГЕНОЗЫ ГЕКСО- И ПЕНТОЗЕМИИ АГЛИКОГЕНОЗЫ
- 23. Количественные сдвиги уровня глюкозы: ГИПОГЛИКЕМИЯ Глюкоза крови менее 4,5 mMol/L компенсированная гипогликемия 2,7 - 4,5 mMol/L
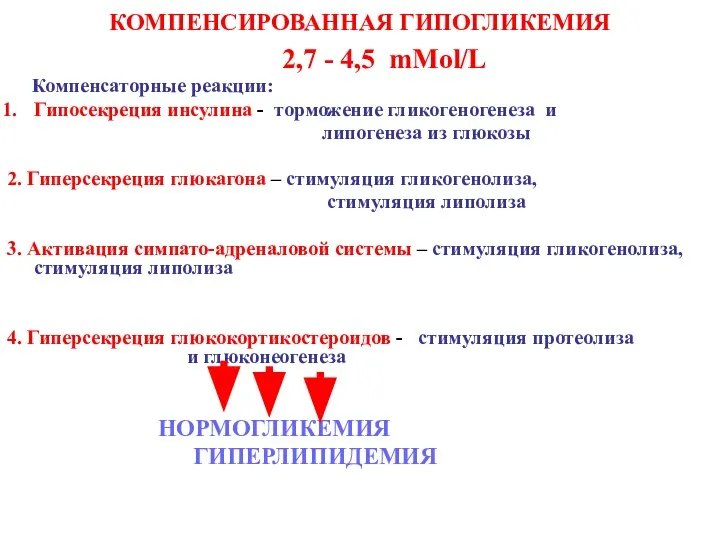
- 24. КОМПЕНСИРОВАННАЯ ГИПОГЛИКЕМИЯ 2,7 - 4,5 mMol/L Компенсаторные реакции: Гипосекреция инсулина - торможение гликогеногенеза и липогенеза из
- 25. КРИТИЧЕСКАЯ ГИПОГЛИКЕМИЯ Гипогликемия Глюкокиназа нейронов не улавливает глюкозу из крови голодание нейрона - дефицит энергии- прекращение
- 28. ГИПЕРГЛИКЕМИЯ ► Глюкоза крови> 6,1 mMol/L компенсированная гипергликемия - 6,1 – 10 mMol/L критическая гипергликемия –
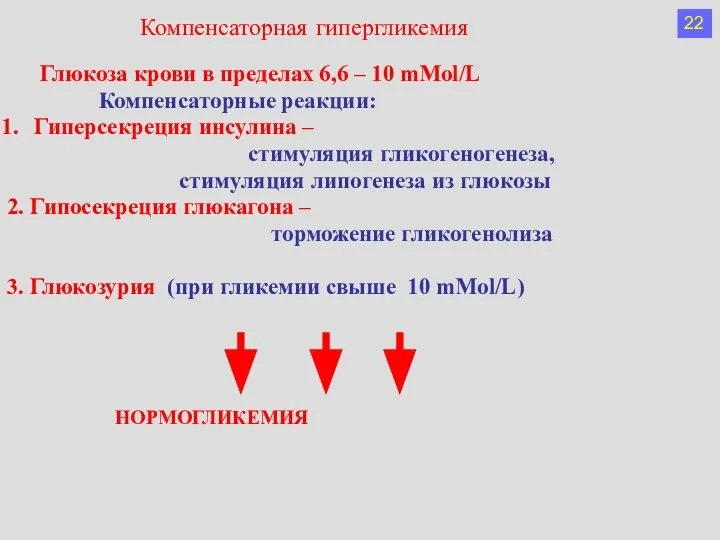
- 29. Глюкоза крови в пределах 6,6 – 10 mMol/L Компенсаторные реакции: Гиперсекреция инсулина – стимуляция гликогеногенеза, стимуляция
- 30. ПОСЛЕДСТВИЯ КОМПЕНСИРОВАННОЙ ГИПЕРГЛИКЕМИИ Гиперсекреция инсулина - гиперфункция β-клеток - истощение β-клеток - инсулиновая недостаточность усиление липогенеза
- 31. КРИТИЧЕСКАЯ ГИПЕРГЛИКЕМИЯ – (свыше 500 mg%; 27 mMol/L) Гиперосмолярность крови, межклеточной жидкости - эксикоз клеток (нейронов)
- 32. УТИЛИЗАЦИЯ ГЛЮКОЗЫ КЛЕТКАМИ Проникновение в клетки – трансмембранный перенос: Специфические транспортеры глюкозы: GluT- 1, 2, 3
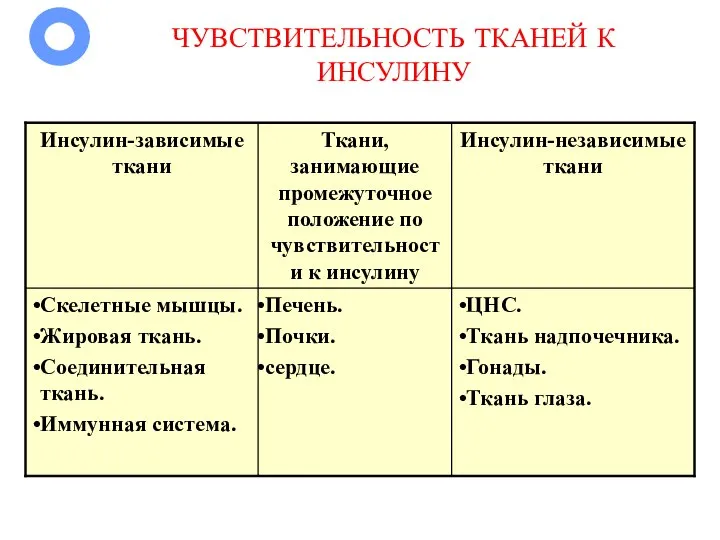
- 33. ЧУВСТВИТЕЛЬНОСТЬ ТКАНЕЙ К ИНСУЛИНУ
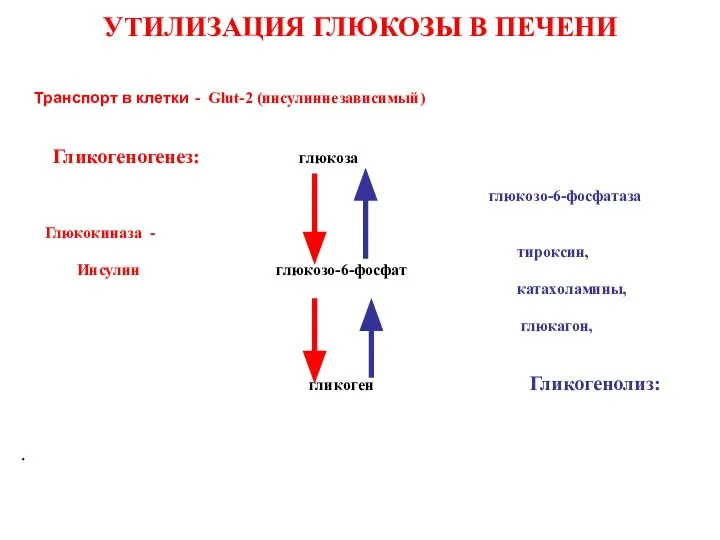
- 34. УТИЛИЗАЦИЯ ГЛЮКОЗЫ В ПЕЧЕНИ Транспорт в клетки - Glut-2 (инсулиннезависимый) Гликогеногенез: глюкоза глюкозо-6-фосфатаза Глюкокиназа - тироксин,
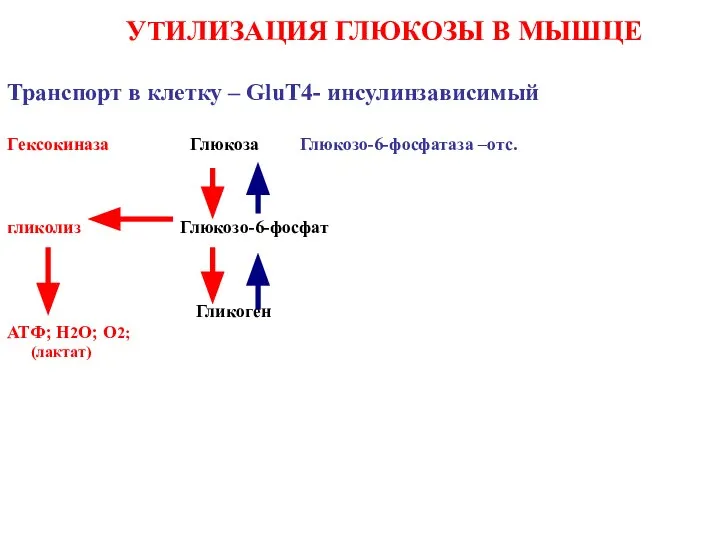
- 35. УТИЛИЗАЦИЯ ГЛЮКОЗЫ В МЫШЦЕ Транспорт в клетку – GluT4- инсулинзависимый Гeксокиназа Глюкоза Глюкозо-6-фосфатаза –отс. гликолиз Глюкозо-6-фосфат
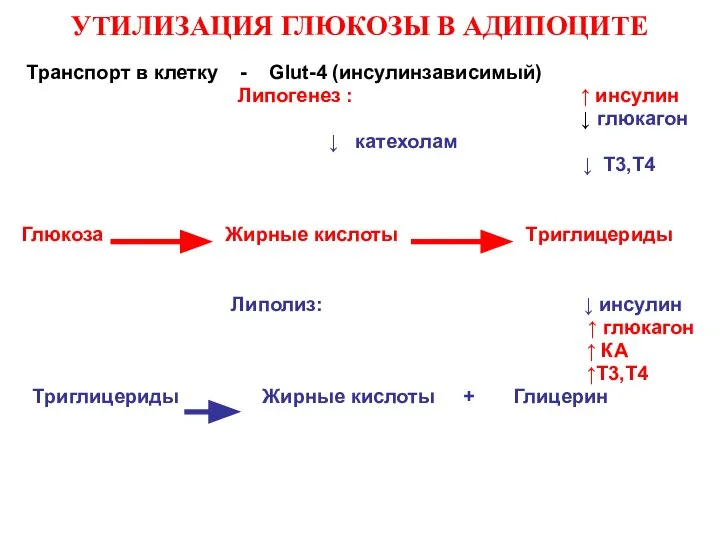
- 36. УТИЛИЗАЦИЯ ГЛЮКОЗЫ В АДИПОЦИТЕ Транспорт в клетку - Glut-4 (инсулинзависимый) Липогенез : ↑ инсулин ↓ глюкагон
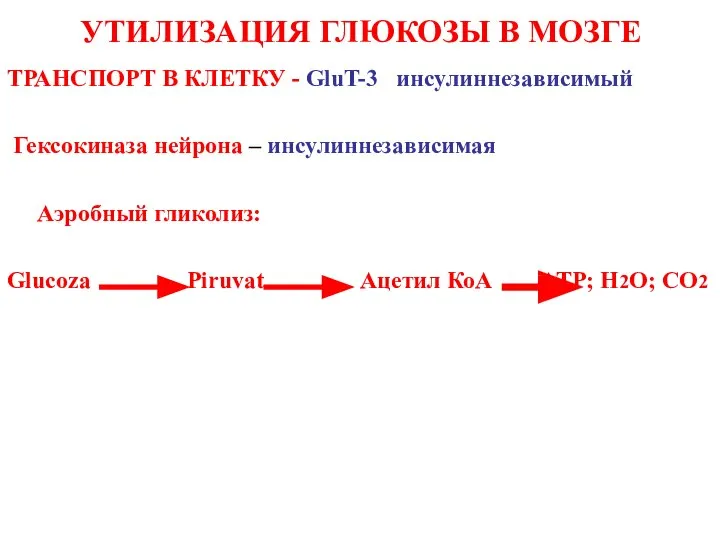
- 37. УТИЛИЗАЦИЯ ГЛЮКОЗЫ В МОЗГЕ TРАНСПОРТ В КЛЕТКУ - GluT-3 инсулиннезависимый Гексокиназа нейрона – инсулиннезависимая Аэробный гликолиз:
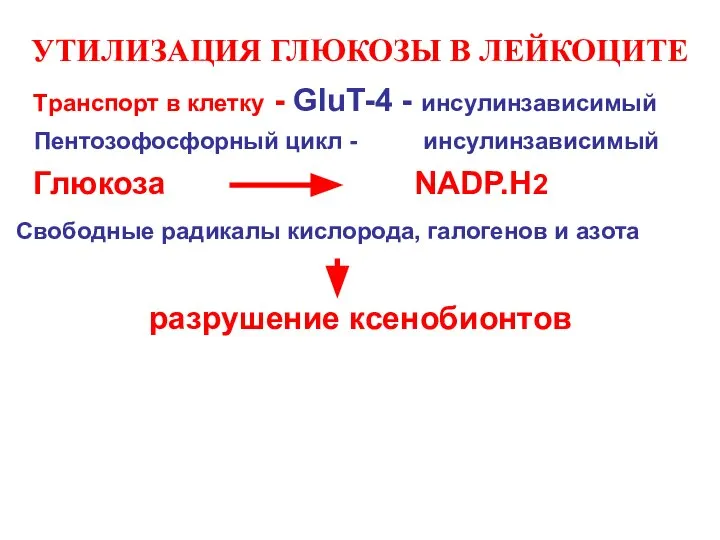
- 38. УТИЛИЗАЦИЯ ГЛЮКОЗЫ В ЛЕЙКОЦИТЕ Tранспорт в клетку - GluT-4 - инсулинзависимый Пентозофосфорный цикл - инсулинзависимый Глюкоза
- 39. ОБМЕН УГЛЕВОДОВ ПРИ САХАРНОМ ДИАБЕТЕ Символ, утвержденный ООН: «Объединимся против диабета»
- 40. Hyperglycemia Can Cause Serious Long-Term Problems
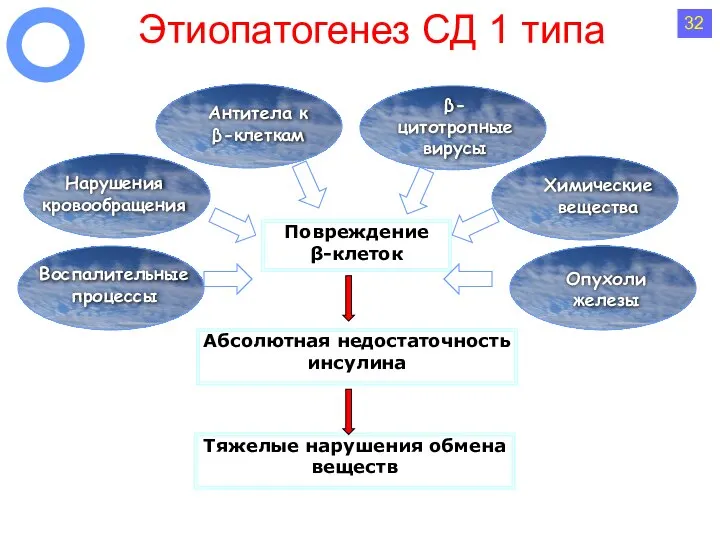
- 41. Этиопатогенез СД 1 типа Повреждение β-клеток β-цитотропные вирусы Нарушения кровообращения Химические вещества Антитела к β-клеткам Абсолютная
- 42. ОБМЕН УГЛЕВОДОВ ПРИ САХАРНОМ ДИАБЕТЕ ТИП I Патогенез: 1. НЕДОСТАТОК ИНСУЛИНА 2. ИЗБЫТОК ГЛЮКАГОНА 3. ИЗБЫТОК
- 43. 1. НЕДОСТАТОК ИНСУЛИНА : Рецепторы глюкозы GluT-4 – неактивны: скелетные мышцы, жировая ткань и миокард не
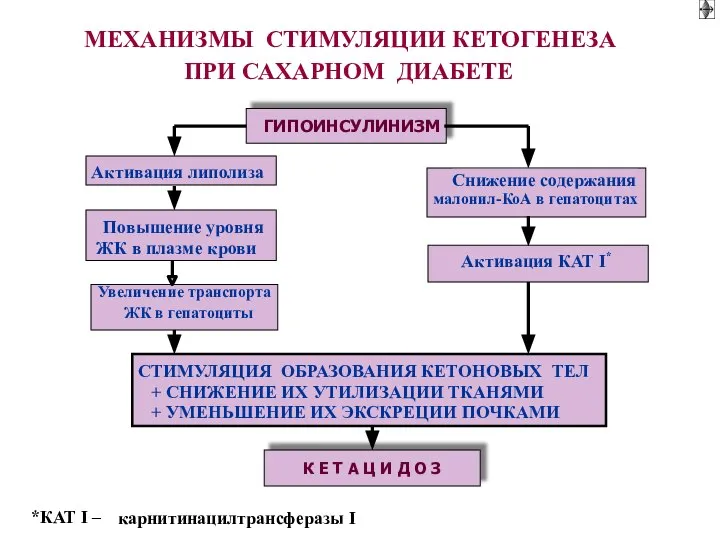
- 44. 1. НЕДОСТАТОК ИНСУЛИНА : ▬ Торможение липогенеза из Acetil CoA: ► усиление кетогенеза - кетоацидоз ▬
- 45. 2. Избыток контр-инсулярных гормонов: глюкагона и катехоламинов УСИЛЕНИЕ ГЛИКОГЕНОЛИЗА обеднение печени гликогеном; гипергликемия УСИЛЕНИЕ ЛИПОЛИЗА транспортная
- 46. 3. ИЗБЫТОК ГЛЮКОКОРТИКОИДОВ Усиление протеолиза: ▬ атрофия органов ▬ гипорегенерация ▬ атрофия мезенхимы ▬ отрицательный баланс
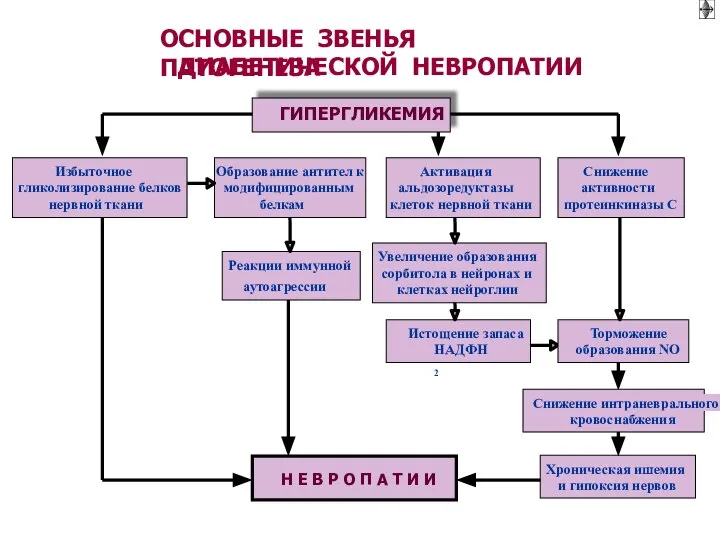
- 47. ГИПЕРГЛИКЕМИЯ: ГЛИКОЗИЛИРОВАНИЕ БЕЛКОВ (ферментативный процесс присоединения остатка глюкозы): ► Гемоглобина ► Апопротеинов и рецепторов для них
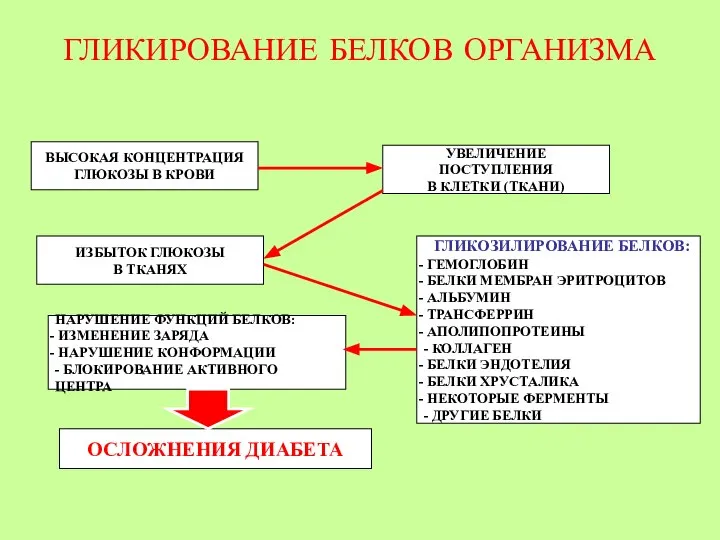
- 48. ГЛИКИРОВАНИЕ БЕЛКОВ ОРГАНИЗМА ВЫСОКАЯ КОНЦЕНТРАЦИЯ ГЛЮКОЗЫ В КРОВИ УВЕЛИЧЕНИЕ ПОСТУПЛЕНИЯ В КЛЕТКИ (ТКАНИ) ИЗБЫТОК ГЛЮКОЗЫ В
- 49. Д и а б е т HbA1c HbA1c специфический продукт присоединения глюкозы к N-терминальному концу ß-цепи
- 50. Исследование уровня фруктозамина Соединения белков (например альбумин) крови с глюкозой называют фруктозаминами. Отражает информацию о содержании
- 52. Клинические синдромы в сахарном диабете 1 1. Снижение толерантности к глюкозе ►гипергликемия и глюкозурия 2. Гиповолемия
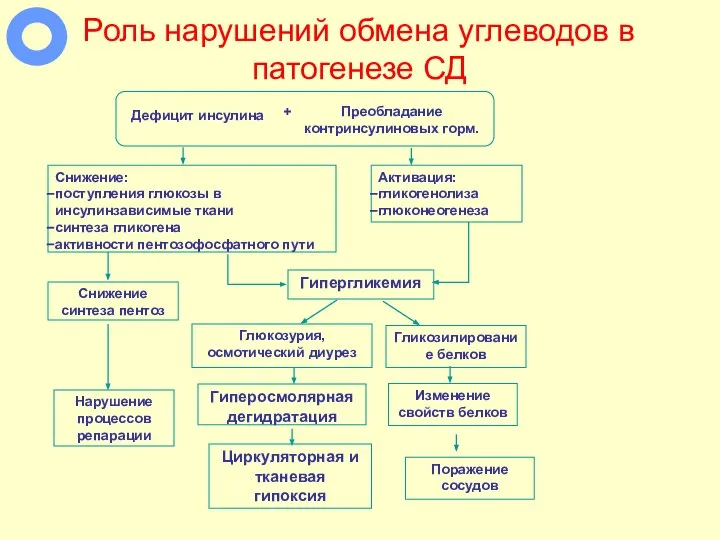
- 53. Роль нарушений обмена углеводов в патогенезе СД Дефицит инсулина Снижение: поступления глюкозы в инсулинзависимые ткани синтеза
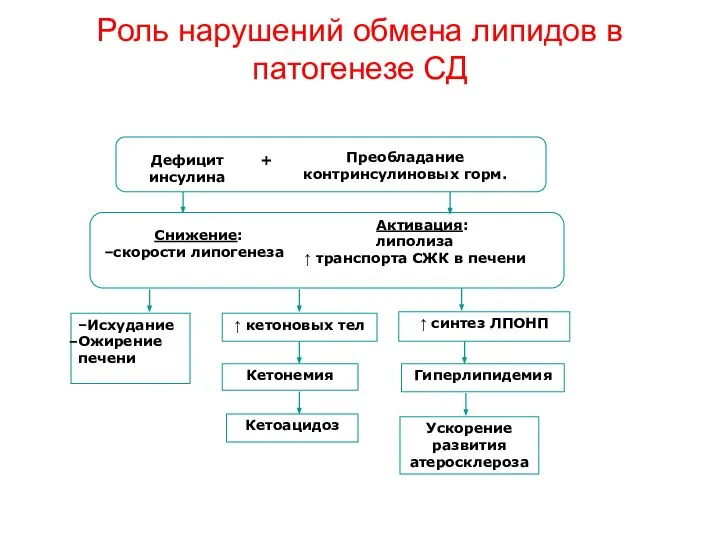
- 54. Роль нарушений обмена липидов в патогенезе СД Дефицит инсулина Снижение: скорости липогенеза ↑ кетоновых тел Активация:
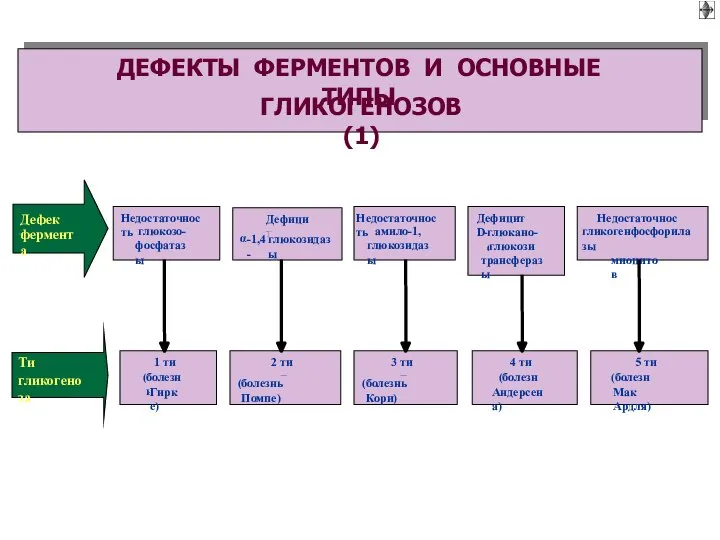
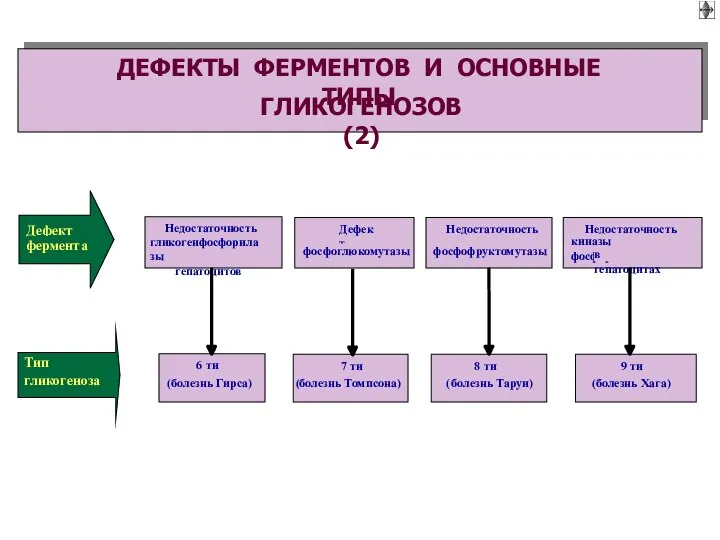
- 57. Накопление избытка гликогена в клетках. Имеет наследственный или врожденный генез.
- 60. Дефицит или отсутствие гликогена в клетках. Имеет наследственный, врожденный или приобретенный генез.
- 61. ИНСУЛИНОРЕЗИСТЕНТНОСТЬ Предрецепторная – аномалии молекулы инсулина проинсулин не превращается в инсулин антиинсулиновые антитела Рецепторная - aномалии
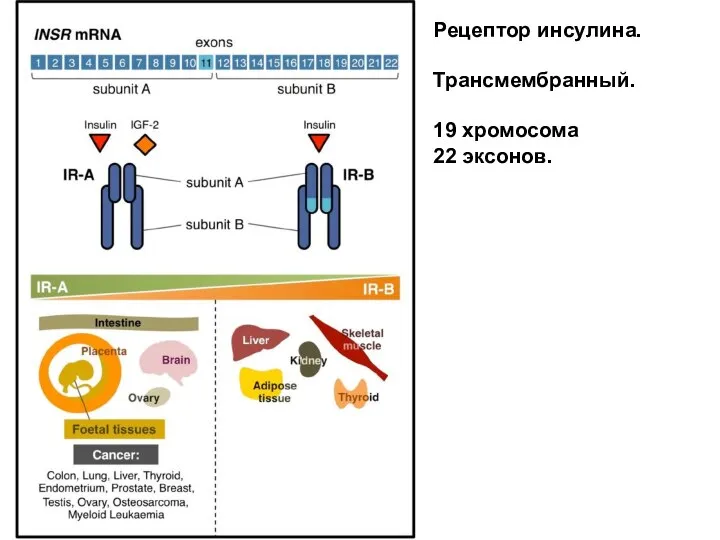
- 62. Рецептор инсулина. Трансмембранный. 19 хромосома 22 эксонов.
- 63. Нарушение липидного обмена
- 64. ►Потребляемые жировые вещества◄ 1. Триглицериды с насыщенными жирными кислотами, т.е. только с одинарными связями между атомами
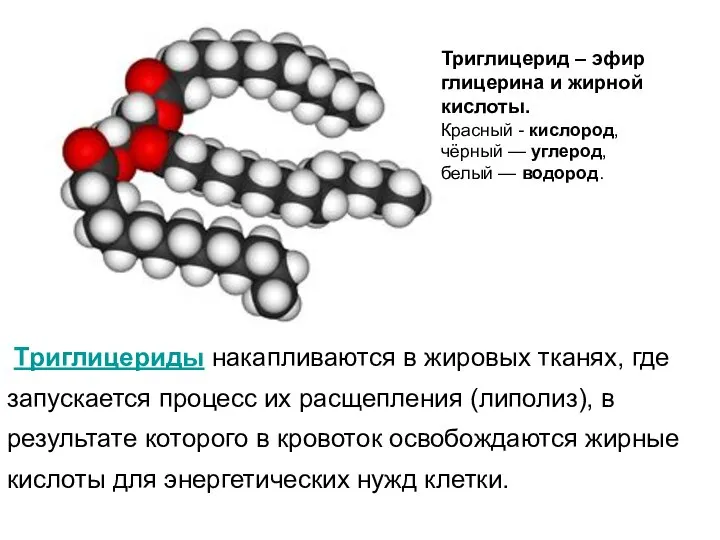
- 65. Триглицерид – эфир глицерина и жирной кислоты. Красный - кислород, чёрный — углерод, белый — водород.
- 66. Гормоны липолитические Соматотропный гормон Катехоламины (адреналин, норадреналин) Тироксин Глюкокортикоиды Глюкагон Половые гормоны Адренокортикотропный гормон
- 67. ОСОБЕННОСТЬ МЕТАБОЛИЗМА ЛИПИДОВ ► СПОСОБНОСТЬ К НАКОПЛЕНИЮ Патологические варианты: 1. Ожирение - избыточное накопление липидов в
- 68. Пример липидоза – сфинголипидоз. Результат дефекта лизосомального фермента расщепляющего сфинголипиды (сфингомиелиназа) - основные жиры мозга, что
- 69. НАРУШЕНИЯ ПОТРЕБЛЕНИЯ ЖИРОВ А. Недостаточное потребление: 1. недостаток насыщенных жирных кислот – заменимые вещества; синтезируются организмом
- 70. Б. ИЗБЫТОЧНОЕ ПОТРЕБЛЕНИЕ ЖИРОВ Алиментарная гиперлипидемия - жировая инфильтрация органов; алиментарное ожирение В. ИЗБЫТОЧНОЕ ПОТРЕБЛЕНИЕ ХОЛЕСТЕРИНА:
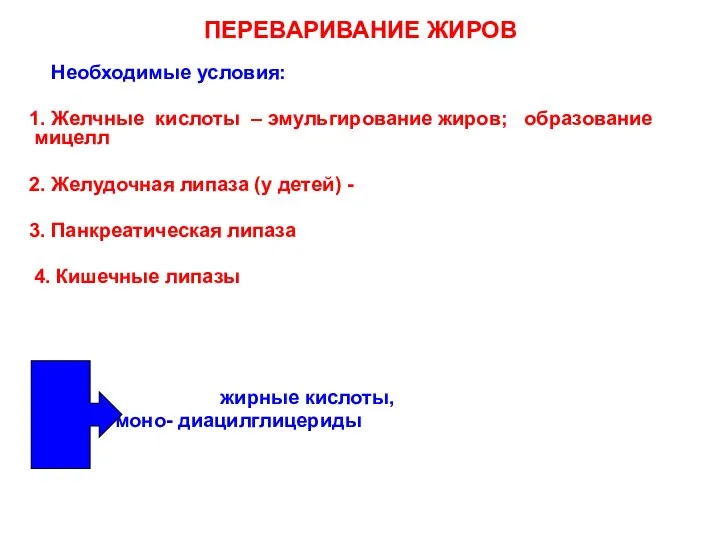
- 71. ПЕРЕВАРИВАНИЕ ЖИРОВ Необходимые условия: 1. Желчные кислоты – эмульгирование жиров; образование мицелл 2. Желудочная липаза (у
- 72. МАЛЬДИГЕСТИЯ ЖИРОВ (причины) 1. Избыточное потребление жиров --- относительная недостаточность липаз 2. Поражения поджелудочной железы -
- 73. ПОСЛЕДСТВИЯ МАЛЬДИГЕСТИИ ЖИРОВ Метаболические последствия: недостаток ненасыщенных жирных кислот; недостаток жирорастворимых витаминов; стеаторея – присутствие в
- 74. ВСАСЫВАНИЕ ЖИРОВ 1. Короткоцепочечные жирные кислоты (10 C) – (маслянная кислота из молока) – всасывание в
- 75. MAЛЬАБСОРБЦИЯ ЖИРОВ Причины: Нарушения переваривания жиров – отсутствие желчи, липазы 2. Не образуются мицеллы - отсутствие
- 76. Последствия мальабсорбции жиров: Метаболические последствия: Энергетическая недостаточность (возместимая) недостаточность насыщенных жирных кислот (возместимая) недостаточность ненасыщенных жирных
- 77. ТРАНСПОРТ ЛИПИДОВ ЛИПИДНЫЙ ГОМЕОСТАЗИС КОЛИЧЕСТВЕННЫЙ ГОМЕОСТАЗИС ЛИПИДЕМИИ : Общее содержание липидов в плазме крови (нормолипидемия) –
- 78. КАЧЕСТВЕННЫЙ ГОМЕОСТАЗИС ЛИПИДЕМИИ: 1. Хиломикроны – экзогенные липиды, фосфолипиды, холестерин, витамины 2. VLDL – эндогенные липиды,
- 79. Плазменные липиды в воде нерастворимы, поэтому транспортируются в кровь в форме липопротеидов ( являются мицеллярными структурами
- 80. Мицеллы отдают свободный ХС клеткам слизистой оболочки кишечника, где экзогенный ХС смешивается с эндогенным и подвергается
- 81. 1. Хиломикроны – ХМ (ρ=0,960 г/мл) Состоят главным образом из жиров, являются самыми крупными частицами, имеющими
- 82. 3. Липопротеиды низкой плотности (ЛПНП), или β-липопротеиды (ρ=0,019–1,063 г/мл) Состав: 45% холестерина, 22% фосфолипидов, 10% триглицеридов
- 83. Способностью образовывать плазменные ЛП обладают только две ткани: 1- паренхиматозные клетки печени 2- эпителиальные клетки слизистой
- 84. Аро- в составе липопротеинов Мембрана – фосфолипиды. Ядро - триглицериды, фосфолипиды, холестерин ● Aпопротеины в мебране
- 85. Недавно описан ещё один вид апопротеинов –апопротеин (а), который входит в состав ЛПНП. Обладает наибольшей атерогенностью
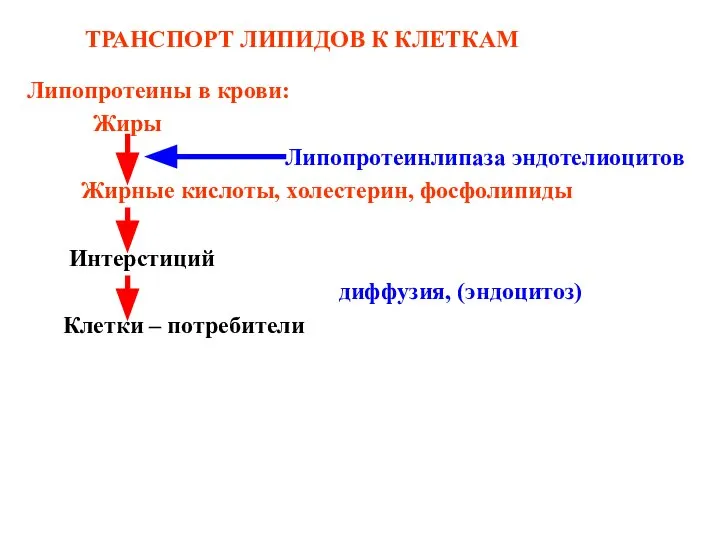
- 86. ТРАНСПОРТ ЛИПИДОВ К КЛЕТКАМ Липопротеины в крови: Жиры Липопротеинлипаза эндотелиоцитов Жирные кислоты, холестерин, фосфолипиды Интерстиций диффузия,
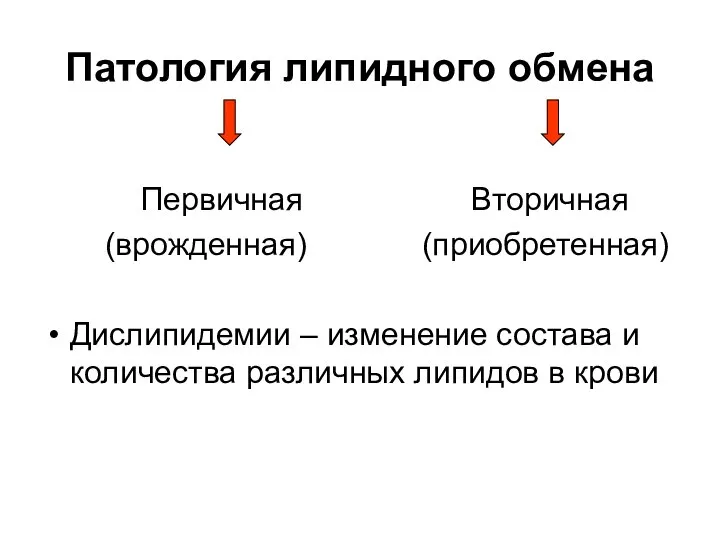
- 87. Патология липидного обмена Первичная Вторичная (врожденная) (приобретенная) Дислипидемии – изменение состава и количества различных липидов в
- 88. Первичные гиперлипидемии Являются самостоятельным заболеванием или синдромом. Наиболее выраженные формы передаются по наследству, носят гомозиготный или
- 89. Гиперлипопротеинемия первичная - I тип Гиперхиломикронемия (экзогенная гиперлипидемия) – увеличение уровня хиломикронов в крови даже натощак.
- 90. Гиперлипопротеинемия первичная - IIа тип Увеличение уровня холестерина в составе ЛПНП. В крови – гиперхолестеринемия и
- 91. Гиперлипопротеинемия первичная - IIб тип Комбинированная гиперлипидемия: В крови увеличивается содержание ЛПНП (холестерина) и ЛПОНП (триглицеридов).
- 92. Гиперлипопротеинемия первичная - III тип Дис-β-липопротеинемия – нарушается превращения ЛПОНП в ЛПНП и появляются аномальные липопротеины.
- 93. Гиперлипопротеинемия первичная - IV тип Эндогенная гиперлипидемия Увеличение ЛПОНП при нормальном содержании ЛПНП, хиломикронов и холестерина.
- 94. Гиперлипопротеинемия первичная - V тип Смешанная гиперлипидемия: Характеризуется повышением ЛПОНП, хиломикронов и триглицеридов. Клиника (у лиц
- 95. Вторичные дислипидемии (приобретенные) I тип - гипертриглицеридемия – системная красная волчанка IIa тип – гипер-бета-липопротеинемия –
- 96. НАРУШЕНИЯ ОБМЕНА ХОЛЕСТЕРИНА Поступление – недостаточное поступление – возмещается эндогенным холестерином избыточное поступление – гиперхолестеринемия Синтез
- 97. УТИЛИЗАЦИЯ ХОЛЕСТЕРИНА ПРИ НОРМОХОЛЕСТЕРИНЕМИИ Специфический захват рецепторами для apoB и apoE эндотелиоцитов и гепатоцитов. Образование фагосомы,
- 98. ПАТОГЕНЕЗ ГИПЕРХОЛЕСТЕРИНЕМИИ Гиперхолестеринемия семейная (наследственная) - генетический дефект рецептора захвата холестерина-LDL периферической клеткой или гепатоцитами Гиперхолестеринемия
- 99. 5. Гиперхолестеринемия при энзимопатий - нарушение окисления и эстерификации холестерина (образование желчных кислот и стероидных гормонов).
- 100. Семейная гиперхолестеринемия, обусловлена мутациями в гене рецептора липопротеинов низкой плотности. Это ведёт к нарушению транспорта и
- 101. Нуль-мутация. ► Отсутствует белок-рецептор. Дефект транспорта рецептора к клеточной поверхности. ► Отсутствует или уменьшено число рецепторов
- 102. Клетки участвующие в патогенезе атероматоза: эндотелиоциты моноциты соудистые миоциты местные макрофаги лимфоциты T и B фибробласты
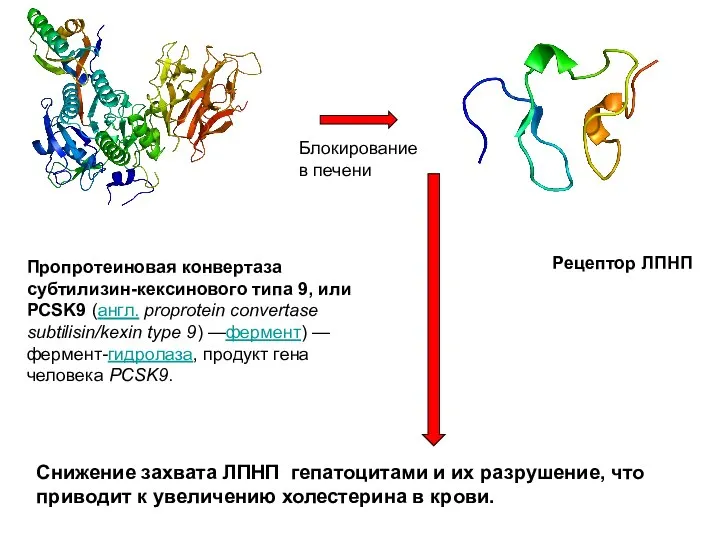
- 103. Пропротеиновая конвертаза субтилизин-кексинового типа 9, или PCSK9 (англ. proprotein convertase subtilisin/kexin type 9) —фермент) —фермент-гидролаза, продукт
- 104. Дисфункция Эндотелиоцитов: Артериальная гипертензия – механические повреждения Гипергликемия – гликирование белков сосудистой стенки Изменения реологии –
- 105. Моноциты: - неспецифический захват и превращение в пенистые миоцитарные клетки; активация миоцитов – миграция в интиму
- 106. Сосудистые миоциты: Активация миоцитов – пролиферация, иммиграция в интиму, захват холестерина, превращение в пенистые миоцитарные клетки,
- 107. ФИБРОБЛАСТЫ: Интерлейкины, хемокины, TNF, факторы роста, молекулы клеточной адгезии. Активация фибробластов: синтез коллагена, эластических волокон, межклеточного
- 108. Дендроциты и лимфоциты - локальное иммунное воспаление Тромбоциты --- тромбогенез
- 109. Современная концепция атерогенеза
- 111. Скачать презентацию








































































 Законы химической термодинамики. Часть 1. Физическая и коллоидная химия
Законы химической термодинамики. Часть 1. Физическая и коллоидная химия Chemical Reactions and Stoichiometry
Chemical Reactions and Stoichiometry Азот Составил: учитель химии МОУ «Средняя общеобразовательная школа №92 с углубленным изучением отдельных предметов» Барсук
Азот Составил: учитель химии МОУ «Средняя общеобразовательная школа №92 с углубленным изучением отдельных предметов» Барсук 1. Молекулярная кристаллическая решетка Характеристика У веществ с молекулярным строением в узлах кристаллической решетки
1. Молекулярная кристаллическая решетка Характеристика У веществ с молекулярным строением в узлах кристаллической решетки  Наука плазмохимия
Наука плазмохимия Этимология названий химических элементов периодической системы Д.И. Менделеева
Этимология названий химических элементов периодической системы Д.И. Менделеева Основания. Гидроксид лития
Основания. Гидроксид лития Основы химической кинетики и химическое равновесие (лекция 5)
Основы химической кинетики и химическое равновесие (лекция 5) Глюкозаальдегидоспирт
Глюкозаальдегидоспирт Важнейшие классы бинарных соединений – оксиды и летучие водородные соединения
Важнейшие классы бинарных соединений – оксиды и летучие водородные соединения Строение вещества
Строение вещества Полимеры. Классификация полимеров
Полимеры. Классификация полимеров Презентация по Химии "Свойства комплексных соединений" - скачать смотреть
Презентация по Химии "Свойства комплексных соединений" - скачать смотреть  Практикум по органической и биоорганической химии
Практикум по органической и биоорганической химии Модифицирование структуры полисахаридов гидрофобными заместителями: твердофазный синтез, исследование структуры и свойств
Модифицирование структуры полисахаридов гидрофобными заместителями: твердофазный синтез, исследование структуры и свойств Ключевые реакции и регуляторные ферменты начальных этапов углеводного обмена
Ключевые реакции и регуляторные ферменты начальных этапов углеводного обмена Аттестационная работа. Образовательная программа кружка «Химия и жизнь»
Аттестационная работа. Образовательная программа кружка «Химия и жизнь» Признаки и условия протекания химических реакций
Признаки и условия протекания химических реакций Беймет алдар
Беймет алдар АЛЮМІНІЄВІ СПЛАВИ Підготувала учениця 10 класу Кисленко Єлизавета
АЛЮМІНІЄВІ СПЛАВИ Підготувала учениця 10 класу Кисленко Єлизавета  Коррозия металлов
Коррозия металлов The morphology and reactivity of model catalysts based on cobalt oxide
The morphology and reactivity of model catalysts based on cobalt oxide Классификация и номенклатура органических соединений
Классификация и номенклатура органических соединений Методы изготовления из резины и латекса
Методы изготовления из резины и латекса Чи шкідливі пральні порошки для здоров’я?
Чи шкідливі пральні порошки для здоров’я?  Виды химических реакций
Виды химических реакций Соединения химических элементов
Соединения химических элементов Concise asymmetric total synthesis of lycopodine
Concise asymmetric total synthesis of lycopodine