Содержание
- 2. Аневризма выпячивание стенки артерии (реже — вены) вследствие её истончения или растяжения. Расположение: 35% - передняя
- 3. Патогенез Патогенез формирования аневризмы является многофакторным и приобретённые факторы могут сочетаться с генетической предрасположенностью. Нарушение внутренней
- 4. Эпидемиология Ангиографическое исследование обнаруживает аневризмы сосудов головного мозга у 3.7- 6% пациентов. Для взрослых без факторов
- 5. Субарахноидальное кровоизлияние разрыв мешотчатой аневризмы: 85% перимезэнцефальное кровоизлияние: 10% артериовенозная мальформация (АВМ) дуральная артерио-венозная фистула спинальная
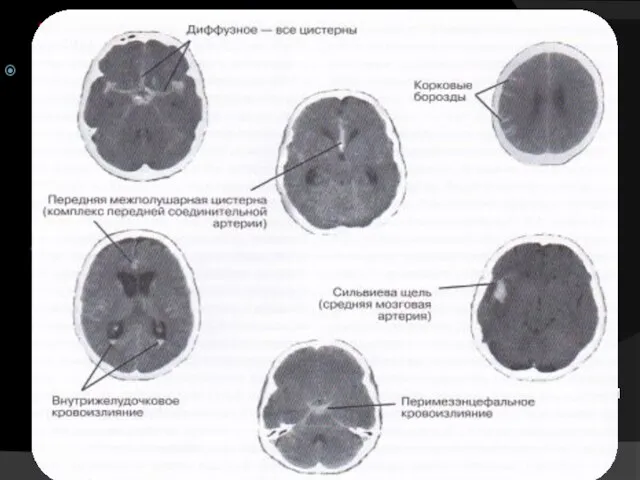
- 6. Диагностика Хотя МРТ более чувствительна чем КТ к наличию крови в субарахноидальных пространствах и к выявлению
- 7. Люмбальная пункция Пациентам с подозрением на САК и нормальной КТ показано проведение спиномозговой пункции, но только
- 8. Повторное кровоизлияние: Около 40% пациентов с аневризматическим САК перенесут повторное кровоизлияние в течение первых трёх недель
- 9. Хирургическое лечение Перед операцией хирург должен оценить имеющиеся изображения, чтобы определить: ширину шейки аневризмы и конфигурацию
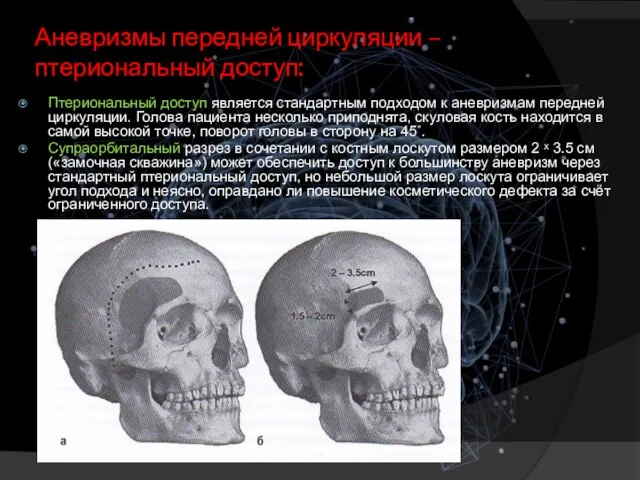
- 10. Аневризмы передней циркуляции – птериональный доступ: Птериональный доступ является стандартным подходом к аневризмам передней циркуляции. Голова
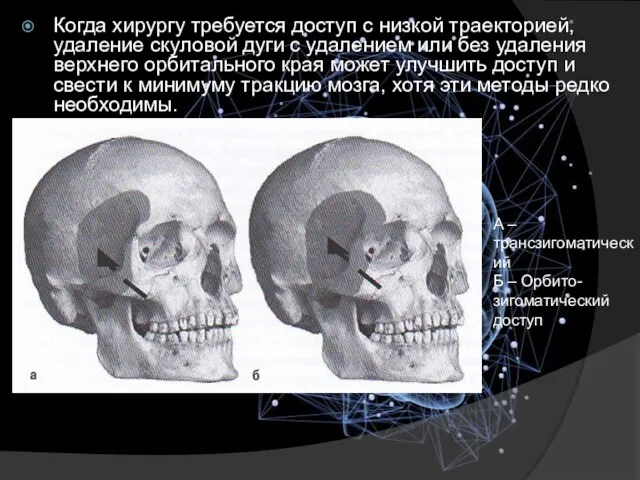
- 11. Когда хирургу требуется доступ с низкой траекторией, удаление скуловой дуги с удалением или без удаления верхнего
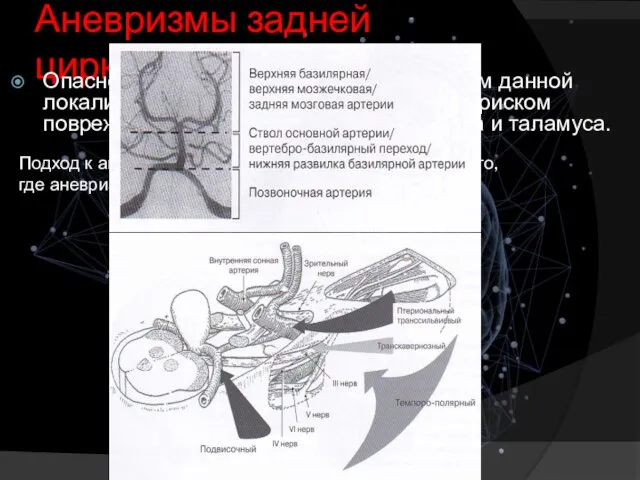
- 12. Аневризмы задней циркуляции Опасности оперативного лечения аневризм данной локализации связаны в первую очередь с риском повреждения
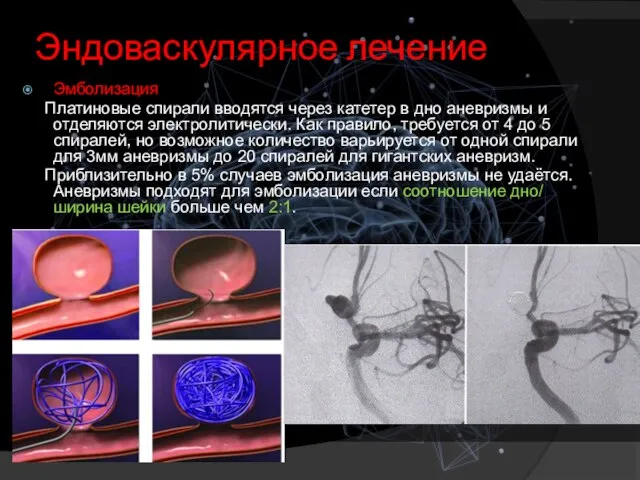
- 13. Эндоваскулярное лечение Эмболизация Платиновые спирали вводятся через катетер в дно аневризмы и отделяются электролитически. Как правило,
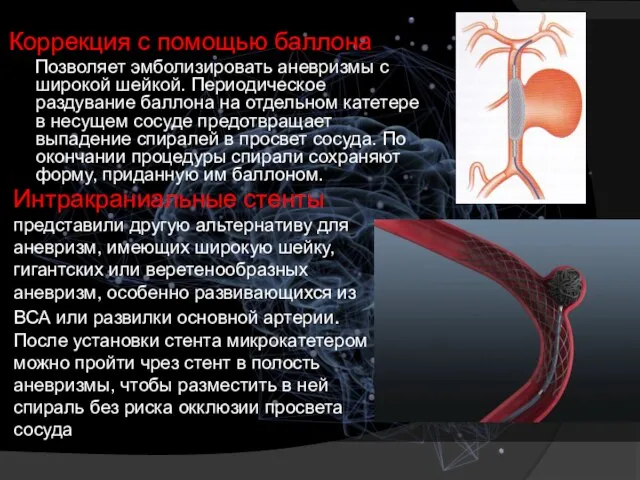
- 14. Коррекция с помощью баллона Позволяет эмболизировать аневризмы с широкой шейкой. Периодическое раздувание баллона на отдельном катетере
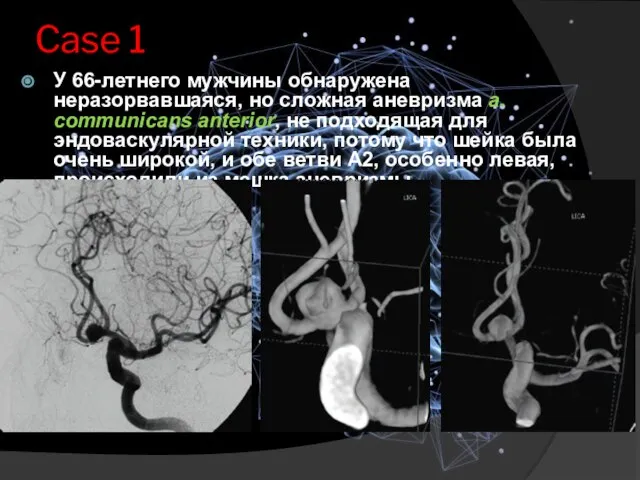
- 15. Case 1 У 66-летнего мужчины обнаружена неразорвавшаяся, но сложная аневризма а. communicans anterior, не подходящая для
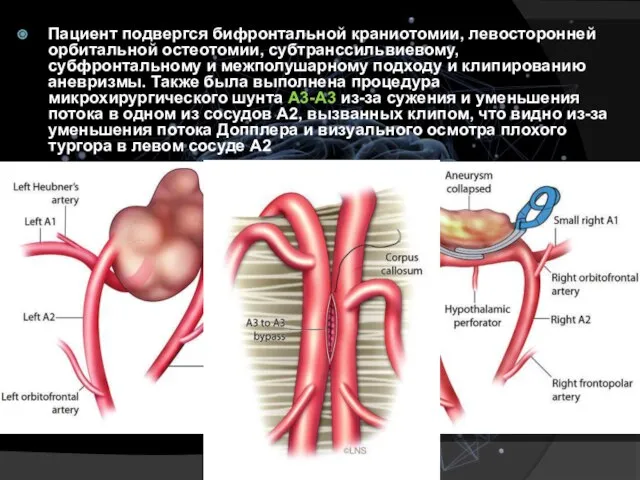
- 16. Пациент подвергся бифронтальной краниотомии, левосторонней орбитальной остеотомии, субтранссильвиевому, субфронтальному и межполушарному подходу и клипированию аневризмы. Также
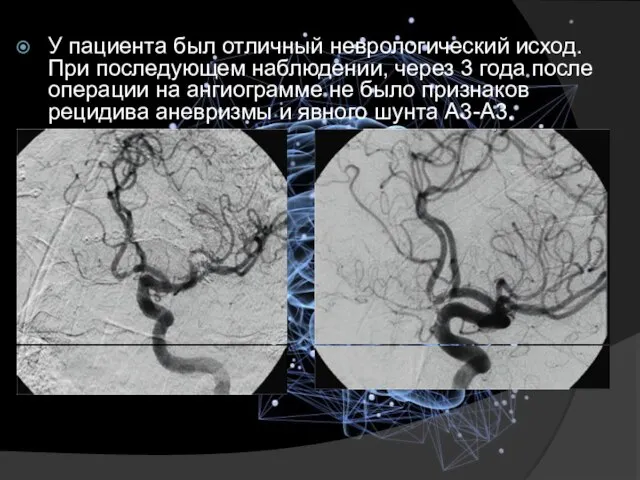
- 17. У пациента был отличный неврологический исход. При последующем наблюдении, через 3 года после операции на ангиограмме
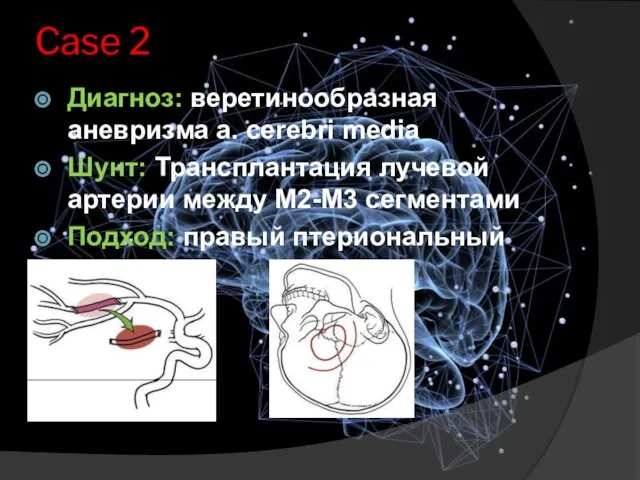
- 18. Case 2 Диагноз: веретинообразная аневризма a. cerebri media Шунт: Трансплантация лучевой артерии между M2-M3 сегментами Подход:
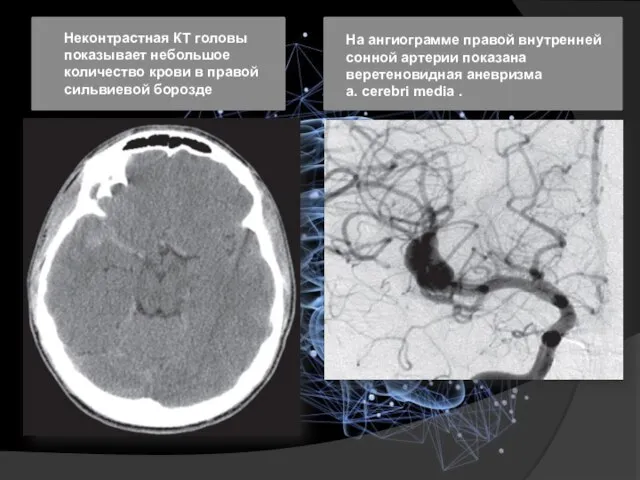
- 19. Неконтрастная КТ головы показывает небольшое количество крови в правой сильвиевой борозде На ангиограмме правой внутренней сонной
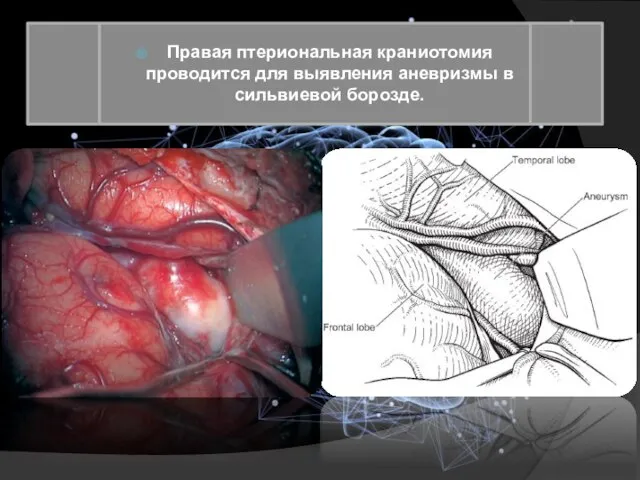
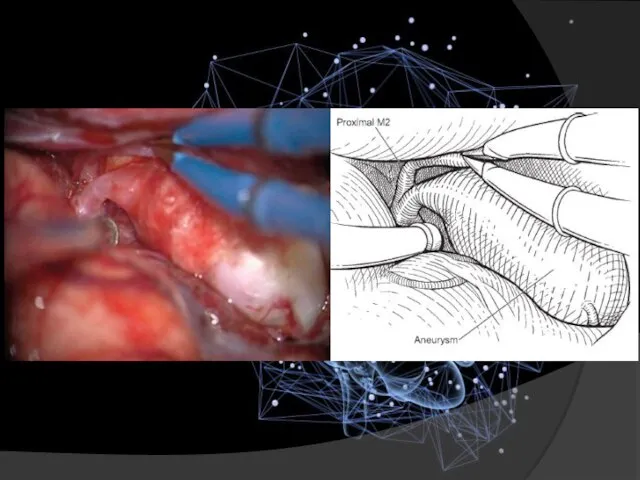
- 20. Правая птериональная краниотомия проводится для выявления аневризмы в сильвиевой борозде.
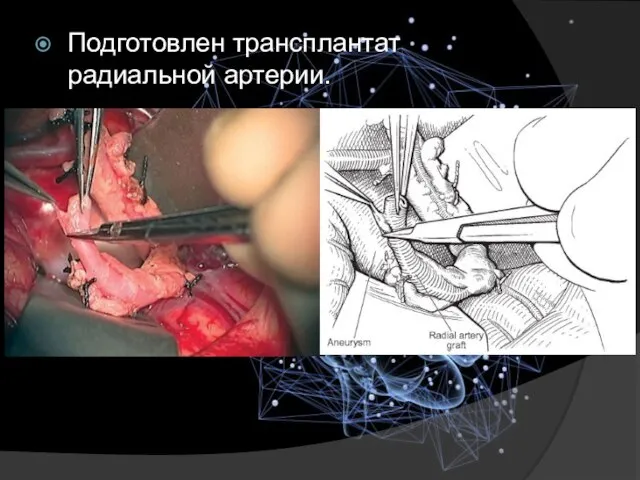
- 22. Подготовлен трансплантат радиальной артерии.
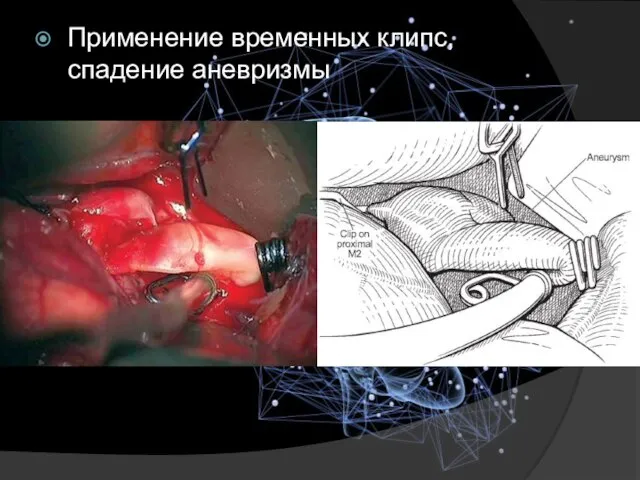
- 23. Применение временных клипс, спадение аневризмы
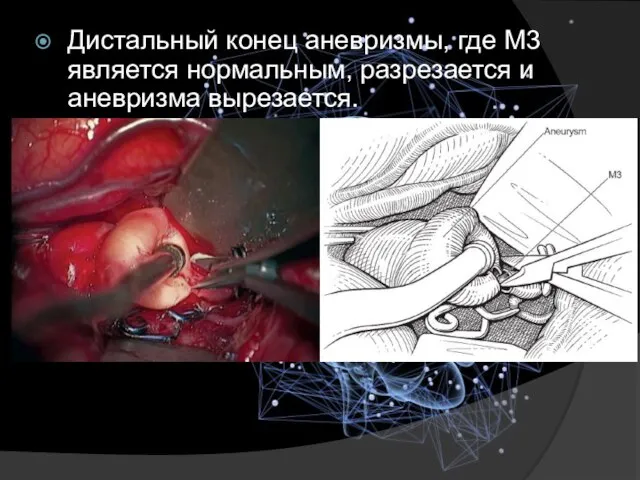
- 24. Дистальный конец аневризмы, где M3 является нормальным, разрезается и аневризма вырезается.
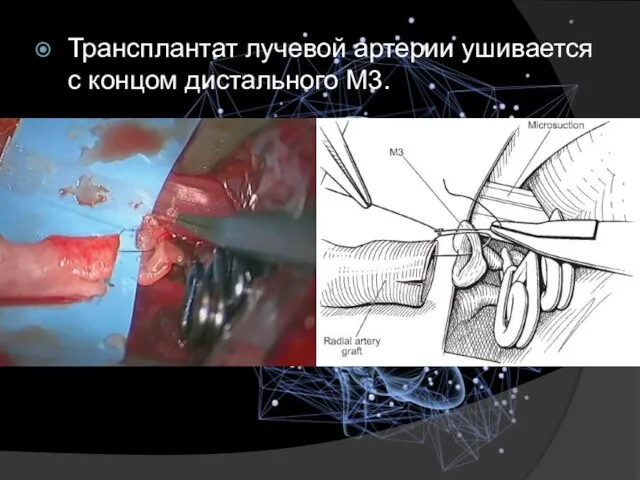
- 25. Трансплантат лучевой артерии ушивается с концом дистального M3.
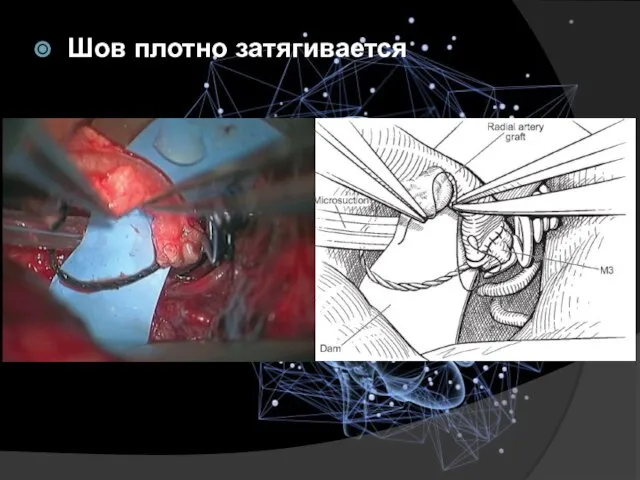
- 26. Шов плотно затягивается
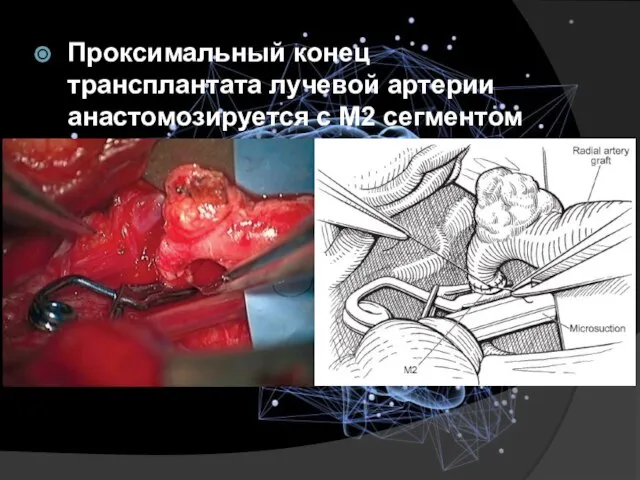
- 27. Проксимальный конец трансплантата лучевой артерии анастомозируется с M2 сегментом
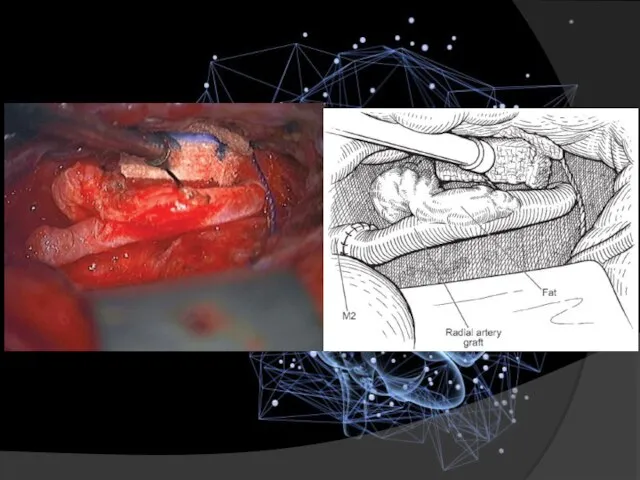
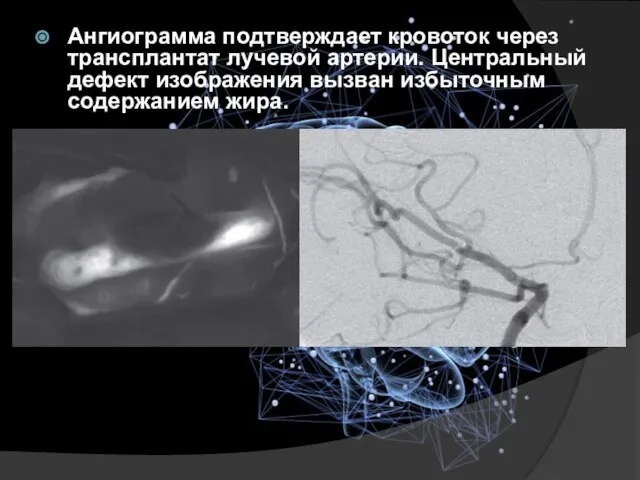
- 29. Ангиограмма подтверждает кровоток через трансплантат лучевой артерии. Центральный дефект изображения вызван избыточным содержанием жира.
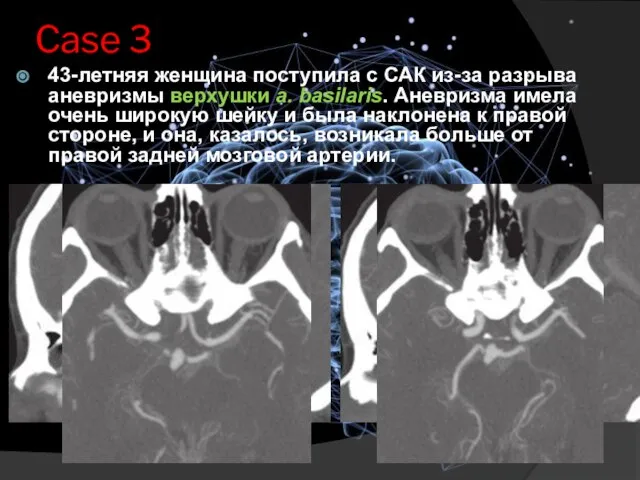
- 30. Case 3 43-летняя женщина поступила с САК из-за разрыва аневризмы верхушки а. basilaris. Аневризма имела очень
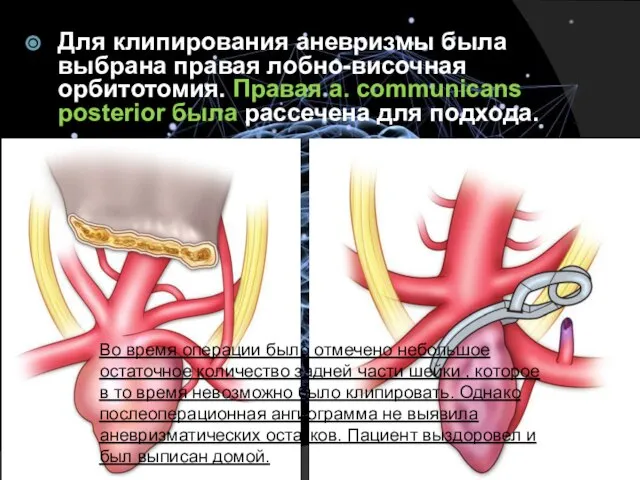
- 31. Для клипирования аневризмы была выбрана правая лобно-височная орбитотомия. Правая a. communicans posterior была рассечена для подхода.
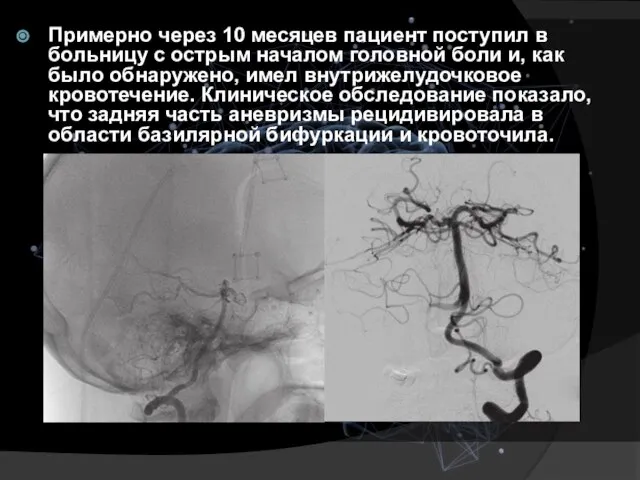
- 32. Примерно через 10 месяцев пациент поступил в больницу с острым началом головной боли и, как было
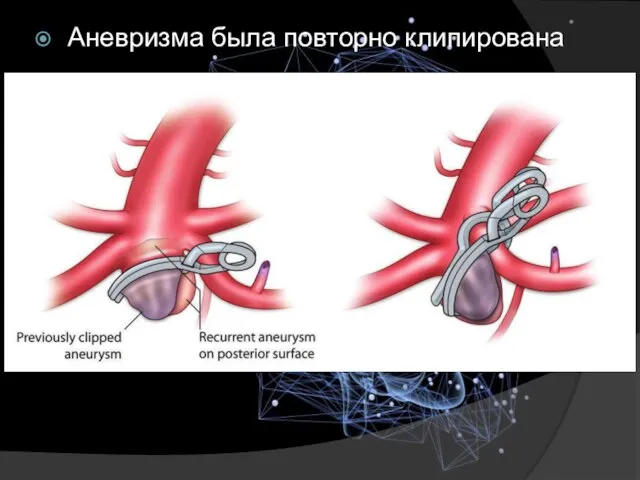
- 33. Аневризма была повторно клипирована
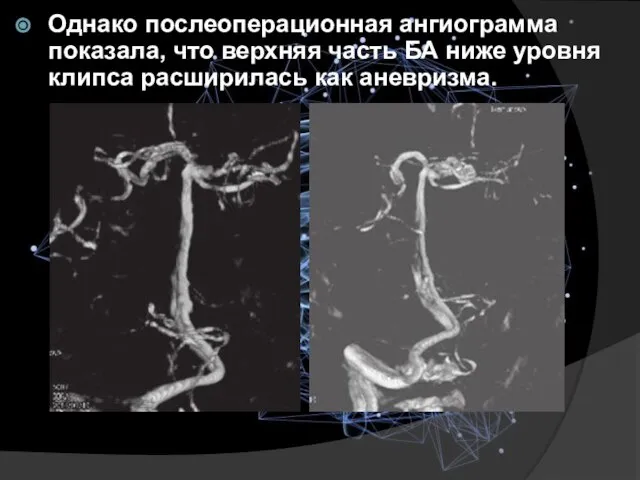
- 34. Однако послеоперационная ангиограмма показала, что верхняя часть БА ниже уровня клипса расширилась как аневризма.
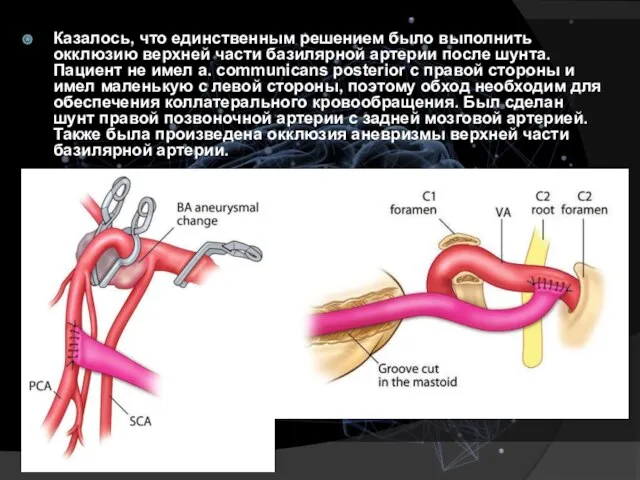
- 35. Казалось, что единственным решением было выполнить окклюзию верхней части базилярной артерии после шунта. Пациент не имел
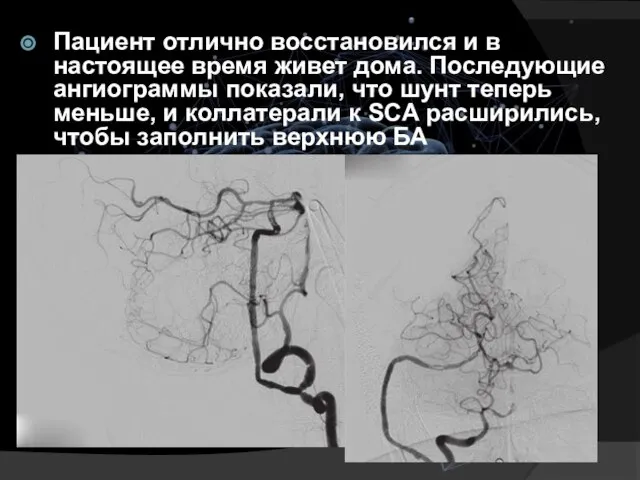
- 36. Пациент отлично восстановился и в настоящее время живет дома. Последующие ангиограммы показали, что шунт теперь меньше,
- 38. Скачать презентацию







 Дидактическая игра «Карусель эмоций», для старших дошкольников
Дидактическая игра «Карусель эмоций», для старших дошкольников Внебольничная пневмония
Внебольничная пневмония Сибирская язва
Сибирская язва Рак пищевода
Рак пищевода Технология обеспечения качеством медицинских услуг (технология контроля, механизм контроля)
Технология обеспечения качеством медицинских услуг (технология контроля, механизм контроля) Липодистрофии. Патогенез и клинические проявления липодистрофий
Липодистрофии. Патогенез и клинические проявления липодистрофий Эндоскопические методы исследования в гинекологии
Эндоскопические методы исследования в гинекологии Зубочелюстные аномалии у подростков и взрослых, методы их лечения, особенности ортопедического лечения
Зубочелюстные аномалии у подростков и взрослых, методы их лечения, особенности ортопедического лечения Сестринский уход при пороках сердца
Сестринский уход при пороках сердца Методы обследования больных с заболеваниями придатков кожи
Методы обследования больных с заболеваниями придатков кожи Задержка психического развития
Задержка психического развития Шизофрения. Диагностика,емі. Шизофренияның заманауи теориялары
Шизофрения. Диагностика,емі. Шизофренияның заманауи теориялары Дамып келе жатқан ,қартайып келе жатқан организм физиологиясы
Дамып келе жатқан ,қартайып келе жатқан организм физиологиясы Хроническое воспаление слизистой оболочки полости носа
Хроническое воспаление слизистой оболочки полости носа Вирустардың генетикасындағы ерекшеліктер ДНҚ-сы және РНҚ-сы бар вирустар
Вирустардың генетикасындағы ерекшеліктер ДНҚ-сы және РНҚ-сы бар вирустар Ревматоидный артрит: планирование беременности, тактика ведения с позиции врача-ревматолога
Ревматоидный артрит: планирование беременности, тактика ведения с позиции врача-ревматолога Хромосомные мутации
Хромосомные мутации Предлежание плаценты. Понятие, классификация, этиология и патогенез, клиническая картина, осложнения, лечение
Предлежание плаценты. Понятие, классификация, этиология и патогенез, клиническая картина, осложнения, лечение Эпидемиялық процесс
Эпидемиялық процесс Стоматологические металлы и сплавы
Стоматологические металлы и сплавы Шкала самооценки Спилбергера-Ханина
Шкала самооценки Спилбергера-Ханина Уреоплазмоз. Етіологія
Уреоплазмоз. Етіологія Основные неврологические синдромы. Топическая диагностика поражений коры головного мозга
Основные неврологические синдромы. Топическая диагностика поражений коры головного мозга Гельминтозы. Три класса гельминтов:
Гельминтозы. Три класса гельминтов: Патогенные кокки
Патогенные кокки Группа компаний Герофарм
Группа компаний Герофарм Развитие в юношеском возрасте
Развитие в юношеском возрасте Передняя ишемическая нейрооптикопатия
Передняя ишемическая нейрооптикопатия