Содержание
- 2. План лекции: 1. Понятие об атеросклерозе. 2. Липиды плазмы крови человека. 3. Клинические проявления атеросклероза. 4.
- 3. Атеросклероз - (Athere – кашица, sklerosis – уплотнение (греч.)) системное хроническое заболевание, поражающее артерии эластического (аорта
- 4. Липиды плазмы крови человека Холестерин (ХС) Триглицериды (ТГ) Фосфолипиды (ФЛ) Наибольшее значение в атерогенезе имеют холестерин
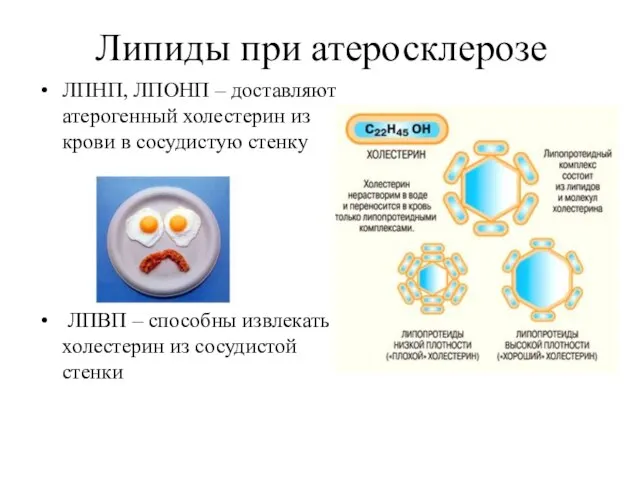
- 5. Липиды при атеросклерозе ЛПНП, ЛПОНП – доставляют атерогенный холестерин из крови в сосудистую стенку ЛПВП –
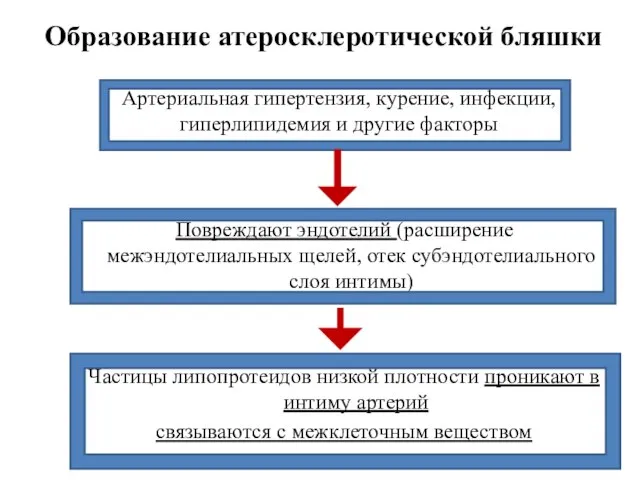
- 6. Артериальная гипертензия, курение, инфекции, гиперлипидемия и другие факторы Повреждают эндотелий (расширение межэндотелиальных щелей, отек субэндотелиального слоя
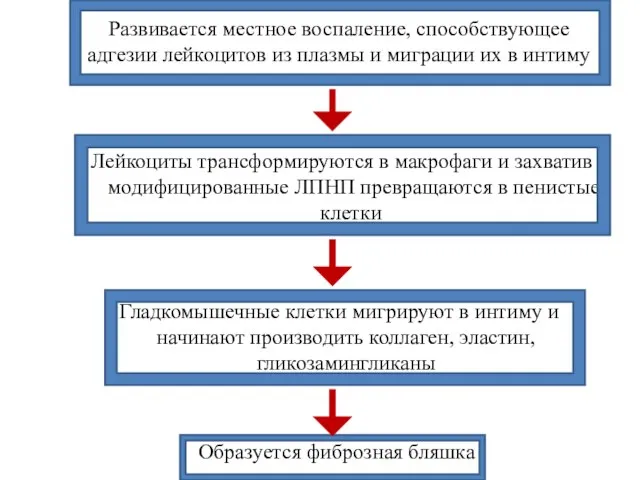
- 7. Развивается местное воспаление, способствующее адгезии лейкоцитов из плазмы и миграции их в интиму Лейкоциты трансформируются в
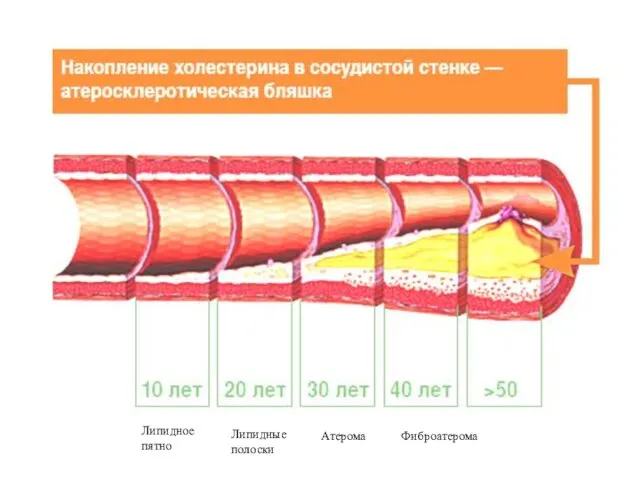
- 8. Липидное пятно Липидные полоски Атерома Фиброатерома
- 9. Этиология атеросклероза Факторы риска: 1. Не поддающиеся изменению: - возраст (старение организма); - пол (мужской); -
- 10. 3. Корригируемые: - артериальная гипертензия; курение; - несбалансированное питание (потребление высококалорийной пищи, богатой насыщенными жирами и
- 11. Периоды и стадии атеросклероза (А.Л.Мясников, 1956; G.Schettler 1997) Доклинический период («предболезнь» по А.Л. Мясникову) II. Период
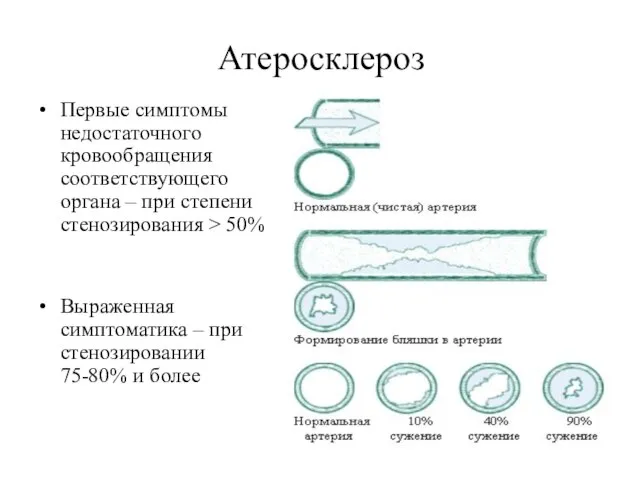
- 12. Атеросклероз Первые симптомы недостаточного кровообращения соответствующего органа – при степени стенозирования > 50% Выраженная симптоматика –
- 13. Возможные внешние проявления атеросклероза: Признаки выраженного и нередко преждевременного старения, несоответствие внешнего вида и возраста человека
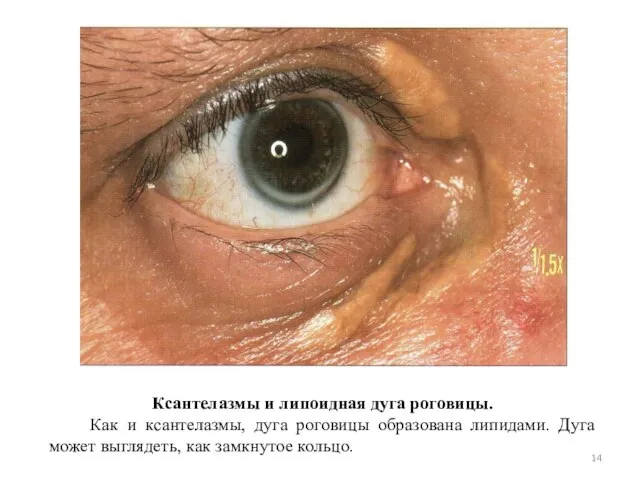
- 14. Ксантелазмы и липоидная дуга роговицы. Как и ксантелазмы, дуга роговицы образована липидами. Дуга может выглядеть, как
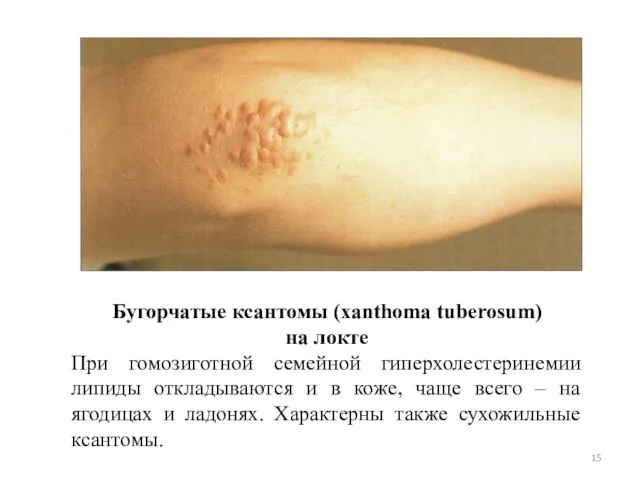
- 15. Бугорчатые ксантомы (xanthoma tuberosum) на локте При гомозиготной семейной гиперхолестеринемии липиды откладываются и в коже, чаще
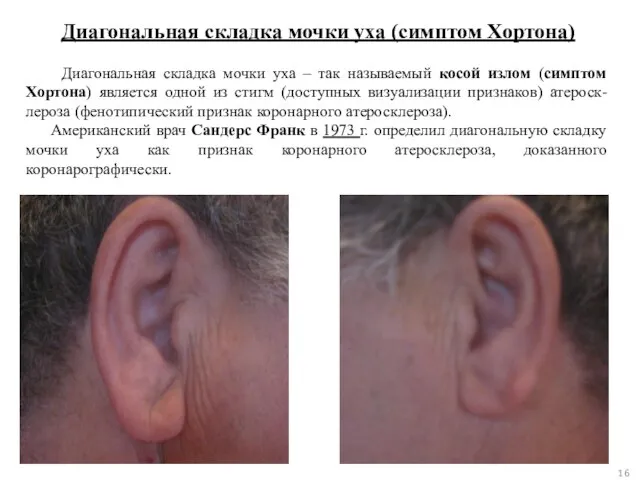
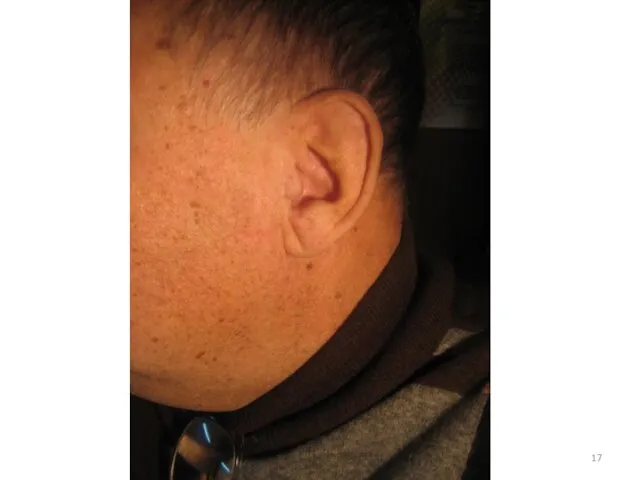
- 16. Диагональная складка мочки уха (симптом Хортона) Диагональная складка мочки уха – так называемый косой излом (симптом
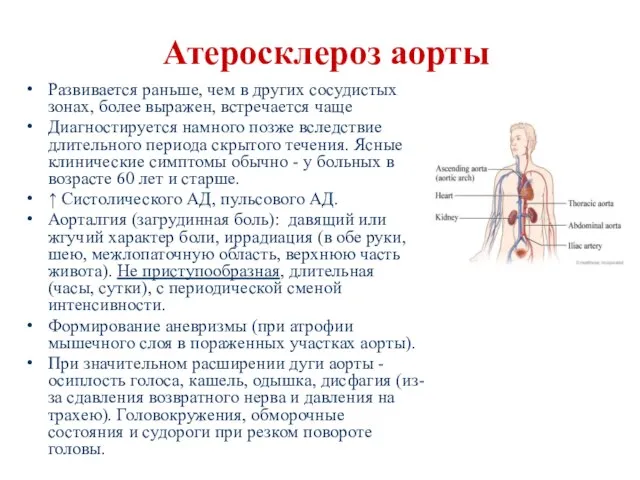
- 18. Атеросклероз аорты Развивается раньше, чем в других сосудистых зонах, более выражен, встречается чаще Диагностируется намного позже
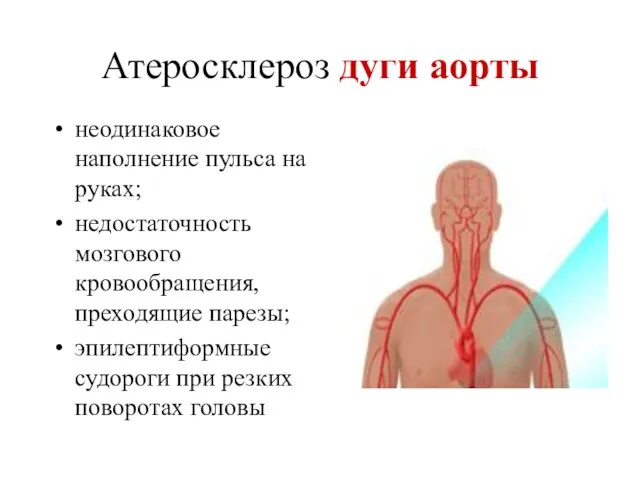
- 19. Атеросклероз дуги аорты неодинаковое наполнение пульса на руках; недостаточность мозгового кровообращения, преходящие парезы; эпилептиформные судороги при
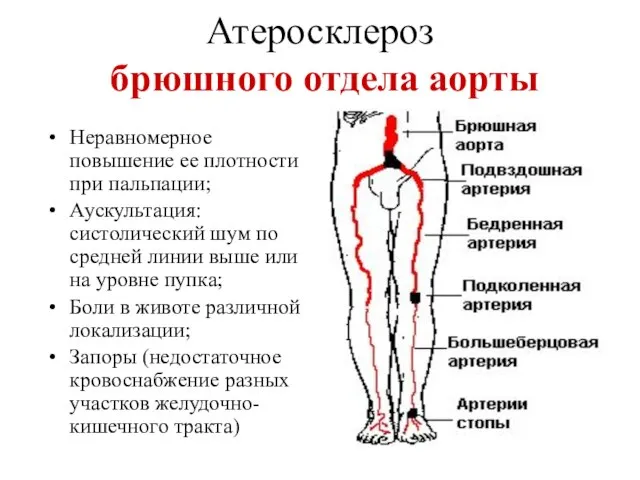
- 20. Атеросклероз брюшного отдела аорты Неравномерное повышение ее плотности при пальпации; Аускультация: систолический шум по средней линии
- 21. Атеросклероз области бифуркации аорты (синдром Лериша) перемежающаяся хромота; онемение ног; нарушение чувствительности и движений; похолодание и
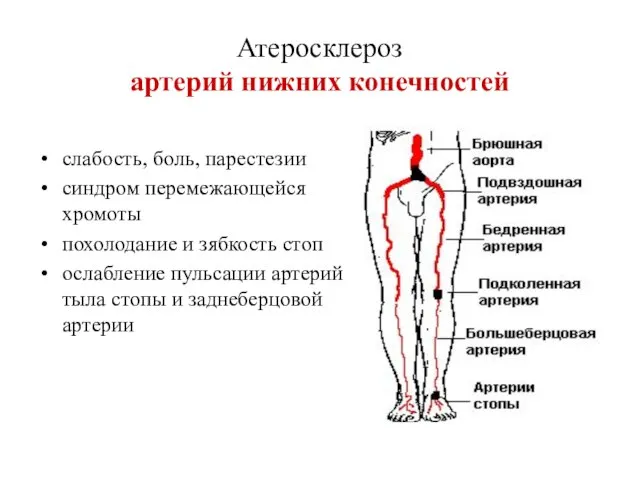
- 22. Атеросклероз артерий нижних конечностей слабость, боль, парестезии синдром перемежающейся хромоты похолодание и зябкость стоп ослабление пульсации
- 23. ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА (ИБС) - поражение миокарда, возникающее в результате нарушения равновесия между коронарным кровотоком и
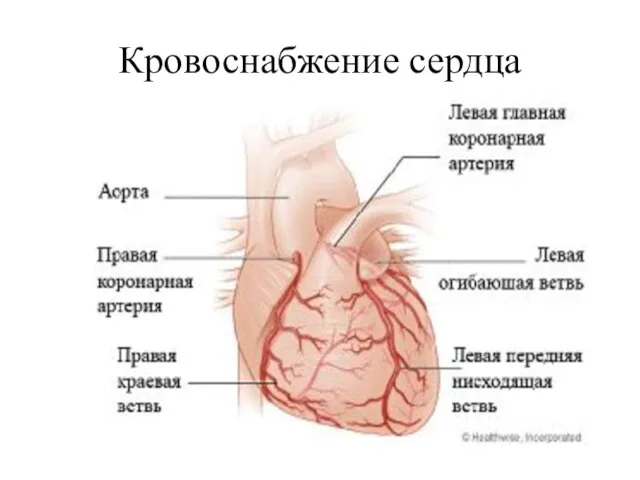
- 24. Кровоснабжение сердца
- 25. Клиническая классификация ИБС 1. Внезапная коронарная смерть 2. Стенокардия 2.1. Стенокардия напряжения 2.1.1. Впервые возникшая стенокардия
- 26. Ишемия миокарда (Стенокардия) Основой клинических представлений об ишемии миокарда на протяжении более 160 лет служила болезнь
- 27. 1. Локализуется за грудиной. 2. Характер боли – давящий, сжимающий. 3. Боль иррадиирует в левую руку,
- 28. Стенокардия напряжения Эмоциональная окраска: чувство внутренней тревоги, тоски, ощущение опасности, страх смерти. Демон сумрачной болезни Сел
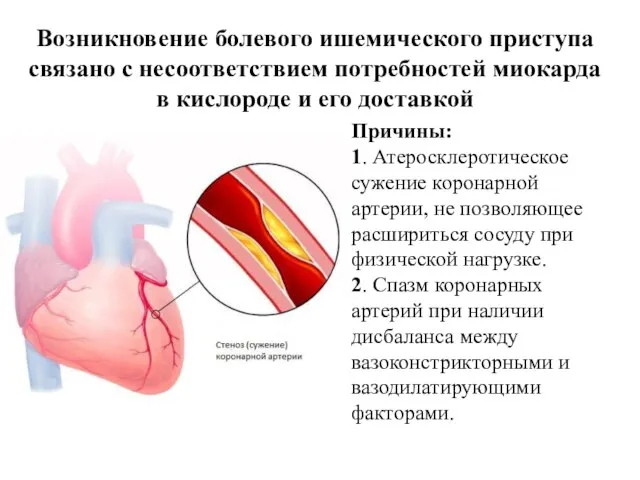
- 29. Возникновение болевого ишемического приступа связано с несоответствием потребностей миокарда в кислороде и его доставкой Причины: 1.
- 30. Механизм возникновения боли. В основе болевого синдрома при стенокардии лежит возникновение преходящей кратковременной ишемии миокарда, вызванной
- 31. Функциональный класс тяжести стабильной стенокардии напряжения
- 32. Бледность кожных покровов, потливость; Обездвиженность; Тахикардия (редко брадикардия); Повышение АД (реже его снижение); IV тон, систолический
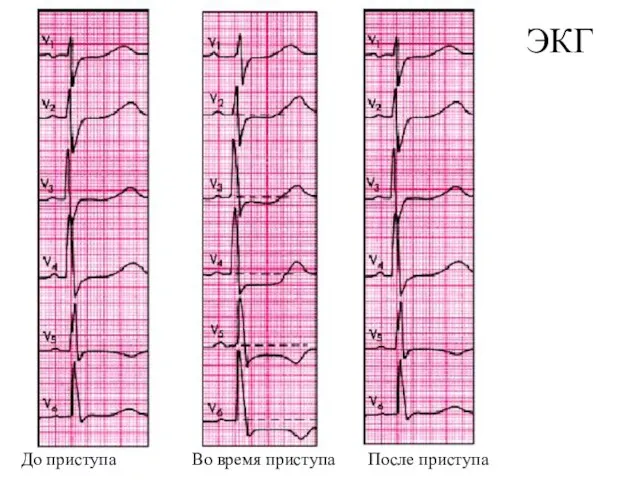
- 33. ЭКГ До приступа Во время приступа После приступа
- 34. Нестабильная стенокардия собирательное понятие, включающее следующие категории: впервые возникшая стенокардия, прогрессирующая стенокардия (прогредиентная, angina crescendo) спонтанная
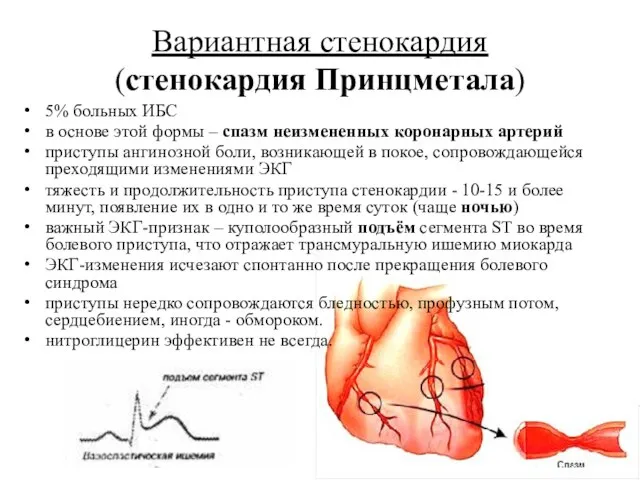
- 35. Вариантная стенокардия (стенокардия Принцметала) 5% больных ИБС в основе этой формы – спазм неизмененных коронарных артерий
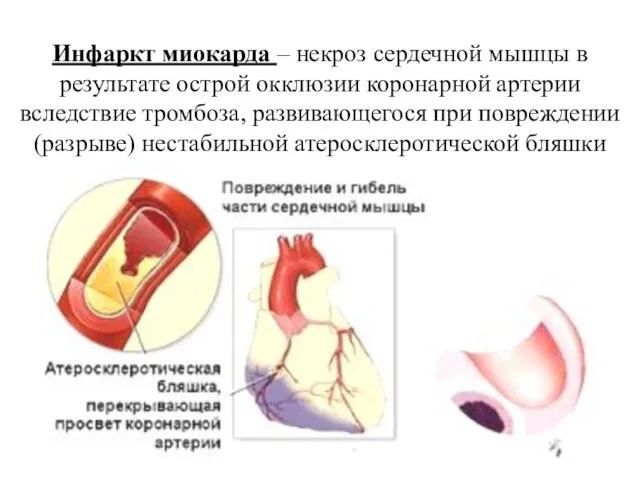
- 36. Инфаркт миокарда – некроз сердечной мышцы в результате острой окклюзии коронарной артерии вследствие тромбоза, развивающегося при
- 37. Клинические формы инфаркта миокарда: Ангинозный (часто встречающийся вариант); Астматический; Гастралгический; Церебральный; Аритмический; Отечный; «Безболевой» Внезапная смерть
- 38. Инфаркт миокарда: клиническая картина характер жалоб зависит от варианта начала заболевания; физикальное обследование: бледность кожных покровов,
- 39. Стадии инфаркта миокарда (Люсов В.А., Волов Н.А.,Гордеев И.Г., 2010) Острейшая (от 30 мин до 2 часов):
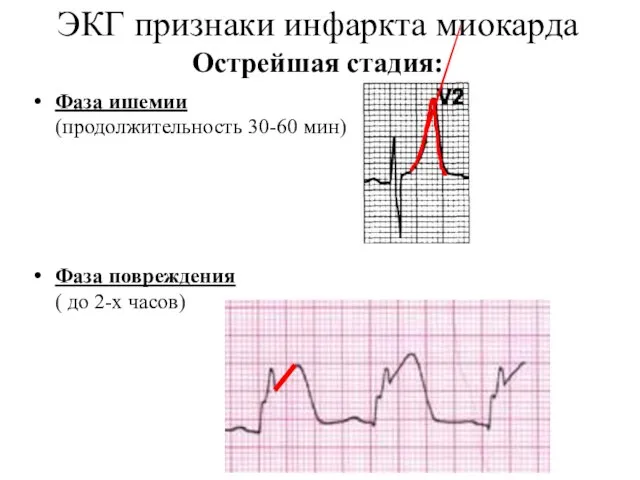
- 40. ЭКГ признаки инфаркта миокарда Острейшая стадия: Фаза ишемии (продолжительность 30-60 мин) Фаза повреждения ( до 2-х
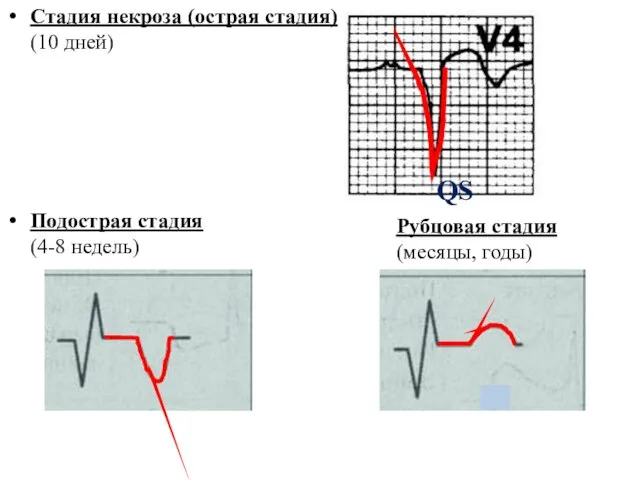
- 41. Стадия некроза (острая стадия) (10 дней) Подострая стадия (4-8 недель) Рубцовая стадия (месяцы, годы) QS
- 42. до 2 часов 30 – 60 минут До 10 дней 4 – 8 недель Ишемия миокарда
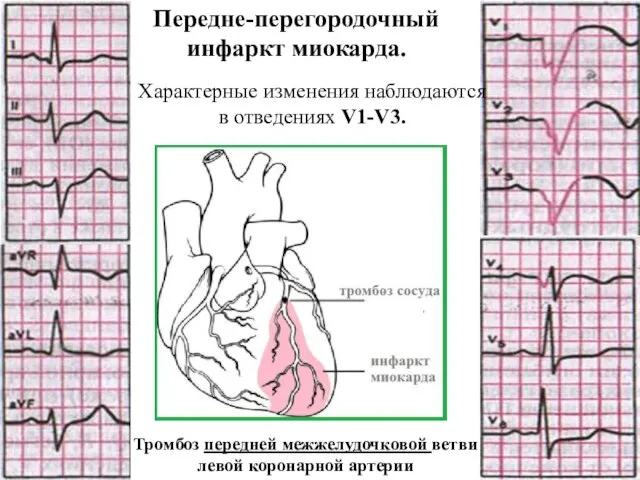
- 43. Передне-перегородочный инфаркт миокарда. Характерные изменения наблюдаются в отведениях V1-V3. Тромбоз передней межжелудочковой ветви левой коронарной артерии
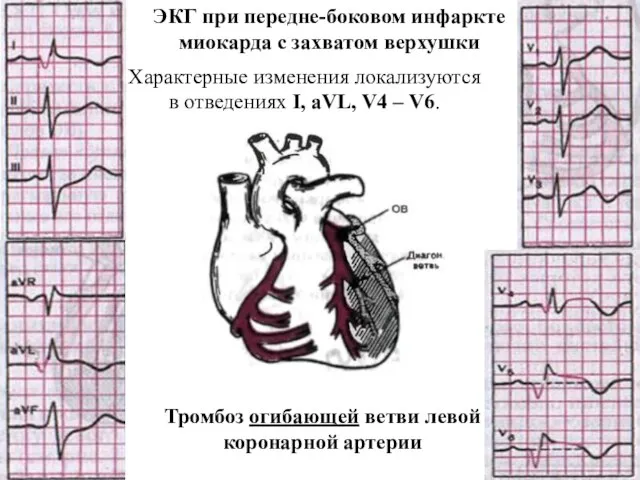
- 44. Тромбоз огибающей ветви левой коронарной артерии ЭКГ при передне-боковом инфаркте миокарда с захватом верхушки Характерные изменения
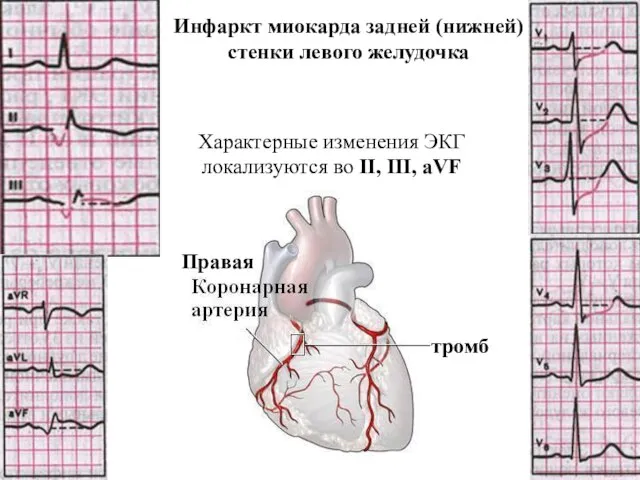
- 45. Правая тромб Инфаркт миокарда задней (нижней) стенки левого желудочка Характерные изменения ЭКГ локализуются во II, III,
- 47. РЕЗОРБЦИОННО-НЕКРОТИЧЕСКИЙ СИНДРОМ лейкоцитоз (3-4 часа от начала инфаркта миокарда, достигает макс. на 2 день) увеличение СОЭ
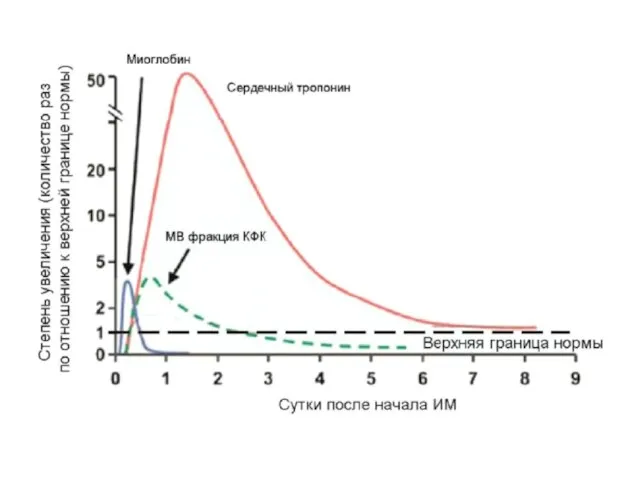
- 48. БИОМАРКЕРЫ ИНФАРКТА МИОКАРДА аминотрансферазы (АСТ, АЛТ) (повышение активности через 6-12 ч, tмакс.-до 36ч, длит. – до
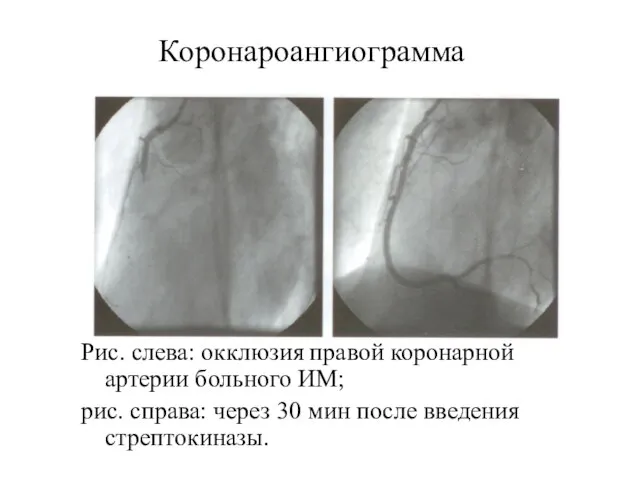
- 50. Коронароангиограмма Рис. слева: окклюзия правой коронарной артерии больного ИМ; рис. справа: через 30 мин после введения
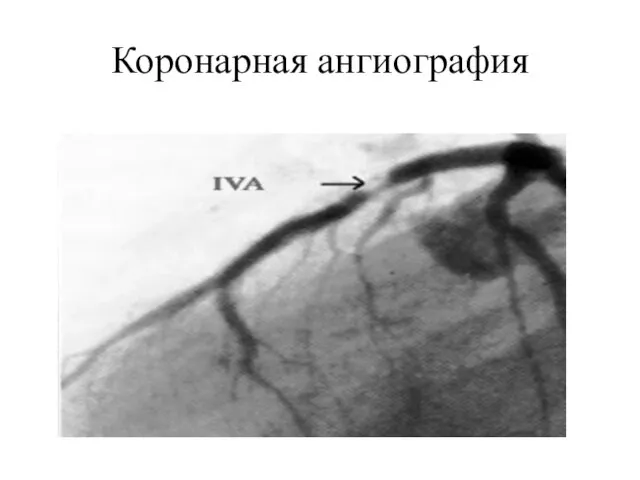
- 51. Коронарная ангиография
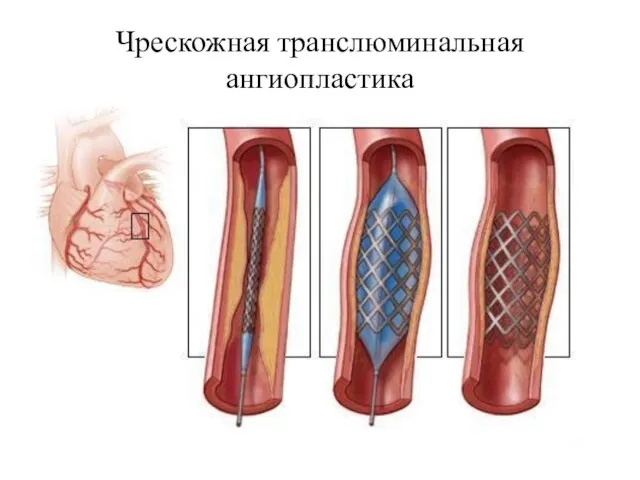
- 52. Чрескожная транслюминальная ангиопластика
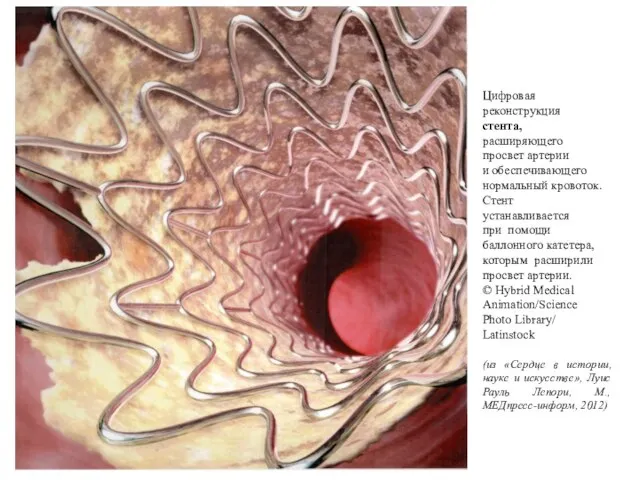
- 53. Цифровая реконструкция стента, расширяющего просвет артерии и обеспечивающего нормальный кровоток. Стент устанавливается при помощи баллонного катетера,
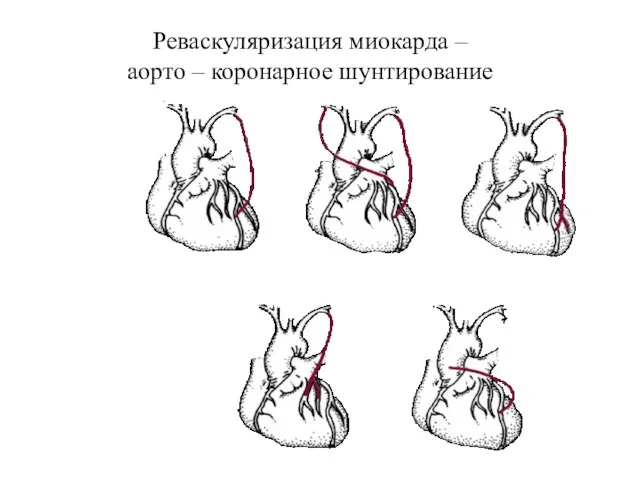
- 54. Реваскуляризация миокарда – аорто – коронарное шунтирование
- 55. Инструментальные методы исследования сердечно-сосудистой системы Мониторирование ЭКГ по Холтеру
- 56. Нагрузочные тесты
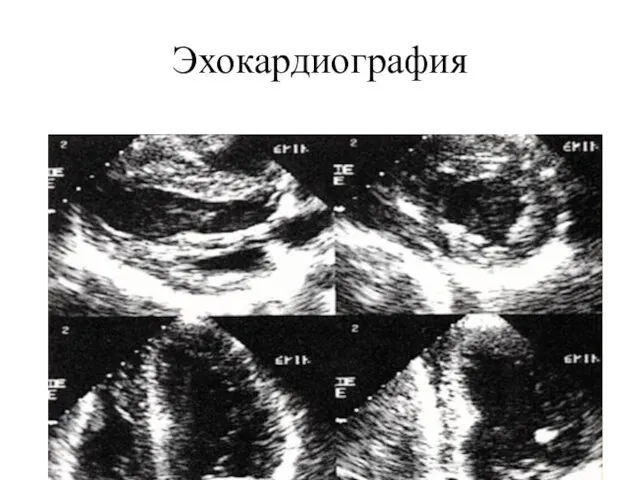
- 57. Эхокардиография
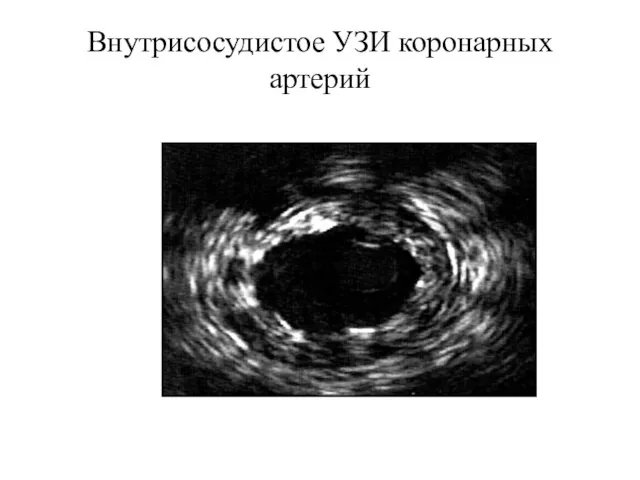
- 58. Внутрисосудистое УЗИ коронарных артерий
- 60. Скачать презентацию


























 Електродні процеси, їх біологічна роль та застосування в медицині. (Лекція 6)
Електродні процеси, їх біологічна роль та застосування в медицині. (Лекція 6) Заболевания височнонижнечелюстного сустава у детей и подростков. Первично-костные заболевания
Заболевания височнонижнечелюстного сустава у детей и подростков. Первично-костные заболевания Планирование семьи. Формирование здорового образа жизни
Планирование семьи. Формирование здорового образа жизни Малассезиоз. Разноцветный отрубевидный лишай
Малассезиоз. Разноцветный отрубевидный лишай Анонимные Наркоманы. Детская реабилитация
Анонимные Наркоманы. Детская реабилитация Срс. Лабораторные методы исследования сердечно-сосудистой системы
Срс. Лабораторные методы исследования сердечно-сосудистой системы Introduction in topographic anatomy and operative surgery
Introduction in topographic anatomy and operative surgery Вестибулярные ощущения
Вестибулярные ощущения Государственная система управления здравоохранением. Современные формы управления в системе здравоохранения
Государственная система управления здравоохранением. Современные формы управления в системе здравоохранения Бронхиальная астма
Бронхиальная астма Подготовка больного к трансплантации костного мозга
Подготовка больного к трансплантации костного мозга Рефрактерная сердечная недостаточность
Рефрактерная сердечная недостаточность Ісік ауруларының алдын алу кезіндегі рациондарды гигиеналық бағалау әдістемесі
Ісік ауруларының алдын алу кезіндегі рациондарды гигиеналық бағалау әдістемесі DCB - ky thuat y sinh
DCB - ky thuat y sinh Самосознание и самоидентичность. Место самосознания в структуре личности. Формирование индивидуального и группового самосознани
Самосознание и самоидентичность. Место самосознания в структуре личности. Формирование индивидуального и группового самосознани Комплексная оценка состояния здоровья детей в организованных коллективах с использованием современных технологий
Комплексная оценка состояния здоровья детей в организованных коллективах с использованием современных технологий Хейліти. Самостійні хейліти. Симптоматичні хейліти, сучасний погляд
Хейліти. Самостійні хейліти. Симптоматичні хейліти, сучасний погляд СРС. Каннибализм
СРС. Каннибализм Психология личности спортсмена
Психология личности спортсмена Имплантация в стоматологии
Имплантация в стоматологии Диагностическая и лечебная интервенционная радиология в онкологии
Диагностическая и лечебная интервенционная радиология в онкологии Путь к успеху: что делать, если ждёт экзамен?
Путь к успеху: что делать, если ждёт экзамен? Хирургические заболевания пищевода
Хирургические заболевания пищевода Лечение неинфекционных и гнойно-воспалительных заболеваний новорожденных
Лечение неинфекционных и гнойно-воспалительных заболеваний новорожденных Хроническая постгеморагическая анемия
Хроническая постгеморагическая анемия Этапы оказания акушерско-гинекологической помощи в РК
Этапы оказания акушерско-гинекологической помощи в РК Взаимосвязь недоношенности и ее отдаленных последствий у детей школьного возраста
Взаимосвязь недоношенности и ее отдаленных последствий у детей школьного возраста Социальная медицина и организация здравоохранения как наука
Социальная медицина и организация здравоохранения как наука