Содержание
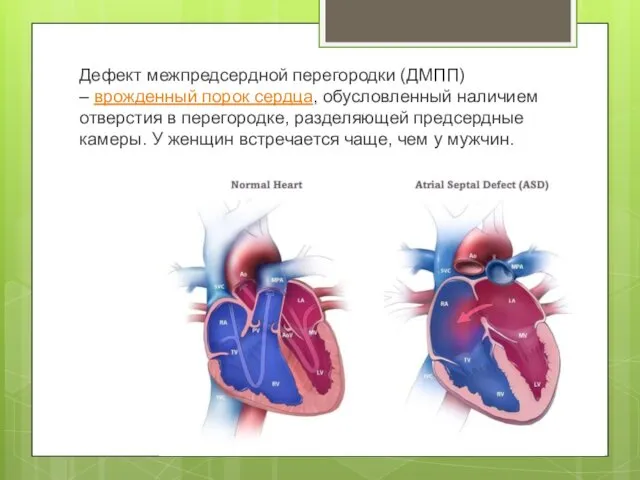
- 2. Дефект межпредсердной перегородки (ДМПП) – врожденный порок сердца, обусловленный наличием отверстия в перегородке, разделяющей предсердные камеры.
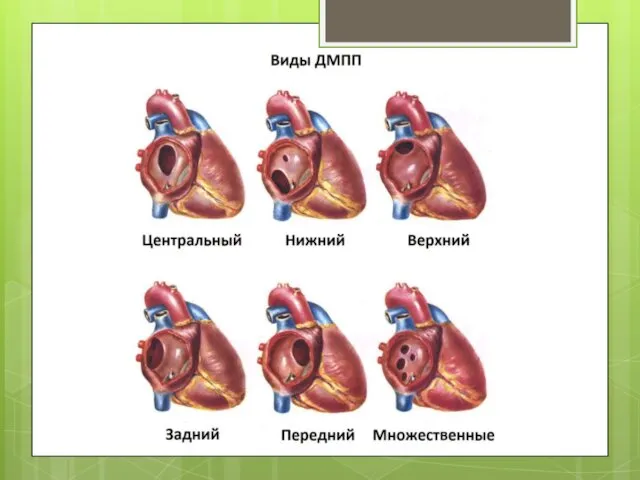
- 3. ДМПП. Виды поражений в соответствии с их расположением в перегородке
- 5. ДМПП — наследственное заболевание, тяжесть течения которого зависит от генетической склонности и влияния на плод неблагоприятных
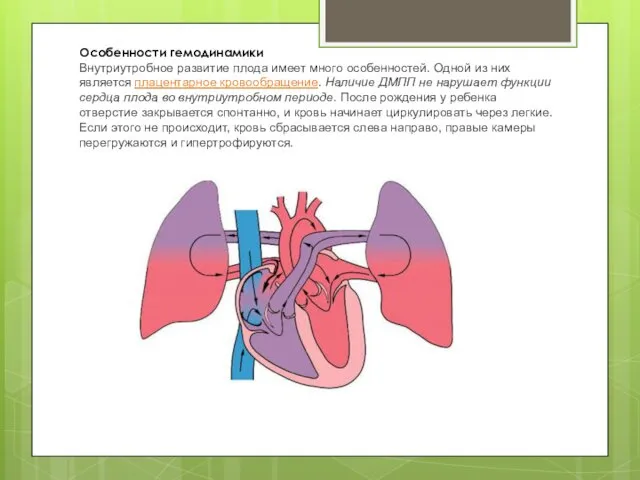
- 6. Особенности гемодинамики Внутриутробное развитие плода имеет много особенностей. Одной из них является плацентарное кровообращение. Наличие ДМПП
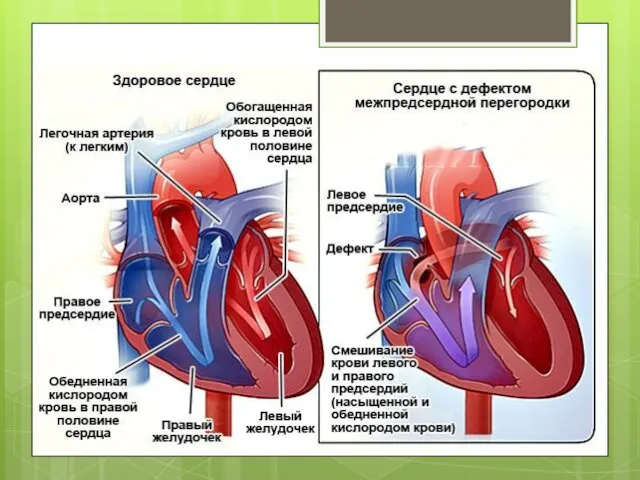
- 7. При больших ДМПП гемодинамика изменяется на 3 сутки после рождения. Легочные сосуды переполняются, правые камеры сердца
- 9. Симптоматика Небольшие ДМПП часто не имеют определенной клиники и не вызывают нарушений здоровья у детей. У
- 10. Симптоматика Средние и большие ДМПП проявляются клинически в первые месяцы жизни ребенка. У детей бледнеет кожа,
- 11. Диагностика. Физикальное обследование Во время осмотра младенцев можно отметить дефицит массы тела, вялость. Иногда выявляется гипоплазия
- 12. ЭКГ диагностика, эхоКГ и рентген Важной составляющей постановки любого кардиологического диагноза является ЭКГ и эхоКГ. Эти
- 13. УЗИ Во время проведения УЗИ обнаруживаются расширенные контуры сердца, аномальная двигательная активность межжелудочковой перегородки. Ультразвуковое исследование
- 14. Инвазивные методы Дополнить медицинскую информацию о пациентах с сопутствующими патологиями в виде легочной гипертензии и ишемической
- 15. Консервативная терапия Медикаментозная терапия патологии является симптоматической и заключается в назначении больным сердечных гликозидов, диуретиков, ингибиторов
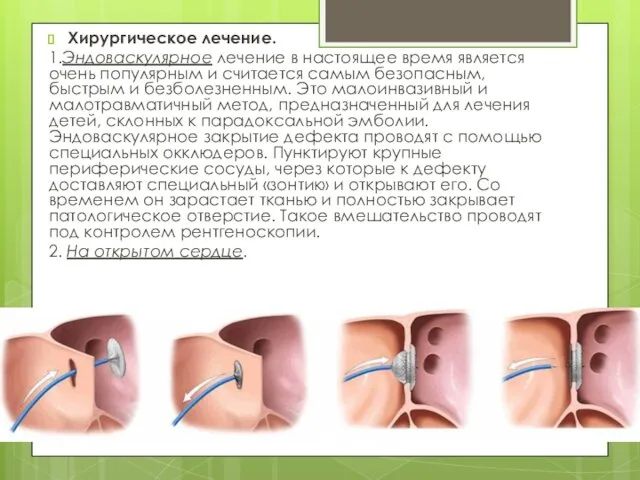
- 16. Хирургическое лечение. 1.Эндоваскулярное лечение в настоящее время является очень популярным и считается самым безопасным, быстрым и
- 17. Прогноз Продолжительность жизни при ДМПП зависит от величины отверстия и выраженности сердечной недостаточности. Прогноз при ранней
- 19. Скачать презентацию











 Вентилятора - ассоциированная пневмония: диагностика, профилактика, лечение (cовременное состояние вопроса)
Вентилятора - ассоциированная пневмония: диагностика, профилактика, лечение (cовременное состояние вопроса) Гипертоническая болезнь (варианты течения)
Гипертоническая болезнь (варианты течения) Способы транспортировки больных
Способы транспортировки больных Загальна ангіологія
Загальна ангіологія Личная гигиена и оказание первой помощи в природных условиях
Личная гигиена и оказание первой помощи в природных условиях Факторы удовлетворенности супружескими отношениями
Факторы удовлетворенности супружескими отношениями Лечение цереброваскулярных заболеваниях
Лечение цереброваскулярных заболеваниях Профилактика плоскостопия у детей подготовительной группы
Профилактика плоскостопия у детей подготовительной группы Психология, патопсихология и психопатология сознания
Психология, патопсихология и психопатология сознания Көпұлтты
Көпұлтты Холтеровское мониторирование ЭКГ
Холтеровское мониторирование ЭКГ Генетические заболевания лошадей
Генетические заболевания лошадей Возрастные особености детей 4-5 лет
Возрастные особености детей 4-5 лет Очаговый туберкулез. Инфильтративный туберкулез. Казеозная пневмония. Туберкулема
Очаговый туберкулез. Инфильтративный туберкулез. Казеозная пневмония. Туберкулема Невропатия лучевого, локтевого и срединного нервов
Невропатия лучевого, локтевого и срединного нервов Психологический климат семьи и виды совместимости
Психологический климат семьи и виды совместимости Предоперационная подготовка и послеоперационное ведение гинекологических больных
Предоперационная подготовка и послеоперационное ведение гинекологических больных Disorders of Calcium Metabolism
Disorders of Calcium Metabolism Профилактика стресса
Профилактика стресса Противосудорожные средства
Противосудорожные средства Гельминтозы. Классификация гельминтозов
Гельминтозы. Классификация гельминтозов Язвенная болезнь желудка
Язвенная болезнь желудка Рак Легкого. Клинические формы рака легкого
Рак Легкого. Клинические формы рака легкого Ожирение
Ожирение Тістердің реставрациясы және көркемді үлгілеу
Тістердің реставрациясы және көркемді үлгілеу Знайомство і самопізнання
Знайомство і самопізнання Лабораторные методы исследования больных с заболеваниями органов мочевыделения
Лабораторные методы исследования больных с заболеваниями органов мочевыделения Сроки беременности
Сроки беременности