Содержание
- 2. Сахарный диабет – это группа метаболических заболеваний, проявляющихся гипергликемией. Гестационный СД – любая степень нарушения толерантности
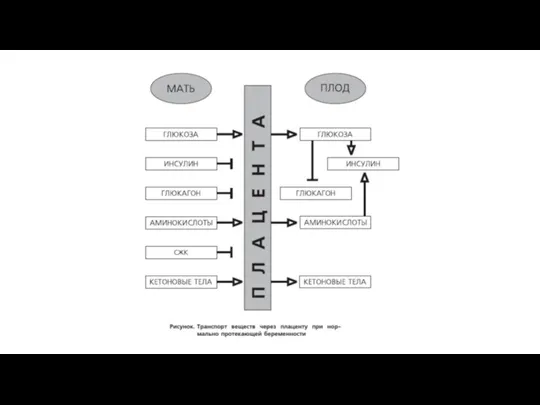
- 3. Патогенез Во время беременности происходит снижение действия инсулина ⇽ снижение кровотока, уменьшение трансэпителиального транспорта инсулина между
- 4. Патогенез При любом типе СД гипергликемия матери ⇾ гипергликемия плода. Во время 9-12 нед. у плода
- 5. Течение СД при беременности Первые 20 нед. потребность в инсулине обычно не повышается. Декомпенсация обычно происходит
- 7. Клиника Жалобы: сухость во рту, слабость, частое мочеиспускание, кожный зуд, неадекватный темп прибавки в весе. Появление
- 8. Диагностика: лабораторные исследования определение гликемии: натощак и через 1 час после завтрака, перед обедом и через
- 9. Диагностика: лабораторные исследования
- 10. Диагностика УЗИ плода; ЭКГ (в 12 отведениях); определение гликозилированного гемоглобина в крови; определение резус-фактора; определение группы
- 11. Лечение Целевые значения углеводных показателей во время беременности
- 12. Лечение При СД 1 типа рекомендуется соблюдение адекватной диеты: питание с достаточным количеством углеводов для предупреждения
- 13. Лечение При возникновении беременности на фоне применения метформина, глибенкламида возможно пролонгирование беременности. Все другие сахароснижающие лекарственные
- 14. Суточная потребность в инсулине во второй половине беременности может резко увеличиваться, вплоть до 2–3 раз, в
- 15. Особенности инсулинотерапии у беременных при СД 1 типа Первые 12 недель у женщин СД 1 типа
- 16. Начиная с 13 недели увеличиваются гипергликемия и глюкозурия, возрастают потребность в инсулине и риск развития кетоацидоза,
- 17. После 37 недели беременности потребность в инсулине может вновь снизиться, что приводит в среднем к снижению
- 19. Скачать презентацию















 Метод авторадиографии
Метод авторадиографии Подготовка презентации типологии студентов (основываясь на типологии В.Т. Лисовского.)
Подготовка презентации типологии студентов (основываясь на типологии В.Т. Лисовского.) Доброкачественные заболевания. Средостения
Доброкачественные заболевания. Средостения Возрастная периодизация психического развития человека
Возрастная периодизация психического развития человека Попробуй сам
Попробуй сам Инфекционная безопасность и инфекционный контроль. Требования в стоматологии
Инфекционная безопасность и инфекционный контроль. Требования в стоматологии Вирусный гепатит С
Вирусный гепатит С Хронический некалькулезный холецистит
Хронический некалькулезный холецистит Травма груди. Травма грудной клетки при ДТП
Травма груди. Травма грудной клетки при ДТП Правила безопасной работы с животными
Правила безопасной работы с животными Осанка человека
Осанка человека Семейства: Крапивные (urticaceae), Коноплёвые (cannabaceae), толстянковые (crassulaceae), камнеломковые (saxifragaceae),
Семейства: Крапивные (urticaceae), Коноплёвые (cannabaceae), толстянковые (crassulaceae), камнеломковые (saxifragaceae), Киста гартнерова хода
Киста гартнерова хода Диагностика туберкулеза
Диагностика туберкулеза Болезнь Паркинсона
Болезнь Паркинсона Сүйек қалыптасуында қолданылатын дәрілік заттар (кальций,фтор препараттары)
Сүйек қалыптасуында қолданылатын дәрілік заттар (кальций,фтор препараттары) Глубокий массаж лица
Глубокий массаж лица Аптечка садовода
Аптечка садовода Теоретические основания отечественной системно-деятельностной культурно-исторической психологии
Теоретические основания отечественной системно-деятельностной культурно-исторической психологии Слайд-лекция №27. Гормоны 2
Слайд-лекция №27. Гормоны 2 Маслоу Абрахам Харольд
Маслоу Абрахам Харольд Когнитивно-поведенческая терапия нервной булимии и компульсивного переедания Москва,
Когнитивно-поведенческая терапия нервной булимии и компульсивного переедания Москва, Артериялық гипертония дамуындағы қауіп-қатер факторлары
Артериялық гипертония дамуындағы қауіп-қатер факторлары Что такое вирус?
Что такое вирус? Фото-презентация по детским инфекциям
Фото-презентация по детским инфекциям Кислотно-основное состояние организма
Кислотно-основное состояние организма Возрастные особенности нормальной рентгенограммы опорно-двигательного аппарата
Возрастные особенности нормальной рентгенограммы опорно-двигательного аппарата Пневмококковая и гемофильная инфекции у детей
Пневмококковая и гемофильная инфекции у детей