Содержание
- 2. План Сучасні теорії виникнення. Класифікація. Ранні гестози. Клініка. Діагностика. Принципи лікування. Пізні гестози вагітних. Клініка. Діагностика.
- 3. Гестоз – складний нейрогуморальний патологічний процес, який проявляється різними розладами функцій центральної і вегетативної нервової, серцево-судинної
- 4. Теорії етіопатогенезу гестозів Існує біля 30 теорій виникнення гестозів 1. Алергічна теорія - в кров матері
- 5. Поява ранніх гестозів співпадає з формуванням кровообігу і накопиченням полісахаридів в хоріоні, а припинення –з початком
- 6. Подразнення нервових закінчень матки імпульсами від плода є патологічними і призводить до порушення рефлекторних реакцій адаптації
- 7. Клінічна картина ранніх гестозів. Ранній гестоз виникає в першій половинні вагітності, переважно в перші 12 тижнів.
- 8. Ступені важкості блювання вагітних. Легкий – блювання не більше 5 разів на добу. Загальний стан задовільний,
- 9. Важкий - блювання більше 10 разів на добу. Загальний стан тяжкий. Гіпотензія, тахікардія (120 уд/хв). Температура
- 10. Основні принципи лікування блювання вагітних: нормалізація функцій цнс; блокування патологічного блювотного рефлексу; нормалізація водноелектролітного обміну; усунення
- 11. Дієта і режим харчування. Рекомендують їжу за вибором вагітної, виключаючи гостру і подразнюючу. Вживати продукти в
- 12. Медикаментозне лікування при легких формах раннього гестозу застосовують перорально, при більш важких – парентерально. Використовувати мінімальні
- 13. Транквілізатори: тріоксазин по 0,3мг перорально 2-3 рази на добу; сібазон 0,5% -2мл в/м або 2,5 –
- 14. Для нормалізації водно – електролітного обміну в легких випадках дають хворій перекип’ячену, підігріту до 38 –
- 15. Для покращення тканинного метаболізму: кокарбоксилаза 0,05 – 0,1 г в/м, в/в 1 раз на добу; ліпоєва
- 16. Гестози II половини вагітності. З’являються імунологічні зміни в системі мати - плацента - плід. Наступає генералізований
- 18. За рекомендацією ВООЗ (1989) та вимогами МКХ 10-го перегляду (1995) асоціацією акушерів - гінекологів України рекомендовано
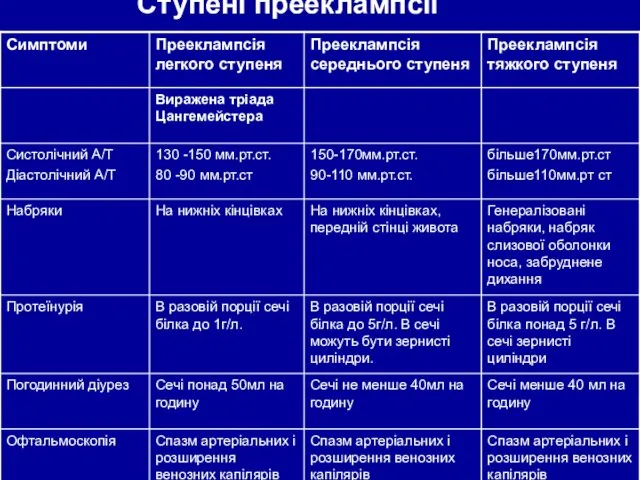
- 19. Ступені прееклампсії
- 20. Ступені набряків вагітних: I cт. - набряки нижніх кінцівок; II ст. - набряки нижніх кінцівок, стінки
- 21. Рідкі форми гестозів: дерматози вагітних; хорея вагітних; тетанія вагітних; гостра жовта дистрофія печінки; остеомаляція; бронхіальна астма
- 22. Розпізнають «чисті і поєднанні» форми ПГВ. «Поєднаний» гестоз розвивається на фоні екстрагенітальних захворювань. Особливості поєднаного гестозу:
- 23. Група ризику серед вагітних по виникненню гестозів Екстрагенітальна патологія: цукровий діабет, ожиріння, ендокринопатії, гіпертонічна хвороба, вади
- 24. 3. Соціально - побутові чинники: шкідливі звички; професійні шкідливості; незбалансоване харчування.
- 25. Ведення вагітних, які стоять в групі ризику по виникненню гестозів Планування вагітності провести так, щоб її
- 26. Проведення скринінгових тестів
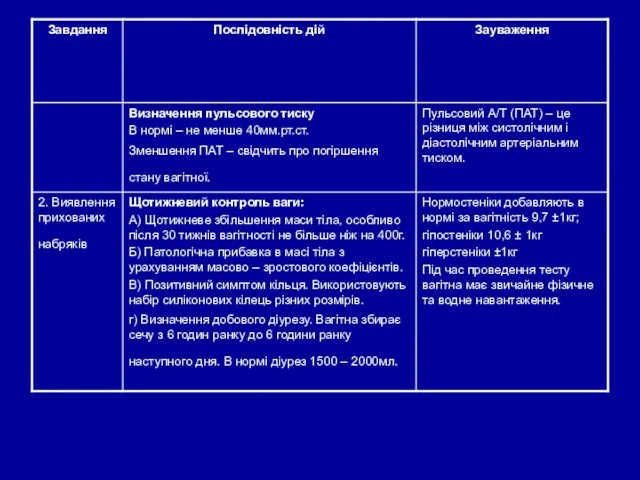
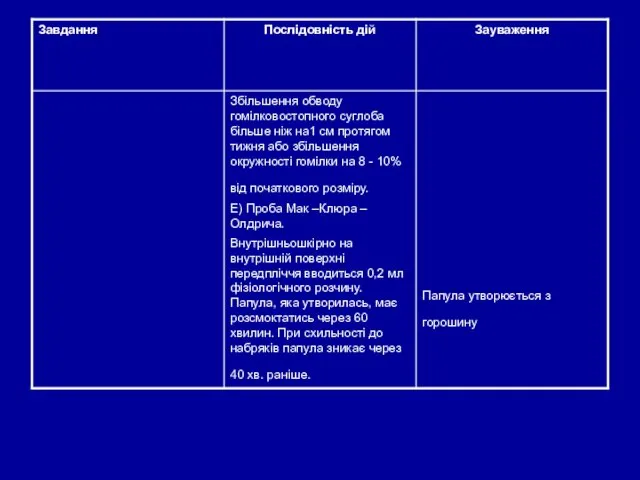
- 29. Визначення білка в сечі Проба з сульфасаліциловою кислотою: у пробірку набрати 5 мл профільтрованої сечі; -
- 30. Легка прееклампсія: Надання допомоги залежить від стану вагітної, параметрів АТ та протеїнурії. У разі відповідності стану
- 31. Проводять лабораторне обстеження: загальний аналіз сечі, добова протеїнурія, креатинін, сечовина плазми крові, гемоглобін, гематокрит. кількість тромбоцитів,
- 32. Показання для госпіталізації: термін вагітності більше 37 тижнів; поява хоча б однієї ознаки прееклампсії середньої тяжкості;
- 33. Прееклампсія середньої тяжкості. При терміні гестації 37 тижнів і більше – планова госпіталізація вагітної до стаціонару
- 34. При діастолічному А/Т ≥ 100мм рт ст. - призначення гіпотензивних препаратів (метилдофа по 0,25-05г 3-4 рази
- 35. Спостереження: контроль А/Т – кожні 6 годин в першу добу, надалі – двічі на добу; аускультація
- 36. При прогресуванні прееклампсії або погіршенні стану плода розпочинають підготовку до розродження: підготовка пологових шляхів у разі
- 37. Перехід до ведення вагітної за алгоритмом тяжкої прееклампсії здійснюють у випадках наростання хоча б однієї з
- 38. Тяжка прееклампсія. Хвору госпіталізують до відділення анестезіології та інтенсивної терапії стаціонару III рівня для оцінки ступеня
- 39. Якщо шийка матки достатню зріла проводять родостимуляцію, пологи ведуть через природні пологові шляхи. За умови стабільного
- 40. Катетеризують периферичну вену для тривалої інфузійної терапії, для контролю погодинного діурезу - катетеризація сечового міхура. За
- 41. Ретельне динамічне спостереження: контроль А/Т – щогодини; аускультація серцебиття плода – кожні 15 хвилин; аналіз сечі
- 42. Лікування: Охоронний режим (суворий ліжковий), виключення фізичного та психічного напруження. Комплекс вітамінів для вагітної, за необхідності
- 44. Регуляція функції ЦНС: Діазепам 0,5% р-н в/в 2-4 мл Дроперідол 0,25% р-н в/в 2-4 мл Антигіпертензивну
- 45. Ніфедипін 5-10 мг під язик. Якщо ефект відсутній, то через 10 хвилин необхідно дати ще 5
- 46. Метилдофу для лікування тяжкої прееклампсії застосовують рідше, бо препарат має відстрочену дію (ефект настає через 4
- 47. Магнезіальна терапія Сульфат магнію – препарат вибору, який застосовується для профілактики та лікування судом. Магнезіальна терапія
- 48. Стартову дозу (дозу насичення) – 4 г сухої речовини (16 мл. 25% розчину сульфату магнію) вводять
- 49. Для підтримуючої терапії: 7,5 г сульфату магнію (30 мл 25% розчину) вводять у флакон, що містить
- 50. Еклампсія – найтяжча форма пізнього гестозу, яка частіше виникає на тлі прееклампсії. Клініка – судоми м’язів
- 51. Клінічно судомам передують посилення головного болю, погіршення зору, безсоння, неспокій, підвищення артеріального тиску, температура тіла. Напади
- 52. Під час нападу можливі крововиливи у головний мозок та інші життєво важливі органи, передчасне відшарування нормально
- 53. Періоди еклампсії. Передсудомний – дрібне посіпування м’язів обличчя, замикання повік, опускання кутів рота. Триває 20-30 сек.
- 54. Невідкладна медична допомога при еклампсії: оцінити стан хворої (з’ясувати скарги, підрахувати А/Т на обох руках, визначити
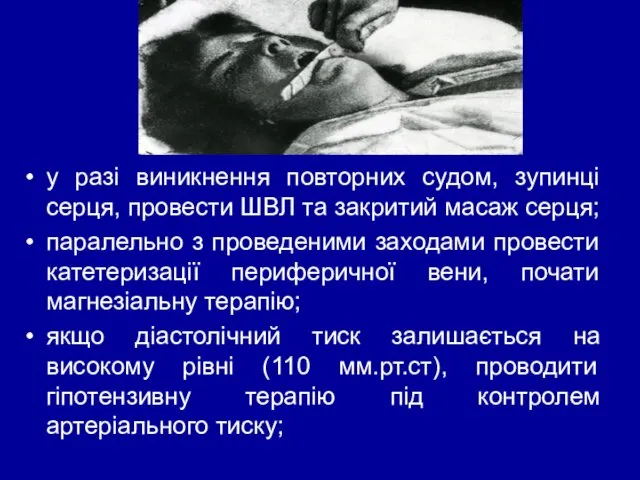
- 55. у разі виникнення повторних судом, зупинці серця, провести ШВЛ та закритий масаж серця; паралельно з проведеними
- 56. артеріальний тиск доводиться до безпечного рівня (не нижче 150/90, - 160/90 мм.рт.ст.). провести катетеризацію сечового міхура,
- 57. Спостереження за жінкою, яка перенесла прееклампсію/еклампсію, після виписки з пологового стаціонару: – патронаж на дому; –
- 58. Профілактика гестозів: Дієта Режим Вітаміни Фітотерапія Лікування супутньої патології Реабілітація Нагляд у терапевта .
- 60. Скачать презентацию



















































 Выполнение работ по профессии младшая медицинская сестра по уходу за больными
Выполнение работ по профессии младшая медицинская сестра по уходу за больными Electromyography
Electromyography Психолого-педагогическая система помощи при нарушении зрения
Психолого-педагогическая система помощи при нарушении зрения ПЦР в диагностике папилломавирусной инфекции и рака шейки матки
ПЦР в диагностике папилломавирусной инфекции и рака шейки матки Общий анализ мочи
Общий анализ мочи Созылмалы жүрек жеткіліксіздігі кезінде науқасқа еңбекке жарамсыздық сараптамасын жүргізу
Созылмалы жүрек жеткіліксіздігі кезінде науқасқа еңбекке жарамсыздық сараптамасын жүргізу Серологическая диагностика, реакции
Серологическая диагностика, реакции Тема урока: Зрительный анализатор
Тема урока: Зрительный анализатор Клещевой энцефалит в Омской области
Клещевой энцефалит в Омской области О состоянии дел по профилактике наркомании, токсикомании и алкоголизации населения
О состоянии дел по профилактике наркомании, токсикомании и алкоголизации населения Диеты
Диеты Ранний и поздний послеродовый период. Осложнения после родов у женщин: классификация, виды и профилактика
Ранний и поздний послеродовый период. Осложнения после родов у женщин: классификация, виды и профилактика История развития мануальной терапии
История развития мануальной терапии Цистотопографическая схема мочевого пузыря
Цистотопографическая схема мочевого пузыря Treatment options in oncology
Treatment options in oncology Техника "Я-сообщения"
Техника "Я-сообщения" Повреждение менисков коленного сустава
Повреждение менисков коленного сустава Причины и факторы риска, симптомы, принципы лечения, реабилитации и профилактики инсульта. Лекция для пациентов
Причины и факторы риска, симптомы, принципы лечения, реабилитации и профилактики инсульта. Лекция для пациентов Аортокоронарное и маммарно-коронарное шунтирование
Аортокоронарное и маммарно-коронарное шунтирование Кеуде қуысы ағзаларының травмтикалық зақымдануының сәулелік диагностикасы
Кеуде қуысы ағзаларының травмтикалық зақымдануының сәулелік диагностикасы Лабораторные и инструментальные методы исследования ЖКТ
Лабораторные и инструментальные методы исследования ЖКТ Упражнения для укрепления мышц
Упражнения для укрепления мышц Осложнения беременности. Ранние токсикозы. Гестозы. Уход за беременными
Осложнения беременности. Ранние токсикозы. Гестозы. Уход за беременными Нанобиотехнологии в изучении молекулярных основ патогенеза, диагностики и терапии заболеваний центральной нервной системы
Нанобиотехнологии в изучении молекулярных основ патогенеза, диагностики и терапии заболеваний центральной нервной системы Жедел медициналық көмек саласындағы арнайы және сызықтық бригадалар жұмысы
Жедел медициналық көмек саласындағы арнайы және сызықтық бригадалар жұмысы Эндоскопические методы лечение абсцесса легкого
Эндоскопические методы лечение абсцесса легкого Заболевания с наследственной предрасположенностью
Заболевания с наследственной предрасположенностью Комбинаторика. Школьная научно-практическая конференция «Будущее России в наших руках»
Комбинаторика. Школьная научно-практическая конференция «Будущее России в наших руках»