Содержание
- 2. Основное внимание клинических рекомендаций, мета-анализов и фундаментальных публикаций - антибактериальная терапия и соавторы
- 3. Кардиальные осложнения ВП требуют мультидисциплинарного подхода
- 4. Описание нарушений гемодинамики (ГД) при тяжелой внебольничной пневмонии в отечественной литературе Оригинальные исследования Официальные рекомендации по
- 5. Рекомендации по коррекции ГД при сепсисе и септическом шоке: на фоне адекватной объемной нагрузки назначать вазопрессоры
- 6. G. ВАЗОАКТИВНЫЕ ПРЕПАРАТЫ. 1. Рекомендуем норадреналин в качестве вазопрессора выбора (сильная рекомендациям, умеренное качество доказательств). 2.
- 7. Почему норадреналин ? Рецепторный агонизм Эффекты при сепсисе Побочные эффекты Сердце β1: +++ Сосуды α1: +++++
- 9. Как построить «добротное здание» диагностики и лечения нарушений ГД при тяжелой ВП ? Дать четкие определения.
- 10. Определения Кардиальные осложнения ВП – все сердечные осложнения, возникающие во время заболевания ВП, независимо от их
- 11. Клиническая значимость кардиальных осложнений ВП У 25% взрослых больных ВП во время госпитализации развиваются кардиальные осложнения
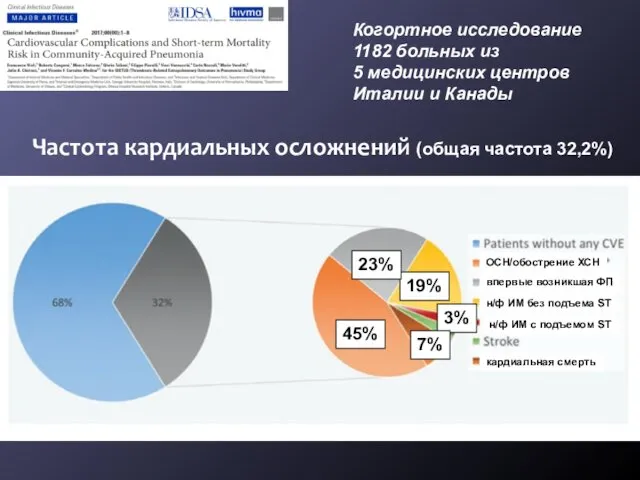
- 12. Когортное исследование 1182 больных из 5 медицинских центров Италии и Канады Частота кардиальных осложнений (общая частота
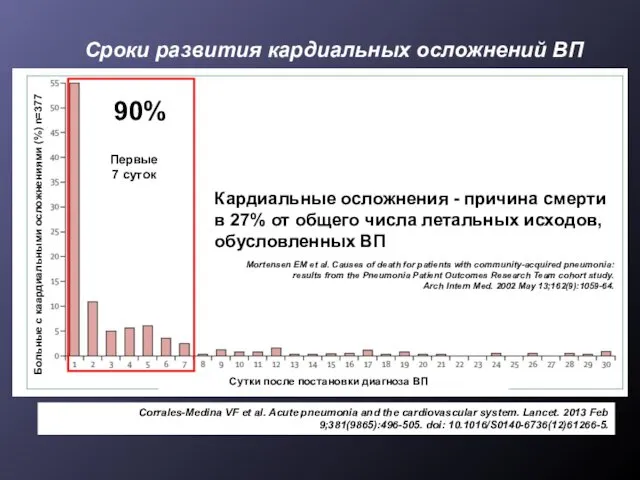
- 13. Сроки развития кардиальных осложнений ВП Corrales-Medina VF et al. Acute pneumonia and the cardiovascular system. Lancet.
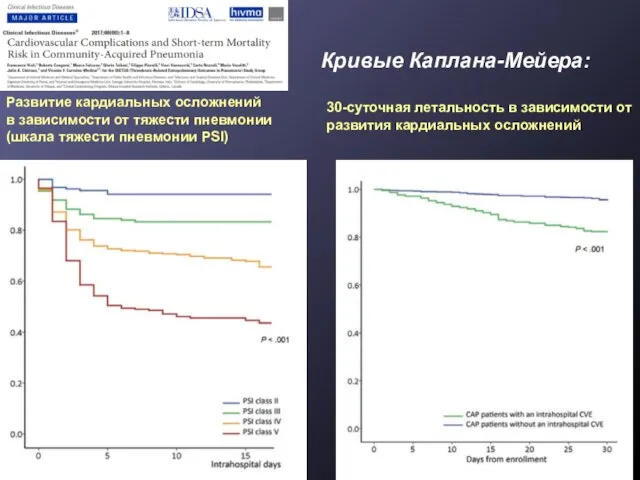
- 14. Кривые Каплана-Мейера: Развитие кардиальных осложнений в зависимости от тяжести пневмонии (шкала тяжести пневмонии PSI) 30-суточная летальность
- 15. Профилактика сердечно-сосудистых осложнений и эффективная коррекция гемодинамических нарушений при тяжелой ВП необходимы не только для снижения
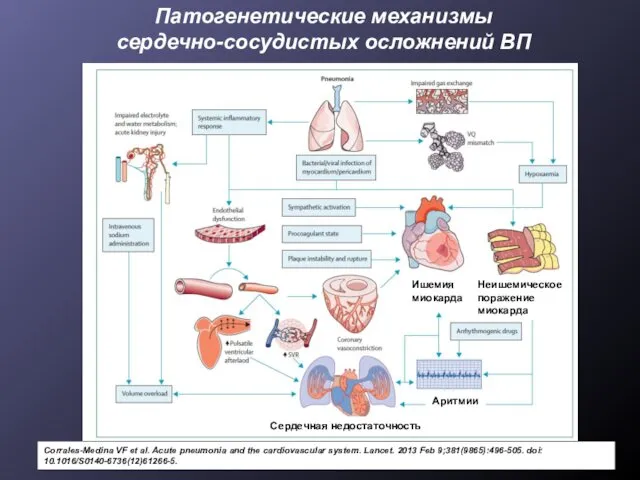
- 16. Патогенетические механизмы сердечно-сосудистых осложнений ВП Corrales-Medina VF et al. Acute pneumonia and the cardiovascular system. Lancet.
- 17. Патогенетические механизмы сердечно-сосудистых осложнений ВП Изменения функции миокарда (инфекционный миокардит, ишемия, прямая депрессия сократимости цитокинами и
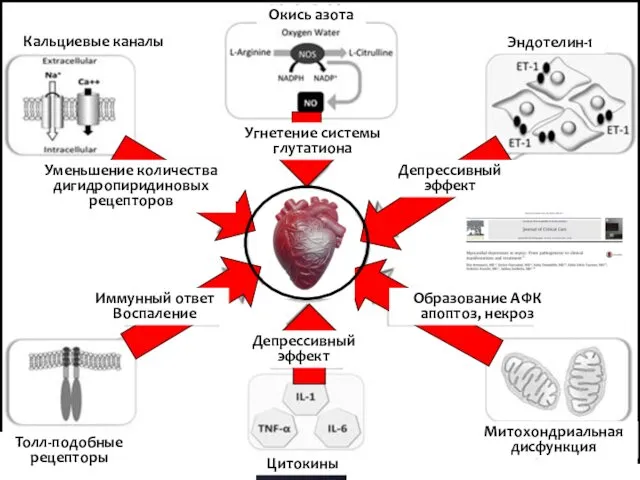
- 18. Митохондриальная дисфункция Цитокины Толл-подобные рецепторы Депрессивный эффект Кальциевые каналы Окись азота Эндотелин-1 Депрессивный эффект Иммунный ответ
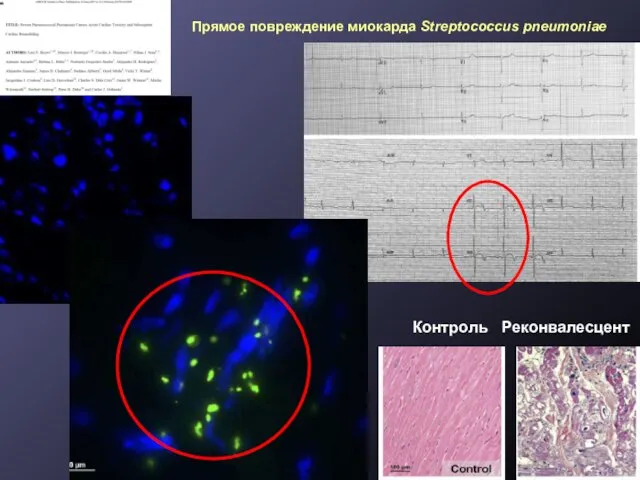
- 19. Прямое повреждение миокарда Streptococcus pneumoniae Контроль Реконвалесцент
- 20. Патогенетические механизмы сердечно-сосудистых осложнений ВП Изменения функции миокарда (инфекционный миокардит, ишемия, прямая депрессия сократимости цитокинами и
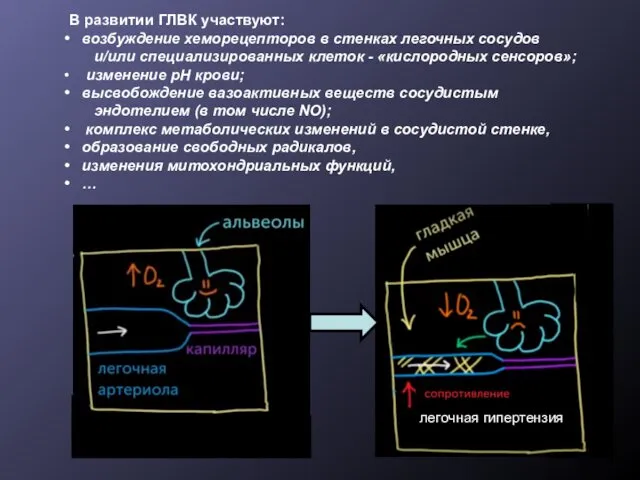
- 21. Гипоксическая легочная вазоконстрикция – местный ауторегуляторный процесс, направленный на перераспределение легочного кровотока из гипоксических зон легких
- 22. В развитии ГЛВК участвуют: возбуждение хеморецепторов в стенках легочных сосудов и/или специализированных клеток - «кислородных сенсоров»;
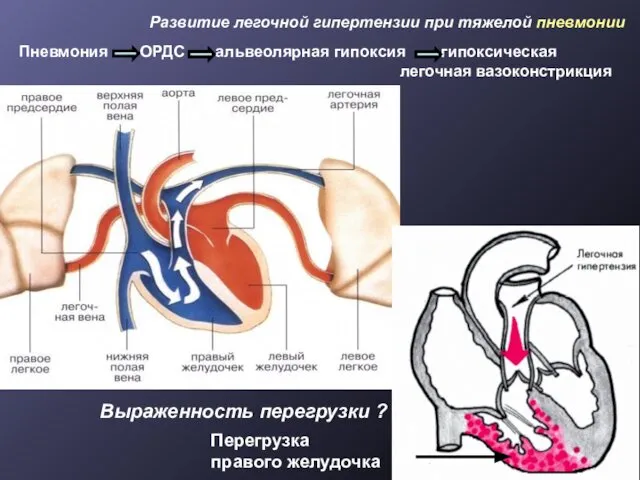
- 23. Пневмония ОРДС альвеолярная гипоксия гипоксическая легочная вазоконстрикция Развитие легочной гипертензии при тяжелой пневмонии Перегрузка правого желудочка
- 25. Уровень NT-proBNP у больных тяжелой ВП Норма Норма 33,3% 41,7% 66,7% 58,3% При поступлении 5-е сутки
- 26. Взаимосвязь резко повышенного при ВП NT-proBNP и показателей ЭхоКГ
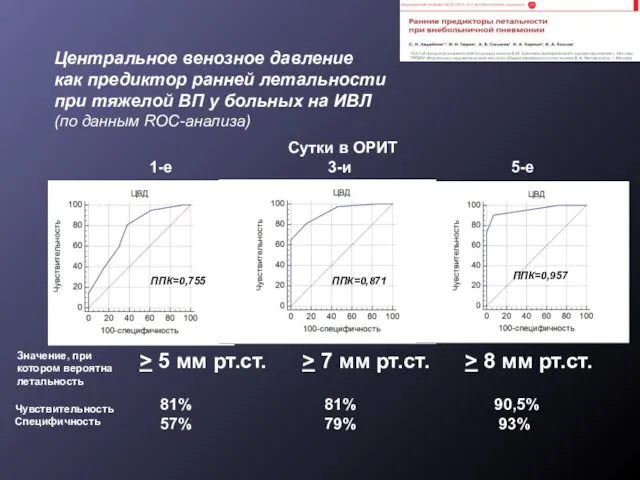
- 27. Центральное венозное давление как предиктор ранней летальности при тяжелой ВП у больных на ИВЛ (по данным
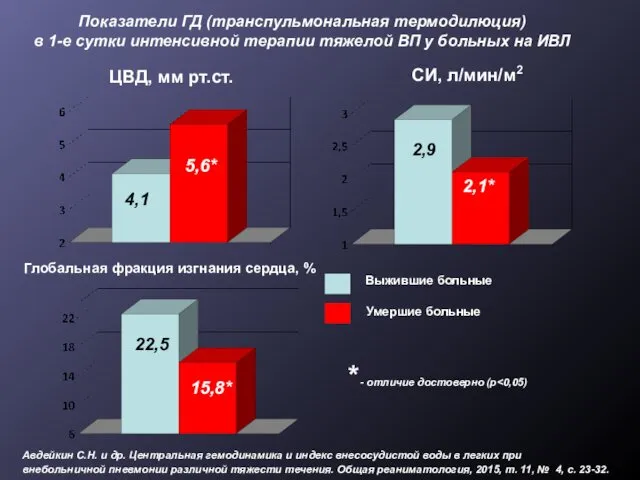
- 28. Показатели ГД (транспульмональная термодилюция) в 1-е сутки интенсивной терапии тяжелой ВП у больных на ИВЛ ЦВД,
- 29. Комплексные исследования ЦГД при тяжелой ВП показали, что снижение СИ и других показателей насосной функции сердца
- 30. Патофизиология. И так: У больных тяжелой ВП (CURB-65 3-4 балла) без сопутствующих заболеваний сердца, нуждающихся в
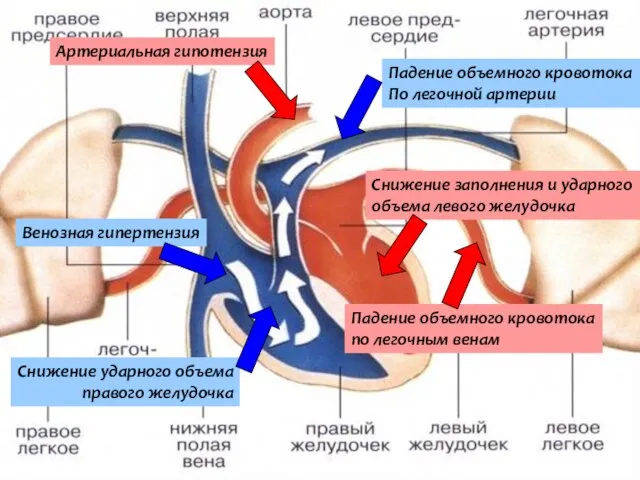
- 31. Снижение ударного объема правого желудочка Падение объемного кровотока По легочной артерии Падение объемного кровотока по легочным
- 32. Неблагоприятные эффекты норадреналина (преимущественно α1-агонист) на гемодинамику малого круга: Выраженное сужение сосудов легких – повышение постнагрузки
- 33. Особенности диагностики и лечения правожелудочковой дисфункции на фоне легочной гипертензии: Важная роль мониторинга ЦВД и ЭхоКГ
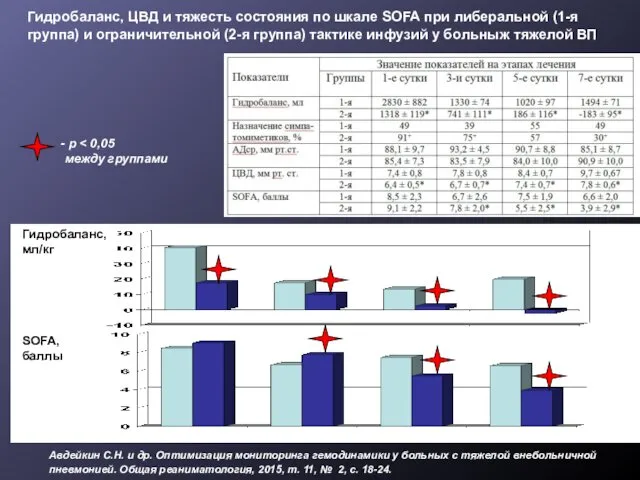
- 34. ОСОБЕННОСТИ ИНФУЗИОННОЙ ТЕРАПИИ ПРИ ОРДС (FACTT, 2006) Показана не «либеральная», а «косервативная» стратегия: «нулевой» баланс, ЦВД
- 35. Авдейкин С.Н. и др. Оптимизация мониторинга гемодинамики у больных с тяжелой внебольничной пневмонией. Общая реаниматология, 2015,
- 36. Патогенетически обоснованная интенсивная терапия нарушений гемодинамики у больных тяжелой внебольничной пневмонией, нуждающихся в ИВЛ – реальный
- 38. Скачать презентацию






















 Регуляция системного кровообращения
Регуляция системного кровообращения Маммографический метод исследования и рентген семиотика заболеваний молочных желез
Маммографический метод исследования и рентген семиотика заболеваний молочных желез Чистая вода и жизнь на диализе
Чистая вода и жизнь на диализе Дошкольник. Психологические особенности детей 4-5
Дошкольник. Психологические особенности детей 4-5 Особенности ведения родов у пациенток с оперированной маткой
Особенности ведения родов у пациенток с оперированной маткой Диафрагмальные грыжи
Диафрагмальные грыжи Гуморальная регуляция физиологических функций
Гуморальная регуляция физиологических функций Особенности работы с плачущим клиентом
Особенности работы с плачущим клиентом Сколько существует групп крови человека?
Сколько существует групп крови человека? Осанка школьника
Осанка школьника Патофизиология водно-электролитного обмена. Отеки. Формы нарушения водного баланса
Патофизиология водно-электролитного обмена. Отеки. Формы нарушения водного баланса Босануды жүргізу, интранатальды кезең
Босануды жүргізу, интранатальды кезең ДВС-синдром (диссеминированное внутрисосудистое свёртывание) у беременных. Геморагический шок. Эмболия околоплодными водами
ДВС-синдром (диссеминированное внутрисосудистое свёртывание) у беременных. Геморагический шок. Эмболия околоплодными водами Туберкулез
Туберкулез Этапы становления речи детей (по А.Н. Леонтьеву)
Этапы становления речи детей (по А.Н. Леонтьеву) Метаболические факторы риска. Суммарный риск и профилактика сердечно-сосудистой патологии
Метаболические факторы риска. Суммарный риск и профилактика сердечно-сосудистой патологии Глаукома: клиника, диагностика
Глаукома: клиника, диагностика Современные методы лечения язвенной болезни
Современные методы лечения язвенной болезни Антигистаминные препараты при болях
Антигистаминные препараты при болях Нейропсихологические основы коррекционной педагогики
Нейропсихологические основы коррекционной педагогики Грибковые поражения
Грибковые поражения Интерпретация Гравидограммы
Интерпретация Гравидограммы Внутрикожная инъекция
Внутрикожная инъекция Шығыс Еуропа елдерінің сақтандыру медицинасының моделі
Шығыс Еуропа елдерінің сақтандыру медицинасының моделі Переговоры, беседа, дискуссия
Переговоры, беседа, дискуссия Первая помощь при кровотечениях
Первая помощь при кровотечениях Қарым-қатынастың коммуникативті жағы
Қарым-қатынастың коммуникативті жағы Острый панкреатит
Острый панкреатит