Содержание
- 2. Прегравидарная подготовка необходима обоим будущим родителям Прегравидарная подготовка - (от лат. gravida — беременная, pre —
- 3. Главная задача ПП КОМУ И КОГДА??? Коррегировать имеющиеся нарушения здоровья родителей с тем, чтобы пара вступила
- 4. ЭТАПЫ ПРЕГРАВИДАРНОЙ ПОДГОТОВКИ 1 этап. Определение состояния здоровья будущих родителей и оценка факторов риска 2 этап.
- 5. 1 этап Определение состояния здоровья будущих родителей и оценка факторов риска Прегравидарное консультирование проводит врач акушер-гинеколог.
- 6. Осмотр и физикальное обследование женщины: Обращают внимание на наличие кожных заболеваний, таких, как акне, себорея, наличие
- 7. Посещение специалистов: Гинеколог Терапевт Стоматолог (с целью выявления хронических очагов инфекции и проведении их санации) ЛОР
- 8. Консультацию генетика рекомендуют пройти в следующих ситуациях: Предыдущие беременности заканчивались задержкой внутриутробного развития, гибелью плода, самопроизвольными
- 9. Лабораторное и инструментальное обследование: анализ на ВИЧ, сифилиса, выявление гепатита В, С , специфических иммуноглобулинов к
- 10. УЗИ органов малого таза - минимум 2 раза за цикл: после менструации и до менструации. В
- 11. 2 этап коррекция образа жизни Категорически отказаться от вредных привычек; Обсуждать с врачом прием различных медикаментозных
- 12. Правильное сбалансированное питание; Количество белковой пищи в рационе питания должно составлять не менее 120 г в
- 13. ВОССТАНОВЛЕНИЕ ВЛАГАЛИЩНОГО БИОЦИНОЗА Для успешной и устойчивой коррекции бактериального вагиноза необходимо: • устранение экзогенных и эндогенных
- 14. Дополнительный прием витаминов и микроэлементов. Прием препаратов фолиевой кислоты (приём фолатов в суточной дозе 400–800 мкг
- 15. Дополнительный прием йода Всем женщинам, планирующим беременность, обязательно получать не менее 150 мкг йода в сутки.
- 16. 3 этап. Дополнительные лечебно-профилактические мероприятия у женщин с гинекологическими и соматическими заболеваниями. При наличии гинекологического или
- 18. Скачать презентацию















 Кетоз корів
Кетоз корів Стратегічний план ліквідації поліомієліту та здійснення завершального етапу в 2013-2018 роках та стан підготовки до переходу ОПВ
Стратегічний план ліквідації поліомієліту та здійснення завершального етапу в 2013-2018 роках та стан підготовки до переходу ОПВ Нарушения системы крови. Анемии
Нарушения системы крови. Анемии Нарушения опорно-двигательной системы и значение физических упражнений для её формирования
Нарушения опорно-двигательной системы и значение физических упражнений для её формирования Некариозные поражения после прорезывания зубов. Этиология, клиника, дифференциальная диагностика, лечение
Некариозные поражения после прорезывания зубов. Этиология, клиника, дифференциальная диагностика, лечение Посиндромная паллиативная помощь инкурабельным больным
Посиндромная паллиативная помощь инкурабельным больным Склифосовский Николай Васильевич (1836-1904)
Склифосовский Николай Васильевич (1836-1904)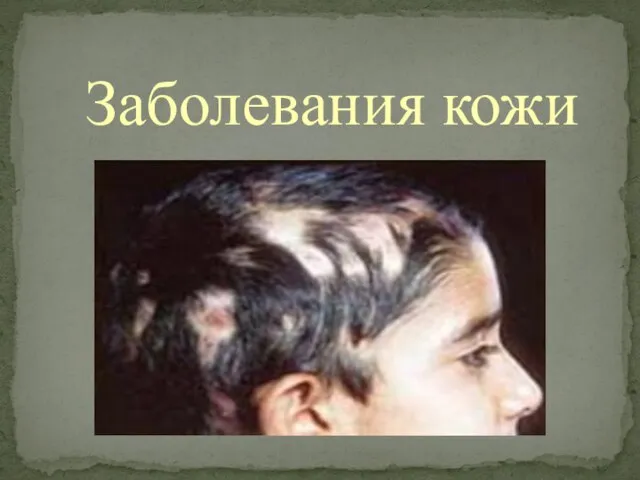 Заболевания кожи
Заболевания кожи Работа в личном кабинете специалиста в ЕГИСЗ
Работа в личном кабинете специалиста в ЕГИСЗ Туберкулинодиагностика
Туберкулинодиагностика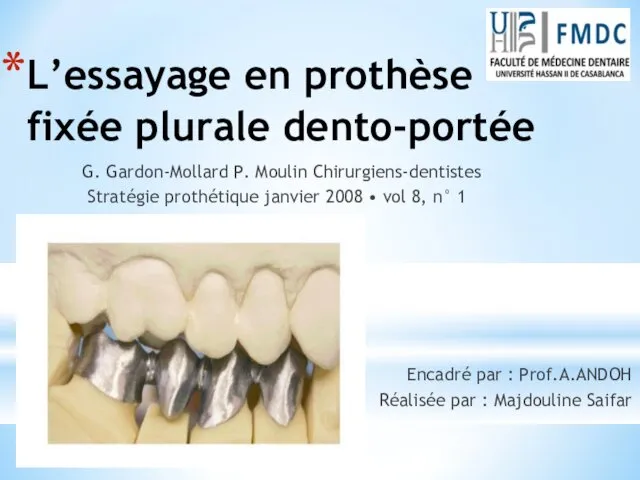 L’essayage en prothèse fixée plurale dento-portée
L’essayage en prothèse fixée plurale dento-portée Ent. Juvenile nasopharyngeal angiofibroma
Ent. Juvenile nasopharyngeal angiofibroma Инфекционные заболевания ЦНС
Инфекционные заболевания ЦНС Вторичные нейроинфекции
Вторичные нейроинфекции Понятие «личность» в педагогике и психологии
Понятие «личность» в педагогике и психологии Физиология человека. Почки: основные принципы функционирования
Физиология человека. Почки: основные принципы функционирования Босанған әйелдерде қаламаған жүктілікті алдын алу мақсатында жатыр ішілік спираль (жіс) мен гормональды контрацепцияның
Босанған әйелдерде қаламаған жүктілікті алдын алу мақсатында жатыр ішілік спираль (жіс) мен гормональды контрацепцияның Особенности развития детей от рождения до года
Особенности развития детей от рождения до года Рак шейки матки. Эпидемиология
Рак шейки матки. Эпидемиология Малярия. Возбудители малярии
Малярия. Возбудители малярии Огнестрельные и неогнестрельные повреждения мягких тканей челюстно-лицевой области. Клиника. Диагностика
Огнестрельные и неогнестрельные повреждения мягких тканей челюстно-лицевой области. Клиника. Диагностика Организация ухода за больными кардиологического, пульмонологического и гастроэнтерологического профилей
Организация ухода за больными кардиологического, пульмонологического и гастроэнтерологического профилей Острый и хронический гломерулонефрит в практике участкового терапевта
Острый и хронический гломерулонефрит в практике участкового терапевта Prezentatsia123
Prezentatsia123 Основы психологической и финансовой свободы
Основы психологической и финансовой свободы Бронхиальная астма (этиология, патогенез, классификация, диагностика)
Бронхиальная астма (этиология, патогенез, классификация, диагностика) Путь выдающихся людей
Путь выдающихся людей Фетоплаценталық жүйенің физиологиясы мен патологиясы
Фетоплаценталық жүйенің физиологиясы мен патологиясы