Содержание
- 2. Послеоперационный период это время с момента окончания операции до восстановления трудоспособности или её стойкой утраты (инвалидности).
- 3. Задачи послеоперационного периода - предупреждение возможных осложнений; - своевременное их распознавание и лечение; - облегчение состояния
- 4. Основные стадии послеоперационного периода - ранняя реанимационная (3-5 дней); - поздняя послеоперационная (2-3 недели); - отдаленная
- 5. Подготовка палаты и постели После обширных операций больного на 2-4 дня помещают в отделение реанимации. Затем,
- 6. Доставка больного из операционной С операционного стола больного перекладывают на каталку или функциональную кровать и, соблюдая
- 7. Положение больного на кровати определяется видом операции. Положение на спине — самое частое после наркоза. Первые
- 8. Положение на боку — облегчает работу сердца, улучшает функцию ЖКТ, предупреждает рвоту. Допускается после стабилизации состояния
- 9. Положение на животе — применяется после операции на позвоночнике, головном мозге. Положение Транделенбурга — головной конец
- 10. Наблюдение за пациентом Медицинская сестра наблюдает за внешним видом больного: выражение лица (страдальческое, спокойное, бодрое); цвет
- 11. Послеоперационный уход за детьми После операции, выполненной под местной анестезией, ребенка помещают в общую палату. Детей
- 12. После операции под наркозом, ребенок укладывается горизонтально на спину, без подушки, голову поворачивают набок. В случае
- 13. При ранах на промежности, в нижней части живота применяют особые меры предосторожности с использованием влагонепроницаемых материалов
- 14. После наркоза и при отсутствии рвоты питье назначают через 4-6 ч. Кормление детей разрешается через 6-8
- 15. Особенно опасен синдром бледной гипертермии. Через несколько часов после операции отмечается подъем температуры (40-41 °С), лицо
- 16. Используются физические методы охлаждения: пузырь со льдом к голове, на область печени, паховых складок; обтирания кожи
- 17. Судороги — отличительная черта оперированных детей. Причины их возникновения различны: гипоксия, гиперкапния (повышенное содержание углекислого газа
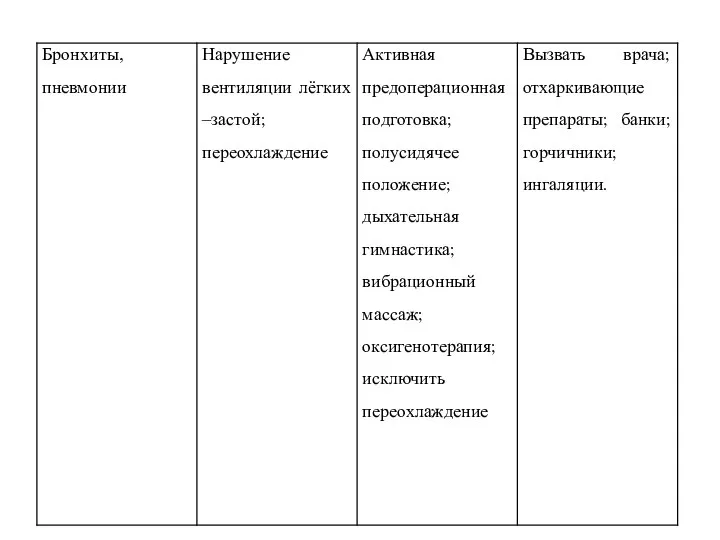
- 18. Острая дыхательная недостаточность (ОДН) возникает у детей вследствие нарушения проходимости верхних дыхательных путей, реже — центрального
- 19. Для профилактики ОДН медицинская сестра должна предупреждать аспирацию рвотных масс, отсасывать слизь из носоглотки, осуществлять подачу
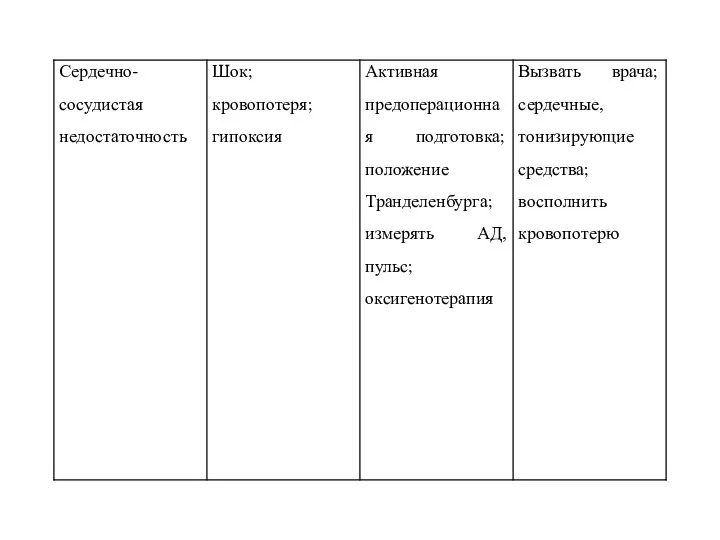
- 20. Острая сердечно-сосудистая недостаточность (ОССН) характеризуется прогрессирующим ухудшением состояния оперированного ребенка. Нарастает апатия, теряется интерес к окружающему,
- 21. При появлении этих симптомов медицинская сестра должна немедленно поставить в известность врача; опустить голову ребенка и
- 22. Послеоперационный уход за больным пожилого и старческого возраста .Эти больные склонны к легочным осложнениям, поэтому профилактике
- 23. Кровеносные сосуды больных старческого возраста склерозированы, малоэластичны, поэтому быстрое введение большого количества жидкости внутривенно вызывает перегрузку
- 24. Снижение иммунитета в старческом возрасте приводит к бессимптомному нагноению послеоперационной раны. В связи с этим пожилым
- 25. Неосложненный послеоперационный период Хирургическая операция и наркоз вызывают определенные изменения в органах и системах больного, которые
- 26. Причиной боли в области послеоперационной раны является травматичность операции и нервное возбуждение. С целью профилактики боли
- 27. Травматичность операции и реакция организма на всасывание белков в зоне операции, приводят к повышению температуры тела
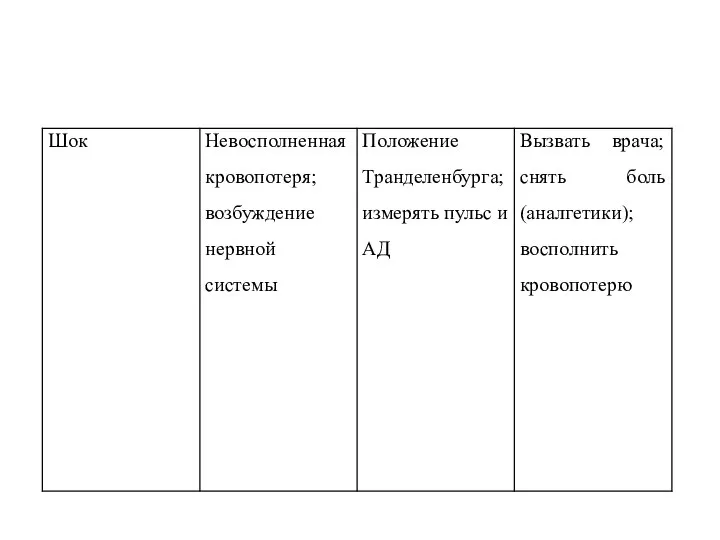
- 28. Медицинской сестре необходимо измерять и регистрировать ЧДД, АД, пульс, по назначению врача восполнять кровопотерю. Нервно-рефлекторный спазм
- 29. После операции изменяется состав крови: лейкоцитоз, уменьшение количества эритроцитов, тромбоцитов, снижение гемоглобина. Медицинской сестре необходимо своевременно
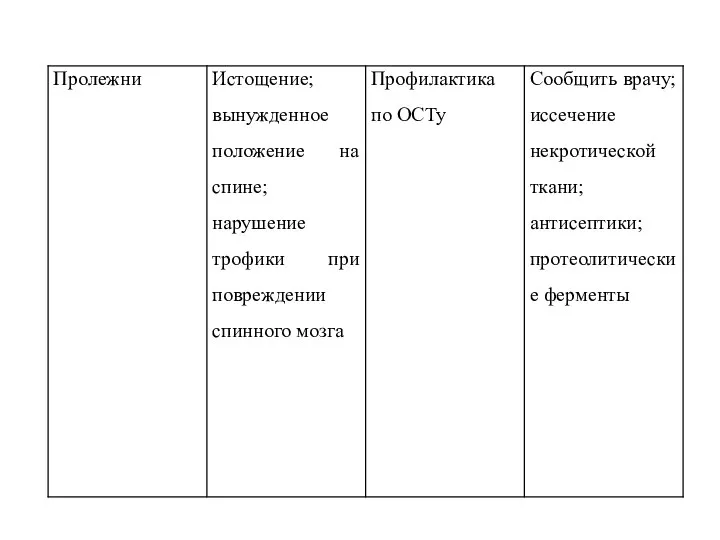
- 30. Возможные осложнения после операции, со стороны органов и систем разделяются на ранние (ранняя и поздняя послеоперационная
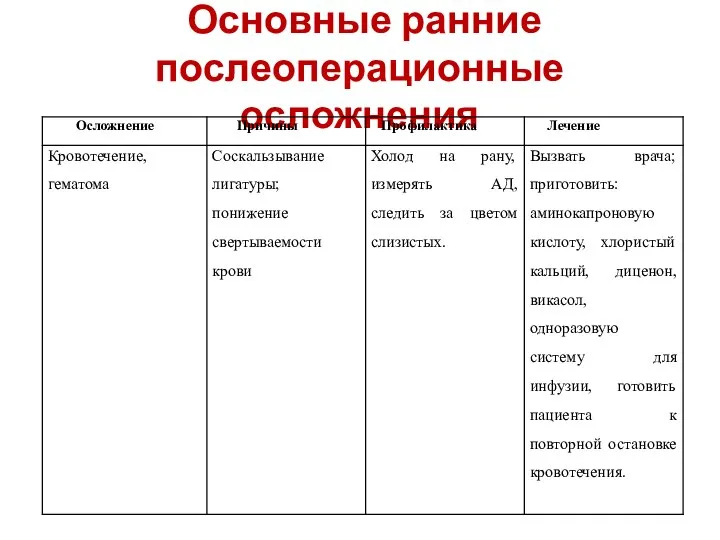
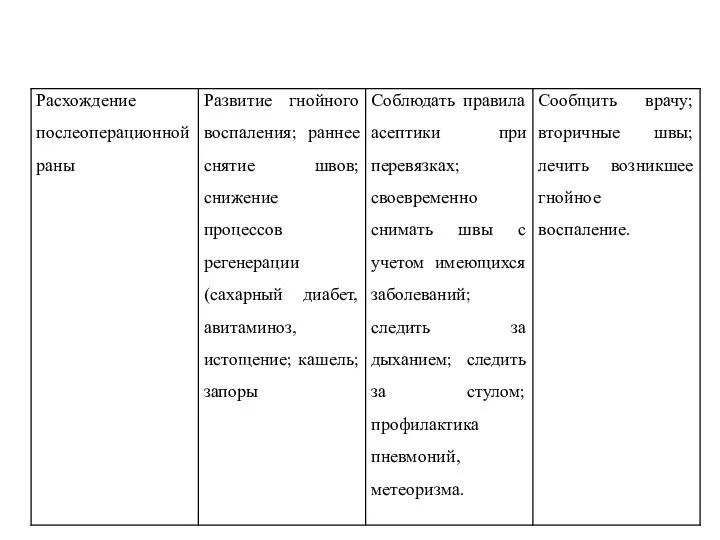
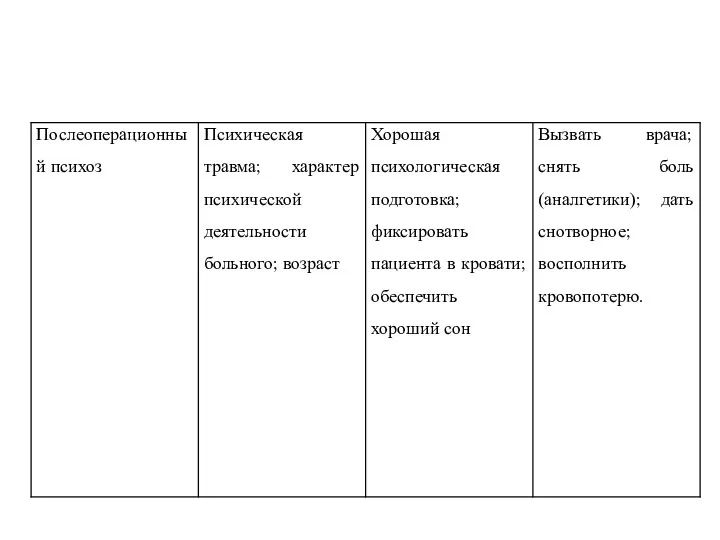
- 31. Основные ранние послеоперационные осложнения
- 44. Поздние послеоперационные осложнения могут возникнуть после выписки больного из стационара со стороны органов, на которых проводилась
- 47. Скачать презентацию





































 Мешел тәріздес аурулар жіне бой өсудің , тіс дамуының өзгерістері
Мешел тәріздес аурулар жіне бой өсудің , тіс дамуының өзгерістері Решение кейса. Концептуализация проблемы
Решение кейса. Концептуализация проблемы Несъемные механически действующие лингвальные брекеты
Несъемные механически действующие лингвальные брекеты Физические методы исследования больных при заболеваниях сердца и сосудов
Физические методы исследования больных при заболеваниях сердца и сосудов Musculoskeletal exam
Musculoskeletal exam Электрлік жарақат. Үсу
Электрлік жарақат. Үсу Ауру сезімі. Ауыру сезімінің компоненттері
Ауру сезімі. Ауыру сезімінің компоненттері Гигиена человека
Гигиена человека Семейство Orthomyxoviridae. Род Influenzavirus A,B,C. Строение вириона
Семейство Orthomyxoviridae. Род Influenzavirus A,B,C. Строение вириона Функциональные пробы при варикозной болезни
Функциональные пробы при варикозной болезни Атипичная стенокардия: особенностидиагностики и лечения
Атипичная стенокардия: особенностидиагностики и лечения Pharmacology of Drugs Affecting Autonomic Nervous System
Pharmacology of Drugs Affecting Autonomic Nervous System Кровотечение. Первая помощь при кровотечении
Кровотечение. Первая помощь при кровотечении Лечение угрожающего самопроизвольного выкидыша у беременных с инфекционными болезнями
Лечение угрожающего самопроизвольного выкидыша у беременных с инфекционными болезнями Физические и технические основы ультразвуковых исследований
Физические и технические основы ультразвуковых исследований О состоянии дел по профилактике наркомании, токсикомании и алкоголизации населения
О состоянии дел по профилактике наркомании, токсикомании и алкоголизации населения Curso de masaje deportivo
Curso de masaje deportivo Кровообращение
Кровообращение Гнойные заболевания лимфатических сосудов и узлов
Гнойные заболевания лимфатических сосудов и узлов Аллергия. Различия аллергии и иммунитета
Аллергия. Различия аллергии и иммунитета Моральные дилеммы цифровой эпохи
Моральные дилеммы цифровой эпохи Обследование детей с заиканием
Обследование детей с заиканием Венерические болезни. Раздел 4. Гонорея у мужчин, женщин и детей
Венерические болезни. Раздел 4. Гонорея у мужчин, женщин и детей Хронический панкреатит. Диагностика и лечение
Хронический панкреатит. Диагностика и лечение Проблема ожирения в подростковом возрасте
Проблема ожирения в подростковом возрасте Травмы головы, груди и живота
Травмы головы, груди и живота Спирохеты. Классификация
Спирохеты. Классификация Методы исследования электрической активности сердца
Методы исследования электрической активности сердца