Содержание
- 2. План лекции 1. Заболеваемость населения злокачественными новообразованиями. 2. Классификация злокачественных опухолей кожи лица. 3. Базальноклеточный рак
- 3. Заболеваемость населения злокачественными новообразованиями Рак кожи: у мужчин – 3-е место, у женщин – 2-е место
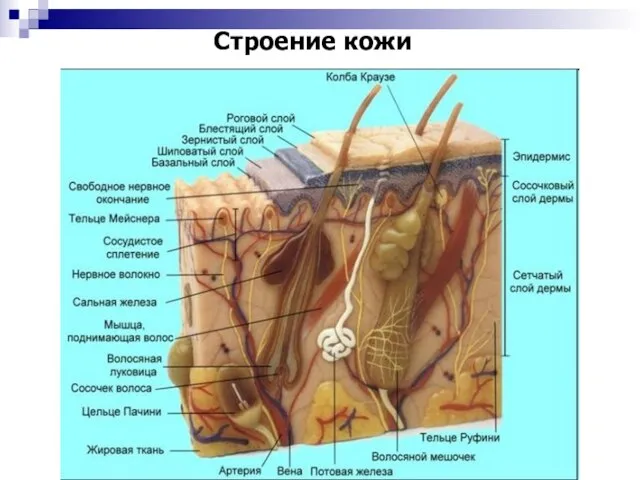
- 4. Строение кожи
- 5. Злокачественные опухоли кожи включают: Базальноклеточный рак Плоскоклеточный рак Меланому Лимфому кожи (болезнь Сезари) Рак придатков кожи
- 6. Базальноклеточный рак кожи (базалиома, базоцеллюлярный рак Кромпехера, Basal-cell epithelioma, Rodent carcinoma Наиболее часто встречающаяся злокачественная опухоль
- 7. Гистологическая классификация Кромпехера базальноклеточного рака внутриэпидермальный тип; поверхностный тип; солидный тип; пигментированный тип; склерозирующий тип; аденоидный
- 8. Клиническая классификация базальноклеточного рака Экзофитный (опухолевой) тип имеет 5 форм: крупноузелковая, конглобированная, бородавчатая, мелкоузелковая, опухолево-язвенная Язвенный
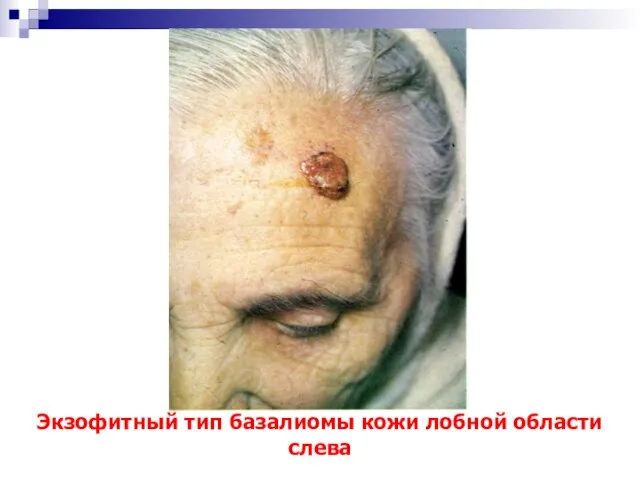
- 9. Экзофитный тип базалиомы кожи лобной области слева
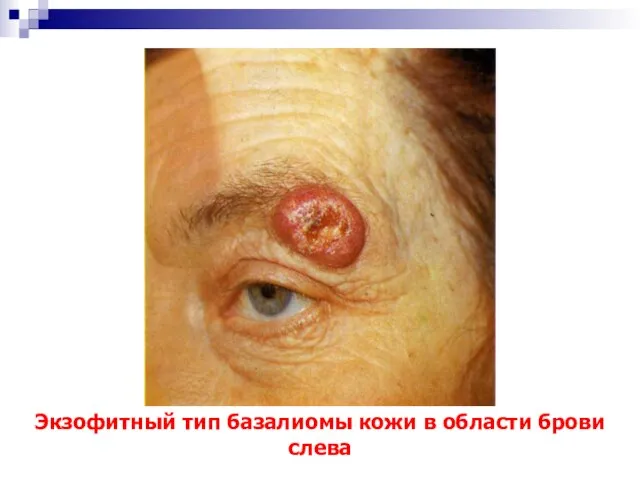
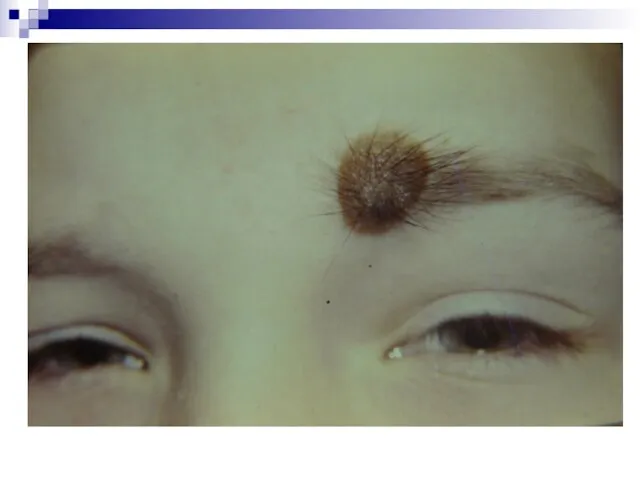
- 10. Экзофитный тип базалиомы кожи в области брови слева
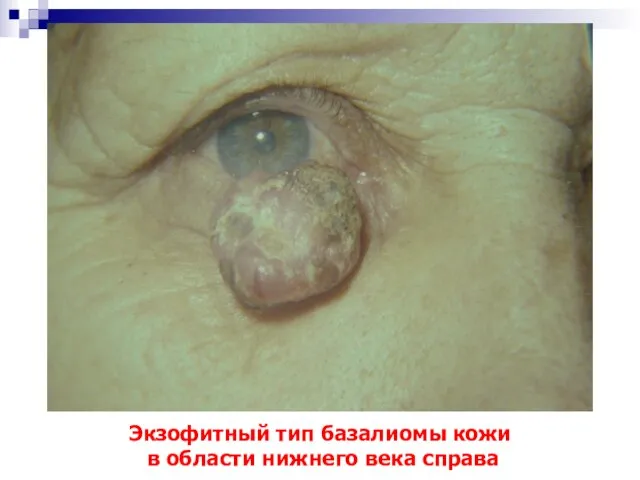
- 11. Экзофитный тип базалиомы кожи в области нижнего века справа
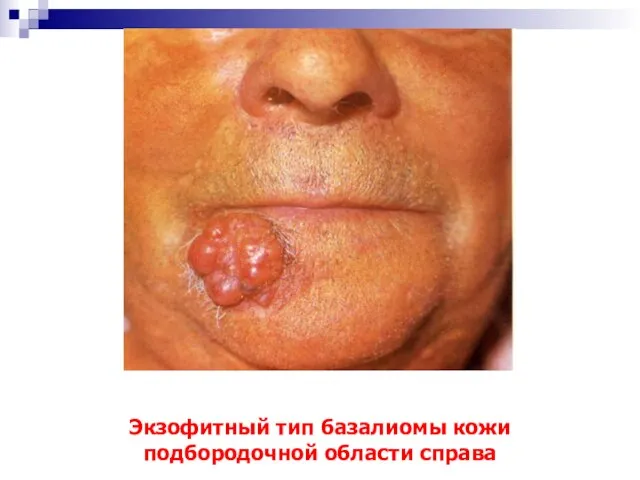
- 12. Экзофитный тип базалиомы кожи подбородочной области справа
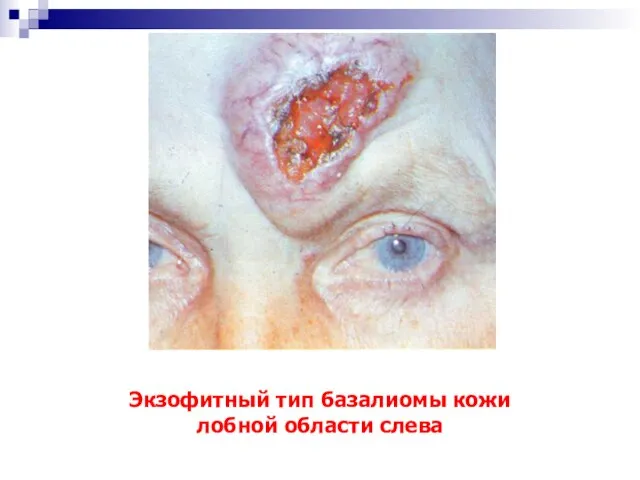
- 13. Экзофитный тип базалиомы кожи лобной области слева
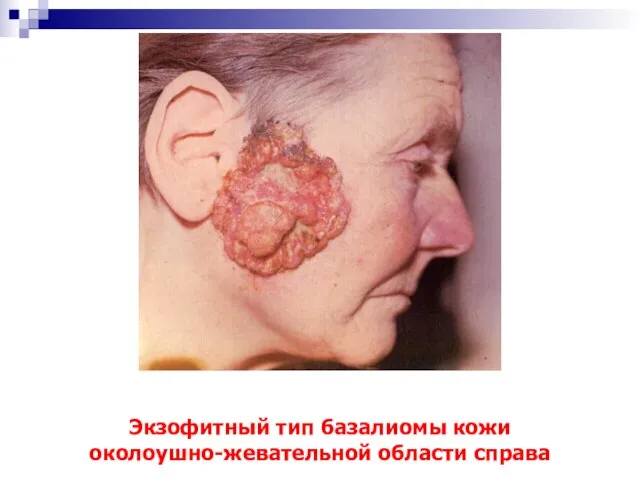
- 14. Экзофитный тип базалиомы кожи околоушно-жевательной области справа
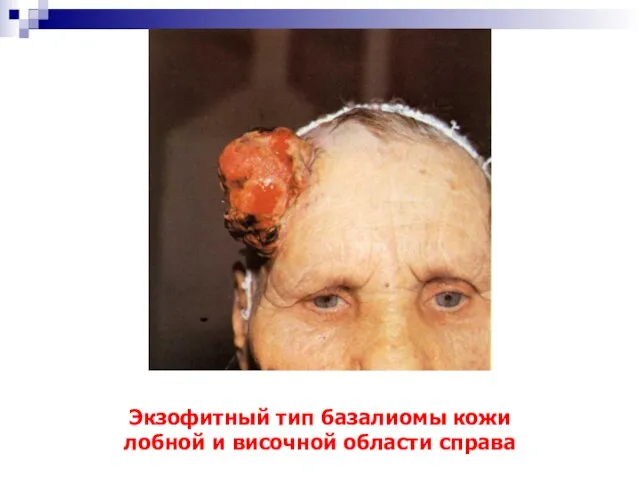
- 15. Экзофитный тип базалиомы кожи лобной и височной области справа
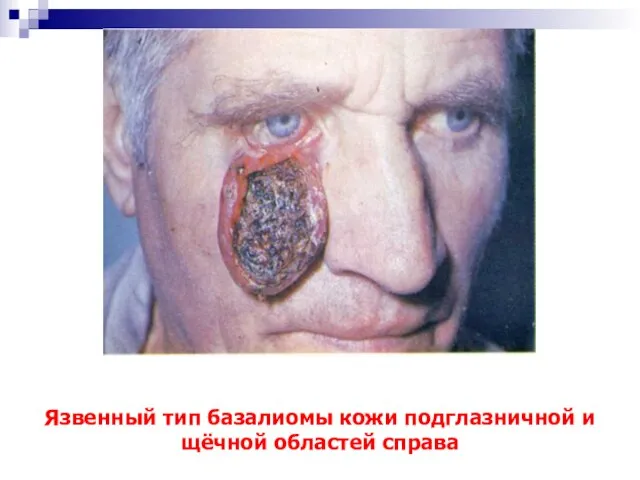
- 16. Язвенный тип базалиомы кожи подглазничной и щёчной областей справа
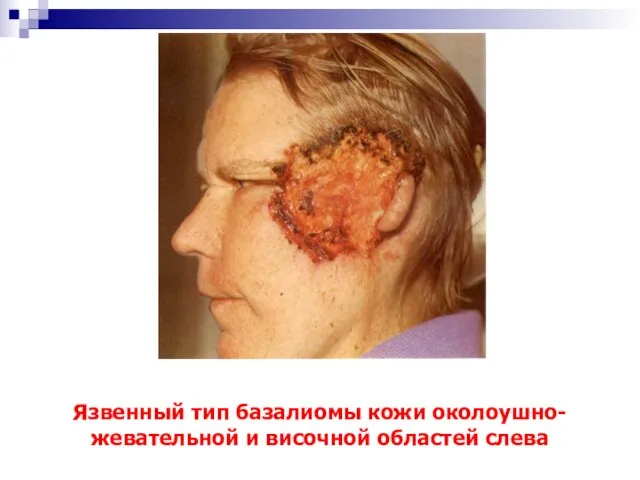
- 17. Язвенный тип базалиомы кожи околоушно-жевательной и височной областей слева
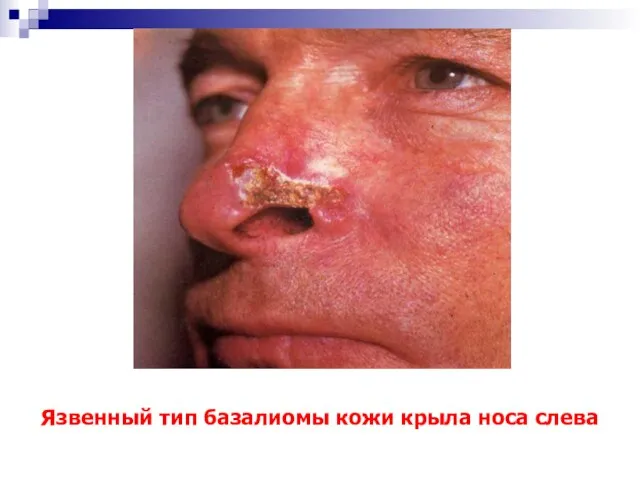
- 18. Язвенный тип базалиомы кожи крыла носа слева
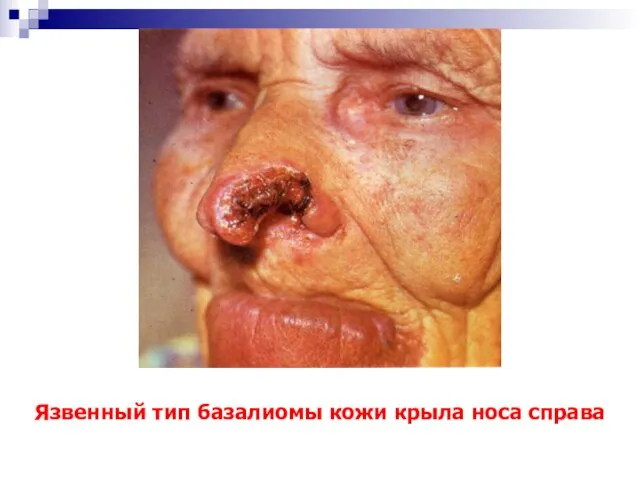
- 19. Язвенный тип базалиомы кожи крыла носа справа
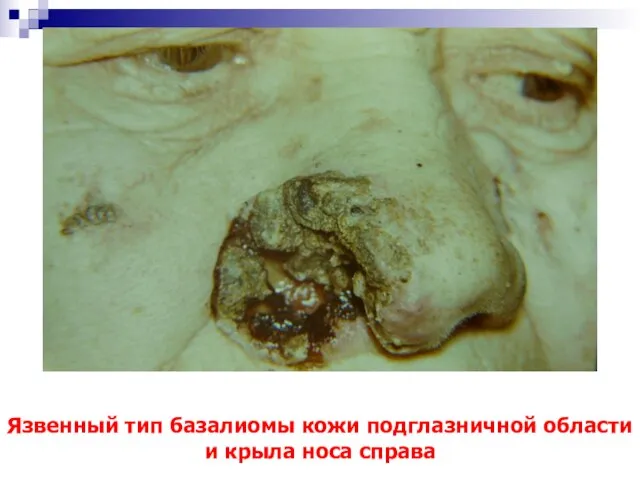
- 20. Язвенный тип базалиомы кожи подглазничной области и крыла носа справа
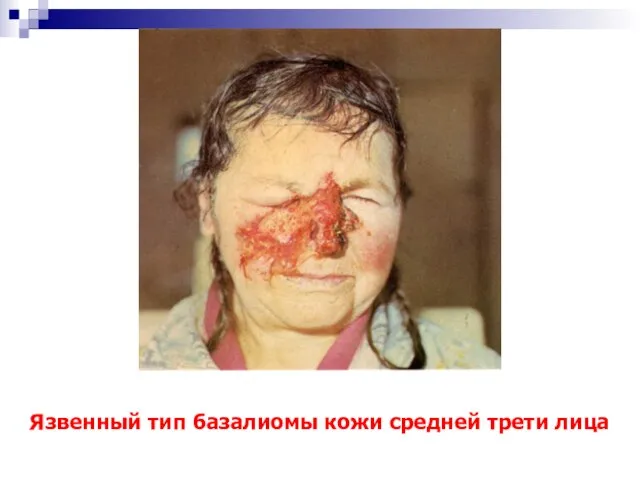
- 21. Язвенный тип базалиомы кожи средней трети лица
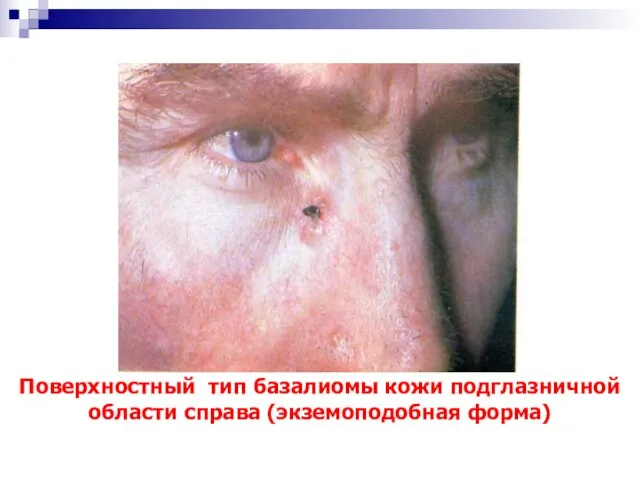
- 22. Поверхностный тип базалиомы кожи подглазничной области справа (экземоподобная форма)
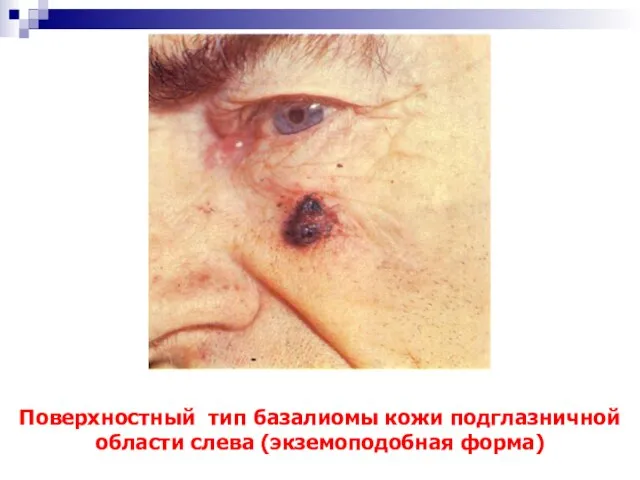
- 23. Поверхностный тип базалиомы кожи подглазничной области слева (экземоподобная форма)
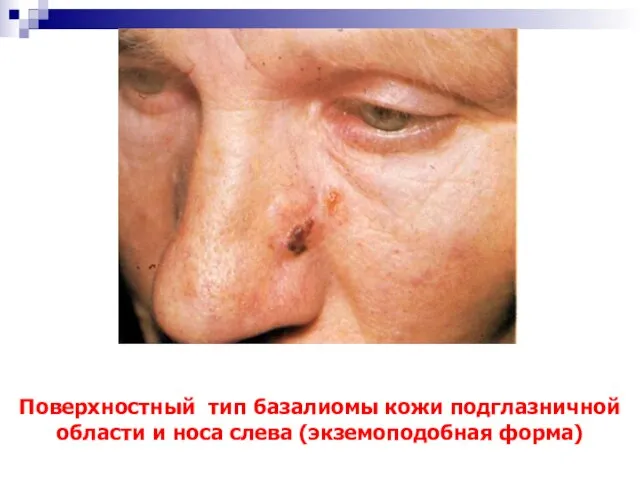
- 24. Поверхностный тип базалиомы кожи подглазничной области и носа слева (экземоподобная форма)
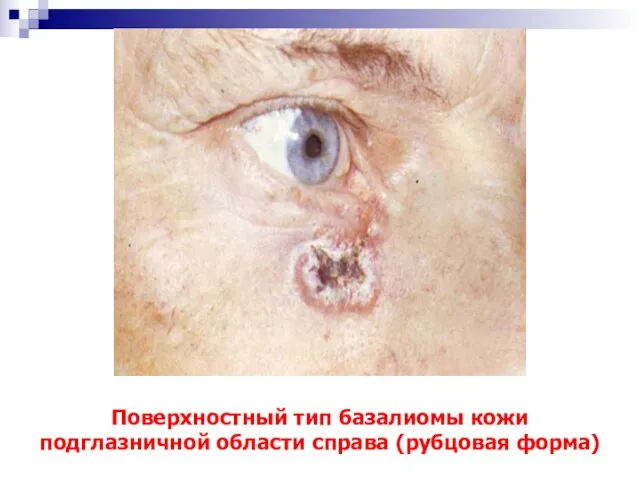
- 25. Поверхностный тип базалиомы кожи подглазничной области справа (рубцовая форма)
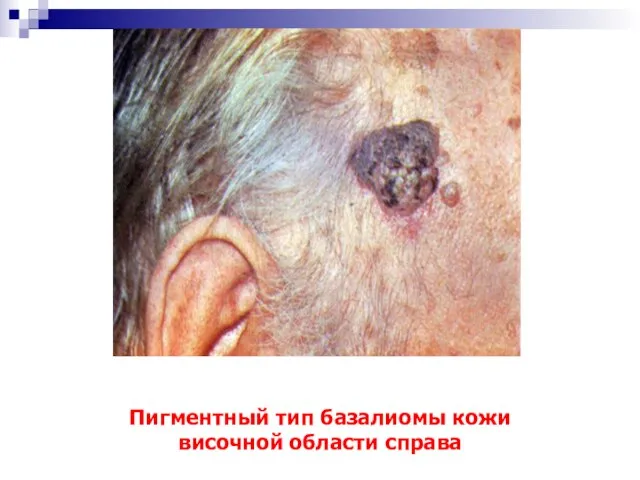
- 26. Пигментный тип базалиомы кожи височной области справа
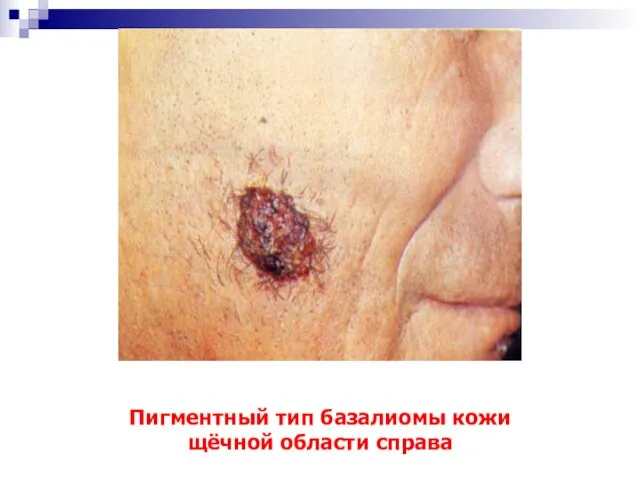
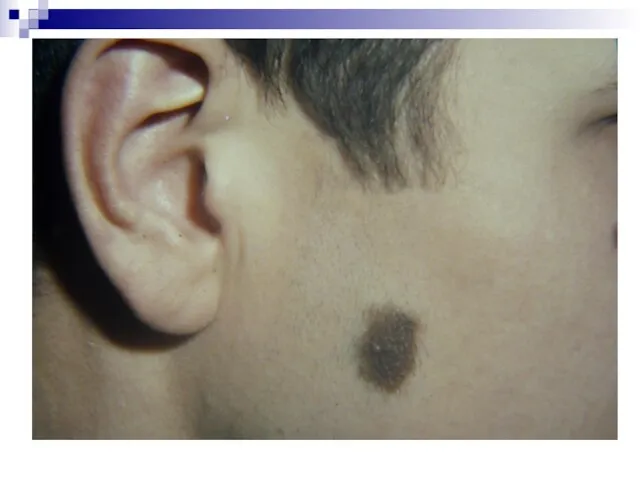
- 27. Пигментный тип базалиомы кожи щёчной области справа
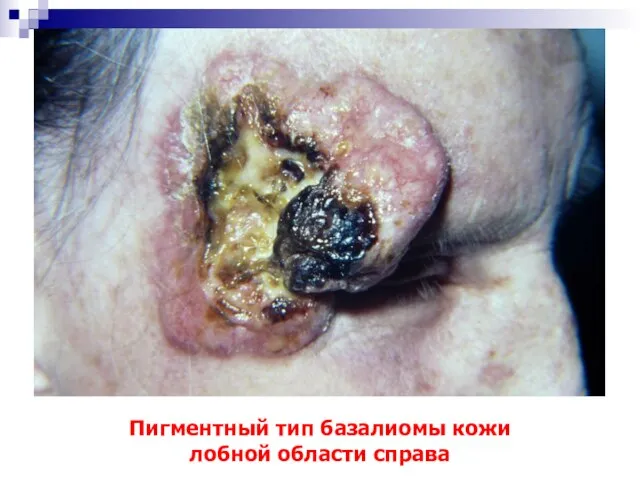
- 28. Пигментный тип базалиомы кожи лобной области справа
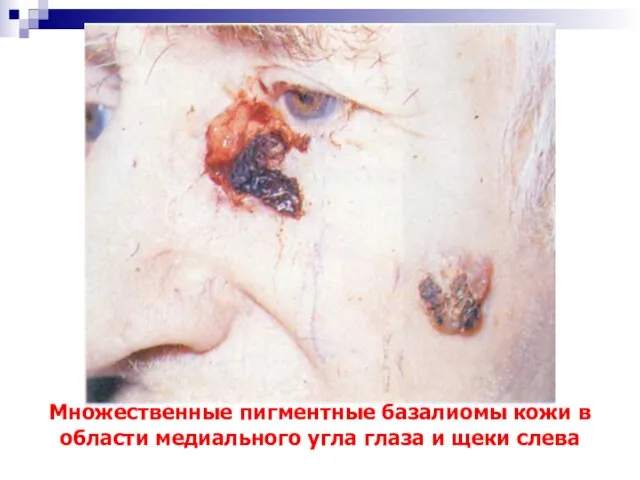
- 29. Множественные пигментные базалиомы кожи в области медиального угла глаза и щеки слева
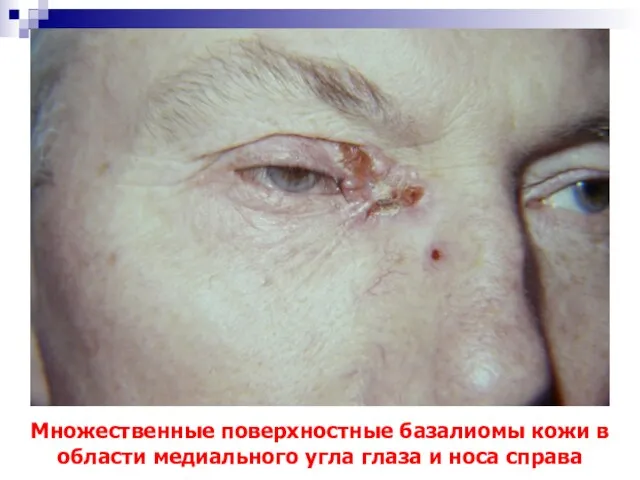
- 30. Множественные поверхностные базалиомы кожи в области медиального угла глаза и носа справа
- 31. Клиническая картина базалиомы чаще у женщин; возраст 50 лет и старше; фоном возникновения является, как правило,
- 32. Диагностика базалиом Диагноз ставится на сопоставлении клинических данных и результатов дополнительных методов исследования (цитологический, патогистологический) Дифференциальная
- 33. ЛЕЧЕНИЕ БАЗАЛИОМЫ Зависит от возраста, локализации опухоли, количества очагов, размеров опухоли, сопутствую- щей патологии, желания больного.
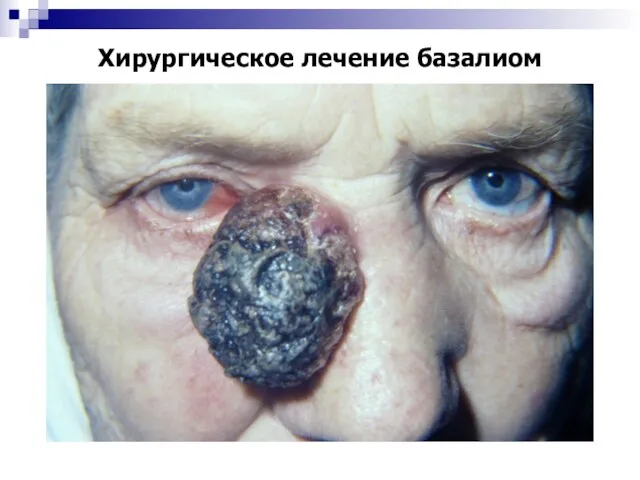
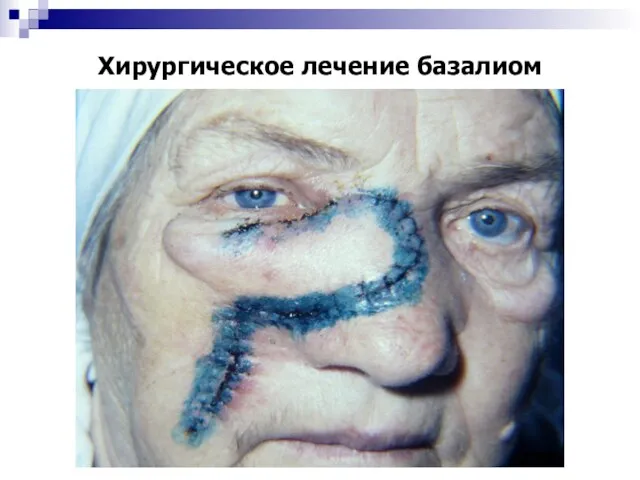
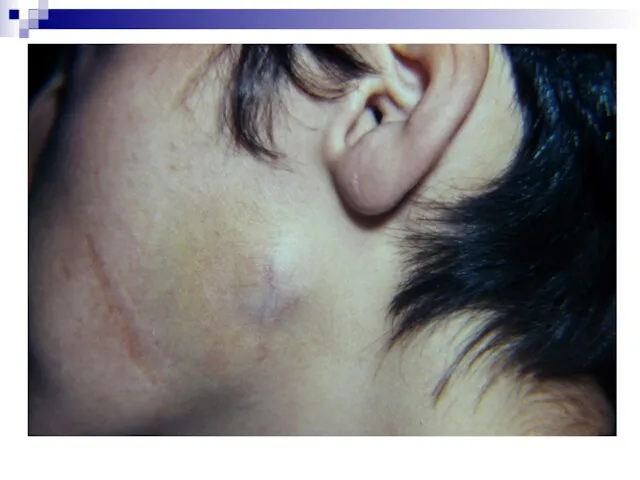
- 34. Хирургическое лечение базалиом
- 35. Хирургическое лечение базалиом
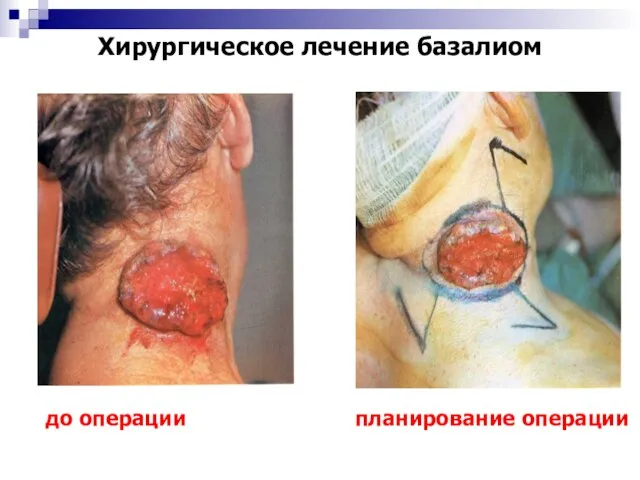
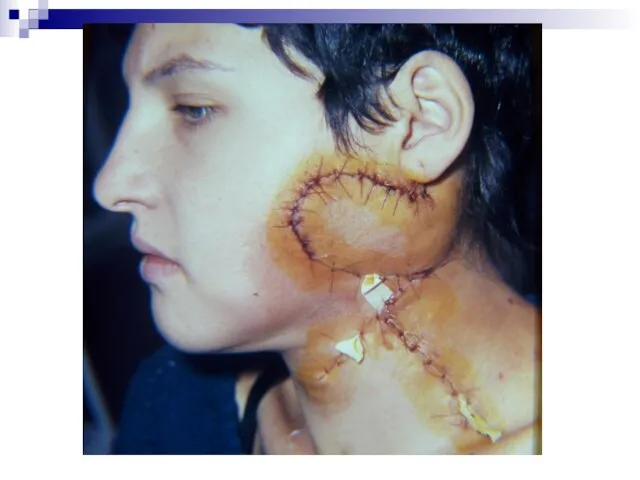
- 36. Хирургическое лечение базалиом до операции планирование операции
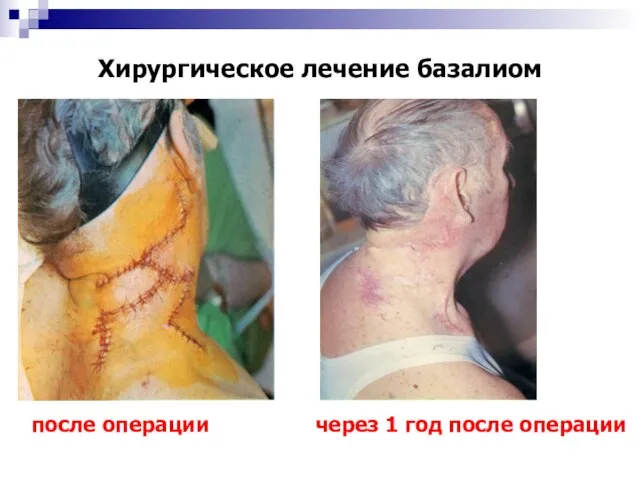
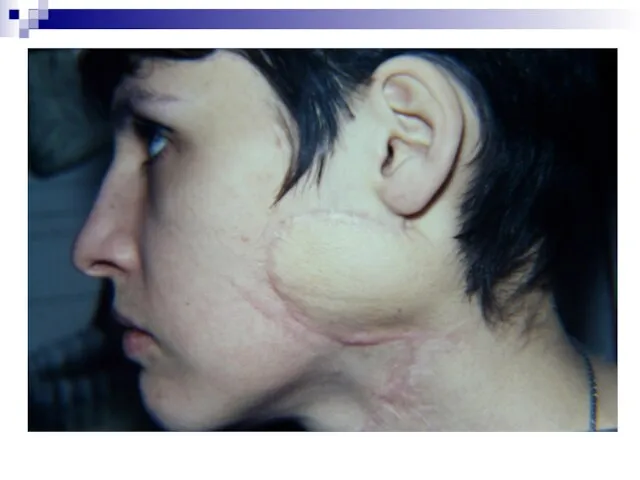
- 37. Хирургическое лечение базалиом после операции через 1 год после операции
- 38. Плоскоклеточный рак (спиналиома, спиноцеллюлярный рак) Встречается реже базальноклеточного – 22-32%, чаще в виде одиночного узла.
- 39. Гистологическая классификация плоскоклеточного рака плоскоклеточный ороговевающий плоскоклеточный неороговевающий
- 40. Клиническая классификация плоскоклеточного рака экзофитный (опухолевой) поверхностный тип язвенно-инфильтративный тип язвенный тип
- 41. По инициативе Международного Противоракового Союза достигнуто международное соглашение по систематизации злокачественных новообразований на группы по стадиям,
- 42. Классификация рака кожи по TNM (Международный Противораковый Союз, 7-е издание) T – первичная опухоль Tx –
- 43. Клиническая классификация рака кожи по TNM (Международный Противораковый Союз, 7-е издание) N – регионарные лимфатические узлы
- 44. Классификация рака кожи по стадиям (Чиссов В.И. и соавт., 2002) 0 стадия: Tis N0 M0 I
- 45. Патологическая классификация рака кожи по pTNM (постхирургическая, патогистологическая) Во всех случаях должно быть патогистологическое подтверждение диагноза,
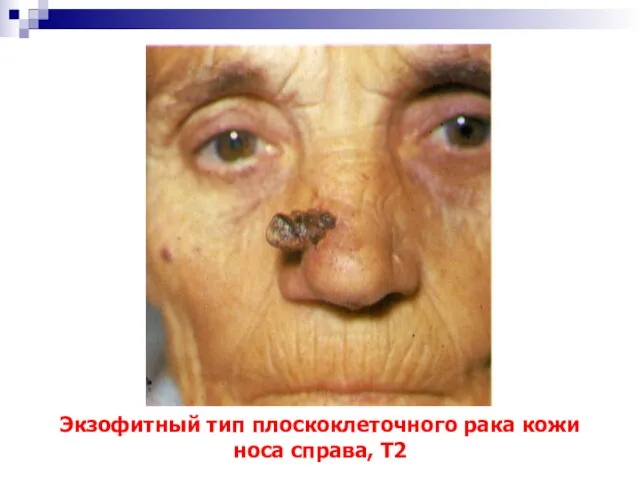
- 46. Экзофитный тип плоскоклеточного рака кожи носа справа, Т2
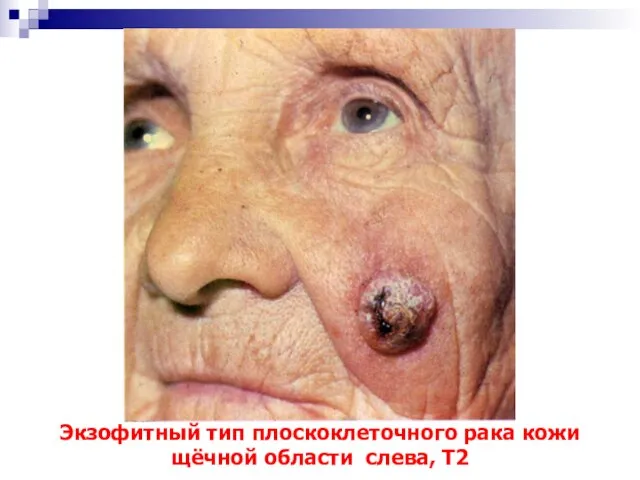
- 47. Экзофитный тип плоскоклеточного рака кожи щёчной области слева, Т2
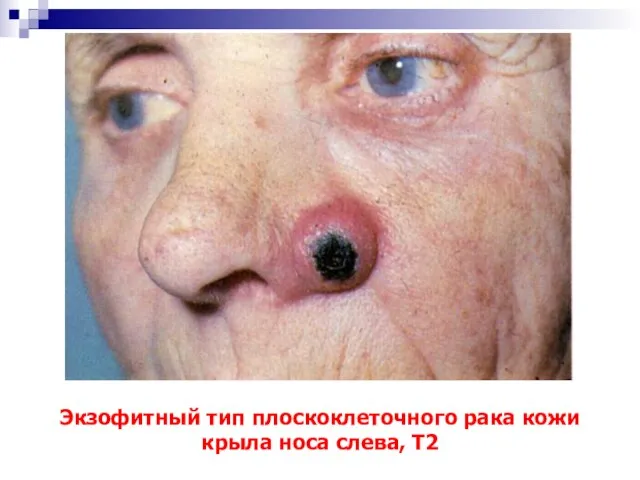
- 48. Экзофитный тип плоскоклеточного рака кожи крыла носа слева, Т2
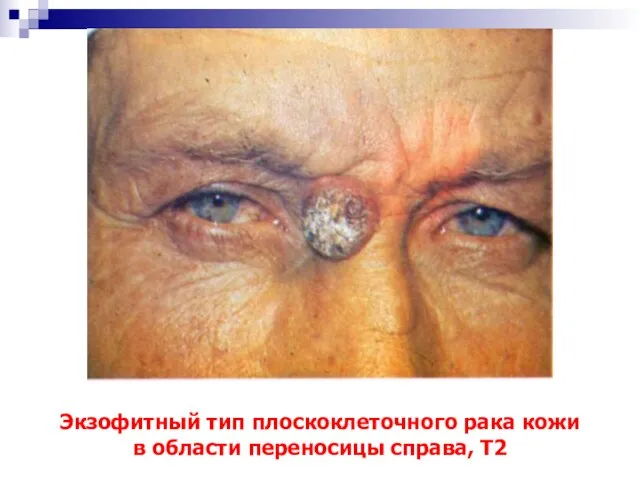
- 49. Экзофитный тип плоскоклеточного рака кожи в области переносицы справа, Т2
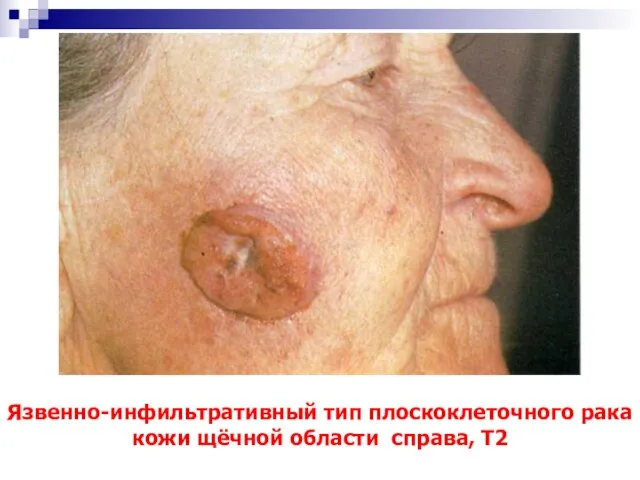
- 50. Язвенно-инфильтративный тип плоскоклеточного рака кожи щёчной области справа, Т2
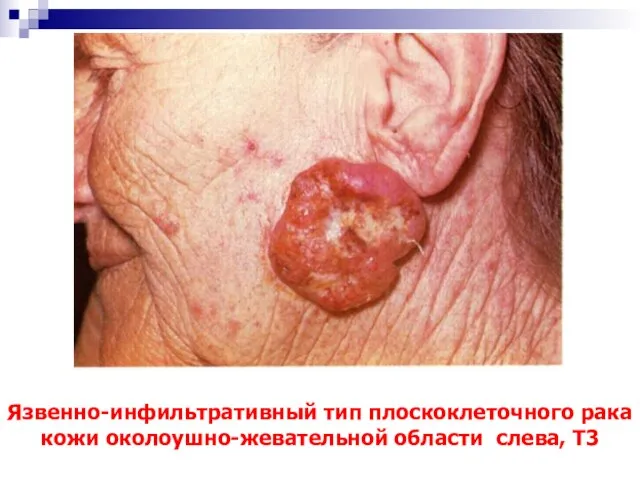
- 51. Язвенно-инфильтративный тип плоскоклеточного рака кожи околоушно-жевательной области слева, Т3
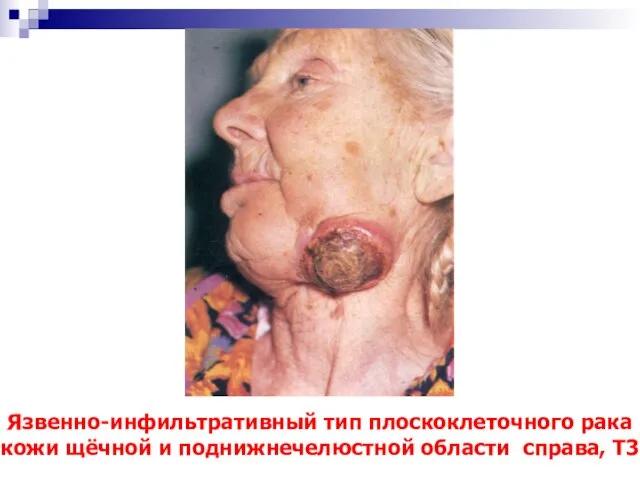
- 52. Язвенно-инфильтративный тип плоскоклеточного рака кожи щёчной и поднижнечелюстной области справа, Т3
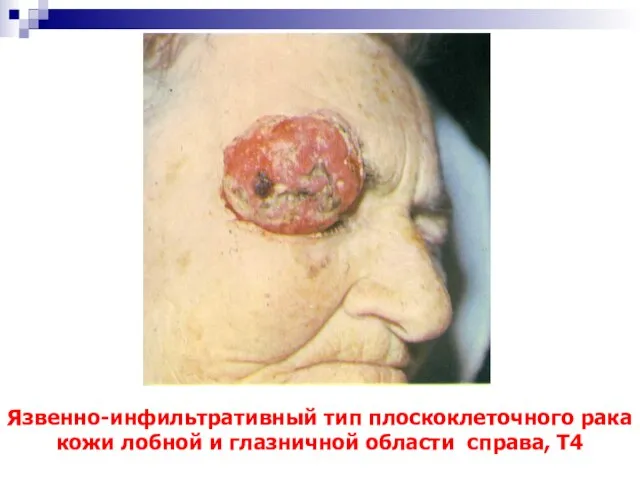
- 53. Язвенно-инфильтративный тип плоскоклеточного рака кожи лобной и глазничной области справа, Т4
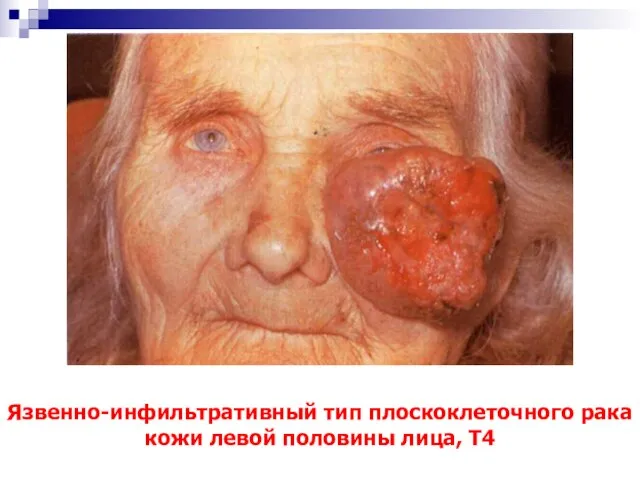
- 54. Язвенно-инфильтративный тип плоскоклеточного рака кожи левой половины лица, Т4
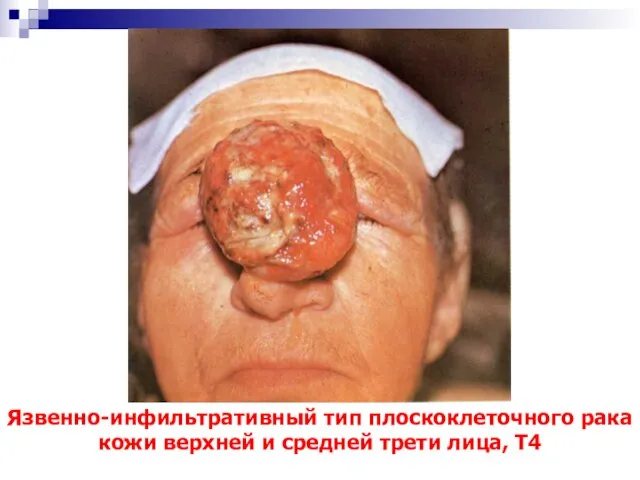
- 55. Язвенно-инфильтративный тип плоскоклеточного рака кожи верхней и средней трети лица, Т4
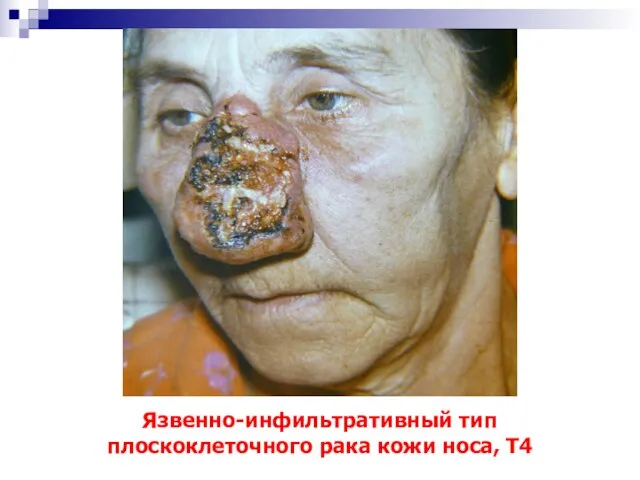
- 56. Язвенно-инфильтративный тип плоскоклеточного рака кожи носа, Т4
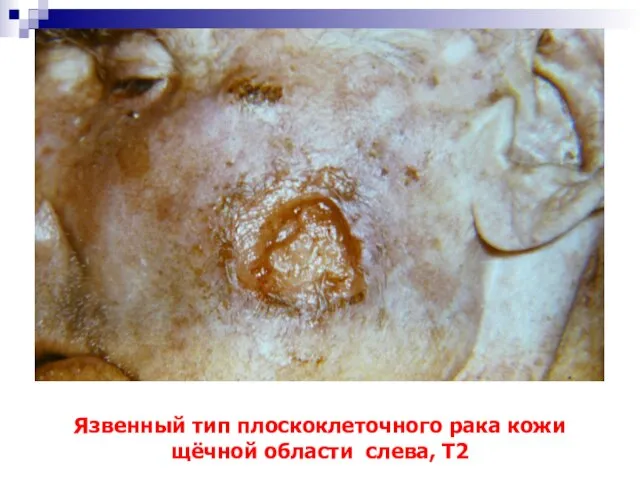
- 57. Язвенный тип плоскоклеточного рака кожи щёчной области слева, Т2
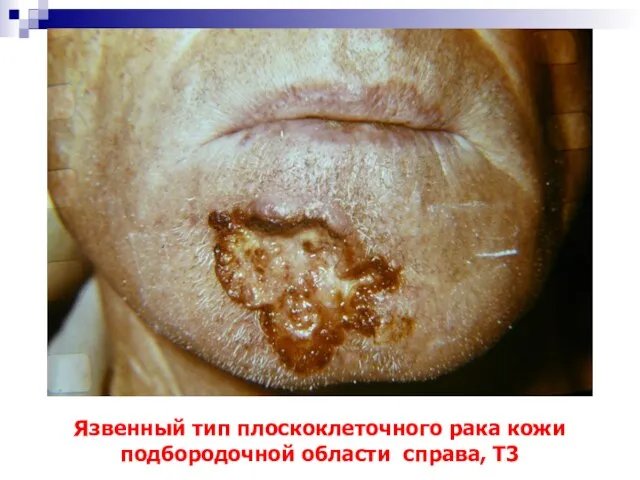
- 58. Язвенный тип плоскоклеточного рака кожи подбородочной области справа, Т3
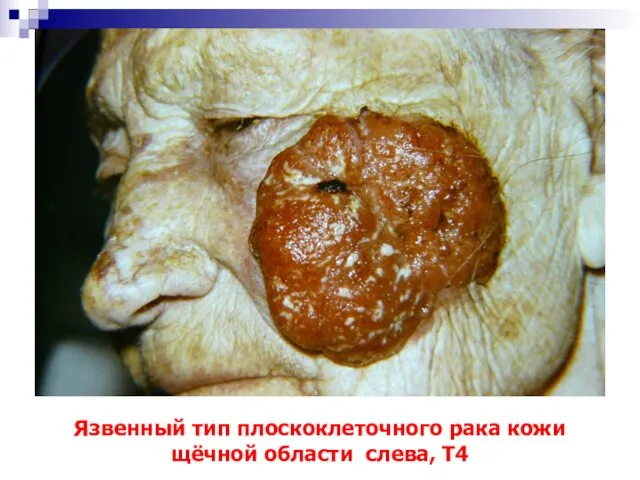
- 59. Язвенный тип плоскоклеточного рака кожи щёчной области слева, Т4
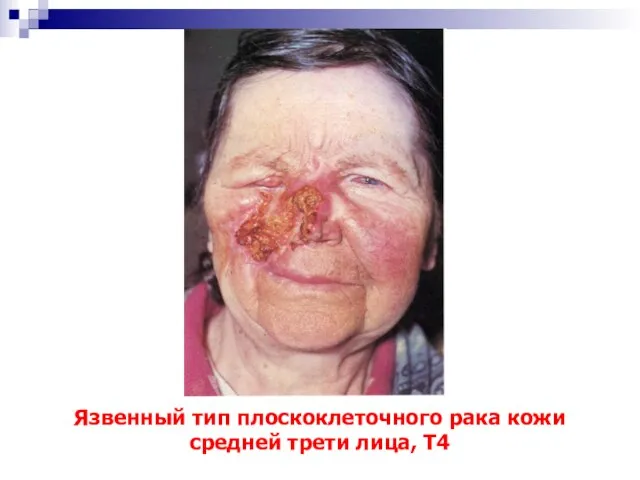
- 60. Язвенный тип плоскоклеточного рака кожи средней трети лица, Т4
- 61. Клиническая картина плоскоклеточного рака чаще у женщин; возраст пациентов старше 40 лет, к 60-70 годам жизни
- 62. Диагностика плоскоклеточного рака Диагноз ставится на сопоставлении клинических данных и результатов дополнительных методов исследования (цитологический, патогистологический),
- 63. Лечение Направлено на первичный очаг и зоны метастазирования, используются различные методы в зависимости от стадии и
- 64. Клиническая классификация невусов (М.З. Сигал) по виду (плоские, бородавчатые, папилломатозные, узловатые) по размерам (точечные, средние, большие,
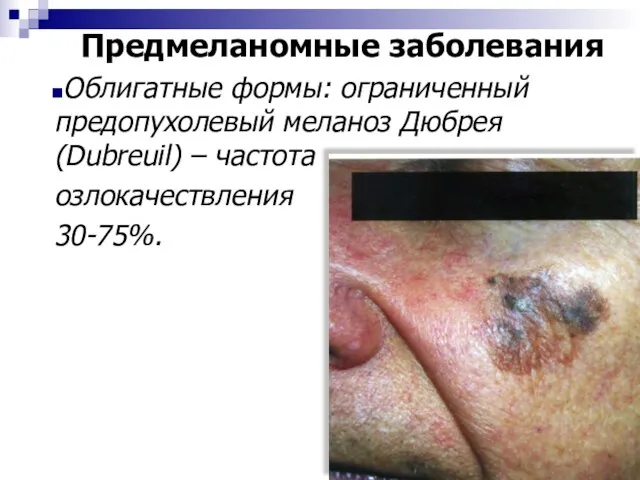
- 65. Предмеланомные заболевания Облигатные формы: ограниченный предопухолевый меланоз Дюбрея (Dubreuil) – частота озлокачествления 30-75%.
- 66. Предмеланомные заболевания Факультативные формы: пограничный пигментный невус, синий (голубой) невус, врождённый гигантский пигментный невус. Оценка невусов(«АКОРД»)
- 70. Лечение невусов хирургическое экспресс-биопсия
- 71. Меланома кожи (меланобластома) Впервые заболевание описал Рене Лаэннек в 1806 году. Меланома – злокачественная опухоль нейроэктодермальной
- 72. Меланома кожи (меланобластома) Патогенез: травма невуса – 53%, инсоляция – 38%, гормональные изменения: половое созревание, беременность,
- 73. Прогноз зависит от глубины поражения кожи (5 уровней по Кларку):
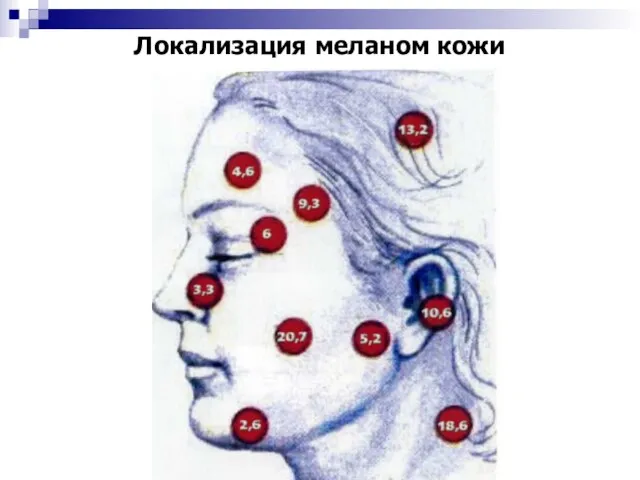
- 74. Локализация меланом кожи
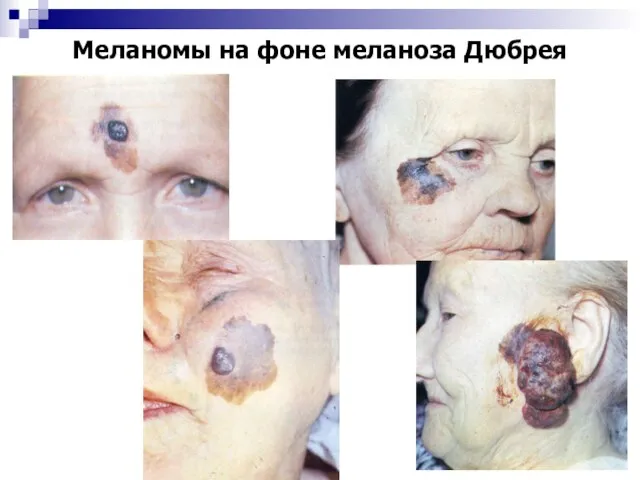
- 75. Меланомы на фоне меланоза Дюбрея
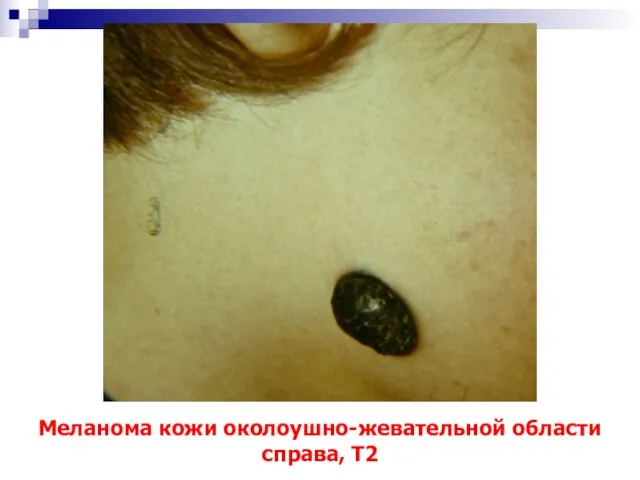
- 76. Меланома кожи околоушно-жевательной области справа, Т2
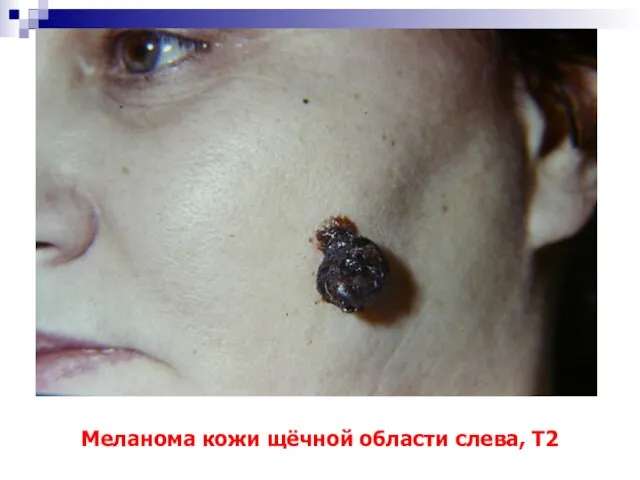
- 77. Меланома кожи щёчной области слева, Т2
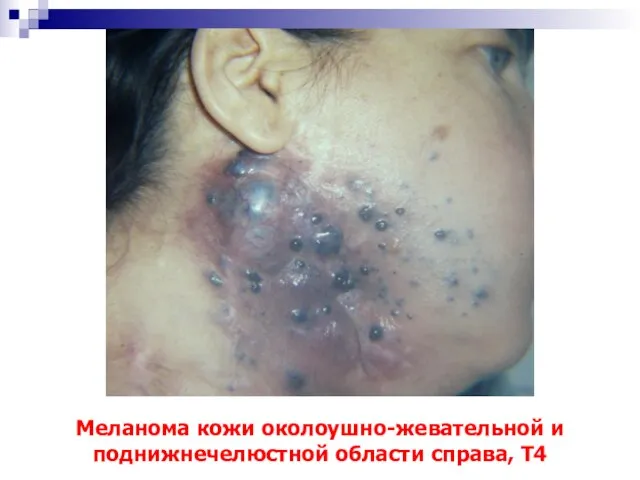
- 78. Меланома кожи околоушно-жевательной и поднижнечелюстной области справа, Т4
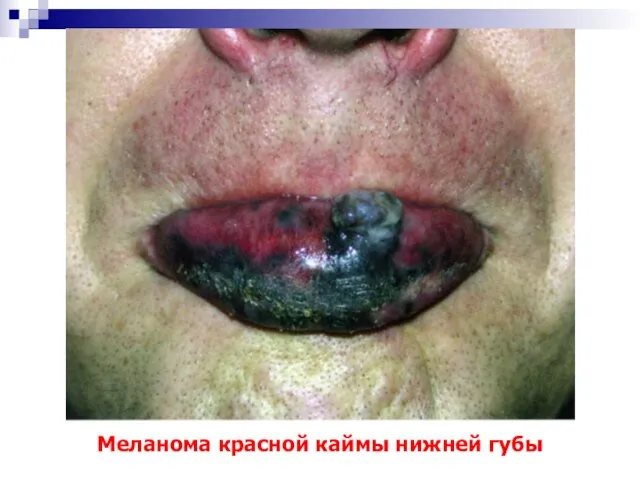
- 79. Меланома красной каймы нижней губы
- 80. Диагностика меланом клиническая, цитологическая, радиоизотопный метод – с помощью радиоактивного фосфора, метод телетермографии или тепловидения, УЗИ,
- 81. Дифференциальная диагностика Пигментная форма базальноклеточного рака. Меланоз Дюбрея. Нагноившиеся или травмированные невусы. Факультативные невусы
- 82. Лечение Хирургическое Комбинированное (предоперационное лучевое ле- чение + хирургическое на первичном очаге и пу- тях метастазирования)
- 86. Рак придатков кожи Встречается чрезвычайно редко. Клиническая картина не отличается от плоскоклеточного рака. Диагноз ставится на
- 87. Опухоль Меркеля (первичная мелкоклеточная карцинома кожи) В 1875 г. описана немецким анатомом Фридрихом Меркелем, происходит из
- 88. Диспансерное наблюдение За больными после лечения рака: 1 год – 1 раз в 3 месяца 2,
- 90. Скачать презентацию
































 Лучевая диагностика пороков и аномалий развития легких
Лучевая диагностика пороков и аномалий развития легких Характеристика возбудителей туберкулеза. Лекция №3
Характеристика возбудителей туберкулеза. Лекция №3 Влияние сотового телефона на здоровье человека
Влияние сотового телефона на здоровье человека Ингибиторы ангиотензинпревращающего фермента
Ингибиторы ангиотензинпревращающего фермента Молекулярно-генетические методы исследования, используемые в пульмонологии, интерпретация результатов
Молекулярно-генетические методы исследования, используемые в пульмонологии, интерпретация результатов Современные принципы терапии дисфункциональных расстройств билиарного тракта
Современные принципы терапии дисфункциональных расстройств билиарного тракта Ғылыми зерттеу: түсінік, пән және ғылыми зерттеу объектісі. Ғылыми зерттеулерді жіктеу, негізгі түрлері
Ғылыми зерттеу: түсінік, пән және ғылыми зерттеу объектісі. Ғылыми зерттеулерді жіктеу, негізгі түрлері Принципы лечения острых отравлений
Принципы лечения острых отравлений Ұйқы безі секреция бұзылыс синдромы
Ұйқы безі секреция бұзылыс синдромы Повышенное артериальное давление
Повышенное артериальное давление 20121204_11_09_pervaya_medpomoshch_pri_travmah_tazovoy_oblasti_pozvonochnika_spiny
20121204_11_09_pervaya_medpomoshch_pri_travmah_tazovoy_oblasti_pozvonochnika_spiny Хламидиоз. Возбудитель хламидиоза
Хламидиоз. Возбудитель хламидиоза Сибирская язва
Сибирская язва Журнальный клуб
Журнальный клуб Стоматиты у детей
Стоматиты у детей Психогеометрия
Психогеометрия Подагра, медико-социальная экспертиза
Подагра, медико-социальная экспертиза Оперативная хирургия шеи
Оперативная хирургия шеи Общая характеристика нематод. Подотряд Ascaridata. Аскариоз свиней
Общая характеристика нематод. Подотряд Ascaridata. Аскариоз свиней Особенности агрессивных проявлений в раннем возрасте
Особенности агрессивных проявлений в раннем возрасте Противокариозные свойства слюны
Противокариозные свойства слюны Туберкулезді менингит
Туберкулезді менингит Бюгельне протезування
Бюгельне протезування 1890 год. Эмиль Беринг. Открытие антитоксинов и использование их для разработки вакцин против столбняка и дифтерии
1890 год. Эмиль Беринг. Открытие антитоксинов и использование их для разработки вакцин против столбняка и дифтерии Защити себя от ВИЧ
Защити себя от ВИЧ Дифференциальная диагностика хронического остеомиелита у детей
Дифференциальная диагностика хронического остеомиелита у детей Сестринский процесс при заболеваниях желчного пузыря и желчевыводящих путей
Сестринский процесс при заболеваниях желчного пузыря и желчевыводящих путей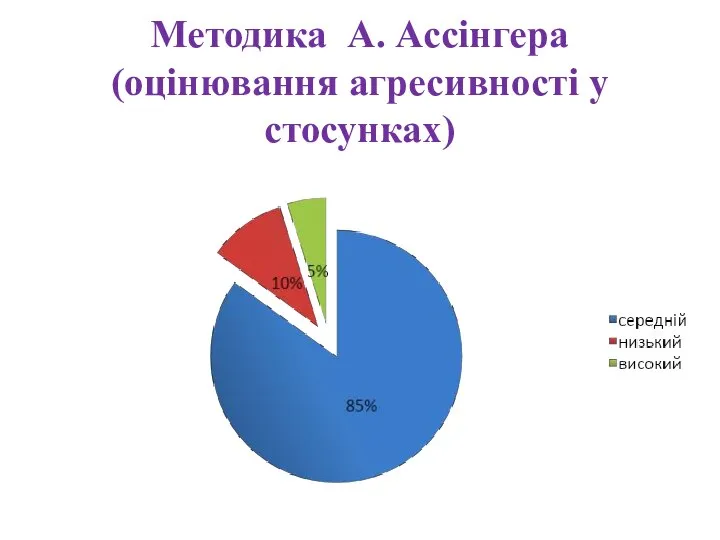 Методика А. Ассінгера (оцінювання агресивності у стосунках)
Методика А. Ассінгера (оцінювання агресивності у стосунках)