Содержание
- 2. Опредение: Хронический миелолейкоз — миелоидная опухоль, развивающаяся из полипотентной клетки-предшественницы. Её пролиферация и дифференцировка приводят к
- 3. Причины и патогенез хронического миелолейкоза На уровне клетки-предшественницы происходит транслокация t(9;22), что приводит к появлению так
- 4. Клиника: На ранних этапах хронической стадии заболевания больные могут жаловаться на утомляемость и снижение работоспособности. Прогрессирующая
- 5. Стадии: Развёрнутая стадия хронического миелолейкоза-у больного отсутствуют жалобы, не увеличена или незначительно увеличена селезёнка, состав периферической
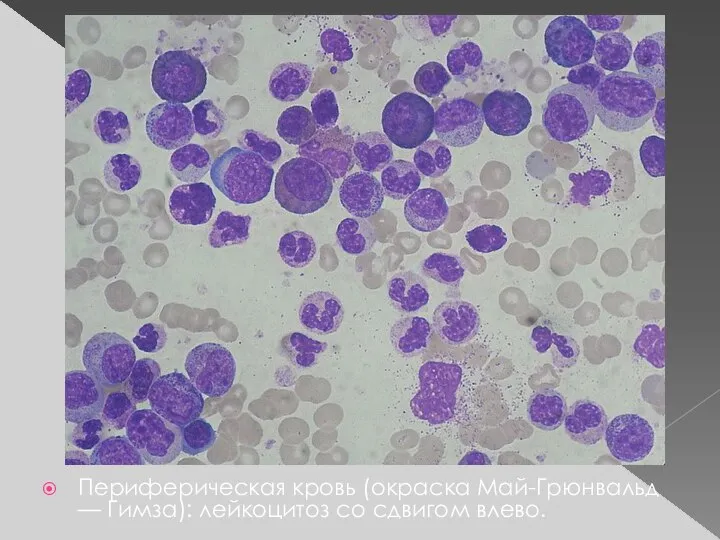
- 6. Периферическая кровь (окраска Май-Грюнвальд — Гимза): лейкоцитоз со сдвигом влево.
- 7. Диагноз ХМЛ часто предполагается на основании общего анализа крови, демонстрирующего повышение количества гранулоцитов всех типов, включая
- 8. Лечение Лечение хронического миелолейкоза определяется стадией заболевания. В случаях слабо выраженных клинико-гематологических проявлений хронической стадии рекомендуют
- 9. При лейкоцитозе 30—50*109/л назначают миелосан по 2—4 мг/сут, при лейкоцитозе до 60— 150*109/л и доза его
- 11. Скачать презентацию
Опредение:
Хронический миелолейкоз — миелоидная опухоль, развивающаяся из полипотентной клетки-предшественницы. Её пролиферация
Опредение:
Хронический миелолейкоз — миелоидная опухоль, развивающаяся из полипотентной клетки-предшественницы. Её пролиферация
Хронический миелобластный лейкоз (ХМЛ, хронический миелолейкоз, хронический миелоидный лейкоз) — форма лейкоза, которая характеризуется усиленным и нерегулируемым ростом преимущественно миелоидных клеток в костном мозге с их накоплением в крови. ХМЛ — гемопоэтическое клоновое заболевание, основным проявлением которого является пролиферация зрелых гранулоцитов (нейтрофилов, эозинофилов и базофилов) и их предшественников; вариант миелопролиферативного заболевания, ассоциированный с характерной хромосомной транслокацией (филадельфийской хромосомой)
Причины и патогенез хронического миелолейкоза
На уровне клетки-предшественницы происходит транслокация t(9;22), что
Причины и патогенез хронического миелолейкоза
На уровне клетки-предшественницы происходит транслокация t(9;22), что
Клиника:
На ранних этапах хронической стадии заболевания больные могут жаловаться на утомляемость
Клиника:
На ранних этапах хронической стадии заболевания больные могут жаловаться на утомляемость
У больных в стадии властного криза отмечаются резкое ухудшение общего состояния, признаки интоксикации, лихорадка, боли в костях, анемия, геморрагии. В гемограмме и/или в костном мозге обнаруживается значительное количество миелобластов. В единичных случаях выявляются лимфобласты, что свидетельствует о поражении кроветворения на уровне полипотентной стволовой клетки.
Тяжесть течения заболевания усугубляется присоединяющимися бактериальными инфекциями на фоне снижения фагоцитарной активности гранулоцитов, содержания лизоцима и уровня бета-лизинов в сыворотке крови, угнетения продукции комплемента и антителообразования.
Предвидеть приближение властного криза помогают появление признаков резистентности к химиотерапии и изменение кариологического профиля лейкозных клеток (анеуплоидия преимущественно в виде гипердиплоидных клонов, большие уродливые ядра клеток). Моноклоновая популяция клеток с Ph'-хромосомой заменяется поликлоновой, отличающейся резкой анаплазией клеток (уродливость и увеличение диаметра клеток и др.), они выходят за пределы костного мозга, метастазируют в селезенку, лимфатические узлы, печень, кости, другие органы и ткани. При этом значительно увеличиваются отдельные группы лимфоузлов, меняется гемограмма: она нормализуется или в ней обнаруживают резко анаплазировапные элементы, трудно идентифицируемые морфологически и цитохимически. В пунктатах, отпечатках и биоптатах лимфатических узлов выявляются аналогичные клетки. Подобное течение хронического миелолейкоза рассматривается как эквивалент опухолевой прогрессии.
Стадии:
Развёрнутая стадия хронического миелолейкоза-у больного отсутствуют жалобы, не увеличена или незначительно
Стадии:
Развёрнутая стадия хронического миелолейкоза-у больного отсутствуют жалобы, не увеличена или незначительно
Терминальная стадия хронического миелолейкоза- течение приобретает черты злокачественности: высокая лихорадка, быстро прогрессирующее истощение, боль в костях, значительная слабость, быстрое увеличение селезёнки, печени, иногда — лимфатических узлов. Для этой стадии характерны появление и интенсивное нарастание признаков подавления нормальных ростков кроветворения — анемия, тромбоцитопения с геморрагическим синдромом; гранулоцитопения, осложняющаяся инфекцией; некрозами слизистых оболочек. Важнейшим гематологическим признаком терминальной стадии ХМЛ является бластный криз — увеличение содержания бластных клеток в костном мозге и крови (сначала миелобластов, затем — морфологически не дифференцируемых бластов). На терминальной стадии более чем в 80% случаев появляются анеуплоидные клоны клеток — кроветворные клетки, содержащие ненормальное число хромосом. Продолжительность жизни больных на этой стадии чаще не превышает 6—12 мес.
Бластный криз — финальная стадия развития ХМЛ, протекающая подобно острому лейкозу, с быстрой прогрессией и непродолжительной выживаемостью. диагностируется на основе одного из следующих признаков у пациента с ХМЛ:>20 % миелобластов или лимфобластов в крови или костном мозге; Крупные группы бластов в костном мозге при биопсии; Развитие хлоромы (солидного фокуса лейкемии вне костного мозга)
Периферическая кровь (окраска Май-Грюнвальд — Гимза): лейкоцитоз со сдвигом влево.
Периферическая кровь (окраска Май-Грюнвальд — Гимза): лейкоцитоз со сдвигом влево.
Диагноз
ХМЛ часто предполагается на основании общего анализа крови, демонстрирующего повышение количества
Диагноз
ХМЛ часто предполагается на основании общего анализа крови, демонстрирующего повышение количества
В конечном счёте, ХМЛ диагностируется посредством выявления Филадельфийской хромосомы. Эта характерная хромосомная аномалия может быть выявлена цитогенетически, при помощи флюоресцентной гибридизации in situ или определения гена BCR/ABL методом ПЦР.
Существуют разногласия в отношении так называемого Ph-негативного ХМЛ, или случаев предполагаемого ХМЛ, при котором Филадельфийская хромосома не обнаруживается. У многих таких пациентов в действительности имеют место комплексные хромосомные аномалии, маскирующие (9;22) транслокацию, либо имеются свидетельства транслокации при флюоресцентной гибридизации или ПЦР с обратной транскрипцией, несмотря на «нормальное» рутинное кариотипирование. Небольшую подгруппу пациентов с отсутствием молекулярных свидетельств bcr-abl транслокации относят к недифференцированному миелодиспластическому/миелопролиферативнму расстройству, так как отмечается тенденция к отличию в его клиническом течении от ХМЛ.
Лечение
Лечение хронического миелолейкоза определяется стадией заболевания. В случаях слабо выраженных
Лечение
Лечение хронического миелолейкоза определяется стадией заболевания. В случаях слабо выраженных
При лейкоцитозе 30—50*109/л назначают миелосан по 2—4 мг/сут, при лейкоцитозе до
При лейкоцитозе 30—50*109/л назначают миелосан по 2—4 мг/сут, при лейкоцитозе до







 Информационно-консалтинговая группа
Информационно-консалтинговая группа  Лекция 1. Основы матанализа
Лекция 1. Основы матанализа Основы теории социальной работы «Социальная работа» как профессиональная деятельность
Основы теории социальной работы «Социальная работа» как профессиональная деятельность Природа человека: душа и тело
Природа человека: душа и тело Художественный метод в искусстве
Художественный метод в искусстве Сплочение детско-родительского коллектива
Сплочение детско-родительского коллектива Т12 РЛПК.ppt
Т12 РЛПК.ppt Я і мая школа. Школьныя памяшканні. (Тэма 4)
Я і мая школа. Школьныя памяшканні. (Тэма 4) Мотивация как психологическая категория Учебная мотивация Формирование и изучение учебной мотивации
Мотивация как психологическая категория Учебная мотивация Формирование и изучение учебной мотивации Презентация Федеральный закон "О международных договорах Российской Федерации" от 15.07.1995 N 101-ФЗ
Презентация Федеральный закон "О международных договорах Российской Федерации" от 15.07.1995 N 101-ФЗ  Презентация "Авторское кино в России" - скачать презентации по МХК
Презентация "Авторское кино в России" - скачать презентации по МХК Еңбек құқығы
Еңбек құқығы Расчет поршневой группы
Расчет поршневой группы Выборочный метод как вид статистических наблюдений
Выборочный метод как вид статистических наблюдений Использование в проекте Delphi: списков, переключателей, строковых таблиц
Использование в проекте Delphi: списков, переключателей, строковых таблиц Энергия связи адатомов с поверхностью
Энергия связи адатомов с поверхностью Государственное управление Германии
Государственное управление Германии Коммерческое предложение по автоматизации голосовых телефонных коммуникаций
Коммерческое предложение по автоматизации голосовых телефонных коммуникаций принципи наукової етики
принципи наукової етики  Сделки и их виды. Исковая давность
Сделки и их виды. Исковая давность Критерии оценки знаний выпускника
Критерии оценки знаний выпускника Особенности младшего школьного возраста
Особенности младшего школьного возраста Автозаправочная станция
Автозаправочная станция Григір Тютюнник
Григір Тютюнник Шахматы. Дебют
Шахматы. Дебют Берілген жай сөйлемдерді мағыналарына қарай топтастырып, кезектес салалас етіп құраңдар
Берілген жай сөйлемдерді мағыналарына қарай топтастырып, кезектес салалас етіп құраңдар ПІРАМІДИ Підготувала Маскаєва Анна, 11-А клас_
ПІРАМІДИ Підготувала Маскаєва Анна, 11-А клас_ Құқық - өмір айнасы
Құқық - өмір айнасы