Содержание
- 2. Актуальність теми: Асфіксія новонароджених і пов'язане з нею гіпоксичне ураження головного мозку є головною причиною смерті
- 3. Актуальність теми: Структура захворюваності в пол. стаціонарах: В/маткова гіпоксія, асфіксія Вроджені аномалії Сповільнений ріст РДС Перинатальні
- 4. Асфіксія це стан, який виникає у новонародженого внаслідок впливу на плід гіпоксії і/або гіперкапнії в анте-
- 5. Асфіксія (наказ №312) Це окрема нозологічна форма, яку характеризують лабораторні ознаки шкідливої дії гіпоксіїї на плід
- 6. Серед причин розвитку асфіксії новонароджених виділяють 5 провідних: зниження оксигенації крові матері ; неадекватна перфузія крові
- 7. Розрізняють: З урахуванням тривалості дії хронічну і гостру гіпоксію, з урахуванням періоду її розвитку – антенатальну
- 8. Розрізняють : гіпоксичну гіпоксію, яка виникає внаслідок дихальної недостатності вагітної; гемічну гіпоксію, яка супроводжує зниження або
- 9. Причини антенатальної хронічної гіпоксії можна розділити на 3 групи: захворювання матері, коли плід не одержує достатньої
- 10. Причини антенатальної хронічної гіпоксії можна розділити на 3 групи: порушення матковоплацентарного кровообігу внаслідок патології прикріплення плаценти
- 11. Причини антенатальної хронічної гіпоксії можна розділити на 3 групи: причини з боку плода – важкі форми
- 12. Причини гострої гіпоксії: – з боку матері – важка гіпоксія в матері під час пологів –
- 13. Причини гострої гіпоксії: з боку матковоплацентарного кровообігу – передчасне відшарування плаценти, розрив матки, дискоординована пологова діяльність,
- 14. Причини гострої гіпоксії: з боку плода – медикаментозна депресія дихального центру, травма ЦНС, спинного мозку, передчасне
- 15. Патогенез асфіксії: Фізіологічна гіпоксія: обумовлена рядом компенсаторно-пристосувальних механізмів: фетальний гемоглобін, поліцитемія, відносна тахікардія
- 16. Патогенез асфіксії: спочатку виникає короткочасна помірна гіпоксія, що супроводжується напругою компенсаторних механізмів: збільшується викид глюкокортикоїдов корою
- 17. Патогенез асфіксії: Триваюча гіпоксія веде до активації анаеробного гліколізу, що дозволяє забезпечити організм плода енергією в
- 18. Патогенез асфіксії: У разі важкої гіпоксії у новонароджених виникає гіпоперфузія в тканинах багатьох органів із накопиченням
- 19. Патогенез асфіксії: Довготриваюча гіпоксія веде до виснаження симпато-адреналової системи та кори наднирників, виникає децентралізація кровообігу і,
- 20. Патогенез асфіксії: З боку ЦНС відбуваються гіпоксично-ішемічні гіпоксично-геморагічні ушкодження.
- 21. Патогенез асфіксії: В патогенезі гіпоксично-ішемічних ушкоджень мозку головна роль відводиться: гіпоксії, гіперкапнії, гіпоперфузії головного мозку, гіпо-,
- 22. Патогенез асфіксії: Гіпоксично-геморагічні ушкодження мозку спостерігаються у вигляді субарахноідальних (у доношених), внутрішньошлуночкових (пери-, інтравентрикулярних) паренхіматозних (в
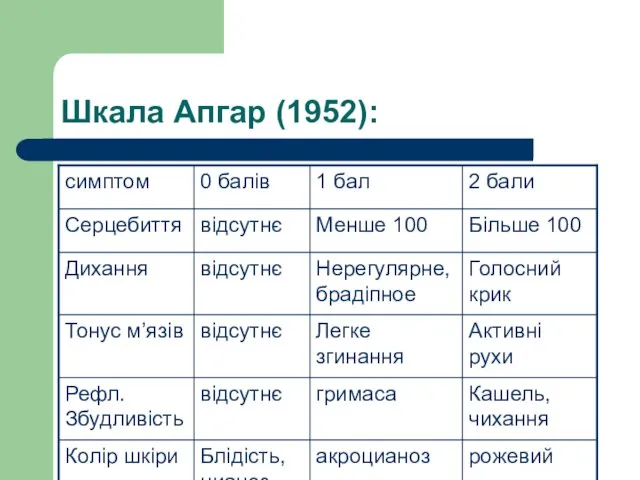
- 23. Шкала Апгар (1952):
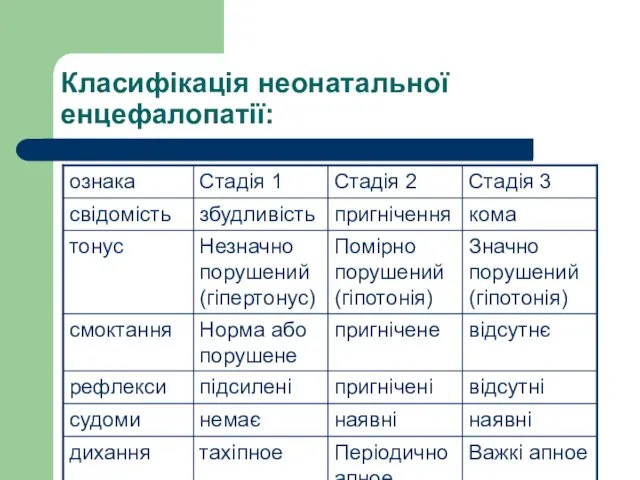
- 24. Класифікація неонатальної енцефалопатії:
- 25. Діагностичні критерії важкої асфіксії: Оцінка по шкалі Апгар менше 4 балів протягом перших 5 хвилин Клінічні
- 26. Діагностичні критерії помірної асфіксії: Оцінка по шкалі Апгар менше 7 балів протягом перших 5 хвилин Клінічні
- 27. Взяття крові на визначення КЛС
- 28. Критерії СПОН у новонароджених Кардіоваскулярна система: АТ(середній) менше 45 мм.рт.ст. у доношених і менше 40 мм.рт.ст
- 29. Критерії СПОН у новонароджених Дихальна система: ЧД більше 80 або менше 35 за хв; РаО2 менше
- 30. Критерії СПОН у новонароджених Нервова система: Набряк мозку з гіпотонією м’язів, гіпоксичною комою, розходженням стрілоподібного та
- 31. Критерії СПОН у новонароджених Система гемостазу: Нв менше 150 г/л в перші 3 доби життя або
- 32. Критерії СПОН у новонароджених Сечовидільна система Сечовина в крові більше 10 ммоль/л; Креатинін в крові більше
- 33. Критерії СПОН у новонароджених Гастродуоденальна система. Стаз у шлунку (стік по шлунковому зонду не більше 1,5
- 34. Критерії СПОН у новонароджених Метаболічні порушення: рНа – 7,1 і менше; ВЕа 12 ммоль і більше;
- 35. Клінічний протокол з первинної реанімації та післяреанімаційної допомоги новонародженим Мета розробки даного клінічного протоколу - зменшити
- 36. Клінічний протокол з первинної реанімації та післяреанімаційної допомоги новонародженим Від своєчасності та якості проведення реанімаційних заходів
- 37. Допологові чинники ризику Цукровий діабет у матері Артеріальна гіпертензія вагітних Анемія або ізоімунізація Кровотечі у другому
- 38. Допологові чинники ризику Переношена вагітність Багатоплідна вагітність Невідповідність розмірів плода терміну вагітності Наркоманія у матері Аномалії
- 39. Допологові чинники ризику Невідкладний кесарський розтин Накладання щипців або вакуум-екстракція плода Тазове або інші аномальні передлежання
- 40. Допологові чинники ризику Брадикардія плода Загрозливий характер серцевого ритму плода Використання наркозу Маткова тетанія Призначення матері
- 41. Підготовка до надання реанімаційної допомоги новонародженому в пологовому залі і операційній Прогнозування потреби в реанімації Кадрове
- 42. Загальна методологія оцінки стану новонародженої дитини під час реанімації Оцінка трьох клінічних ознак: наявності й адекватності
- 43. Наявність і адекватність самостійного дихання – основна ознака, що визначає необхідність надавати реанімаційну допомогу новонародженому Ознаки
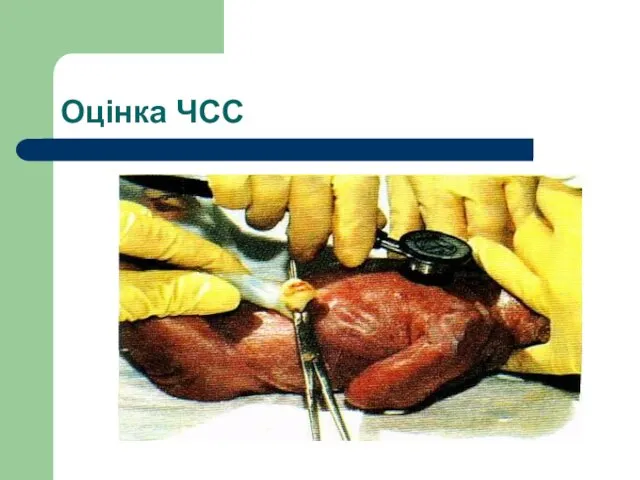
- 44. Оцінка ЧСС Нормальна ЧСС щойно народженої дитини ≥ 100 за 1 хвилину. Брадикардія Методи визначення ЧСС:
- 45. Оцінка ЧСС
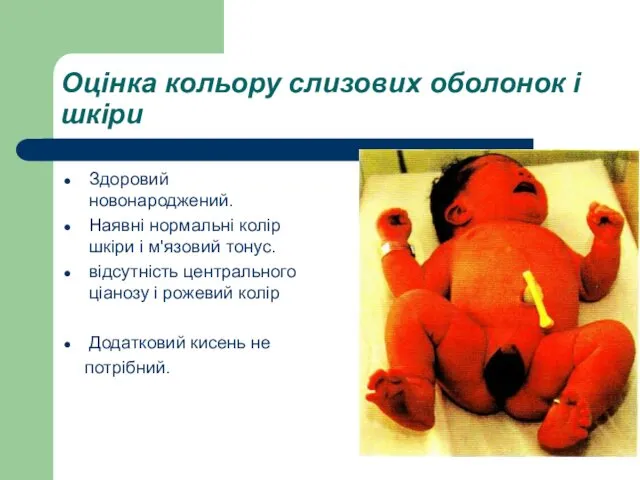
- 46. Оцінка кольору слизових оболонок і шкіри Здоровий новонароджений. Наявні нормальні колір шкіри і м'язовий тонус. відсутність
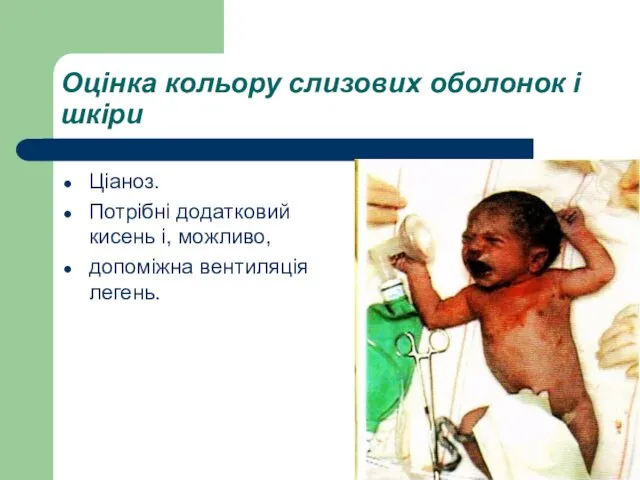
- 47. Оцінка кольору слизових оболонок і шкіри Ціаноз. Потрібні додатковий кисень і, можливо, допоміжна вентиляція легень.
- 48. Оцінка кольору слизових оболонок і шкіри Акроціаноз (синій колір кистей і стоп) без центрального ціанозу, як
- 49. Основні кроки реанімації А – забезпечення прохідності дихальних шляхів В – стимуляція та відновлення дихання С
- 50. А – забезпечення прохідності дихальних шляхів Надати правильне положення Просанувати порожнину рота, носа Використовувати гумову грушу
- 51. Якщо навколоплідні води меконіальні якщо дитина при народженні є „неактивною” (у дитини визначається відсутність самостійного дихання
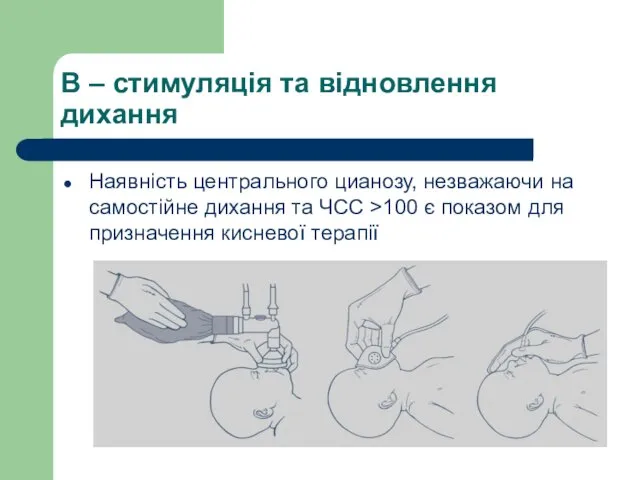
- 52. В – стимуляція та відновлення дихання Наявність центрального цианозу, незважаючи на самостійне дихання та ЧСС >100
- 53. Показання до проведення ШВЛ реанімаційним мішком і маскою Відсутнє або неадекватне самостійне дихання після початкових кроків
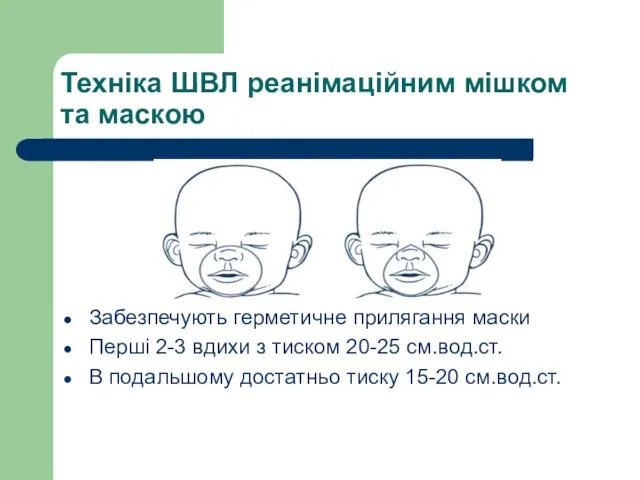
- 54. Техніка ШВЛ реанімаційним мішком та маскою Забезпечують герметичне прилягання маски Перші 2-3 вдихи з тиском 20-25
- 55. Контроль ефективності ШВЛ основний показник ефективної вентиляції – швидке зростання ЧСС, рухи грудної клітки під час
- 56. Показання до інтубації трахеї Абсолютні показання: необхідність відсмоктати меконій з трахеї; наявність діафрагмальної грижі у дитини.
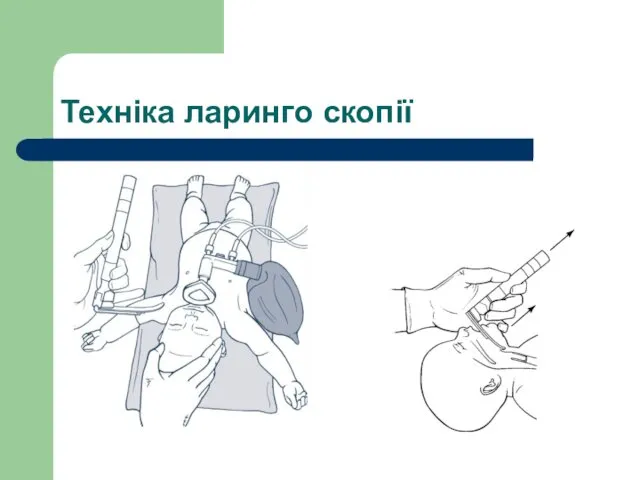
- 57. Техніка ларинго скопії
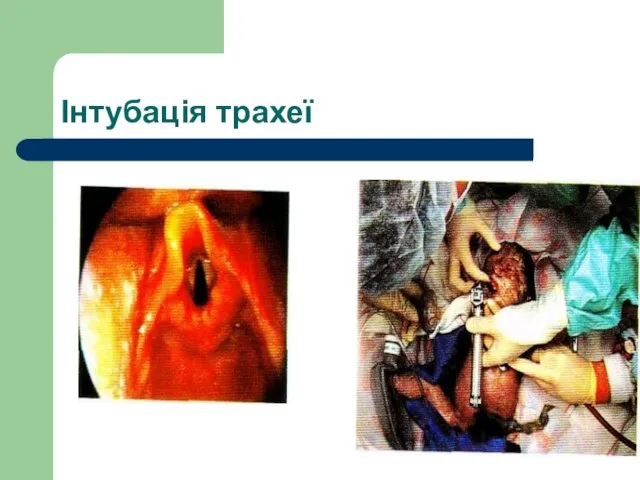
- 58. Інтубація трахеї
- 59. Перевірка місцезнаходження трубки: збільшення ЧСС (найважливіший показник) ; наявність симетричних рухів грудної клітки під час вентиляції;
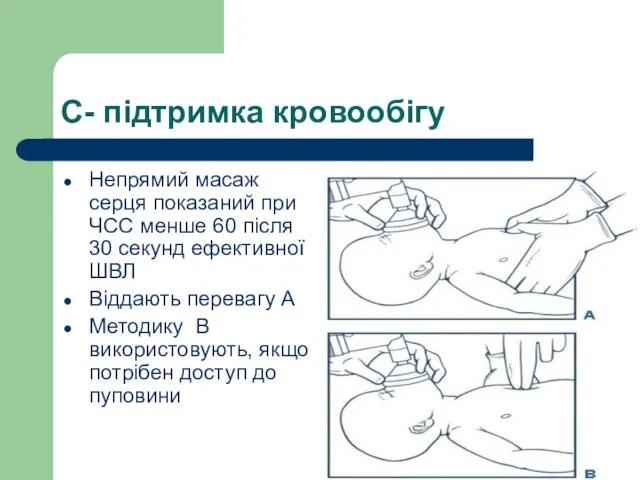
- 60. С- підтримка кровообігу Непрямий масаж серця показаний при ЧСС менше 60 після 30 секунд ефективної ШВЛ
- 61. NB! натиснатискають на нижню третину грудини: ця ділянка знаходиться відразу під умовною лінією, що з’єднує соски
- 62. Оцінка ефективності непрямого масажу серця Критеріями ефективності непрямого масажу серця будуть зростання частоти серцевих скорочень і
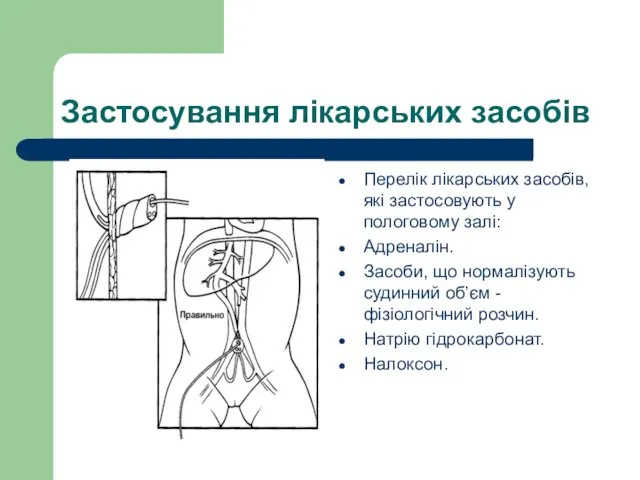
- 63. Застосування лікарських засобів Перелік лікарських засобів, які застосовують у пологовому залі: Адреналін. Засоби, що нормалізують судинний
- 64. Адреналін Показання до застосування. ЧСС менше 60 скорочень за 1 хвилину після щонайменше 30 секунд проведення
- 65. Засоби, що нормалізують судинний об’єм крові Показання до застосування. Гіповолемія: можливість розвитку цього стану слід передбачити
- 66. Засоби, що нормалізують судинний об’єм крові Лікарські засоби: 0,9% розчин натрію хлориду (фізіологічний розчин) ; для
- 67. Натрію гідрокарбонат Показання до застосування. Ймовірний або доведений важкий метаболічний ацидоз, виключно під час тривалої неефективної
- 68. Налоксону гідрохлорид Показання до застосування. Значне пригнічення дихання у новонародженого після відновлення нормальних ЧСС і кольору
- 69. Післяреанімаційна допомога Після проведення початкових кроків реанімації і короткочасної ШВЛ мішком і маскою новонароджених в задовільному
- 70. Післяреанімаційна допомога Наступні оцінювання (через кожні 15 хвилин протягом 1 години після народження і щонайменше кожні
- 71. Післяреанімаційна допомога новонародженим, яким проводили тривалу або повну реанімацію (тривала ШВЛ, інтубація трахеї, непрямий масаж серця
- 72. Післяреанімаційна допомога забирають кров на загальний аналіз і дослідження вмісту глюкози (обов’язково); забезпечують судинний доступ (катетеризувати
- 73. Післяреанімаційна допомога спостерігають за сечовиділенням і щонайменше 1 раз на добу визначають масу тіла дитини: якщо
- 74. Лікування судом У разі наявності судом негайно визначають вміст глюкози в крові. Якщо цей показник якщо
- 75. Лікування судом У разі відсутності або неефективності фенобарбіталу і фенітоїну, а також при можливості проводити тривалу
- 76. Забезпечення стабільної гемодинаміки Підтримувати ЧСС у межах – 110-160 за 1 хвилину. Підтримувати середній артеріальний тиск
- 77. Забезпечення стабільної гемодинаміки Якщо після введення 0,9 % розчину натрію хлориду артеріальний тиск не нормалізується, призначити
- 78. Забезпечення стабільної гемодинаміки За неефективності попередніх заходів використати внутрішньовенне введення адреналіну або норадреналіну в дозі 0,5-1,0
- 79. Ентеральне харчування: Після припинення судом, зменшення клінічних ознак синдрому пригнічення, стабілізації показників усіх життєвих функцій і
- 81. Скачать презентацию

































































 Атом энергиясын бейбіт мақсатта пайдалану. Радиоактивті изотоптар мен иондаушы сәулелер көздерін медицинада қолдану
Атом энергиясын бейбіт мақсатта пайдалану. Радиоактивті изотоптар мен иондаушы сәулелер көздерін медицинада қолдану Инфекциялық емес аурулармен
Инфекциялық емес аурулармен Переломы костей конечностей
Переломы костей конечностей Eurotab-Нефко. Проект Таблетки
Eurotab-Нефко. Проект Таблетки Заболевания щитовидной железы
Заболевания щитовидной железы Этапы постановки ПВВК
Этапы постановки ПВВК Hygiene of children
Hygiene of children Студенттің өзіндік жұмысы
Студенттің өзіндік жұмысы Этапы сестринского процесса
Этапы сестринского процесса Всегда – вместе, всегда – рядом
Всегда – вместе, всегда – рядом ООО Научно - производственное предприятие Колловита
ООО Научно - производственное предприятие Колловита Көкіріңді таяқша
Көкіріңді таяқша Добровольное медицинское страхование иностранных студентов. Программа Студент
Добровольное медицинское страхование иностранных студентов. Программа Студент Сестринский процесс при аллергодерматозах. Синдром Лайелла, отёк Квинке
Сестринский процесс при аллергодерматозах. Синдром Лайелла, отёк Квинке История развития психопатологии в России
История развития психопатологии в России СП при бронхиальной астме
СП при бронхиальной астме Патология клеток крови и костного мозга. Гемобластозы . Анемии
Патология клеток крови и костного мозга. Гемобластозы . Анемии Роль медицинской сестры при уходе за пациентом с лейкозами
Роль медицинской сестры при уходе за пациентом с лейкозами Венерические заболевания
Венерические заболевания Абразивные материалы
Абразивные материалы Рациональное питание. Вскармливание детей первого года жизни. Виды вскармливания
Рациональное питание. Вскармливание детей первого года жизни. Виды вскармливания Пиелонефрит
Пиелонефрит Функциональная анатомия мышц конечностей
Функциональная анатомия мышц конечностей Регуляция сердечной деятельности. Лекция 2
Регуляция сердечной деятельности. Лекция 2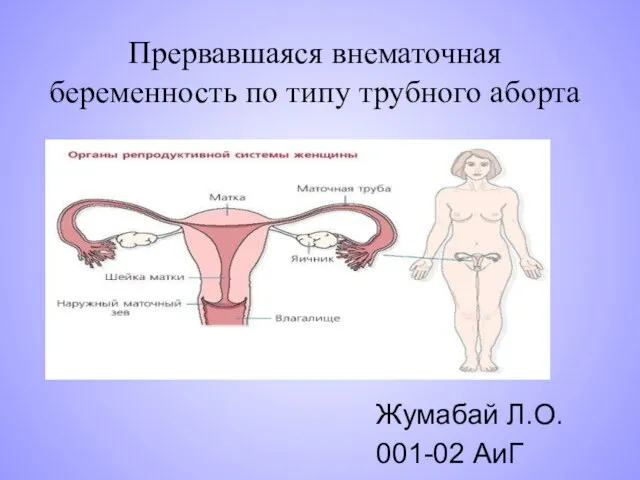 Прервавшаяся внематочная беременность по типу трубного аборта
Прервавшаяся внематочная беременность по типу трубного аборта Возможности магнитнорезонансной томографии в диагностике патологических состояний локтевого сустава
Возможности магнитнорезонансной томографии в диагностике патологических состояний локтевого сустава Неингаляционные виды наркоза
Неингаляционные виды наркоза Общие особенности инфекционных болезней
Общие особенности инфекционных болезней