Содержание
- 2. Первую группу составляют заболевания, развивающиеся в результате нарушения сосудисто-тканевых барьеров и высвобождения антигенов из физиологических тканей
- 3. Аутоиммунные заболевания нервной системы. В 2000 г. D. Karussis предложил классификацию аутоиммунных заболеваний нервной системы, согласно
- 4. Аутоиммунные заболевания нервной системы. (продолжение) В группу системных аутоиммунных заболеваний с вторичным поражением нервной системы входят:
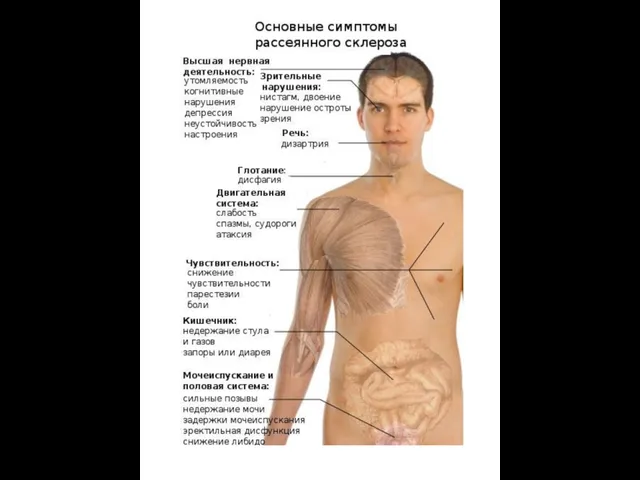
- 5. РАССЕЯННЫЙ СКЛЕРОЗ
- 7. The glioneuronal micromilieu regulates immunological mechanisms within the brain. The upper panel illustrates the physiologic situation
- 8. Рассе́янный склеро́з (РС) — хроническое аутоиммунное заболевание— хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка нервных
- 9. Возникновение рассеянного склероза связано со случайным индивидуальным сочетанием неблагоприятных эндогенных и экзогенных факторов риска. К эндогенным
- 10. В результате многочисленных исследований было установлено, что для рассеянного склероза существуют так называемые «гены рассеянного склероза»,
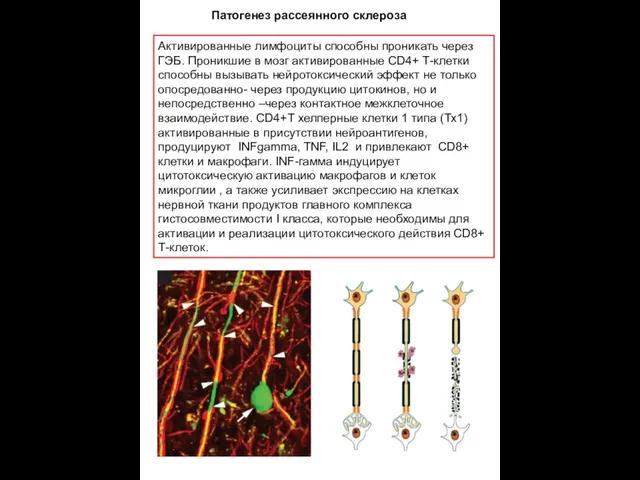
- 13. Активированные лимфоциты способны проникать через ГЭБ. Проникшие в мозг активированные CD4+ Т-клетки способны вызывать нейротоксический эффект
- 14. B-Cell functions in autoimmunity: Antibody-producing cells–plasma cells. (b) Antigen-presenting cells (autoreactive T cells with a specific
- 15. The immunopathogenesis of MS A limited number of resting T cells may enter the CNS after
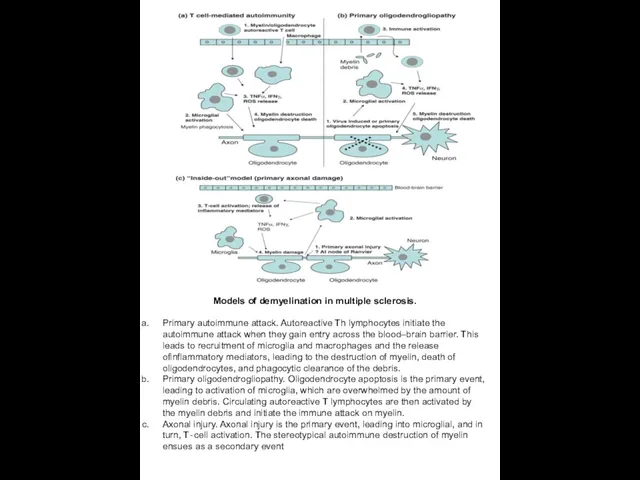
- 16. Models of demyelination in multiple sclerosis. Primary autoimmune attack. Autoreactive Th lymphocytes initiate the autoimmune attack
- 17. Alternative views of the mechanisms of lesion formation in MS. (a) Activated T cells migrate into
- 18. Role of complement activation in the pathogenesis of multiple sclerosis. The immune response is initiated in
- 19. Классическими клиническими критериями диагностики рассеянного склероза являются клинические диагностические критерии достоверного рассеянного склероза (G. Schumacher и
- 20. МРТ в диагностике рассеянного склероза МРТ — метод диагностики, основанный на том, что из-за особенностей белково-липидного
- 21. MRI –Т1 ( left ), MWF – Т2 (middle ) and Luxol fast blue myelin stain
- 24. Склеротические бляшки в коре мозга при рассеянном склерозе. кора Специфическим, необходимым патоморфологическим маркером РС является бляшка
- 25. In this acute plaque, the central blood vessel is almost obliterated by a lymphocytic infiltrate, which
- 26. Actively demyelinating MS lesion. Myelin basic protein (MBP) is a major constituent of the myelin sheath
- 27. Table I. Variable Elements Identified in MS Plaquesa Cellular T cells (CD41, CD81, TcRa/b, and TcR
- 28. MRI from a normal subject (left), a patient with RRMS (middle) and a patient with SPMS
- 30. Electron micrograph showing a field of demyelinated axons. On the right, two remyelinated axons, with thin
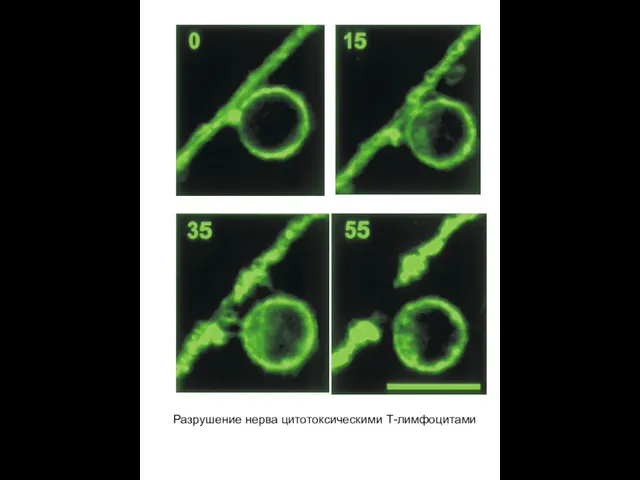
- 31. Разрушение нерва цитотоксическими Т-лимфоцитами
- 32. Axons are transected during inflammatory demyelination. Confocal image of an actively demyelinating MS lesion stained for
- 33. Cortical demyelination and neuronal pathology. Three types of cortical lesions have been described in MS brains
- 34. Spinal cord demyelination. The spinal cord is a predilection site for MS lesions, and inmany advanced
- 35. Рассеянный склероз: роковая ошибка иммунной системы Причиной рассеянного склероза, вероятно, является широко распространенный вирус, ранее считавшийся
- 36. SUMMARY POINTS Multiple sclerosis is an immune-mediated demyelinating disease of the human central nervous system. 2.
- 37. Рассеянный склероз: иммунные клетки нервной системы (жёлтые) нападают на олигодендроциты,
- 38. Network including most of the components of the inflammatory response. Initiating factors of inflammation are represented
- 41. Миастения – заболевание нервной и мышечной систем, проявляющихся слабостью и повышенной утомляемостью различных групп мышц. При
- 42. Myasthenia gravis pseudoparalytica Болезнь Эрба-Гольдфлама Проявляется обычно в 3 декаде жизни, но может встречаться в любом
- 43. Cellular and molecular players in the multi-step recruitment of T lymphocytes across the blood-CNS barriers. A
- 44. Myasthenia gravis pseudoparalytica Болезнь Эрба-Гольдфлама
- 45. Myasthenia gravis initially manifest ptosis.
- 46. Патология является результатом выработки антител против альфа-субединицы никотиновых холинорецепторов. Антитела к никотиновым рецепторам подобно кураре затрудняют
- 47. Направления виды лечения миастении 1 — антихолинестеразная терапия, 2 — иммуносупрессивная терапия (глюкокортикостероидная и цитостатическая), 3
- 52. Chronically demyelinated axons degenerate owing to loss of myelin trophic support. A continuous and irreversible loss
- 53. A model of MS immunopathogenesis. Myelin-autoreactive T cells are found in an enhanced state of activation
- 54. Functions of microglia in immune and inflammatory mechanisms in the CNS. Microglia produce a variety of
- 55. Chronology of a newly forming lesion in the relapsing and remitting form of MS. Early pathological
- 56. Pathogenesis of EAE. In the peripheral immune system, antigen‐presenting cells (mainly DCs but also B cells
- 57. The role of lymphoid chemokines in CNS homeostatic and pathogenic states. А. CCL19 and CCL21 are
- 58. Photograph of a brain with well-demarcated gray/pink MS plaques around the ventricles and extending into the
- 59. Neurodegeneration and Neuroprotection – Innate Immune Response. Figure 1 Innate (natural) defensemechanisms in health and diseases
- 61. Use of EAE in neuroimmunology research. Healthy mice are immunized with a subcutaneous injection of strainspecific,
- 62. Schematic drawing representing signal transduction of interleukin-1 and tumor necrosis factor. AA: arachidonic acid; AC: adenylate
- 63. Development of central nervous system inflammation and damage. After antigen recognition by T cells, several cytokines
- 66. Скачать презентацию
Первую группу составляют заболевания, развивающиеся в результате нарушения сосудисто-тканевых барьеров и высвобождения антигенов
Первую группу составляют заболевания, развивающиеся в результате нарушения сосудисто-тканевых барьеров и высвобождения антигенов
Ко второй группе относятся заболевания, вызываемые собственными тканевыми компонентами организма, измененными под влиянием физических, химических, микробных, вирусных и других факторов. Собственные компоненты настолько изменяют свои свойства, что воспринимаются организмом как чужеродные.
В третью группу объединяют заболевания, развивающиеся вследствие сродства собственных компонентов ткани с внешними антигенами (экзоатигенами). При этих заболеваниях реакция, вызванная экзоантигеном, может быть направлена против собственной ткани.
Четвёртая группа включает заболевания, в основе которых лежат нарушения функции самой лимфоидной ткани, появление клеток, разрушающих собственные ткани организма. Такое нарушение иммунологического аппарата часто связано с генетическими особенностями организма, проявляющими свое действие под влиянием факторов внешней среды (травм, эмоциональных потрясений, химических веществ, радиации и прочее).
Классификация аутоиммунных заболеваний
Аутоиммунные заболевания нервной системы.
В 2000 г. D. Karussis предложил классификацию аутоиммунных
Аутоиммунные заболевания нервной системы.
В 2000 г. D. Karussis предложил классификацию аутоиммунных
1. Идиопатические аутоиммунные неврологические заболевания:
а) с первичным поражением ЦНС и ПНС; б) системные заболевания с вторичным поражением ЦНС и ПНС;
К идиопатическим заболеваниям с первичным поражением нервной системы относятся рассеянный склероз, миастению Гравис, синдром Гийена – Барре, хроническую воспалительную демиелинизирующюю полинейропатию, а также более редкие болезни: – мультифокальная моторная нейропатия, изолированные церебральные васкулиты, синдром «ригидного человека», синдром Исаакса, энцефалит Расмуссена.
Идиопатические воспалительные (аутоиммунные) демиелинизирующие заболевания центральной нервной системы представляют собой широкий спектр расстройств, различающихся клинически и иммунологически. Наибольшую долю среди них занимает рассеянный склероз с классическими вариантами течения: ремитирующим, ремитирующе – прогрессирующим, вторично и первично прогрессирующим. Кроме этого различают острые (фульминантные) формы: болезнь Марбурга, болезнь Шильдера, концентрический склероз Бало, острый рассеянный энцефаломиелит. Первые три рассматриваются сегодня как атипичные варианты рассеянного склероза.
Аутоиммунные заболевания нервной системы.
(продолжение)
В группу системных аутоиммунных заболеваний с
Аутоиммунные заболевания нервной системы.
(продолжение)
В группу системных аутоиммунных заболеваний с
2. Неврологические заболевания с определённым иммунным запуском (триггером).
а) с постинфекционным триггером; б) с паранеопластическим триггером.
В качестве заболеваний с инфекционным триггером рассматриваются: хорея Сиденгама, посткампилобактерный синдром Гийена – Барре, постполиомиелитический синдром, нейроборрелиоз, ВИЧ – поражения нервной системы. К заболеваниям с паранеопластическим триггером отнесены: синдром Ламберта – Итона, подострая церебеллярная дегенерация, лимбический энцефалит, синдром опсоклонус – миоклонус, нейропатия с парапротеинемией, ретинальная дегенерация.
3. Неврологические заболевания с неуточнённым аутоиммунным патогенезом.
В третью группу с неуточнённым аутоиммунным патогенезом вошли: нейросаркоидоз, синдром Толоза – Ханта и Синдром хронической усталости (СХУ).
Круг обозначенных аутоиммунных заболеваний нервной системы постоянно расширяется.
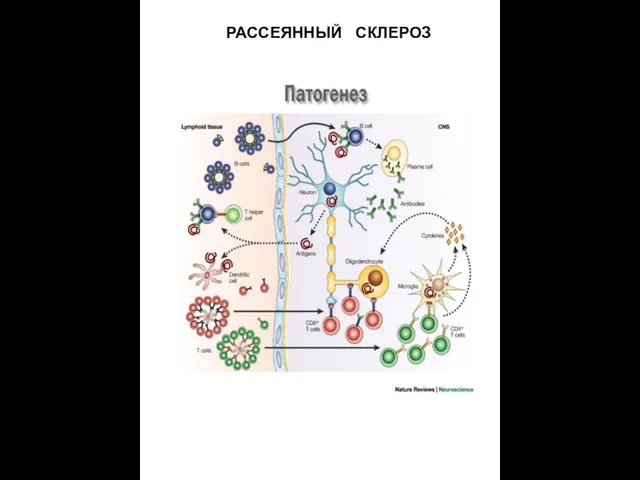
РАССЕЯННЫЙ СКЛЕРОЗ
РАССЕЯННЫЙ СКЛЕРОЗ
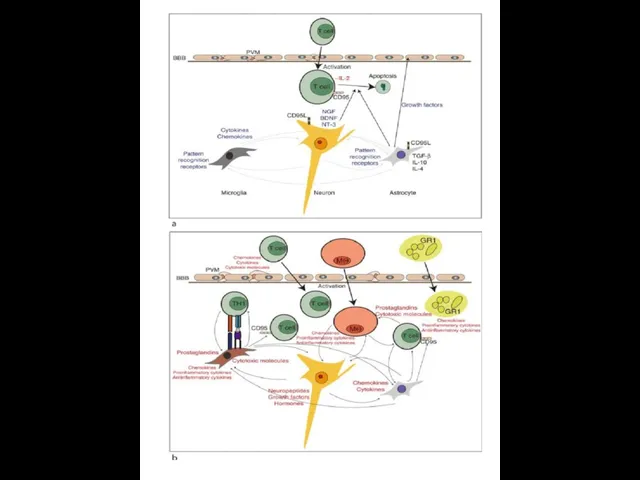
The glioneuronal micromilieu regulates immunological mechanisms within the brain.
The upper
The glioneuronal micromilieu regulates immunological mechanisms within the brain.
The upper
Neurons produce neurotrophins such as brain‐derived neurotrophic factor (BDNF), nerve growth factor (NGF), and neurotrophin‐3 (NT‐3), which have been shown to prevent expression of proinflammatory cytokines on astrocytes and microglial cells. Neurons and astrocytes express fas‐ligand (CD95L). Both astrocytes and microglial cells constitutively express PRR. Perivascular macrophages are not activated and secrete low or no inflammatory mediators.
The lower panel shows inflammation which activates neurons, astrocytes, and microglial cells as well as endothelial cells and perivascular macrophages to produce chemokines, cytokines, growth factors, and cytotoxic mediators as well as prostaglandins. A chemokine gradient is thought to attract inflammatory leukocytes (T cells), granulocytes (GRA), macrophages(mf), and microglial cells to the lesion site. Specific antigen recognition stimulates T cells locally and leads to enhanced production of cytotoxic mediators and proinflammatory cytokines. Antigen presentation to invading T cells is assured by activated microglial cells, which have upregulated their MHC production
Рассе́янный склеро́з (РС)
— хроническое аутоиммунное заболевание— хроническое аутоиммунное заболевание, при котором
Рассе́янный склеро́з (РС)
— хроническое аутоиммунное заболевание— хроническое аутоиммунное заболевание, при котором
Отличительная особенность болезни — наличие рассеянных по всей центральной нервной системеОтличительная особенность болезни — наличие рассеянных по всей центральной нервной системе без определённой локализации очагов склерозаОтличительная особенность болезни — наличие рассеянных по всей центральной нервной системе без определённой локализации очагов склероза — замены нормальной нервной ткани на соединительную. РС впервые описал в 1868 году Жан-Мартен Шарко.
Заболевание возникает в молодом и среднем возрасте (15 — 40 лет). На данный момент известны случаи постановки этого диагноза у детей трёх лет и старше. Особенностью болезни является одновременное поражение нескольких различных отделов нервной системы, что приводит к появлению у больных разнообразных неврологических симптомов является одновременное поражение нескольких различных отделов нервной системы, что приводит к появлению у больных разнообразных неврологических симптомов. Морфологической основой болезни является образование так называемых бляшек рассеянного склероза — очагов разрушения миелина является одновременное поражение нескольких различных отделов нервной системы, что приводит к появлению у больных разнообразных неврологических симптомов. Морфологической основой болезни является образование так называемых бляшек рассеянного склероза — очагов разрушения миелина (демиелинизация) белого вещества головного является одновременное поражение нескольких различных отделов нервной системы, что приводит к появлению у больных разнообразных неврологических симптомов. Морфологической основой болезни является образование так называемых бляшек рассеянного склероза — очагов разрушения миелина (демиелинизация) белого вещества головного и спинного мозга. Размеры бляшек, как правило, от нескольких миллиметров до нескольких сантиметров, но при прогрессировании заболевания возможно образование крупных слившихся бляшек. У одного и того же больного специальными методами исследования можно выявить бляшки различной степени активности — свежие и старые.
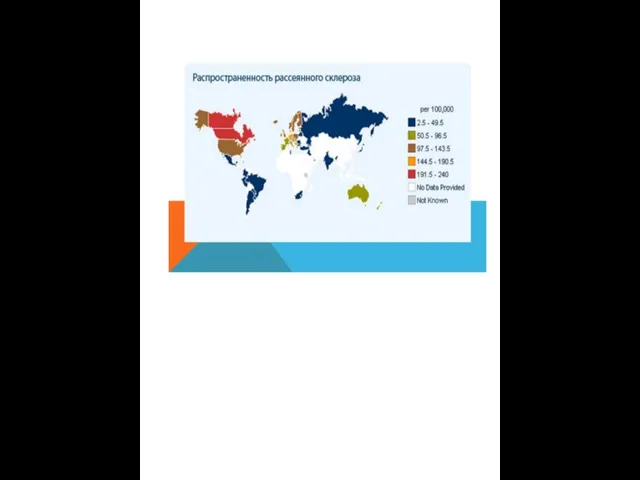
Возникновение рассеянного склероза связано со случайным индивидуальным сочетанием неблагоприятных эндогенных и
Возникновение рассеянного склероза связано со случайным индивидуальным сочетанием неблагоприятных эндогенных и
К эндогенным факторам прежде всего следует отнести мутации в комплексе локусов генов HLA факторам прежде всего следует отнести мутации в комплексе локусов генов HLA II класса и, возможно, генов, кодирующих ФНО-a, обусловливающих генетическую несостоятельность иммунорегуляции.
Среди внешних факторов могут иметь значение: зона проживания в детском возрасте, особенности питания, частота вирусных и бактериальных инфекций и др.
Следует подчеркнуть, что ни один взятый изолированно фактор не может иметь значение в возникновении рассеянного склероза, только определённое сочетание ряда факторов. В организме, имеющем генетически обусловленную несостоятельность регуляторных систем иммунитета, происходит активация иммунной системы одним из неспецифических провоцирующих факторов, например, вирусной инфекцией, травмой, стрессовой ситуацией.
При этом антиген-стимулированные макрофаги и активированные Т-хелперы фиксируются на клетках эндотелия гемато-энцефалического барьераПри этом антиген-стимулированные макрофаги и активированные Т-хелперы фиксируются на клетках эндотелия гемато-энцефалического барьера (ГЭБ). Цитокины, выделяемые фиксированными клетками, экспрессируют на поверхности ГЭБ антигены основного комплекса гистосовместимости I и II класса (для представления антигена), а также молекулы клеточной адгезии.
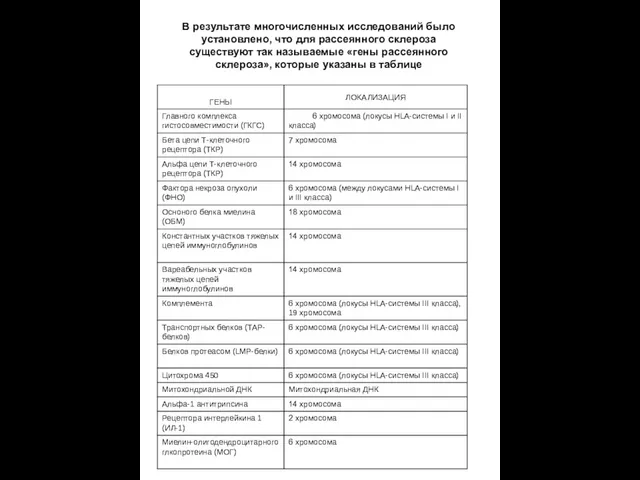
В результате многочисленных исследований было установлено, что для рассеянного склероза существуют
В результате многочисленных исследований было установлено, что для рассеянного склероза существуют
Активированные лимфоциты способны проникать через ГЭБ. Проникшие в мозг активированные CD4+
Активированные лимфоциты способны проникать через ГЭБ. Проникшие в мозг активированные CD4+
Патогенез рассеянного склероза
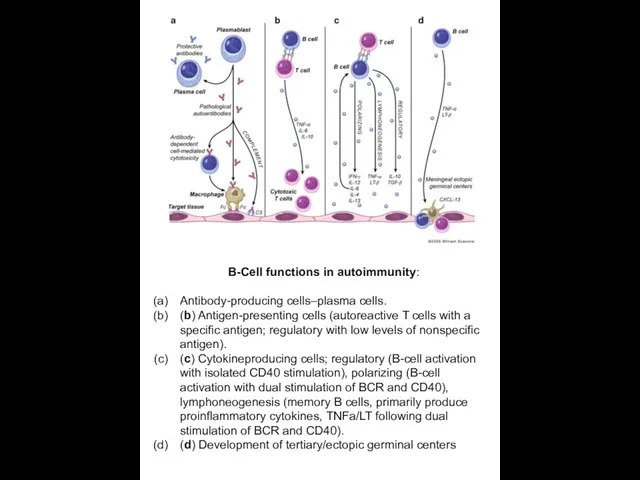
B-Cell functions in autoimmunity:
Antibody-producing cells–plasma cells.
(b) Antigen-presenting cells (autoreactive
B-Cell functions in autoimmunity:
Antibody-producing cells–plasma cells.
(b) Antigen-presenting cells (autoreactive
(c) Cytokineproducing cells; regulatory (B-cell activation with isolated CD40 stimulation), polarizing (B-cell activation with dual stimulation of BCR and CD40), lymphoneogenesis (memory B cells, primarily produce proinflammatory cytokines, TNFa/LT following dual stimulation of BCR and CD40).
(d) Development of tertiary/ectopic germinal centers
The immunopathogenesis of MS
A limited number of resting T cells may
The immunopathogenesis of MS
A limited number of resting T cells may
Models of demyelination in multiple sclerosis.
Primary autoimmune attack. Autoreactive Th lymphocytes
Models of demyelination in multiple sclerosis.
Primary autoimmune attack. Autoreactive Th lymphocytes
Primary oligodendrogliopathy. Oligodendrocyte apoptosis is the primary event, leading to activation of microglia, which are overwhelmed by the amount of myelin debris. Circulating autoreactive T lymphocytes are then activated by the myelin debris and initiate the immune attack on myelin.
Axonal injury. Axonal injury is the primary event, leading into microglial, and in turn, T‐cell activation. The stereotypical autoimmune destruction of myelin ensues as a secondary event
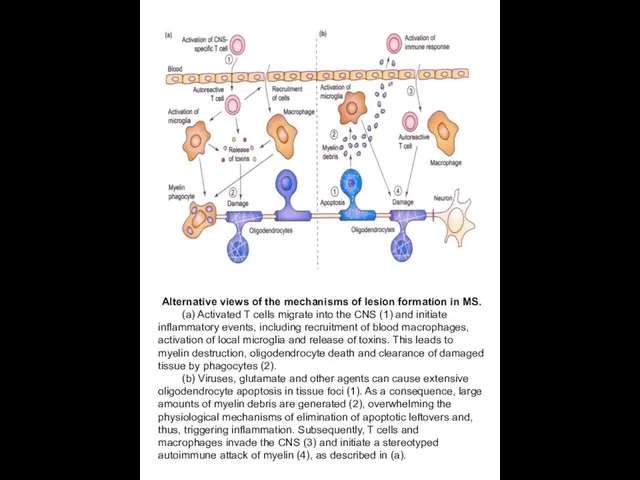
Alternative views of the mechanisms of lesion formation in MS.
(a)
Alternative views of the mechanisms of lesion formation in MS.
(a)
(b) Viruses, glutamate and other agents can cause extensive oligodendrocyte apoptosis in tissue foci (1). As a consequence, large amounts of myelin debris are generated (2), overwhelming the physiological mechanisms of elimination of apoptotic leftovers and, thus, triggering inflammation. Subsequently, T cells and macrophages invade the CNS (3) and initiate a stereotyped autoimmune attack of myelin (4), as described in (a).
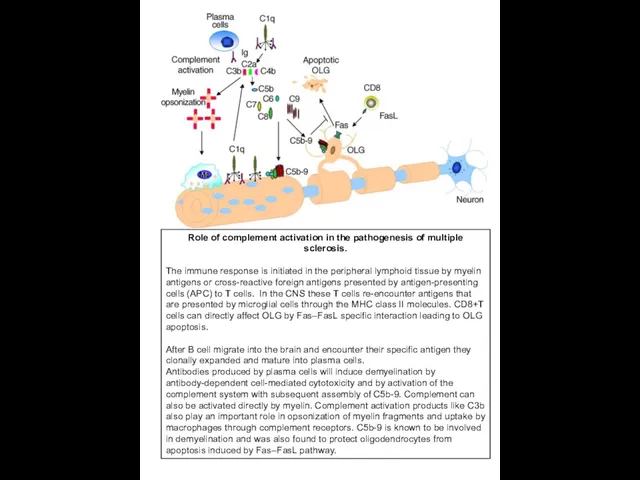
Role of complement activation in the pathogenesis of multiple sclerosis.
The
Role of complement activation in the pathogenesis of multiple sclerosis.
The
antigens or cross-reactive foreign antigens presented by antigen-presenting cells (APC) to T cells. In the CNS these T cells re-encounter antigens that are presented by microglial cells through the MHC class II molecules. CD8+T cells can directly affect OLG by Fas–FasL specific interaction leading to OLG apoptosis.
After B cell migrate into the brain and encounter their specific antigen they clonally expanded and mature into plasma cells.
Antibodies produced by plasma cells will induce demyelination by antibody-dependent cell-mediated cytotoxicity and by activation of the complement system with subsequent assembly of C5b-9. Complement can also be activated directly by myelin. Complement activation products like C3b also play an important role in opsonization of myelin fragments and uptake by macrophages through complement receptors. C5b-9 is known to be involved in demyelination and was also found to protect oligodendrocytes from apoptosis induced by Fas–FasL pathway.
Классическими клиническими критериями диагностики рассеянного склероза являются клинические диагностические критерии достоверного
Классическими клиническими критериями диагностики рассеянного склероза являются клинические диагностические критерии достоверного
Наличие объективных свидетельств поражения нервной системы.
2. На основании данных неврологического осмотра или анамнеза должны быть выявлены признаки по крайней мере двух раздельно расположенных очагов.
3. Неврологические симптомы должны свидетельствовать о преимущественном поражении белого вещества, головного и спинного мозга, то есть проводников.
4. Клинические симптомы должны иметь преходящий характер, выполняя одно из следующих требований:
4а -должно быть два или более эпизодов ухудшения, разделённых периодом не менее 1 мес и продолжительностью не менее 24 ч.
4б - должно быть медленное, постепенное прогрессирование процесса на протяжении по крайней мере 6 мес.
5. Заболевание начинается в возрасте от 10 до 50 лет включительно.
6. Имеющиеся неврологические нарушения не могут быть более адекватно объяснены другим патологическим процессом (это заключение может сделать только врач, компетентный в клинической неврологии).
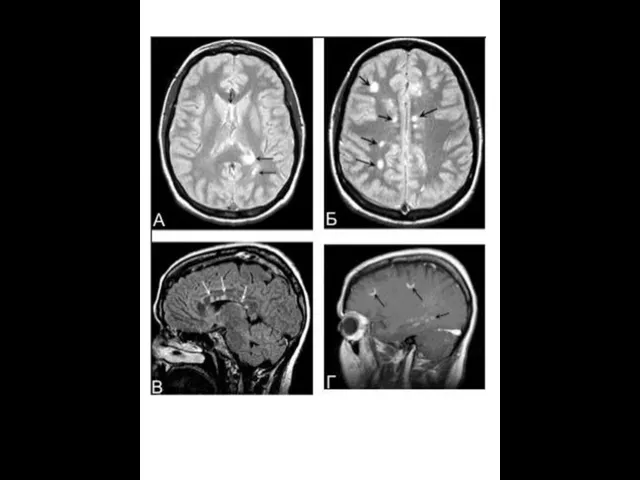
МРТ в диагностике рассеянного склероза
МРТ — метод диагностики, основанный на том,
МРТ в диагностике рассеянного склероза
МРТ — метод диагностики, основанный на том,
Существуют разные диагностические критерии данных МРТ.
Критерии Фазекас (F.Fazekas и соавт., 1988): для рассеянного склероза характерно не менее трёх областей с повышенной интенсивностью сигнала, две из них должны быть в перивентрикулярном пространстве и по крайней мере один — супратенториально; размеры очагов должны быть не более 5 мм в диаметре.
Критерии Пати (D.Paty и соавт., 1988): должно быть не менее четырёх очагов гиперинтенсивности на Т2 изображениях, размерами более 3 мм, или три очага, один из которых расположен перивентрикулярно.
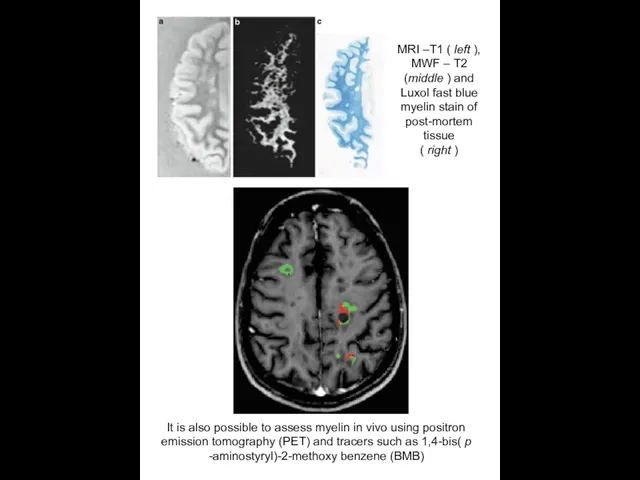
MRI –Т1 ( left ), MWF – Т2 (middle ) and
MRI –Т1 ( left ), MWF – Т2 (middle ) and
( right )
It is also possible to assess myelin in vivo using positron emission tomography (PET) and tracers such as 1,4-bis( p -aminostyryl)-2-methoxy benzene (BMB)
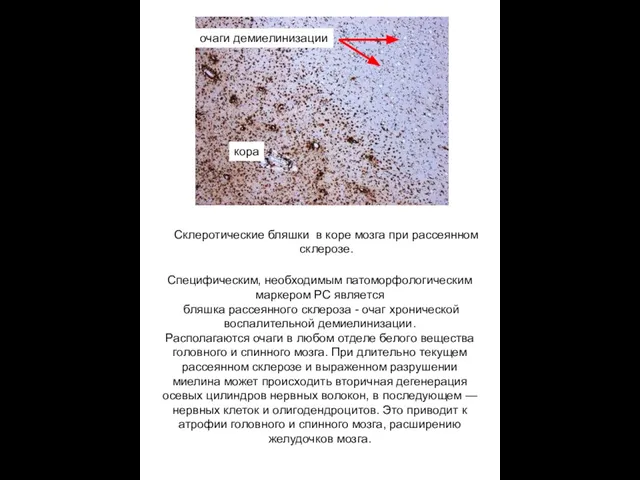
Склеротические бляшки в коре мозга при рассеянном
склерозе.
кора
Специфическим, необходимым патоморфологическим маркером РС
Склеротические бляшки в коре мозга при рассеянном
склерозе.
кора
Специфическим, необходимым патоморфологическим маркером РС
бляшка рассеянного склероза - очаг хронической воспалительной демиелинизации.
Располагаются очаги в любом отделе белого вещества головного и спинного мозга. При длительно текущем рассеянном склерозе и выраженном разрушении миелина может происходить вторичная дегенерация осевых цилиндров нервных волокон, в последующем — нервных клеток и олигодендроцитов. Это приводит к атрофии головного и спинного мозга, расширению желудочков мозга.
очаги демиелинизации
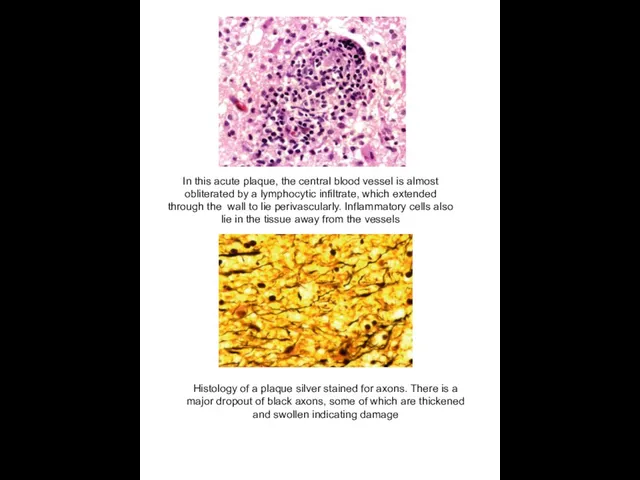
In this acute plaque, the central blood vessel is almost obliterated
In this acute plaque, the central blood vessel is almost obliterated
Histology of a plaque silver stained for axons. There is a major dropout of black axons, some of which are thickened and swollen indicating damage
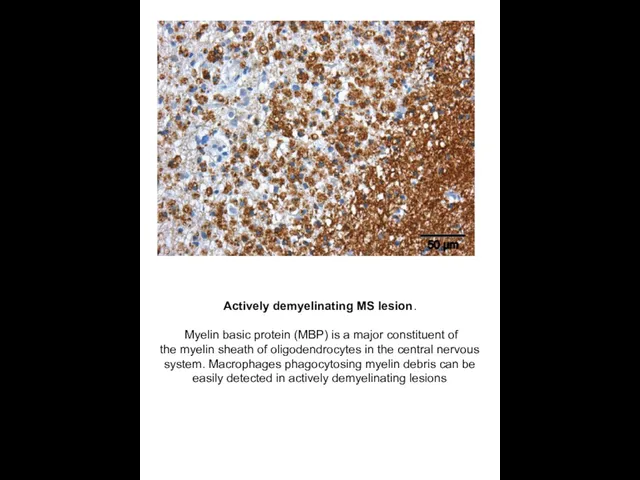
Actively demyelinating MS lesion.
Myelin basic protein (MBP) is a major
Actively demyelinating MS lesion.
Myelin basic protein (MBP) is a major
the myelin sheath of oligodendrocytes in the central nervous system. Macrophages phagocytosing myelin debris can be easily detected in actively demyelinating lesions
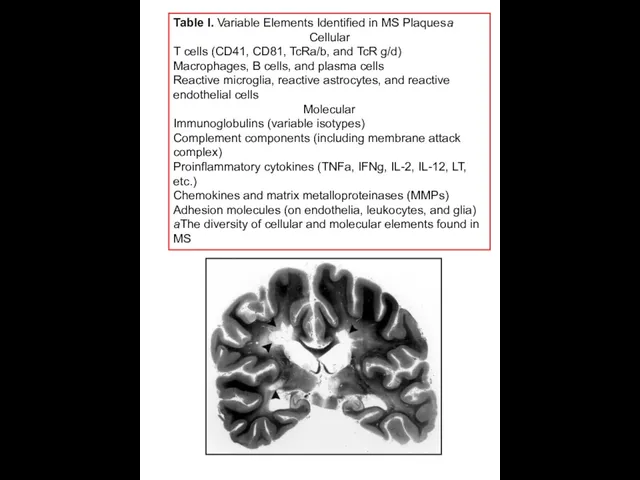
Table I. Variable Elements Identified in MS Plaquesa
Cellular
T cells (CD41, CD81,
Table I. Variable Elements Identified in MS Plaquesa
Cellular
T cells (CD41, CD81,
Macrophages, B cells, and plasma cells
Reactive microglia, reactive astrocytes, and reactive endothelial cells
Molecular
Immunoglobulins (variable isotypes)
Complement components (including membrane attack complex)
Proinflammatory cytokines (TNFa, IFNg, IL-2, IL-12, LT, etc.)
Chemokines and matrix metalloproteinases (MMPs)
Adhesion molecules (on endothelia, leukocytes, and glia)
aThe diversity of cellular and molecular elements found in MS
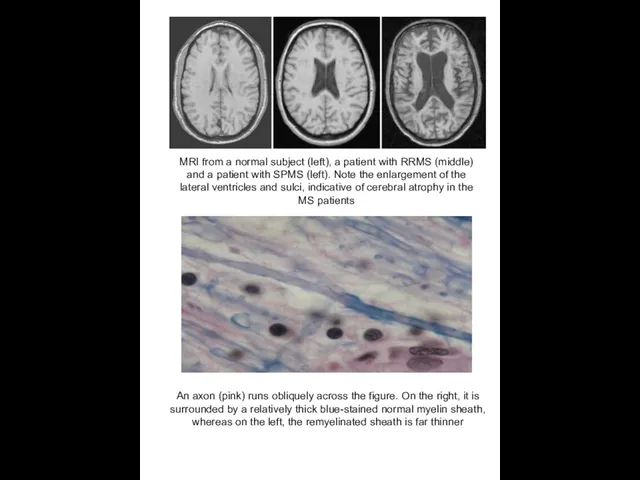
MRI from a normal subject (left), a patient with RRMS (middle)
MRI from a normal subject (left), a patient with RRMS (middle)
An axon (pink) runs obliquely across the figure. On the right, it is
surrounded by a relatively thick blue-stained normal myelin sheath, whereas on the left, the remyelinated sheath is far thinner
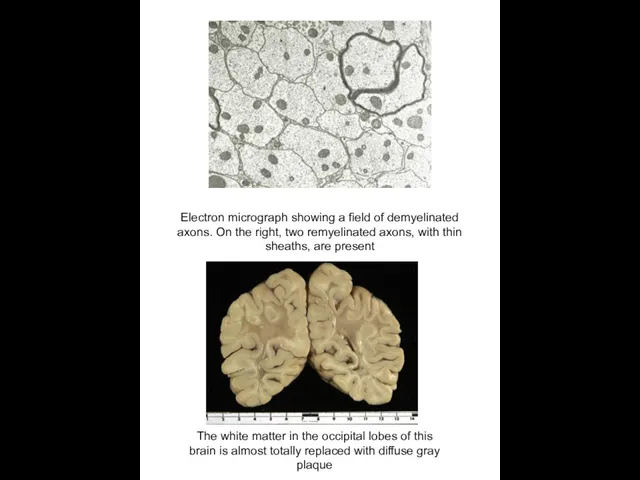
Electron micrograph showing a field of demyelinated axons. On the right,
Electron micrograph showing a field of demyelinated axons. On the right,
The white matter in the occipital lobes of this
brain is almost totally replaced with diffuse gray
plaque
Разрушение нерва цитотоксическими Т-лимфоцитами
Разрушение нерва цитотоксическими Т-лимфоцитами
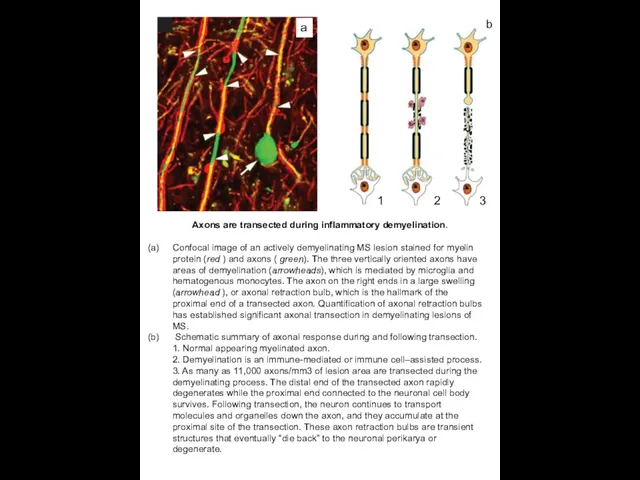
Axons are transected during inflammatory demyelination.
Confocal image of an actively
Axons are transected during inflammatory demyelination.
Confocal image of an actively
Schematic summary of axonal response during and following transection. 1. Normal appearing myelinated axon.
2. Demyelination is an immune-mediated or immune cell–assisted process. 3. As many as 11,000 axons/mm3 of lesion area are transected during the demyelinating process. The distal end of the transected axon rapidly degenerates while the proximal end connected to the neuronal cell body survives. Following transection, the neuron continues to transport molecules and organelles down the axon, and they accumulate at the proximal site of the transection. These axon retraction bulbs are transient structures that eventually “die back” to the neuronal perikarya or degenerate.
1
2
3
a
b
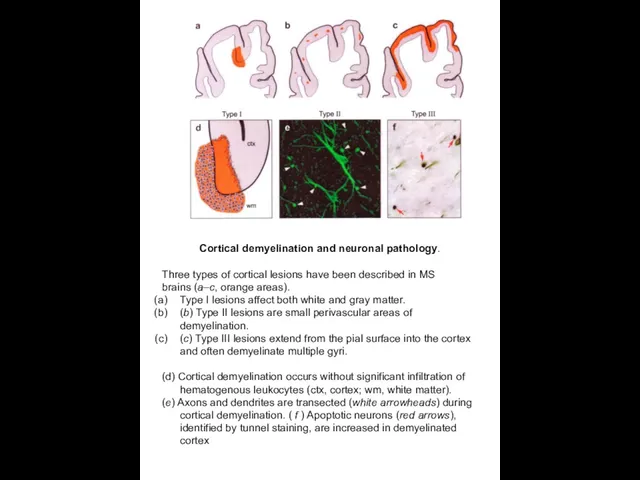
Cortical demyelination and neuronal pathology.
Three types of cortical lesions have
Cortical demyelination and neuronal pathology.
Three types of cortical lesions have
brains (a–c, orange areas).
Type I lesions affect both white and gray matter.
(b) Type II lesions are small perivascular areas of demyelination.
(c) Type III lesions extend from the pial surface into the cortex and often demyelinate multiple gyri.
(d) Cortical demyelination occurs without significant infiltration of hematogenous leukocytes (ctx, cortex; wm, white matter).
(e) Axons and dendrites are transected (white arrowheads) during cortical demyelination. ( f ) Apoptotic neurons (red arrows), identified by tunnel staining, are increased in demyelinated cortex
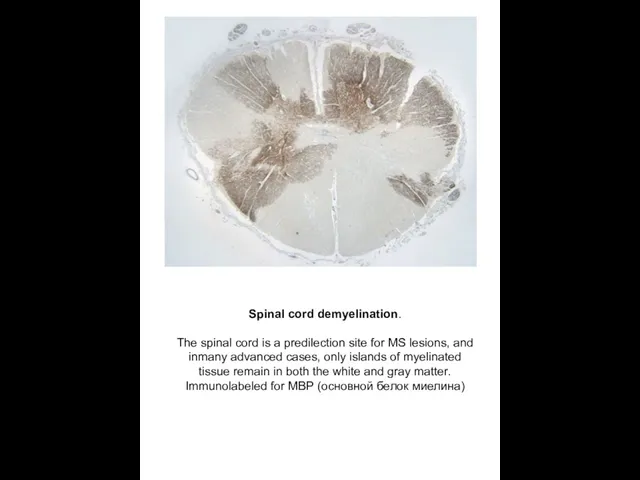
Spinal cord demyelination.
The spinal cord is a predilection site for MS
Spinal cord demyelination.
The spinal cord is a predilection site for MS
Immunolabeled for MBP (основной белок миелина)
Рассеянный склероз: роковая ошибка
иммунной системы
Причиной рассеянного склероза, вероятно, является
Рассеянный склероз: роковая ошибка
иммунной системы
Причиной рассеянного склероза, вероятно, является
Это два вируса, ранее считавшиеся совершенно безвредными: TTV (Torque Teno virus) и TLMV (TTV-like mini virus). Оба вируса чрезвычайно широко распространены в человеческой популяции и могут проникать в мозг.
Т-лимфоциты, вызывающие рассеянный склероз, как выяснилось, распознают определенные участки вирусных белков, богатые аминокислотой аргинином. Точно такие же или очень похожие участки есть в некоторых белках, синтезируемых клетками мозга.
На этом и основан механизм развития рассеянного склероза. В норме проникновение в организм безвредных вирусов TTV и TLMV не вызывает заметного иммунного ответа, однако многократное или очень сильное заражение, видимо, может приводить к размножению специфических клонов Т-лимфоцитов, «нацеленных» на богатые аргинином фрагменты белков этих вирусов. По несчастному стечению обстоятельств точно такие же фрагменты присутствуют в некоторых белках центральной нервной системы, что и приводит к развитию аутоиммунного заболевания.
SUMMARY POINTS
Multiple sclerosis is an immune-mediated demyelinating disease of the human
SUMMARY POINTS
Multiple sclerosis is an immune-mediated demyelinating disease of the human
2. Neurodegeneration is the major cause of permanent neurological disability in MS patients.
3. The cerebral cortex of MS patients is demyelinated without significant influx of immune cells.
4. Despite indirect evidence supporting an autoimmune etiology of MS, it remains to be determined if inflammation is primary or secondary to a degenerative process in the brain.
FUTURE ISSUES
1. If new inflammatory demyelinating lesions can be prevented inMSbrains, will the disease process be halted?
2. Are relapsing-remittingMSand primary progressiveMSthe same disease or two different diseases?
3. Is there a global cortical-based disease in MS patients?
4. Investigators need to develop brain imaging modalities that can detect cortical demyelination.
Multiple Sclerosis: An Immune or Neurodegenerative Disorder? Bruce D. Trapp, and Klaus-Armin Nave AnnRevNeurosc., 2008
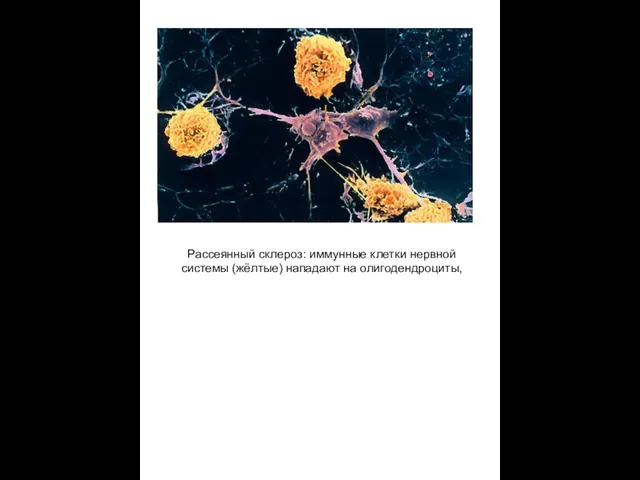
Рассеянный склероз: иммунные клетки нервной системы (жёлтые) нападают на олигодендроциты,
Рассеянный склероз: иммунные клетки нервной системы (жёлтые) нападают на олигодендроциты,
Network including most of the components of the inflammatory response.
Initiating
Network including most of the components of the inflammatory response.
Initiating
PAF, platelet-activating factor; Ag, antigen; Ab, antibody; LTA4, leukotriene A4; LTB4, leukotriene B4; LTC4, leukotriene C4; LTD4, leukotriene D4; LTE4, leukotriene E4; PGD2, prostaglandin D2; PGE2, prostaglandin E2; PGF2, prostaglandin F2; PGI2, prostaglandin I2; MBL, mannan-binding lectin; MASP, mannan-binding lectin-associated serum protease; MAC, membrane-attack complex.
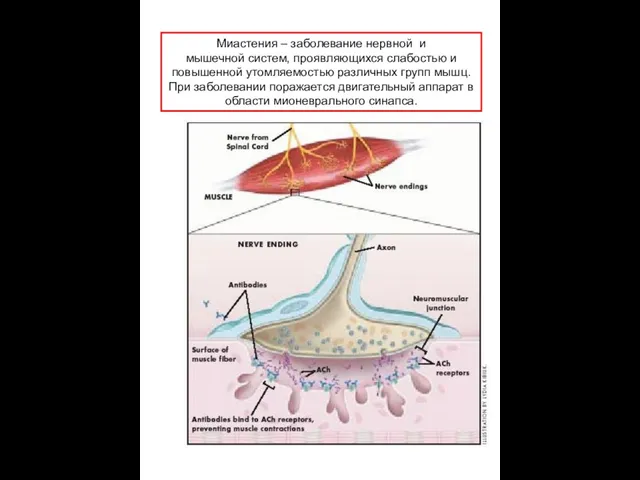
Миастения – заболевание нервной и
мышечной систем, проявляющихся слабостью и
повышенной
Миастения – заболевание нервной и
мышечной систем, проявляющихся слабостью и
повышенной
При заболевании поражается двигательный аппарат в
области мионеврального синапса.
Myasthenia gravis pseudoparalytica
Болезнь Эрба-Гольдфлама
Проявляется обычно в 3 декаде жизни, но может
Myasthenia gravis pseudoparalytica
Болезнь Эрба-Гольдфлама
Проявляется обычно в 3 декаде жизни, но может
2. Симптомы миастении gravis. Самый важный симптом — утомление, затрагивающее поперечно-полосатую мускулатуру конечностей, связанное с изменением выражения лица, движений глаз, процессов жевания и речи. а) периферические симптомы: слабость, особенно в руках и проксимальных мышц ног. Долговременные миопатические изменения могут быть при длительно существующем заболевании; б) фациальные симптомы: амимичность (миопатическое лицо) и птоз; в) бульбарные нарушения: трудности с глотанием (дисфагия), при разговоре (дизартрия) и жевании; г) дыхательные нарушения: редки, но всегда к этому следует относиться серьезно.
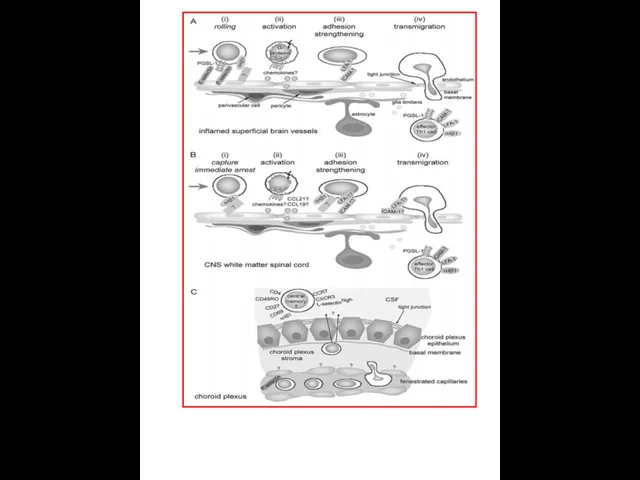
Cellular and molecular players in the multi-step recruitment of T lymphocytes
Cellular and molecular players in the multi-step recruitment of T lymphocytes
A For the superficial vessels of inflamed brain, E- and-P-selectin,PSGL-1 and α4-integrin are involved in lymphocyte tethering and rolling. G protein-dependent activation of LFA-1 on T lymphocytes, probably by chemokines (yet to be identified), leads to their firm adhesion on endothelial ICAM-1. Lymphocytes migrate transcellularly through the BBB endothelium, leaving TJs intact. In EAE, the inflammatory lymphocytes present in brain (and spinal cord) parenchyma are Th1 effector memory cells with a characteristic surface-marker phenotype.
B In the spinal cord white matter, T lymphocytes arrest immediately through α4-integrin. G protein-dependent increase in α4-integrin avidity on the T lymphocytes is required for firm adhesion to endothelial counter-receptors. LFA-1 supports T lymphocyte diapedesis, adjacent to TJs.
C Molecular mechanisms in lymphocyte transit across fenestrated CP microvessels, and subsequent migration across the CPE into the CSF are relatively unknown, although α4-integrin is required. Endothelial P-selectin mediates T lymphocyte recruitment into the CP stroma. Pathways of T lymphocyte traversal across CP endothelial and epithelial barriers are equally mysterious. T lymphocytes in the CSF, both of healthy individuals and MS patients, are predominantly central-memory CD4+ T lymphocytes, about half of which express the recent activation marker CD69
Myasthenia gravis pseudoparalytica
Болезнь Эрба-Гольдфлама
Myasthenia gravis pseudoparalytica
Болезнь Эрба-Гольдфлама
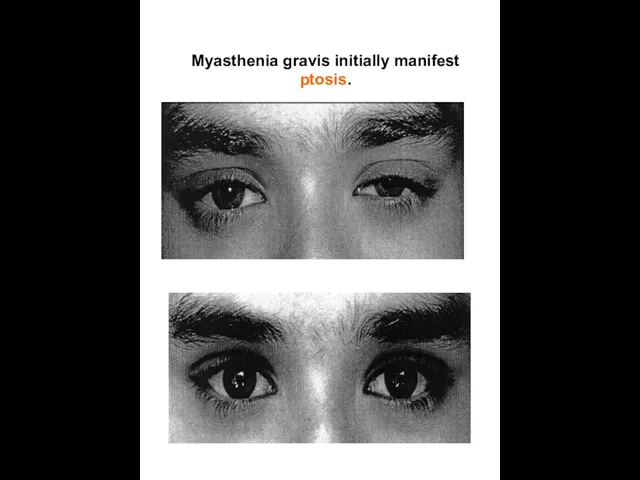
Myasthenia gravis initially manifest ptosis.
Myasthenia gravis initially manifest ptosis.
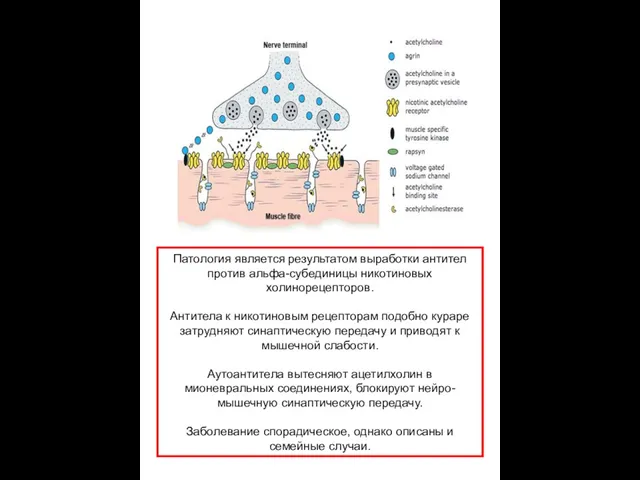
Патология является результатом выработки антител против альфа-субединицы никотиновых холинорецепторов.
Антитела к
Патология является результатом выработки антител против альфа-субединицы никотиновых холинорецепторов.
Антитела к
Аутоантитела вытесняют ацетилхолин в мионевральных соединениях, блокируют нейро-мышечную синаптическую передачу.
Заболевание спорадическое, однако описаны и семейные случаи.
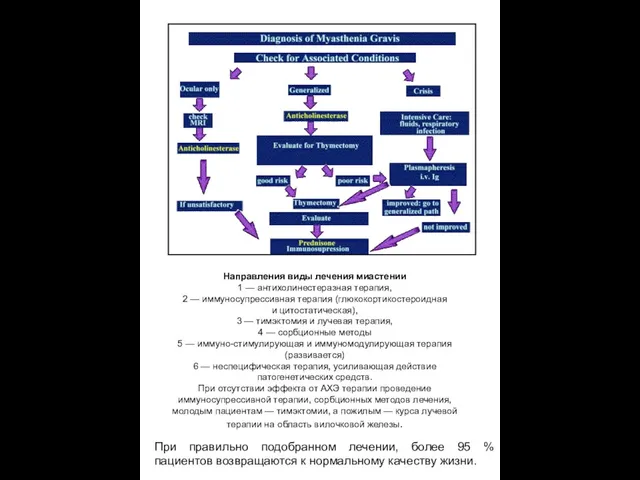
Направления виды лечения миастении
1 — антихолинестеразная терапия,
2 — иммуносупрессивная терапия (глюкокортикостероидная и цитостатическая),
3 — тимэктомия
Направления виды лечения миастении
1 — антихолинестеразная терапия,
2 — иммуносупрессивная терапия (глюкокортикостероидная и цитостатическая),
3 — тимэктомия
4 — сорбционные методы
5 — иммуно-стимулирующая и иммуномодулирующая терапия (развивается)
6 — неспецифическая терапия, усиливающая действие патогенетических средств.
При отсутствии эффекта от АХЭ терапии проведение иммуносупрессивной терапии, сорбционных методов лечения,
молодым пациентам — тимэктомии, а пожилым — курса лучевой терапии на область вилочковой железы.
При правильно подобранном лечении, более 95 % пациентов возвращаются к нормальному качеству жизни.
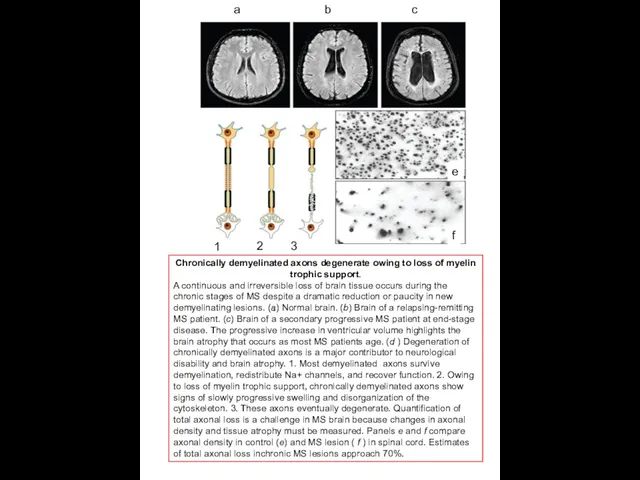
Chronically demyelinated axons degenerate owing to loss of myelin trophic support.
Chronically demyelinated axons degenerate owing to loss of myelin trophic support.
A continuous and irreversible loss of brain tissue occurs during the chronic stages of MS despite a dramatic reduction or paucity in new demyelinating lesions. (a) Normal brain. (b) Brain of a relapsing-remitting MS patient. (c) Brain of a secondary progressive MS patient at end-stage disease. The progressive increase in ventricular volume highlights the brain atrophy that occurs as most MS patients age. (d ) Degeneration of chronically demyelinated axons is a major contributor to neurological disability and brain atrophy. 1. Most demyelinated axons survive demyelination, redistribute Na+ channels, and recover function. 2. Owing to loss of myelin trophic support, chronically demyelinated axons show signs of slowly progressive swelling and disorganization of the cytoskeleton. 3. These axons eventually degenerate. Quantification of total axonal loss is a challenge in MS brain because changes in axonal density and tissue atrophy must be measured. Panels e and f compare axonal density in control (e) and MS lesion ( f ) in spinal cord. Estimates of total axonal loss inchronic MS lesions approach 70%.
а
b
c
1
2
3
e
f
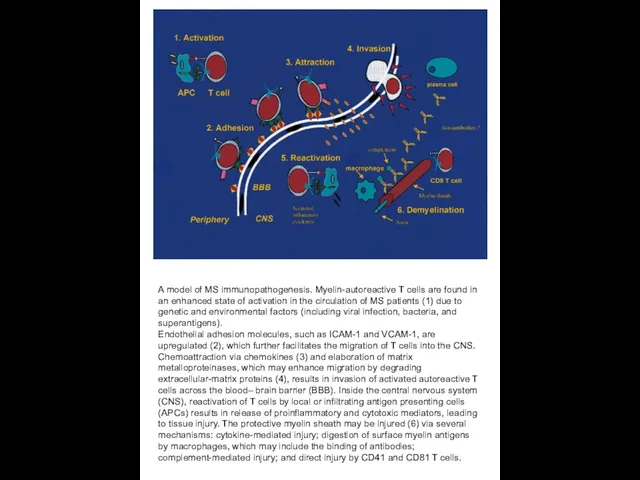
A model of MS immunopathogenesis. Myelin-autoreactive T cells are found in
A model of MS immunopathogenesis. Myelin-autoreactive T cells are found in
Endothelial adhesion molecules, such as ICAM-1 and VCAM-1, are upregulated (2), which further facilitates the migration of T cells into the CNS. Chemoattraction via chemokines (3) and elaboration of matrix metalloproteinases, which may enhance migration by degrading extracellular-matrix proteins (4), results in invasion of activated autoreactive T cells across the blood– brain barrier (BBB). Inside the central nervous system (CNS), reactivation of T cells by local or infiltrating antigen presenting cells (APCs) results in release of proinflammatory and cytotoxic mediators, leading to tissue injury. The protective myelin sheath may be injured (6) via several mechanisms: cytokine-mediated injury; digestion of surface myelin antigens
by macrophages, which may include the binding of antibodies; complement-mediated injury; and direct injury by CD41 and CD81 T cells.
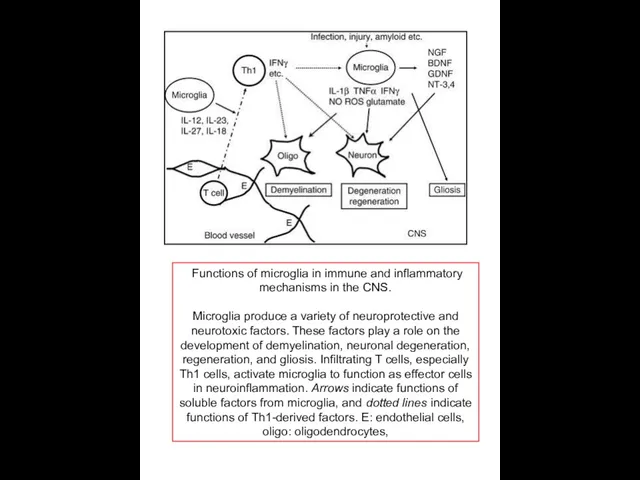
Functions of microglia in immune and inflammatory mechanisms in the CNS.
Microglia
Functions of microglia in immune and inflammatory mechanisms in the CNS.
Microglia
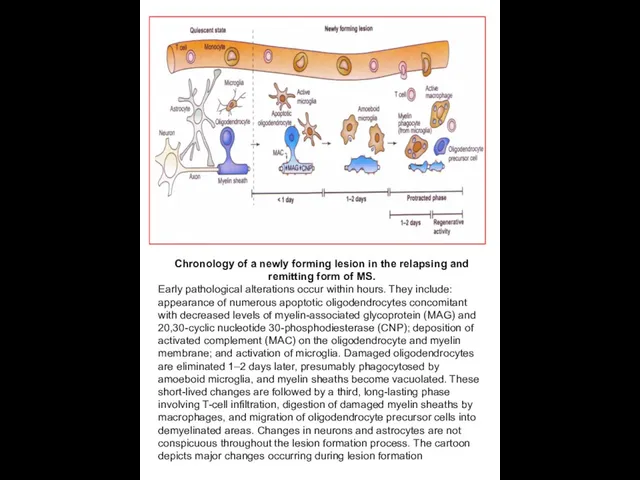
Chronology of a newly forming lesion in the relapsing and remitting
Chronology of a newly forming lesion in the relapsing and remitting
Early pathological alterations occur within hours. They include: appearance of numerous apoptotic oligodendrocytes concomitant with decreased levels of myelin-associated glycoprotein (MAG) and 20,30-cyclic nucleotide 30-phosphodiesterase (CNP); deposition of activated complement (MAC) on the oligodendrocyte and myelin membrane; and activation of microglia. Damaged oligodendrocytes are eliminated 1–2 days later, presumably phagocytosed by amoeboid microglia, and myelin sheaths become vacuolated. These short-lived changes are followed by a third, long-lasting phase involving T-cell infiltration, digestion of damaged myelin sheaths by macrophages, and migration of oligodendrocyte precursor cells into demyelinated areas. Changes in neurons and astrocytes are not conspicuous throughout the lesion formation process. The cartoon depicts major changes occurring during lesion formation
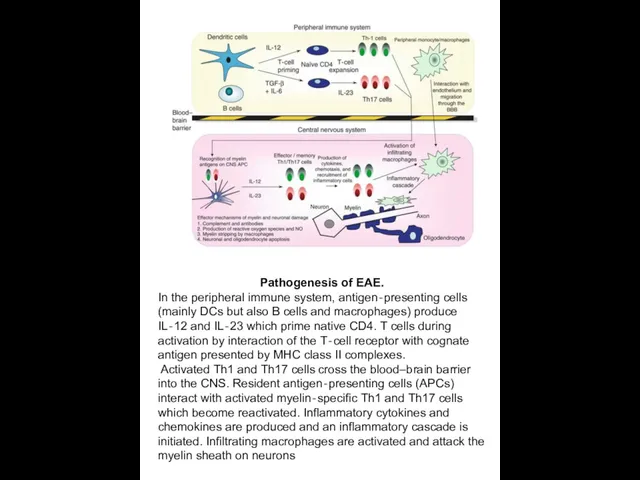
Pathogenesis of EAE.
In the peripheral immune system, antigen‐presenting cells (mainly DCs
Pathogenesis of EAE.
In the peripheral immune system, antigen‐presenting cells (mainly DCs
Activated Th1 and Th17 cells cross the blood–brain barrier into the CNS. Resident antigen‐presenting cells (APCs) interact with activated myelin‐specific Th1 and Th17 cells which become reactivated. Inflammatory cytokines and chemokines are produced and an inflammatory cascade is initiated. Infiltrating macrophages are activated and attack the myelin sheath on neurons
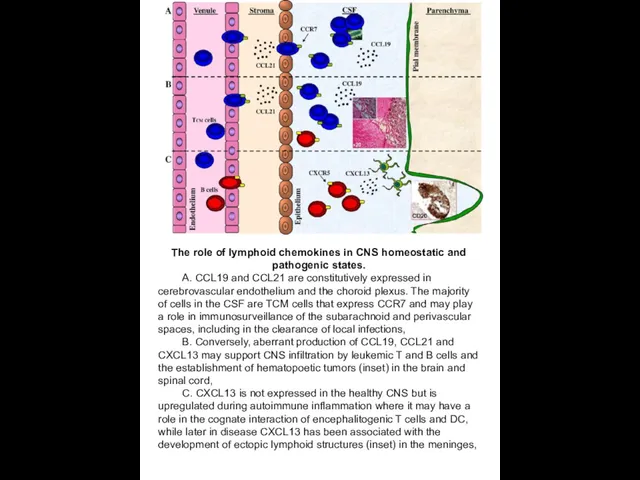
The role of lymphoid chemokines in CNS homeostatic and pathogenic states.
The role of lymphoid chemokines in CNS homeostatic and pathogenic states.
А. CCL19 and CCL21 are constitutively expressed in cerebrovascular endothelium and the choroid plexus. The majority of cells in the CSF are TCM cells that express CCR7 and may play a role in immunosurveillance of the subarachnoid and perivascular spaces, including in the clearance of local infections,
В. Conversely, aberrant production of CCL19, CCL21 and CXCL13 may support CNS infiltration by leukemic T and B cells and the establishment of hematopoetic tumors (inset) in the brain and spinal cord,
С. CXCL13 is not expressed in the healthy CNS but is upregulated during autoimmune inflammation where it may have a role in the cognate interaction of encephalitogenic T cells and DC, while later in disease CXCL13 has been associated with the development of ectopic lymphoid structures (inset) in the meninges,
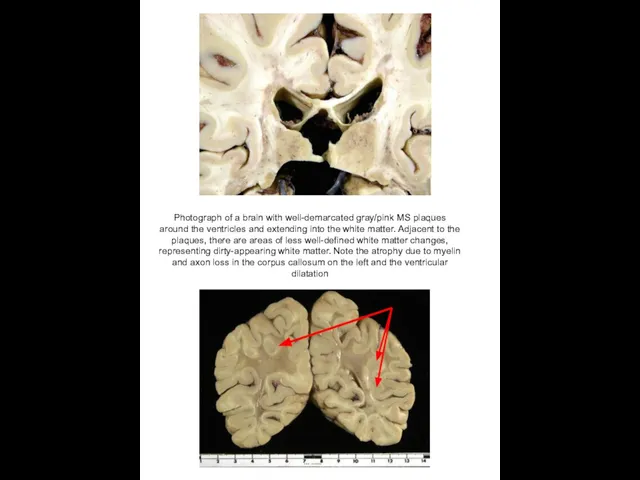
Photograph of a brain with well-demarcated gray/pink MS plaques around the
Photograph of a brain with well-demarcated gray/pink MS plaques around the
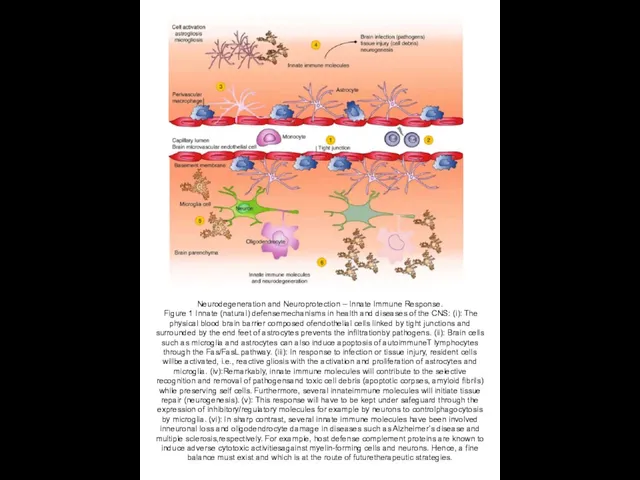
Neurodegeneration and Neuroprotection – Innate Immune Response.
Figure 1 Innate (natural)
Neurodegeneration and Neuroprotection – Innate Immune Response.
Figure 1 Innate (natural)
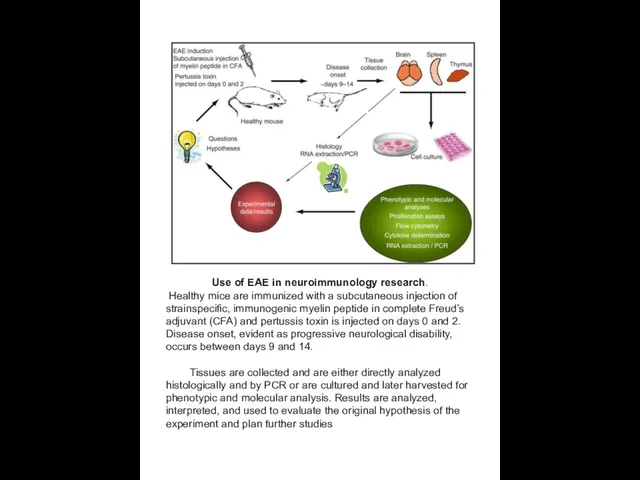
Use of EAE in neuroimmunology research.
Healthy mice are immunized with
Use of EAE in neuroimmunology research.
Healthy mice are immunized with
Tissues are collected and are either directly analyzed histologically and by PCR or are cultured and later harvested for phenotypic and molecular analysis. Results are analyzed, interpreted, and used to evaluate the original hypothesis of the experiment and plan further studies
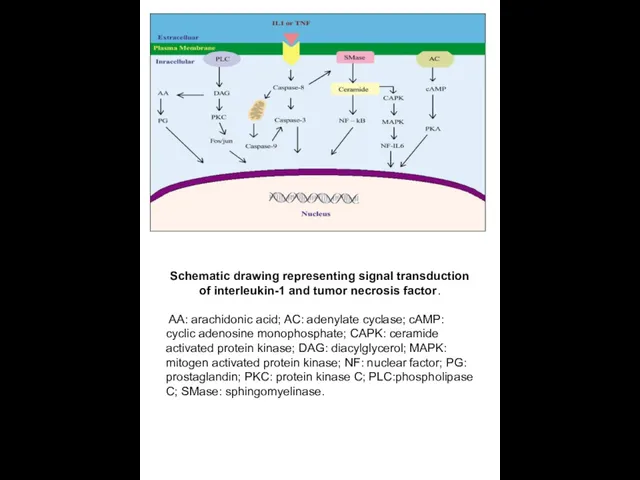
Schematic drawing representing signal transduction of interleukin-1 and tumor necrosis factor.
Schematic drawing representing signal transduction of interleukin-1 and tumor necrosis factor.
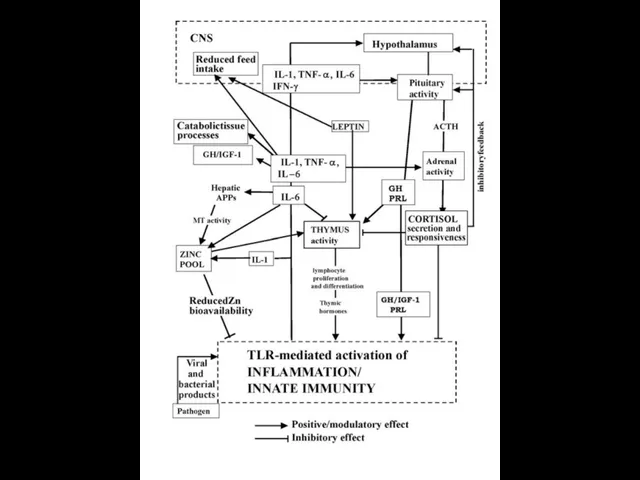
Development of central nervous system inflammation and damage.
After antigen recognition
Development of central nervous system inflammation and damage.
After antigen recognition
BBB, bloodbrain barrier; CNS, central nervous system; E, endothelium; T, T cell; B, B cell; NK, natural killer cell; N, neuron; Ta, activated T cell; Ma, macrophage; A, astrocyte; Mi, microglia; Mo, monocyte; DC, dendritic cell; MC, mast cell; PC, plasma cell; NO, nitric oxide; MMP, metaloproteinase.




















 Научное обоснование ограничений жизнедеятельности инвалидов, страдающих офтальмопатологией
Научное обоснование ограничений жизнедеятельности инвалидов, страдающих офтальмопатологией Инфекции мочевыводящих путей. Хронический пиелонефрит у беременных
Инфекции мочевыводящих путей. Хронический пиелонефрит у беременных Biological rhythms and their medical values
Biological rhythms and their medical values ЛФК при переломах позвоночника и костей таза
ЛФК при переломах позвоночника и костей таза Возбудители ОРВИ
Возбудители ОРВИ Микробиология. Метод Циля — Нельсена
Микробиология. Метод Циля — Нельсена Паркинсонизм и болезнь Паркинсона
Паркинсонизм и болезнь Паркинсона Жүктілікті жоспарлау уақытында Фемибион 1 мен фолий қышқылының әсері
Жүктілікті жоспарлау уақытында Фемибион 1 мен фолий қышқылының әсері Комбинированные первичные, врожденные иммунодефициты
Комбинированные первичные, врожденные иммунодефициты Обучение и воспитание детей с тяжелыми нарушениями речи - заикание
Обучение и воспитание детей с тяжелыми нарушениями речи - заикание Ксенобиотики. Классификация и действие ксенобтотиков. Профилактика отравлений
Ксенобиотики. Классификация и действие ксенобтотиков. Профилактика отравлений Жүктілік пен босануды басқару Босанудан кейінгі кезеңді басқару
Жүктілік пен босануды басқару Босанудан кейінгі кезеңді басқару Сестринский уход при инфекционных заболеваниях новорожденных
Сестринский уход при инфекционных заболеваниях новорожденных Операции в области шеи
Операции в области шеи Түркістан қаласындағы салауатты өмір салтын қалыптастыру
Түркістан қаласындағы салауатты өмір салтын қалыптастыру Сестринская помощь при хроническом гастрите
Сестринская помощь при хроническом гастрите Антибиотики. Показания к системной АБТ в стоматологии
Антибиотики. Показания к системной АБТ в стоматологии Трансанальная слизисто-подслизистая резекция по методу Лонго
Трансанальная слизисто-подслизистая резекция по методу Лонго Распространение возбуждения
Распространение возбуждения Организация работы специализированных (БИТ) и линейных бригад скорой помощи
Организация работы специализированных (БИТ) и линейных бригад скорой помощи Особенности развития регионального здравоохранения
Особенности развития регионального здравоохранения Компоненты системы гемостаза
Компоненты системы гемостаза Туберкулез кезіндегі шаралар стандарттары мен алгоритмдері
Туберкулез кезіндегі шаралар стандарттары мен алгоритмдері Гормондар биохимиясы. Гормондар және бейімділік процестер
Гормондар биохимиясы. Гормондар және бейімділік процестер Роговица глаза. Строение роговицы. Заболевания роговицы
Роговица глаза. Строение роговицы. Заболевания роговицы Клиническая фармакология и основы гирудотерапии
Клиническая фармакология и основы гирудотерапии Зудящие дерматозы у детей. Почесуха. Атопический дерматит. Осложнения атопического дерматита. Крапивница. Лекция № 2
Зудящие дерматозы у детей. Почесуха. Атопический дерматит. Осложнения атопического дерматита. Крапивница. Лекция № 2 Общие сведения о ядах и отравлениях (основы судебной токсикологии)
Общие сведения о ядах и отравлениях (основы судебной токсикологии)