Содержание
- 2. Острый аппендицит (ОА) – воспаление червеобразного отростка слепой кишки Частота ОА у беременных: 0,05 - 0,12%
- 3. Этиология: условно-патогенная аэробная и анаэробная флора, вегетирующая в кишечнике (особенно бактероиды, анаэробные кокки и кишечная палочка)
- 4. 1) Катаральный аппендицит (поражение слизистого и подслизистого слоя аппендикса) 2) Деструктивный аппендицит: V- флегмонозный (с перфорацией,
- 6. Начинается с острой боли в животе в области пупка, распространяется по всему животу, позже переходит в
- 7. Наиболее опасен острый аппендицит во второй половине беременности, особенно в III триместре. Изменение реактивности организма беременной
- 8. Ранний токсикоз Почечная колика (хромоцистоскопия: при почечной колике индигокармин не выделяется из обтурированного мочеточника) Правосторонний пиелонефрит
- 9. Время для подтверждения или исключения острого аппендицита ограничено от 3 до 6 ч, т.к. у беременных
- 10. Только хирургическое. Экстренная аппендэктомия производится сразу же после подтверждения клинического диагноза Хирургические доступы при аппендэктомии: В
- 11. Оперативное лечение
- 13. Скачать презентацию
Острый аппендицит (ОА) – воспаление червеобразного отростка слепой кишки
Частота ОА у
Острый аппендицит (ОА) – воспаление червеобразного отростка слепой кишки
Частота ОА у
I триместр - 24-30%
II триместр - 42-45%
III триместр - 23-25%
После родов - 6-8%
Простые формы – у 63% беременных
Деструктивные формы – у 37% беременных
Определение. Эпидемиология
Этиология: условно-патогенная аэробная и анаэробная флора, вегетирующая в кишечнике (особенно бактероиды,
Этиология: условно-патогенная аэробная и анаэробная флора, вегетирующая в кишечнике (особенно бактероиды,
Причины, способствующие возникновению воспалительного процесса в червеобразном отростке:
смещение слепой кишки и червеобразного отростка вверх и кнаружи постепенно увеличивающейся в размерах маткой
связанные со смещением перегибы, растяжение или компрессия червеобразного отростка
нарушение моторики, опорожняемости и ухудшение кровоснабжения стенки червеобразного отростка
снижение способности тканей к отграничению воспалительного процесса, что способствует быстрому прогрессированию воспалительного процесса.
возникающая при беременности наклонность к запорам, это ведет к застою содержимого и повышению вирулентности кишечной флоры
гормональные сдвиги (повышенная секреция прогестерона), приводящие к перестройке лимфоидной ткани
Этиопатогенез
острого аппендицита у беременных
1) Катаральный аппендицит (поражение слизистого и подслизистого слоя аппендикса)
2) Деструктивный аппендицит:
1) Катаральный аппендицит (поражение слизистого и подслизистого слоя аппендикса)
2) Деструктивный аппендицит:
V- флегмонозный (с перфорацией, без перфорации)
V- гангренозный (с перфорацией, без перфорации)
3) Аппендицит, осложненный:
- перитонитом (местным, разлитым, диффузным)
- аппендикулярным инфильтратом
- периаппендицитом (тифлитом, мезентериолитом)
- периаппендикулярным абсцессом
- абсцессами брюшной полости (поддиафрагмальными, подпеченочными, межпетельными)
- абсцессами и флегмонами забрюшинного пространства
- пилефлебитом
- абдоминальным сепсисом
Классификация
острого аппендицита
Начинается с острой боли в животе в области пупка, распространяется по
Начинается с острой боли в животе в области пупка, распространяется по
Тошнота, возможна рвота
Язык вначале слегка обложен и влажен, затем становится сухим
Повышение температуры тела до 38 и выше, но может оставаться нормальной
Пульс в первые сутки учащен до 90-100 в минуту
Появляются типичные для аппендицита симптомы:
- симптом Щеткина — Блюмберга часто выражен, возникает рано. Легко определить в I триместре и сложнее или невозможно во второй половине беременности, тк аппендикс не имеет близкого контакта с париетальной брюшиной, будучи смещен кзади и выше беременной маткой
- симптом Бартоломье-Михельсона (усиление болей при пальпации в положении больной на правом боку, когда аппендикс придавлен маткой, а не на левом, как у небеременных) часто выражен
- симптом Ровзинга (усиление болей в области слепой кишки при надавливании в левой повздошной области) не всегда выражен
- симптом Ситковского (усиление болей в положении больной на левом боку) не всегда выражен
Нейтрофильный лейкоцитоз (выше 12-14х109/л )
NB! У беременных лейкоцитоз до 12х109/л - явление физиологическое!
Клиническая картина в I триместре
Наиболее опасен острый аппендицит во второй половине беременности, особенно в III
Наиболее опасен острый аппендицит во второй половине беременности, особенно в III
Изменение реактивности организма беременной способствует быстрому прогрессированию воспалительного процесса, а смещение слепой кишки вместе с червеобразным отростком кверху и кзади не создает условий для его отграничения
Наиболее резкая болезненность может быть не в правой повздошной области (точке Мак-Бурнея), а выше, в подреберье
Несмотря на остроту и тяжесть течения воспалительного процесса, четкие клинические признаки аппендицита часто отсутствуют из-за изменения локализации аппендикса, больших размеров матки и перерастяжения брюшной стенки
Клиническая картина во II триместре
Ранний токсикоз
Почечная колика (хромоцистоскопия: при почечной колике индигокармин не выделяется из
Ранний токсикоз
Почечная колика (хромоцистоскопия: при почечной колике индигокармин не выделяется из
Правосторонний пиелонефрит (с 16 нед., когда аппендикс смещается вверх, аппендицит начинается с болей, пиелонефрит – с озноба, рвоты, лихорадки и лишь после этого возникают боли. Симптом Пастернацкого «+» при пиелонефрите. Пиурия при исследовании мочи – признак пиелонефрита)
Холецистит
Панкреатит
Острый гастрит
Внематочная беременность
Пневмония
Перекрут ножки кисты яичника
Дифференциальная диагностика острого аппендицита у беременных
Время для подтверждения или исключения острого аппендицита ограничено от 3 до
Время для подтверждения или исключения острого аппендицита ограничено от 3 до
Жалобы
Анамнез
Динамика заболевания (контролируют динамику температуры тела в течение 2 часов, картины крови (лейкоцитоз, сдвиг лейкоцитарной формулы влево), биохимическое исследование крови, анализ мочи)
Визуальный осмотр живота
Пациентка указывает на локализацию боли методом «указательного пальца»
Поверхностная пальпация, затем глубокая (Пальпацию живота у беременной проводят не кончиками пальцев, а "плоской рукой", поскольку при ОА ищут не конкретную болезненную точку, а достаточно обширную область без четко выраженных границ)
УЗИ органов малого таза и органов брюшной полости
Диагностическая лапароскопия (до 16 нед. Беременности и в послеродовом периоде)
Диагностика
Только хирургическое. Экстренная аппендэктомия производится сразу же после подтверждения клинического диагноза
Хирургические
Только хирургическое. Экстренная аппендэктомия производится сразу же после подтверждения клинического диагноза
Хирургические
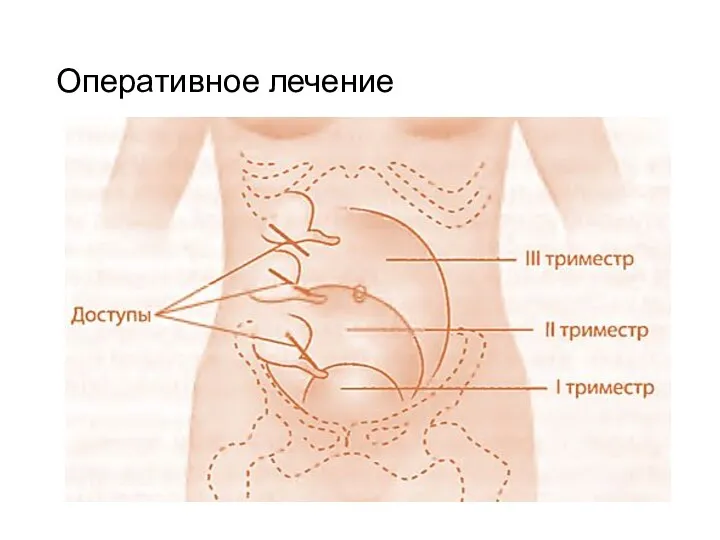
В I триместре беременности (до 12 недель): типичный косой переменный разрез в правой подвздошной области (по методике Волковича-Дьяконова); возможно использование оперативной лапароскопии
Во II триместре беременности (до 28 недель): параректальный доступ; выполнение аппендэктомии из косого переменного доступа в правой подвздошной области по методике Волковича-Дьяконова до 24 недель беременности (доступ должен быть широким, > 7-9 см)
В III триместре беременности и осложненных формах ОА - нижнесрединная лапаротомия, часто лапаротомия по Пфаннештилю
При доношенной или почти доношенной беременности (36-40 нед.) ввиду неизбежности родов на фоне перитонита операцию начинают с кесарева сечения, затем, после ушивания матки и перитонизации шва, производят аппендэктомию и лечение перитонита.
Любая форма ОА, в том числе осложненная перитонитом, не служит показанием к прерыванию беременности
Кесарево сечение производится по сугубо акушерским показаниям:
преждевременная отслойка нормально расположенной плаценты, кровотечение
при предлежании плаценты, угрожающий разрыв матки
Лечение
Оперативное лечение
Оперативное лечение









 Ревматические болезни. Пороки сердца
Ревматические болезни. Пороки сердца Психологическая коррекция самооценки у дошкольников с задержкой психического развития 6-7 лет
Психологическая коррекция самооценки у дошкольников с задержкой психического развития 6-7 лет ГЧП в сфере здравоохранения РФ
ГЧП в сфере здравоохранения РФ Реабилитация при переломе позвоночника
Реабилитация при переломе позвоночника Профилактика йододефицитных состояний
Профилактика йододефицитных состояний Тенденции и особенности отдельных видов заболеваемости в разных регионах мира, странах
Тенденции и особенности отдельных видов заболеваемости в разных регионах мира, странах Сананың бейэпилептикалық параксизмальдық бұзылыстары
Сананың бейэпилептикалық параксизмальдық бұзылыстары Пошехонская центральная районная больница
Пошехонская центральная районная больница b4e9fcd9-dd28-40cb-821c-2c0b542ac37b (1)
b4e9fcd9-dd28-40cb-821c-2c0b542ac37b (1) Вирус кори
Вирус кори Лекарственные растения содержащие тио- и цианогенные гликозиды
Лекарственные растения содержащие тио- и цианогенные гликозиды Наследование групп крови
Наследование групп крови Этиология и патогенез лихорадки
Этиология и патогенез лихорадки Диагностика и коррекция пищевых зависимостей у подростков на примере булимии
Диагностика и коррекция пищевых зависимостей у подростков на примере булимии Пролапс митрального клапана (ПМК)
Пролапс митрального клапана (ПМК) Антибиотики. Антимиробные препараты
Антибиотики. Антимиробные препараты Жаркент қаласындағы А вирусты гепатитімен ауыратын балалар бойынша талдау
Жаркент қаласындағы А вирусты гепатитімен ауыратын балалар бойынша талдау ЖДП дағы дәнекер тін жүйесі ауруларын дәлелді медицина тұрғысынан диагностикалау және емдеу тәсілдері
ЖДП дағы дәнекер тін жүйесі ауруларын дәлелді медицина тұрғысынан диагностикалау және емдеу тәсілдері Диагностика хронических холециститов, гепатитов, цирроза печени
Диагностика хронических холециститов, гепатитов, цирроза печени Оценка свойств цервикальной слизи. Исследование взаимодействия сперматозоидов с цервикальной слизью
Оценка свойств цервикальной слизи. Исследование взаимодействия сперматозоидов с цервикальной слизью Значение деятельности медицинской сестры с пациентами, страдающими атеросклеротическим поражением различной локализации
Значение деятельности медицинской сестры с пациентами, страдающими атеросклеротическим поражением различной локализации Бронхообструктивті синдром
Бронхообструктивті синдром Патология почек
Патология почек Некомпактный миокард левого желудочка в педиатрической практике
Некомпактный миокард левого желудочка в педиатрической практике Инфекционды аурулар кабинеті
Инфекционды аурулар кабинеті Виды ран и правила оказания первой помощи
Виды ран и правила оказания первой помощи Мышечная система
Мышечная система Что говорить? Структура речевых модулей
Что говорить? Структура речевых модулей