Содержание
- 2. Быстропрогрессирующий нефрит Синонимы: Быстро прогрессирующий гломерулонефрит (БПГН) , диффузный экстракапиллярный пролиферативный гломерулонефрит, злокачнственный нефрит.
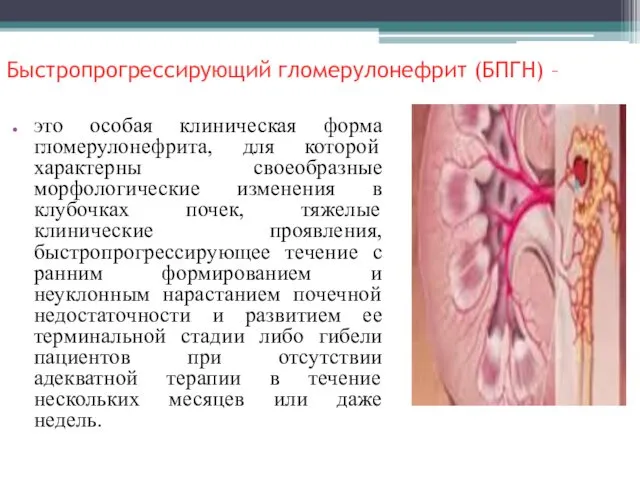
- 3. Быстропрогрессирующий гломерулонефрит (БПГН) – это особая клиническая форма гломерулонефрита, для которой характерны своеобразные морфологические изменения в
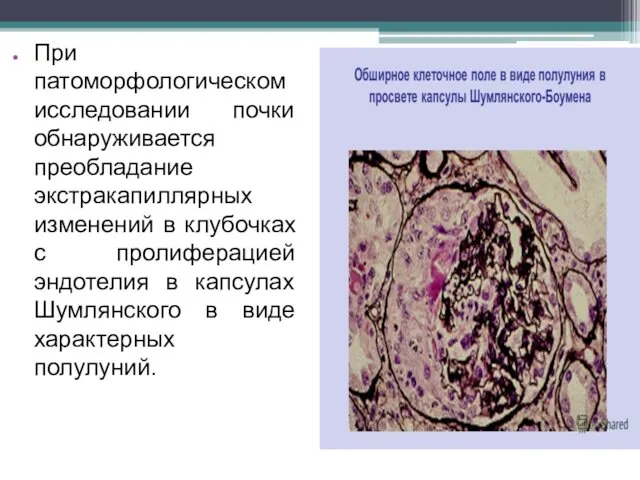
- 4. При патоморфологическом исследовании почки обнаруживается преобладание экстракапиллярных изменений в клубочках с пролиферацией эндотелия в капсулах Шумлянского
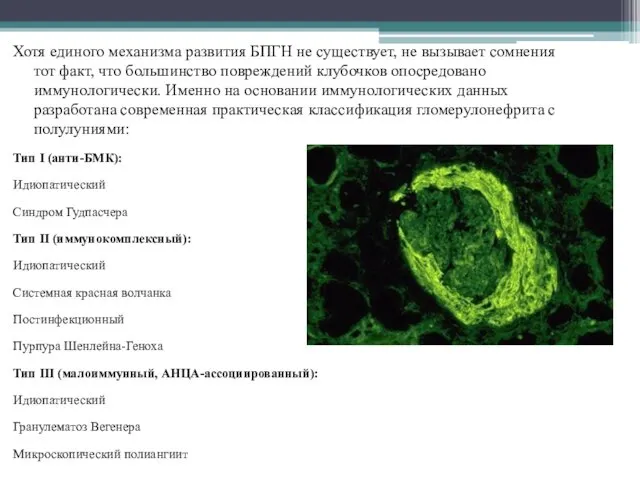
- 5. Хотя единого механизма развития БПГН не существует, не вызывает сомнения тот факт, что большинство повреждений клубочков
- 6. I тип гломерулонефрита с полулуниями (заболевание, вызванное антителами к базальной мембране капилляров клубочка (БМК)) характеризуется линейным
- 7. Анти-БМК гломерулонефрит, как правило, проявляется гематурией, нефритическим мочевым осадком, субнефротической протеинурией и быстропрогрессирующей (в течение недель
- 8. II тип гломерулонефрита с полулуниями обусловлен иммунными комплексами, которые образуются или оседают в различных участках почечного
- 9. III тип гломерулонефрита с полулуниями, называемый также малоиммунным видом, определяется в отсутствие антител к БМК или
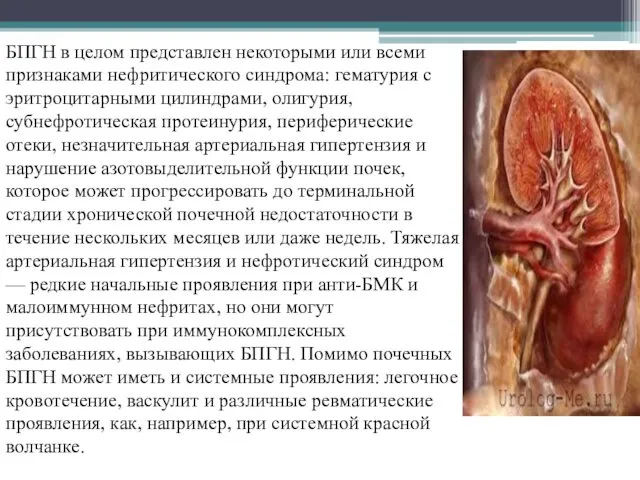
- 10. БПГН в целом представлен некоторыми или всеми признаками нефритического синдрома: гематурия с эритроцитарными цилиндрами, олигурия, субнефротическая
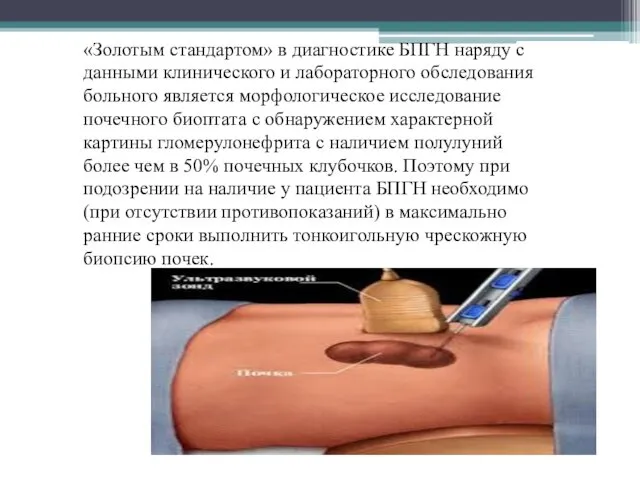
- 11. «Золотым стандартом» в диагностике БПГН наряду с данными клинического и лабораторного обследования больного является морфологическое исследование
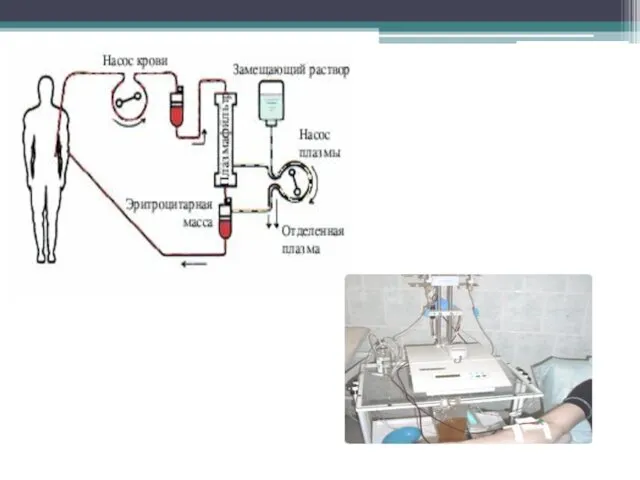
- 12. В настоящее время методы лечения направлены прежде всего на подавление аутоиммунных воспалительных процессов, т.е. включают иммунодепрессанты
- 13. Типичный иммуносупрессивный режим включает кортикостероиды (внутривенное введение метилпреднизолона на протяжении 3 дней в дозе 15 мг/кг/сут
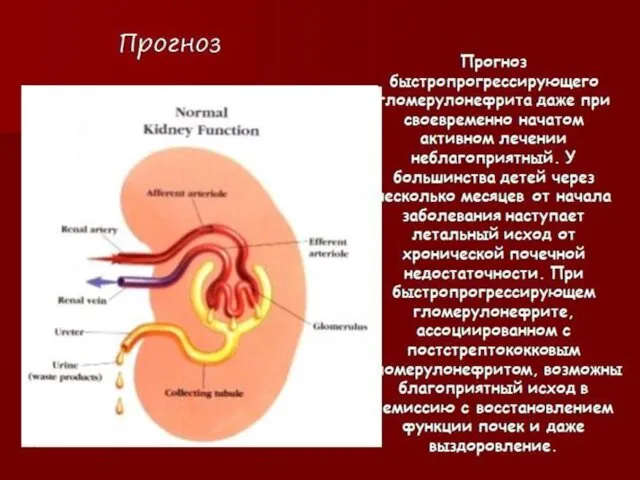
- 14. Прогрессирование заболевания до терминальной стадии ХПН может быть предотвращено, если лечение начинается при концентрации креатинина плазмы
- 16. Диспансеризация и реабилитация Независимо от варианта течения гломерулонефрита все дети подлежат диспансерному наблюдению нефрологом и участковым
- 17. В случаях выявления рецидива необходима своевременная коррекция режима, питания, медикаментозной терапии, учебной и физической нагрузки, санация
- 18. Ребенку рекомендуется 1 раз в году даже при полной клинико-лабораторной ремиссии проводить комплексное обследование в стационаре
- 20. Литература 1. Клиническая нефрология. В 2 т. /Под ред. Е.М. Тареева. — М.: Медицина, 1983. 2.
- 22. Скачать презентацию












 Basic life support
Basic life support Кальций, фосфор, магний, фтордың адам организміндегі рөлі
Кальций, фосфор, магний, фтордың адам организміндегі рөлі Заболевания молочной железы
Заболевания молочной железы Антиатеросклеротические средства
Антиатеросклеротические средства Кистозные образования челюстей и мягких тканей. ЧЛО
Кистозные образования челюстей и мягких тканей. ЧЛО Мұрынның тампонадасы
Мұрынның тампонадасы Анестезия при заболеваниях эндокринной системы
Анестезия при заболеваниях эндокринной системы Сосудистая недостаточность
Сосудистая недостаточность Брюшной тиф и паратифы. Сальмонеллёзы
Брюшной тиф и паратифы. Сальмонеллёзы Правила безопасного сексуального поведения
Правила безопасного сексуального поведения Принципы неотложной помощи при судорожных припадках с потерей сознания
Принципы неотложной помощи при судорожных припадках с потерей сознания Медицинские отходы структура, классификация и организация системы сбора и удаления отходов в МО
Медицинские отходы структура, классификация и организация системы сбора и удаления отходов в МО Патология нервной системы, ассоциированная с антителами к IgLON 5
Патология нервной системы, ассоциированная с антителами к IgLON 5 Физические и технические основы ультразвуковых исследований
Физические и технические основы ультразвуковых исследований Причины нарушений развития организма
Причины нарушений развития организма Патофизиология синдрома повышенной воздушности легких
Патофизиология синдрома повышенной воздушности легких Вспомогательные вещества в различных ЛФ как фармацевтический фактор
Вспомогательные вещества в различных ЛФ как фармацевтический фактор Неврологические проявления остеохондроза позвоночника
Неврологические проявления остеохондроза позвоночника Перинатальный гепатит В. Синдром Рейе. Изменения печени при осложненной беременности
Перинатальный гепатит В. Синдром Рейе. Изменения печени при осложненной беременности Анемиялық синдром (анемиямен көрінетін аурулардың дифференциалы диагностикасы)
Анемиялық синдром (анемиямен көрінетін аурулардың дифференциалы диагностикасы) Кількісні розлади сечевиділення. Перша медична допомога
Кількісні розлади сечевиділення. Перша медична допомога Психология успеха в бизнесе
Психология успеха в бизнесе Основы электрокардиографии
Основы электрокардиографии Направление и основные ветви лучевого нерва
Направление и основные ветви лучевого нерва Произведение ребенка 448 группа ОМФ 2011-2012 травматология
Произведение ребенка 448 группа ОМФ 2011-2012 травматология Құпиялық қағиданы бұзғаны үшін медицина қызметкерлерінің жауапкершілігі. Құпиялықтың рұқсат етілген шектеулері
Құпиялық қағиданы бұзғаны үшін медицина қызметкерлерінің жауапкершілігі. Құпиялықтың рұқсат етілген шектеулері Функціонування ферментів системи антиоксидантного захисту у вегетативних та репродуктивних органах Fraxinus excelsior L
Функціонування ферментів системи антиоксидантного захисту у вегетативних та репродуктивних органах Fraxinus excelsior L Анцибаров_318_презентация
Анцибаров_318_презентация