Содержание
- 2. Основная локализация возбудителя в организме человека – в крови. Для сохранения возбудителя как биологического вида (ІІ
- 3. ИНФЕКЦИИ С ТРАНСМИССИВНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ Малярия Сыпной тиф Возвратный тиф Клещевой энцефалит Клещевой боррелиоз (болезнь Лайма)
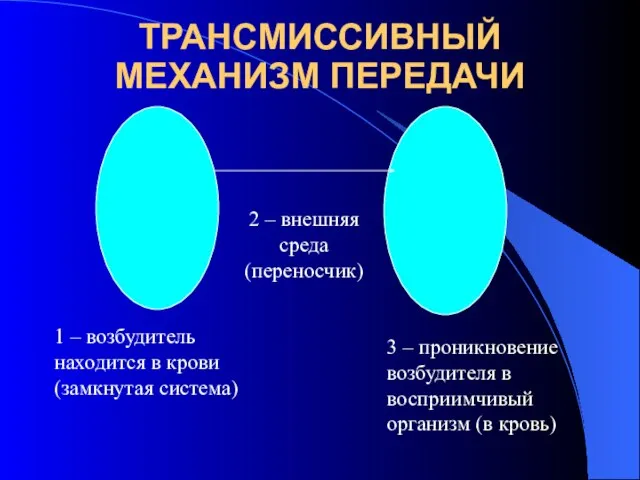
- 4. ТРАНСМИССИВНЫЙ МЕХАНИЗМ ПЕРЕДАЧИ 1 – возбудитель находится в крови (замкнутая система) 2 – внешняя среда (переносчик)
- 5. ТРАНСМИССИВНЫЙ МЕХАНИЗМ ПЕРЕДАЧИ І антропонозы – передача от человека к человеку (сыпной тиф, возвратный тиф, малярия)
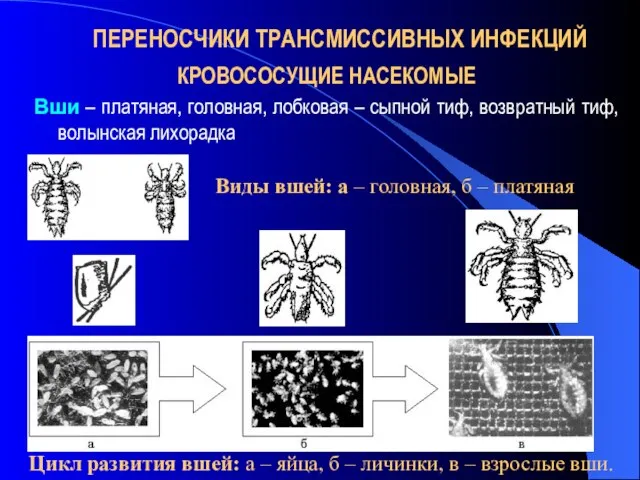
- 6. ПЕРЕНОСЧИКИ ТРАНСМИССИВНЫХ ИНФЕКЦИЙ КРОВОСОСУЩИЕ НАСЕКОМЫЕ Вши – платяная, головная, лобковая – сыпной тиф, возвратный тиф, волынская
- 7. КРОВОСОСУЩИЕ НАСЕКОМЫЕ Anopheles (самки) – малярия, Aedes – желтая лихорадка Блоха – чума
- 8. КРОВОСОСУЩИЕ НАСЕКОМЫЕ КЛЕЩИ (личинка, нимфа, половозрелый клещ – каждая стадия питается на своем хозяине). Трансовариальная передача
- 9. ОСОБЕННОСТИ ЭПИДЕМИЧЕСКОГО ПРОЦЕССА ЭНДЕМИЧНОСТЬ (природная очаговость) – распространение в определенных географических районах, где постоянно обитают специфические
- 10. ПРОФИЛАКТИКА ТРАНСМИССИВНЫХ ИНФЕКЦИЙ При антропонозах – ранняя и полная госпитализация больных Специфические химиопрепараты При зоонозах Дератизация
- 11. ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА МАЛЯРИИ Малярия – инфекционное заболевание, вызываемое простейшими (малярийным плазмодием), характеризуется типичными приступами лихорадки с
- 12. ИСТОРИЧЕСКИЕ СВЕДЕНИЯ И АКТУАЛЬНОСТЬ Наиболее вероятная родина малярии – Западная (P. falciparum) и Центральная Африка (P.
- 13. Малярия всегда была и есть одной из наиболее опасных болезней человека. Она приводила к упадку великих
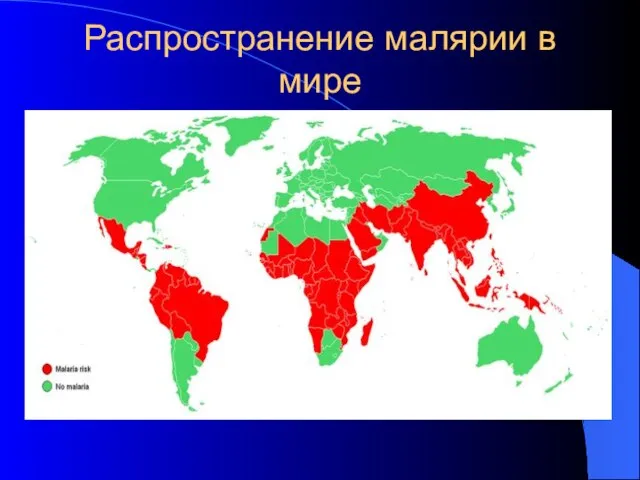
- 14. Малярия ежегодно вызывает около 350-500 млн случаев заболеваний и примерно 1,3-3 млн смертей (как минимум одна
- 15. Распространение малярии в мире
- 16. ЭТИОЛОГИЯ МАЛЯРИИ Возбудители - Plasmodium vivax – трехдневной малярии (P. vivax vivax - “южный” штамм, P.
- 17. ЦИКЛ РАЗВИТИЯ МАЛЯРИЙНОГО ПЛАЗМОДИЯ половой (спорогония) – в организме комара бесполый (шизогония) – в организме человека
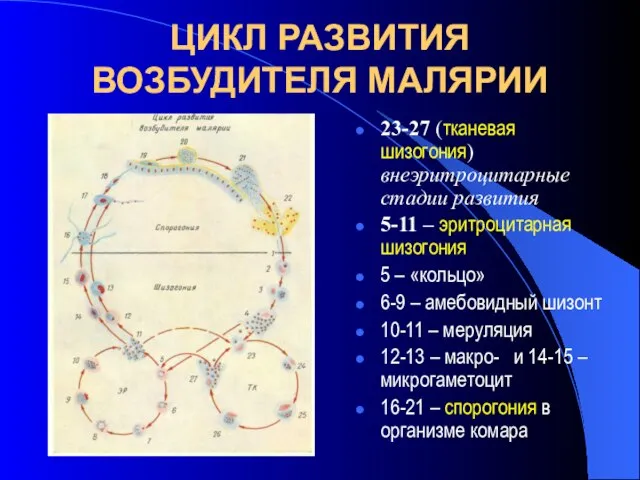
- 18. ЦИКЛ РАЗВИТИЯ ВОЗБУДИТЕЛЯ МАЛЯРИИ 23-27 (тканевая шизогония) внеэритроцитарные стадии развития 5-11 – эритроцитарная шизогония 5 –
- 19. ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА МАЛЯРИИ Источник возбудителя – больной, паразитоноситель Механизм передачи – трансмиссивный; возможно – при переливании
- 20. ПАТОГЕНЕЗ МАЛЯРИИ Тканевая шизогония (инкубационный период) Попадание в кровь преэритроцитарных шизонтов – инициальная лихорадка неправильного типа
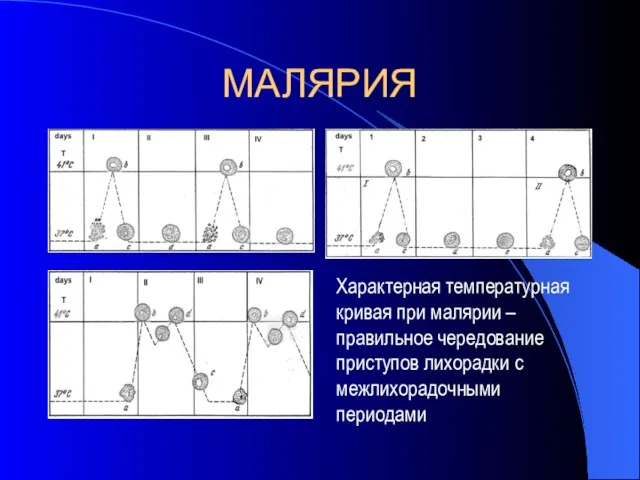
- 21. МАЛЯРИЯ Характерная температурная кривая при малярии – правильное чередование приступов лихорадки с межлихорадочными периодами
- 22. КЛИНИКА МАЛЯРИИ Инкубационный период: 3-дневная малярия – 10-14 дней (южный вариант) или 8-14 мес. (северный), 4-дневная
- 23. ЛАБОРАТОРНАЯ ДИАГНОСТИКА МАЛЯРИИ Выявление возбудителя в крови (паразитоскопия) – “толстая” капля (наличие разных стадий развития плазмодия
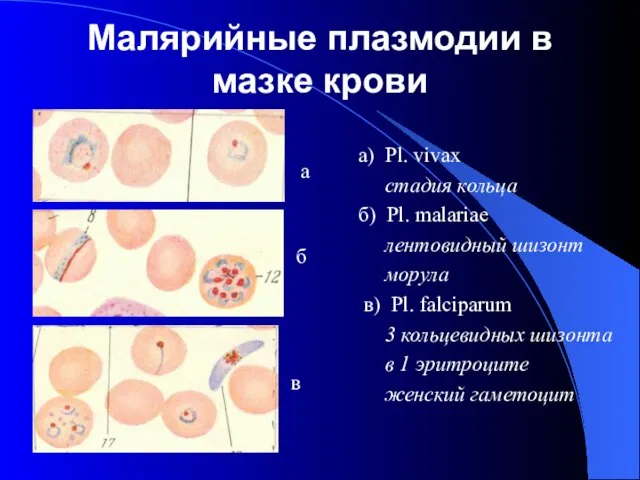
- 24. Малярийные плазмодии в мазке крови а) Pl. vivax стадия кольца б) Pl. malariae лентовидный шизонт морула
- 25. МАЛЯРИЯ Госпитализация – для проведения радикального курса терапии. Охрана палаты от доступа комаров. Лечение – этиотропное
- 26. МАЛЯРИЯ Выписка – не раньше чем через 1-2 дня после освобождения крови от плазмодиев (лабораторный контроль!)
- 27. ПРОФИЛАКТИКА МАЛЯРИИ Санитарная охрана территории государства от завоза (карантинная инфекция) Обязательная регистрация Полное выявление источников возбудителя
- 28. ПРОФИЛАКТИКА МАЛЯРИИ Обследованию на малярию подлежат Длительно лихорадящие больные (с температурой тела 37,5 °С и выше
- 29. ПРОФИЛАКТИКА МАЛЯРИИ Профилактический (примахин) курс лечения при взятии на учет (2 недели) Противорецидивный курс (ежегодно перед
- 30. ЧУМА Особо опасное инфекционное заболевание, которое вызывается чумной палочкой. Проявляется лихорадкой, тяжелой интоксикацией, серозно-геморрагическим воспалением лимфатических
- 31. ЭПИДЕМИОЛОГИЯ ЧУМЫ Источники возбудителя – грызуны, верблюды, больной человек (особенно с легочной формой) Крыса Суслик Тарбаган
- 32. ЭПИДЕМИОЛОГИЯ ЧУМЫ Механизмы передачи – трансмиссивный (переносчик - блоха); контактный; алиментарный; капельный Восприимчивость – всеобщая Природно-очаговая
- 33. ПАТОГЕНЕЗ ЧУМЫ Внедрение возбудителя (через кожу, дыхательные пути, пищеварительный канал) Проникновение возбудителя в регионарные лимфоузлы (образование
- 34. КЛАССИФИКАЦИЯ ЧУМЫ Клинические формы: кожная, бубонная, кожно-бубонная; первично-легочная, вторично-легочная, кишечная, первично-септическая, вторично-септическая, другие формы. Степень тяжести:
- 35. КЛИНИКА ЧУМЫ Инкубационный период – 3-6 суток, у привитых – до 10 суток Начало болезни внезапное,
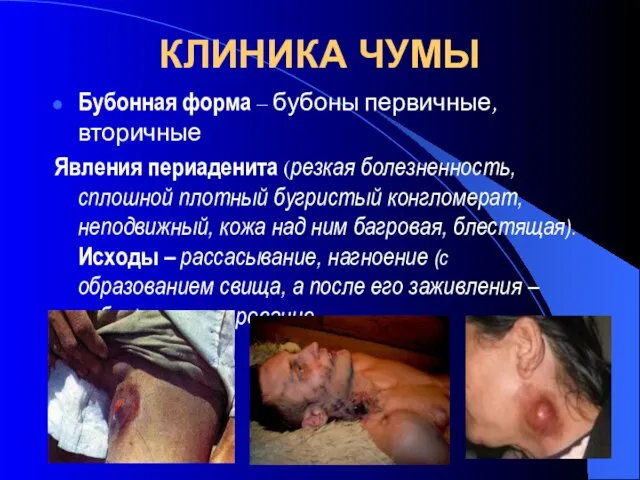
- 36. КЛИНИКА ЧУМЫ Бубонная форма – бубоны первичные, вторичные Явления периаденита (резкая болезненность, сплошной плотный бугристый конгломерат,
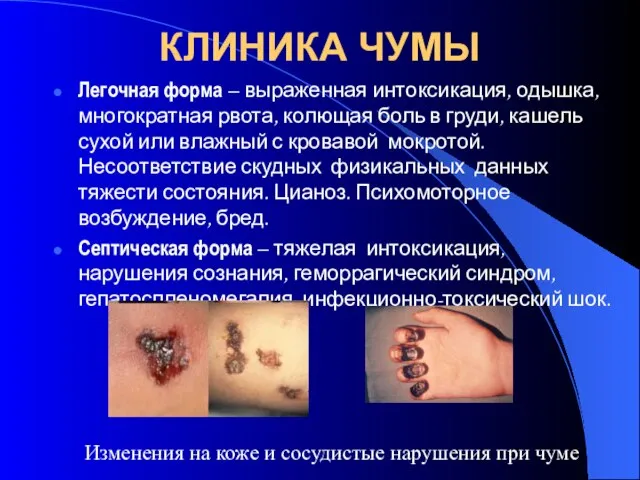
- 37. КЛИНИКА ЧУМЫ Легочная форма – выраженная интоксикация, одышка, многократная рвота, колющая боль в груди, кашель сухой
- 38. ЛАБОРАТОРНАЯ ДИАГНОСТИКА ЧУМЫ Выявление возбудителя – бактериологический метод (основной) - выделение чистой культуры возбудителя, с дальнейшей
- 39. ЛЕЧЕНИЕ ЧУМЫ Стационарное лечение в условиях строгой изоляции Антибиотики стрептомицин – в/м 2-3 г/сутки (бубонная форма),
- 40. Памятник жертвам чумы ( г. Карловы Вары, Чехия)
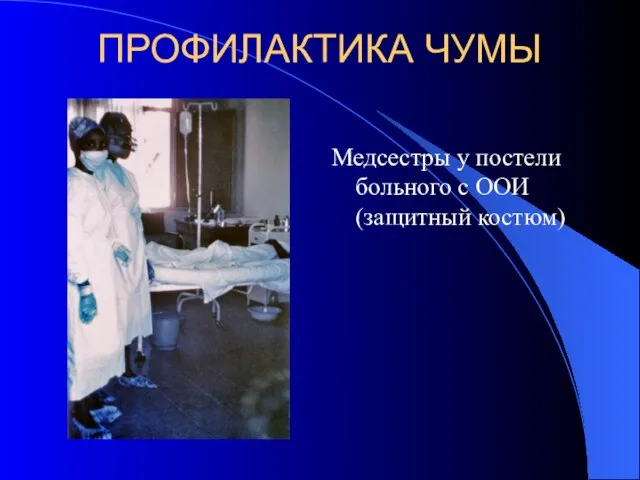
- 41. ПРОФИЛАКТИКА ЧУМЫ Медсестры у постели больного с ООИ (защитный костюм)
- 42. ПРОТИВОЭПИДЕМИЧЕСКИЕ МЕРОПРИЯТИЯ при выявлении больного с карантинной инфекцией Предупреждение заноса инфекции из-за рубежа (Международные санитарные правила)
- 44. Скачать презентацию
































 Педагогический потенциал невербальных средств общения
Педагогический потенциал невербальных средств общения Духовне здоров’я
Духовне здоров’я Гастроэзофагиальді рефлюкс
Гастроэзофагиальді рефлюкс Reforma intima
Reforma intima Конфликты на предприятии
Конфликты на предприятии Патогенные кокки
Патогенные кокки Развитие российской медицины в годы Великой Отечественной войны
Развитие российской медицины в годы Великой Отечественной войны Жоғарғы жүйке іс-әрекеті туралы түсінік. №5 дәріс
Жоғарғы жүйке іс-әрекеті туралы түсінік. №5 дәріс Отоларингологія. (Лекция 1)
Отоларингологія. (Лекция 1) Открытые повреждения (раны)
Открытые повреждения (раны) Современные методы помощи детям с РАС
Современные методы помощи детям с РАС Хирургическое лечение острого панкреатита
Хирургическое лечение острого панкреатита Акушерские кровотечения в родах и послеродовом периоде. Тема 3
Акушерские кровотечения в родах и послеродовом периоде. Тема 3 Trypanosoma Brucei
Trypanosoma Brucei История белого медицинского халата
История белого медицинского халата Топографическая анатомия поверхностных образований и боковой поверхности лица
Топографическая анатомия поверхностных образований и боковой поверхности лица Атопиялық дерматит
Атопиялық дерматит Восприятие. Виды восприятия
Восприятие. Виды восприятия Тромбоэмболия лёгочной артерии
Тромбоэмболия лёгочной артерии Глаукома, определение, классификация, современные методы диагностики
Глаукома, определение, классификация, современные методы диагностики Лейкозы. Классификация лейкозов (по цитогенезу)
Лейкозы. Классификация лейкозов (по цитогенезу) Всасывание фармацевтических субстанций у детей после различных путей введения в организм
Всасывание фармацевтических субстанций у детей после различных путей введения в организм Острые лейкозы
Острые лейкозы Описание проекта «Доступность Омник окас». Аптеки
Описание проекта «Доступность Омник окас». Аптеки Биологиялық ұлпалардға жоғары интенсивті лазерлік сәуле әсерінің механизмі
Биологиялық ұлпалардға жоғары интенсивті лазерлік сәуле әсерінің механизмі Настроение. Внутренний мир человека. Личность
Настроение. Внутренний мир человека. Личность Реабилитация больных с заболеваниями ЖКТ
Реабилитация больных с заболеваниями ЖКТ Трансанальная слизисто-подслизистая резекция по методу Лонго
Трансанальная слизисто-подслизистая резекция по методу Лонго