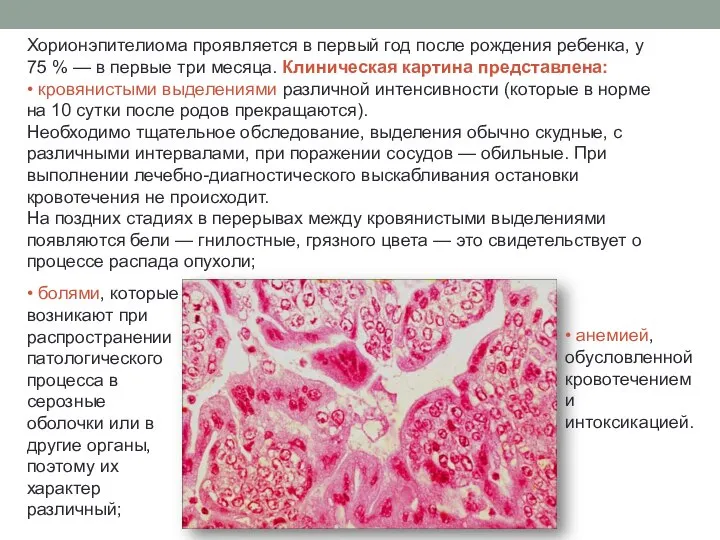
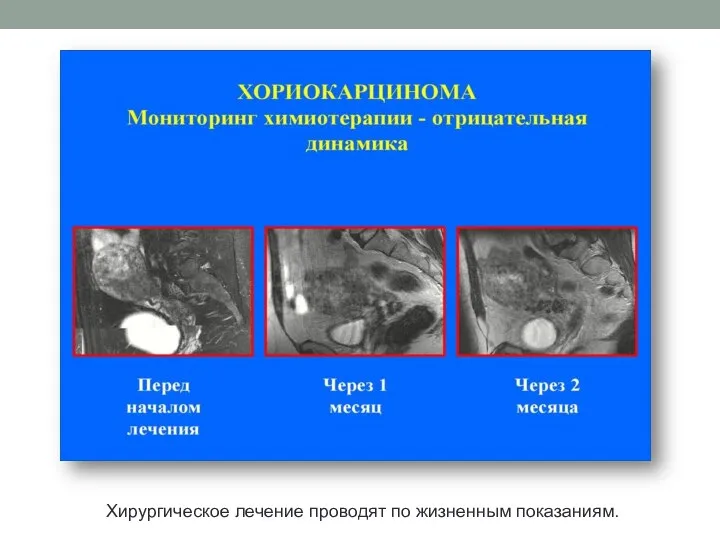
Хорионэпителиома проявляется в первый год после рождения ребенка, у 75 %
— в первые три месяца. Клиническая картина представлена:
• кровянистыми выделениями различной интенсивности (которые в норме на 10 сутки после родов прекращаются).
Необходимо тщательное обследование, выделения обычно скудные, с различными интервалами, при поражении сосудов — обильные. При выполнении лечебно-диагностического выскабливания остановки кровотечения не происходит.
На поздних стадиях в перерывах между кровянистыми выделениями появляются бели — гнилостные, грязного цвета — это свидетельствует о процессе распада опухоли;
• анемией, обусловленной кровотечением и интоксикацией.
• болями, которые возникают при распространении патологического процесса в серозные оболочки или в другие органы, поэтому их характер различный;








 Особенности ведения родов у пациенток с оперированной маткой
Особенности ведения родов у пациенток с оперированной маткой Балалар эндокринологиясындағы дәрілік формуляр
Балалар эндокринологиясындағы дәрілік формуляр Новый набор компании NSP «Ясная голова»
Новый набор компании NSP «Ясная голова» Орталық нерв жүйесінің аурулары
Орталық нерв жүйесінің аурулары Методика «Шесть шляп мышления» (Эдвард де Боно)
Методика «Шесть шляп мышления» (Эдвард де Боно) Płynoterapia i zaburzenia elektrolitowe
Płynoterapia i zaburzenia elektrolitowe Аурудың оқу тарихын жазумен науқасты курациялау
Аурудың оқу тарихын жазумен науқасты курациялау Пневмониялар. Классификациясы, диагностикасы, емі (мәселелік дәріс)
Пневмониялар. Классификациясы, диагностикасы, емі (мәселелік дәріс) Тотальное и субтотальное затемнение. Рентгенография грудной клетки
Тотальное и субтотальное затемнение. Рентгенография грудной клетки Тыныс жетіспеушілігінің емі
Тыныс жетіспеушілігінің емі СИСТЕМНЫЕ ВСКУЛИТЫ - 1
СИСТЕМНЫЕ ВСКУЛИТЫ - 1 مفهوم درد وتسکین درد
مفهوم درد وتسکین درد Обезболивание. Наркоз
Обезболивание. Наркоз Гипотиреоз беременных
Гипотиреоз беременных Коммуникативные кризисы и факторы организационного стресса
Коммуникативные кризисы и факторы организационного стресса Трихоцефалез
Трихоцефалез Топографическая анатомия. Оперативная хирургия грудной клетки
Топографическая анатомия. Оперативная хирургия грудной клетки Пациент с изжогой на приеме у врача: как построить эффективный диалог
Пациент с изжогой на приеме у врача: как построить эффективный диалог Абдоминал синдромы, асқазан жарасы мен ұлтабар және оның асқынулары (перфорациясы, ену, стеноз)
Абдоминал синдромы, асқазан жарасы мен ұлтабар және оның асқынулары (перфорациясы, ену, стеноз) Невынашивание беременности
Невынашивание беременности Бронхиальная астма у детей
Бронхиальная астма у детей Отеки и их виды. Лечение
Отеки и их виды. Лечение Лучевая терапия. Лекция 7
Лучевая терапия. Лекция 7 Чисто прогестиновые методы: ЧПОК, инъекционные контрацептивы и имплантаты
Чисто прогестиновые методы: ЧПОК, инъекционные контрацептивы и имплантаты Деформации стопы
Деформации стопы Травмы мочеполовой системы
Травмы мочеполовой системы Схема кроветворения
Схема кроветворения Виды имплантации зубов. Методики проведения операции. Особенности строения и виды имплантатов. Ценовые категории
Виды имплантации зубов. Методики проведения операции. Особенности строения и виды имплантатов. Ценовые категории