Содержание
- 2. Инфаркт миокарда Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных клеток миокарда с последующим
- 3. Патофизиологические особенности Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном стенозе до 70% в
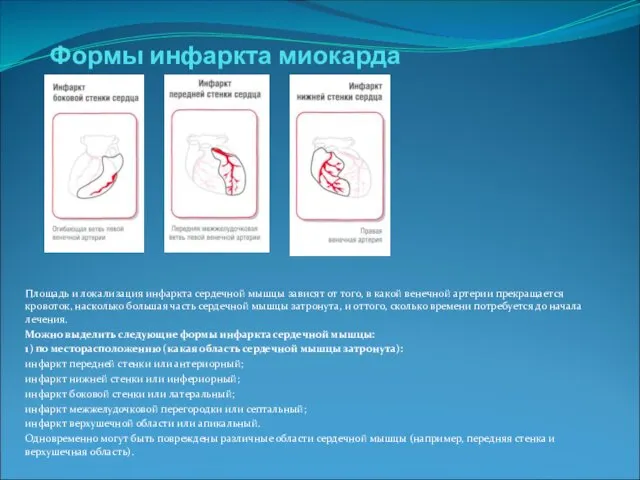
- 4. Формы инфаркта миокарда Площадь и локализация инфаркта сердечной мышцы зависят от того, в какой венечной артерии
- 5. Формы инфаркта миокарда При трансмуральном ИМ (инфаркте миокарда с зубцом Q) очаг некроза захватывает либо всю
- 6. При нетрансмуральном ИМ (инфаркте миокарда без зубца Q) очаг некроза захватывает только субэндокардиальные или интрамуральные отделы
- 7. Клиническая картина инфаркта миокардa Самым характерным симптомом инфаркта миокарда является боль. Боли в типичных случаях локализуются
- 8. Клиническая картина инфаркта миокардa Часто у больных развиваются и вегетативные нарушения: мышечная дрожь, тошнота, рвота, нарушениями
- 9. Диагностика Электрокардиография Поначалу единственным признаком могут быть высокие остроконечные зубцы T. Электрокардиограмму следует повторять через 20—30
- 10. Ферменты Активность MB-фракции "креатинфосфокиназа" (КФК) обычно повышается через 8—10 ч от начала инфаркта миокарда и возвращается
- 11. Эхокардиография" (Эхо-КГ) Проводят при затяжном болевом синдроме и отсутствии типичных изменений ЭКГ. Нарушения локальной сократимости указывают
- 12. КОРОНАРОАНГИОГРАФИЯ Целью коронароангиографии является оценка наличия поврежденных венечных артерий, степени его тяжести и определение подходящего методалечения.
- 13. РАСШИРЕНИЕ (ДИЛАТАЦИЯ) ВЕНЕЧНОЙ АРТЕРИИ ИЛИ КОРОНАРНАЯ АНГИОПЛАСТИКА Расширение венечной артерии - это лечебная процедура, во время
- 14. АТИПИЧНЫЕ ФОРМЫ ТЕЧЕНИЯ ИНФАРКТА МИОКАРДА Абдоминальная форма. Протекает по типу патологии ЖКТ с болями в подложечной
- 15. Дифференциальная диагностика инфаркта Миокарда: 1. Стенокардия. При инфаркте боли носят нарастающий характер, большей интенсивности, больные возбуждены,
- 16. Дифференциальная диагностика инфаркта Миокарда: 4. Эмболия ствола легочной артерии (как самостоятельное заболевание, а не осложнение инфаркта
- 17. Сложившаяся в настоящее время система лечения больных ИМ включает: специализированные кардиологические бригады скорой помощи (догоспитальный этап),
- 18. Цели лечения Обезболивание. • Восстановление нарушенного коронарного кровотока и поддержание проходимости пораженной коронарной арте-рии (профилактика ретротромбоза)
- 19. купирование боли (анальгезия); тромболитическая терапия (естественно, с учетом индивидуальных показаний и противопоказаний); антитромботическая и антиагрегантная терапия;
- 20. Купирование боли больного с врачом, еще до регистрации Купирование ангинозного приступа является обязательным условием всех дальнейших
- 21. Морфин. Классическим средством купирования боли у больных ИМ является применение наркотических анальгетиков. Морфин, являющийся агонистом опиоидных
- 22. При отсутствии эффекта от применения морфина и сохранении болевого синдрома показано внутривенное капельное введение растворов нитроглицерина
- 23. β-адреноблокаторы. Внутривенное введение b-адреноблокаторов в острейшем периоде ИМ может способствовать купированию болевого синдрома и ограничению зоны
- 24. Метопролол вводят внутривенно в дозе 5 мг с 5-минутным интервалом (до трех раз, если ЧСС сохраняется
- 25. Следует учитывать противопоказания к применению b-адреноблокаторов у больных ИМ: наличие признаков застойной сердечной недостаточности (в том
- 26. Оксигенотерапия Оксигенотерапия показана всем больным ИМ с зубцом Q. Применение кислорода через маску или интраназальный катетер
- 27. Антитромбоцитарные средства Обязательным условием ведения больных ИМ является назначение антитромбоцитарных ЛС. Чаще всего назначают аспирин в
- 28. Гепарины Как было показано в разделе 6.3, гепарин является эффективным непрямым ингибитором тромбина, оказывающим свое антитромботическое
- 29. Метаболические препараты В настоящее время у больных ИМ используют, в основном, два способа активного воздействия на
- 30. Глюкозо-инсулино-калиевая смесь (ГИК) широко используется для лечения больных ИМ на протяжении более 40 лет. Недавно были
- 31. Ингибиторы АПФ В последнее время ингибиторы АПФ все шире используют для лечения больных острым ИМ и
- 32. ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА Больным, которые перенесли инфаркт сердечной мышцы, рекомендуется использовать: 1)антиагреганты; 2) бета-адреноблокаторы;
- 33. ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА 2) Бета-адреноблокаторы: • метопролол (Эгилок, метопролол назначаются 2 раза в день).
- 34. Период реабилитации Реабилитации различают: а) Физическая - восстановление до максимально возможного уровня функции сердечно-сосудистой системы. Необходимо
- 35. . Лечение осложненного инфаркта миокарда Кардиогенный шок. а) Рефлекторный (связан с болевым синдромом). Необходимо повторное введение
- 37. Скачать презентацию
Инфаркт миокарда
Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных
Инфаркт миокарда
Инфаркт миокарда - это тяжелое заболевание, характеризующееся гибелью части сократительных
Патофизиологические особенности
Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при
Патофизиологические особенности
Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при
Формы инфаркта миокарда
Площадь и локализация инфаркта сердечной мышцы зависят от
Формы инфаркта миокарда
Площадь и локализация инфаркта сердечной мышцы зависят от
Можно выделить следующие формы инфаркта сердечной мышцы:
1) по месторасположению (какая область сердечной мышцы затронута):
инфаркт передней стенки или антериорный;
инфаркт нижней стенки или инфериорный;
инфаркт боковой стенки или латеральный;
инфаркт межжелудочковой перегородки или септальный;
инфаркт верхушечной области или апикальный.
Одновременно могут быть повреждены различные области сердечной мышцы (например, передняя стенка и верхушечная область).
Формы инфаркта миокарда
При трансмуральном ИМ (инфаркте миокарда с зубцом Q)
Формы инфаркта миокарда
При трансмуральном ИМ (инфаркте миокарда с зубцом Q)
всю толщу сердечной мышцы от субэндокардиальных до субэпикардиальных слоев
миокарда (рис. 6.18, а), либо большую его часть (рис. 6.18, б), что находит свое отражение на
поверхностной ЭКГ в виде формирования патологического зубца Q или комплекса QS
в нескольких электрокардиографических отведениях. Отсюда и синоним трансмурального
ИМ — ―инфаркт миокарда с зубцом Q‖. Как правило, такое повреждение сердечной мышцы
достаточно обширно и очаг некроза распространяется на 2 и больше сегментов ЛЖ
(крупноочаговый ИМ).
При нетрансмуральном ИМ (инфаркте миокарда без зубца Q) очаг некроза захватывает
При нетрансмуральном ИМ (инфаркте миокарда без зубца Q) очаг некроза захватывает
только субэндокардиальные или интрамуральные отделы ЛЖ (рис. 6.18, в, г) и не
сопровождается патологическими изменениями комплекса QRS (―инфаркт миокарда без
зубца Q‖). В течение длительного времени в отечественной литературе для обозначения ИМ
без зубца Q использовался термин ―мелкоочаговый ИМ‖. Действительно, в большинстве
случаев ИМ без зубца Q существенно меньше по протяженности, чем трансмуральный
инфаркт, хотя нередко встречаются случаи обширного субэндокардиального ИМ,
распространяющегося на несколько сегментов ЛЖ, но затрагивающего только
субэндокардиальные слои миокарда.
Клиническая картина инфаркта миокардa
Самым характерным симптомом инфаркта миокарда является боль.
Клиническая картина инфаркта миокардa
Самым характерным симптомом инфаркта миокарда является боль.
Боли в типичных случаях локализуются в левой части грудной клетки, за грудиной, иногда в верхней части живота или под лопаткой. Классическим случаем считается сильная загрудинная боль, длительностью более 30 минут, не снимающаяся нитроглицерином. Иногда вместо болей появляется чувство жжения, умеренного давления, сжатия за грудиной, в грудной клетке. Часто боли протекают волнообразно, длительно, то несколько ослабевая, даже прекращаясь, то снова усиливаясь. Часто боли не имеют четких границ и носят разлитой, распространенный характер. Считается, что боли при инфаркте не должны быть связаны с актом дыхания. Однако это бывает не всегда и, увы, зачастую приводит к запоздалой диагностике инфаркта миокарда, так как врачи не ассоциируют эти боли с сердечной патологией. Это тем более огорчительно, что подобная симптоматика бывает, как правило, при обширных и глубоких инфарктах миокарда и объясняется возникающим реактивным раздражением плевры. Помимо болевого синдрома для инфаркта миокарда характерны и другие признаки, такие как снижение АД (в ряде случаев инфаркт миокарда может протекать при повышенном давлении, особенно у гипертоников относительно молодого возраста, но это встречается реже, и в этом случае падение АД происходит отсроченно, через несколько часов и даже дней).
Снижение АД зависит от падения сократительной способности сердца, когда участки миокарда, попавшие в инфарктную зону, теряют свою способность к сокращению и перестают работать. Отсюда понятно, что чем больше зона инфаркта, тем выраженное будет падение сократимости сердца и тем значительнее будет снижение АД. Такое грозное осложнение инфаркта миокарда, как кардиогенный шок развивается только при очень больших и глубоких инфарктах, когда из сокращения выключается до 40% и более рабочего миокарда. Чем ниже уровень АД у больного с инфарктом миокарда, тем серьезнее прогноз заболевания.
Клиническая картина инфаркта миокардa
Часто у больных развиваются и вегетативные нарушения:
Клиническая картина инфаркта миокардa
Часто у больных развиваются и вегетативные нарушения:
Жалобы Неприятные ощущения в груди, в области шеи или нижней челюсти (тяжесть, жжение, давление) длительностью 30 мин и более. Атипичные проявления (слабость, одышка, сердечная недостаточность) чаще встречаются в пожилом возрасте и при
Диагностика
Электрокардиография
Поначалу единственным признаком могут быть высокие остроконечные зубцы T.
Диагностика
Электрокардиография
Поначалу единственным признаком могут быть высокие остроконечные зубцы T.
Ферменты
Активность MB-фракции "креатинфосфокиназа" (КФК) обычно повышается через 8—10 ч от
Ферменты
Активность MB-фракции "креатинфосфокиназа" (КФК) обычно повышается через 8—10 ч от
Эхокардиография" (Эхо-КГ)
Проводят при затяжном болевом синдроме и отсутствии типичных
Эхокардиография" (Эхо-КГ)
Проводят при затяжном болевом синдроме и отсутствии типичных
КОРОНАРОАНГИОГРАФИЯ
Целью коронароангиографии является оценка наличия поврежденных венечных артерий, степени
КОРОНАРОАНГИОГРАФИЯ
Целью коронароангиографии является оценка наличия поврежденных венечных артерий, степени
Иногда процедура проводится через артерию запястья. Длинный тонкий зонд вводится в сердце, в места начала венечных артерий. Через катетер в венечные артерии вводится небольшое количество контрастного вещества - и кровеносные сосуды сердца делаются видимыми с помощью рентгеновских лучей. Эта процедура называется коронароангиографией.
Во время процедуры Вы лежите под рентгеновским аппаратом. Аппарат двигается вокруг Вас и делает снимки венечных артерий под разным углом. За ходом исследования можно наблюдать на экране.
Как подготовиться к исследованию:
• В случае плановой процедуры за 6 часов до исследования нельзя есть и пить.
• Спросите у своего врача, какие лекарства можно использовать в день исследования.
• Если Вы больны сахарным диабетом, то проконсультируйтесь со своим врачом об использовании антидиабетических лекарств.
Возможные осложнения:
• Перед процедурой врач объяснит Вам связанные с исследованием риск и возможные осложнения. Для проведения исследования необходимо Ваше согласие.
• Одним из наиболее частых осложнений при коронароангиографии является возникновение кровоизлияния в месте введения катетера (в паху). Обычно это не опасно, и кровоизлияние рассасывается само в течение 1-2 недель.
Проведение коронароангиографии:
• Во время исследования Вы лежите на специальном столе и находитесь в бодрствующем состоянии. Вы можете говорить с проводящим исследование врачом. При необходимости в малых количествах используется успокоительное лекарство.
• Для введения зонда в паховой области используется местное обезболивание.
• При введении контрастного вещества в венечные артерии Вы можете в течение нескольких секунд чувствовать в груди «горячую волну». Это не опасно. Врач может попросить Вас покашлять, это облегчает выведение контрастного вещества из кровеносных сосудов сердца.
• Если у Вас возникнет тошнота, боль в груди, зуд кожи или другое неприятное ощущение, то сразу скажите об этом врачу.
• Если исследование сделали через бедренную артерию, то после удаления катетера на это место в качестве тяжести будет наложен мешочек с песком сроком до 6 часов. Вы должны лежать до следующего утра.
РАСШИРЕНИЕ (ДИЛАТАЦИЯ) ВЕНЕЧНОЙ АРТЕРИИ ИЛИ
КОРОНАРНАЯ АНГИОПЛАСТИКА
Расширение венечной артерии -
РАСШИРЕНИЕ (ДИЛАТАЦИЯ) ВЕНЕЧНОЙ АРТЕРИИ ИЛИ
КОРОНАРНАЯ АНГИОПЛАСТИКА
Расширение венечной артерии -
Процедура расширения венечной артерии схожа с коронароангиографией. Врач разъяснит цели и возможные осложнения процедуры расширения венечной артерии и спросит согласие на процедуру. Врач введет до суженного места зонд, на конце которого находится сложенный баллон. Баллон заполняется жидкостью, и суженное место в венечной артерии расширяется.
АТИПИЧНЫЕ ФОРМЫ ТЕЧЕНИЯ ИНФАРКТА МИОКАРДА
Абдоминальная форма. Протекает по типу патологии
АТИПИЧНЫЕ ФОРМЫ ТЕЧЕНИЯ ИНФАРКТА МИОКАРДА
Абдоминальная форма. Протекает по типу патологии
2. Астматическая форма: начинается с сердечной астмы и провоцирует отек легких как исход. Боли могут отсутствовать. Астматическая форма встречается чаще у пожилых людей с кардиосклерозом или при повторном инфаркте, или при очень обширных инфарктах.
3. Мозговая форма: на первом плане симптомы нарушения мозгового кровообращения по типу инсульта с потерей сознания, встречается чаще у пожилых людей со склерозом сосудов головного мозга.
4. Немая или безболевая форма иногда является случайной находкой при диспансеризации. Из клинических проявлений: вдруг стало “дурно”, возникла резкая слабость, липкий пот, затем все, кроме слабости, проходит. Такая ситуация характерна для инфаркта в пожилом возрасте и при повторных инфарктах миокарда.
5. Аритмическая форма: главный признак пароксизмальная тахикардия, болевой синдром может отсутствовать.
6. Тромбоэмболическая.
Инфаркт миокарда очень тяжелое заболевание с частым летальным исходом, особенно часты осложнения в I и II периодах.
Дифференциальная диагностика инфаркта Миокарда:
1. Стенокардия. При инфаркте боли носят нарастающий характер, большей
Дифференциальная диагностика инфаркта Миокарда:
1. Стенокардия. При инфаркте боли носят нарастающий характер, большей
2. Острая коронарная недостаточность. Это - затянувшийся приступ стенокардии с явлениями очаговой дистрофии миокарда., то есть промежуточная форма. Длительность болей от 15 мин до 1 часа, не более: эффекта от нитроглицерина тоже нет. Изменения ЭКГ характеризуются смещением сегмента ST ниже изолинии, появляется отрицательный зубец Т. В отличие от стенокардии, после окончания приступа изменения ЭКГ остаются, а в отличие от инфаркта миокарда изменения держатся только 1-3 дня и полностью обратимы. Нет повышения активности фермсентов, так как нет некроза.
3. Перикардит. Болевой синдром весьма сходен с таковым при инфаркте миокарда. Боль длительная, постоянная, пульсирующая, но нет нарастающего, волнообразного характера боли. Нет предвестников (нестабильной стенокардии). Боли четко связаны с дыханием и положением тела. Признаки воспаления: повышение температуры, лейкоцитоз. Появляются не после начала болей, а предшествуют, или появляются вместе с ними. Шум трения перикарда долго сохраняется. На ЭКГ смещение сегмента ST выше изолинии, как и при инфаркте миокарда, но нет дискордантности и патологического зубца Q - главного признака инфаркта миокарда; подъем сегмента ST происходит практически во всех отведениях, так как изменения в сердце носят диффузный характер, а не очаговый, как при инфаркте. При перикардите при возвращении сегмента ST на изолинию зубец Т остается положительным, при инфаркте - отрицательным.
Дифференциальная диагностика инфаркта Миокарда:
4. Эмболия ствола легочной артерии (как самостоятельное заболевание, а
Дифференциальная диагностика инфаркта Миокарда:
4. Эмболия ствола легочной артерии (как самостоятельное заболевание, а
Признаки острой сердечной недостаточности по правожелудочковому типу: одышка, цианоз, увеличение печени. Акцент II тона на легочной артерии, иногда набухание шейных вен. ЭКГ напоминает инфаркт в правых I и II грудных отведениях, есть признаки перегрузки правого сердца, может быть блокада ножки пучка Гисса. Изменения исчезают через 2-3 дня.
Эмболия часто приводит к инфаркту легкого: хрипы, шум трения плевры, признаки воспаления, реже наблюдается кровохарканье. Рентгенологически изменения клиновидной формы, чаще справа внизу.
5. Расслаивающаяся аневризма аорты. Чаще всего возникает у больных с высокой артериальной гипертензией. Нет периода предвестников, боль сразу же носит острый характер, кинжальная. Характерен мигрирующий характер болей: по мере расслаивания боли распространяются вниз в поясничную область, в нижние конечности. В процесс начинают вовлекаться другие артерии - возникают симптомы окклюзии крупных артерий, отходящих от аорты. Отсутствует пульс на лучевой артерии, может наблюдаться слепрота. На ЭКГ нет признаков инфаркта. Боли атипичные, не снимаются наркотиками.
6. Печеночная колика. Необходимо дифференцировать с абдоминальной формой инфаркта миокарда. Чаще у женщин, есть четкая связь с приемом пищи, боли не носят нарастающего волнообразного характера, иррадиируют вправо вверх. Часто повторная рвота. Локальная болезненность, однако это бывает и при инфаркте миокарда вследствие увеличения печени. Помогает ЭКГ. Повышена активность ЛДГ 5, а при инфаркте - ЛДГ 1.
Сложившаяся в настоящее время система лечения больных ИМ включает:
специализированные кардиологические
Сложившаяся в настоящее время система лечения больных ИМ включает:
специализированные кардиологические
этап), оказывающие первую врачебную помощь больным ИМ;
специализированные инфарктные отделения с блоком интенсивной терапии или
отделением кардиореанимации (госпитальный этап);
специализированные реабилитационные центры (отделения больниц
и кардиологические санатории);
кардиологические консультативно-диагностические центры и кардиологические
кабинеты поликлиник (диспансеризация больных, перенесших ИМ).
Цели лечения
Обезболивание. •
Восстановление нарушенного коронарного кровотока и поддержание проходимости пораженной
Цели лечения
Обезболивание. •
Восстановление нарушенного коронарного кровотока и поддержание проходимости пораженной
Ограничение размеров очага некроза. •
Профилактика и лечение осложнений. •
Улучшение прогноза и увеличение продолжительности жизни (предупреждение ИМ и ВСС).
Показания к госпитализации
купирование боли (анальгезия);
тромболитическая терапия (естественно, с учетом индивидуальных показаний
и
купирование боли (анальгезия);
тромболитическая терапия (естественно, с учетом индивидуальных показаний
и
антитромботическая и антиагрегантная терапия;
оксигенотерапия;
применение антиишемических ЛС;
применение ингибиторов АПФ и антагонистов рецепторов к ангиотензину II.
Купирование боли
больного с врачом, еще до регистрации Купирование ангинозного приступа
Купирование боли
больного с врачом, еще до регистрации Купирование ангинозного приступа
лечебных мероприятий. Сохраняющася ангинозная боль поддерживает гиперактивацию
САС, которая сопровождается тахикардией, положительным инотропным действием,
увеличением потребности миокарда в кислороде и приводит, в конечном счете,
к увеличению зоны инфаркта. Кроме того, на фоне активации САС понижается порог
фибрилляции желудочков, что само по себе может иметь фатальные последствия
(А.Л. Сыркин).
Если отсутствуют признаки резкого падения сердечного выброса и АД (удовлетворительное
наполнение артериального пульса и приемлемые цифры АД), больному рекомендуют
повторный прием нитроглицерина сублингвально или ингаляционное орошение слизистой
полости рта аэрозолем нитроглицерина или изосорбида динитрата. Эти простые мероприятия
должны быть проведены при первом контакте ЭКГ.
Морфин. Классическим средством купирования боли у больных ИМ является применение
наркотических
Морфин. Классическим средством купирования боли у больных ИМ является применение
наркотических
помимо быстрого купирования боли, уменьшает венозный тонус и, следовательно, снижает
венозный возврат крови к сердцу, величину преднагрузки и потребность миокарда
в кислороде. Морфин обладает также выраженным седативным эффектом. Кроме того, он
оказывает выраженное ваготоническое действие, вызывает синусовую брадикардию
и артериальную гипотонию.
У больных с острым коронарным синдромом, в том числе с подозрением на развитие ИМ,
морфин вводится внутривенно в первоначальной дозе 2–4 мг, а затем по 2–6 мг каждые 10–
15 мин (суммарно не более 20–30 мг) вплоть до купирования боли или появления побочных
эффектов:
тошноты, рвоты, синусовой брадикардии (ваготонические эффекты);
артериальной гипотензии;
признаков угнетения дыхательного центра.
Следует помнить, что ваготонические побочные эффекты сравнительно легко устраняются
внутривенным введением (0,5–1,0 мл) 0,1% раствора атропина сульфата, а признаки
угнетения дыхательного центра — внутривенным введением 0,1–0,2 мг налоксона.
Запомните
Препарат вводится только внутривенно, поскольку при подкожном введении анальгетический эффект наступает не раньше чем через 10–15 мин, что недопустимо при лечении больных острым ИМ.
При отсутствии эффекта от применения морфина и сохранении болевого синдрома показано
внутривенное капельное введение растворов нитроглицерина и/или b-адреноблокаторов,
которые способствуют, как известно, гемодинамической разгрузке сердца и уменьшению
потребности миокарда в кислороде (подробнее см. главы 2 и 5).
При отсутствии эффекта от применения морфина и сохранении болевого синдрома показано
При отсутствии эффекта от применения морфина и сохранении болевого синдрома показано
внутривенное капельное введение растворов нитроглицерина и/или b-адреноблокаторов,
которые способствуют, как известно, гемодинамической разгрузке сердца и уменьшению
потребности миокарда в кислороде.
Нитроглицерин (0,1% раствор) вводят внутривенно капельно. Так же как и при
НС, начальная скорость внутривенной инфузии раствора нитроглицерина составляет
10 мкг/мин. Затем она увеличивается на 10 мкг/мин каждые 3–5 мин до появления реакции
АД или изменения симптоматики. При этом систолическое АД не должно быть ниже 110 мм
рт. ст. или у больного с артериальной гипертензией — на 25% ниже исходного уровня.
β-адреноблокаторы. Внутривенное введение b-адреноблокаторов в острейшем периоде ИМ
может способствовать купированию
β-адреноблокаторы. Внутривенное введение b-адреноблокаторов в острейшем периоде ИМ
может способствовать купированию
влияние катехоламинов на сердце, снижают ЧСС, АД, повышают порог фибрилляции
желудочков и предупреждают возникновение суправентрикулярных нарушений ритма
(подробнее см. главы 2, 3 и 5). Рекомендуется использовать кардиоселективные b1-адреноблокаторы (метопролол, атенолол и др.).
Метопролол вводят внутривенно в дозе 5 мг с 5-минутным интервалом (до
Метопролол вводят внутривенно в дозе 5 мг с 5-минутным интервалом (до
Атенолол вводят внутривенно медленно в дозе 5 мг в течение 5 мин. При необходимости через 10 мин возможно повторное внутривенное введение 5 мг атенолола, если отсутствует уменьшение ЧСС и АД. Еще через 10 мин атенолол назначают внутрь в дозе 50 мг. В последующем препарат принимают внутрь в дозе 50–100 мг 1–2 раза в сутки.
Следует учитывать противопоказания к применению b-адреноблокаторов у больных ИМ:
наличие признаков
Следует учитывать противопоказания к применению b-адреноблокаторов у больных ИМ:
наличие признаков
ЧСС менее 60 уд. в мин;
АВ-блокада II, III и I степени при Р–Q(R) более 0,24 с;
систолическое АД меньше 90 мм рт. ст.;
наличие сопутствующей бронхиальной астмы;
хронический обструктивный бронхит при наличии сухих свистящих хрипов в легких (один из признаков бронхиальной обструкции).
Оксигенотерапия
Оксигенотерапия показана всем больным ИМ с зубцом Q. Применение кислорода
Оксигенотерапия
Оксигенотерапия показана всем больным ИМ с зубцом Q. Применение кислорода
Антитромбоцитарные средства
Обязательным условием ведения больных ИМ является назначение антитромбоцитарных ЛС.
Антитромбоцитарные средства
Обязательным условием ведения больных ИМ является назначение антитромбоцитарных ЛС.
Гепарины
Как было показано в разделе 6.3, гепарин является эффективным непрямым
Гепарины
Как было показано в разделе 6.3, гепарин является эффективным непрямым
Метаболические препараты
В настоящее время у больных ИМ используют, в основном,
Метаболические препараты
В настоящее время у больных ИМ используют, в основном,
Триметазидин назначают в обычной терапевтической дозе — 1 табл. 3 раза в день.
Глюкозо-инсулино-калиевая смесь (ГИК) широко используется для лечения больных ИМ на протяжении
Глюкозо-инсулино-калиевая смесь (ГИК) широко используется для лечения больных ИМ на протяжении
Ингибиторы АПФ
В последнее время ингибиторы АПФ все шире используют для
Ингибиторы АПФ
В последнее время ингибиторы АПФ все шире используют для
ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА
Больным, которые перенесли инфаркт сердечной мышцы,
ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА
Больным, которые перенесли инфаркт сердечной мышцы,
1)антиагреганты;
2) бета-адреноблокаторы;
3) ингибиторы АПФ (ангиотензинпревращающего фермента);
4) статины.
1) Антиагреганты - это лекарства, которые препятствуют образованию сгустка крови или тромба в венечных артериях (они делают кровь более жидкой):
• ацетилсалициловая кислота (аспирин, желательно в оболочке, защищающей слизистую желудка).
Ежедневным потреблением ацетилсалициловой кислоты или аспирина можно значительно уменьшить риск возникновения инфаркта сердечной мышцы. Поэтому аспирин используется у всех больных ишемической болезнью сердца (если не возникает жалоб со стороны желудочно-кишечного тракта). Аспирин нужно принимать каждый день в малой дозе - 75-150 мг (так называемая малая доза или сердечный аспирин). После установки стента врач может временно порекомендовать большие дозы.
• клопидогрел или тиклопидин.
Эти лекарства также уменьшают риск образования сгустка крови в месте стента и закупорку стента. Их следует принимать, если венечная артерия в сердце расширена и для поддержки венечной артерии установлен стент. В этом случае врач выпишет Вам одно из этих лекарств. Длительность курса лечения зависит от стента, и ее уточнит Вам лечащий врач. Клопидогрел или тиклопидин используются обычно вместе с аспирином для того, чтобы получить лучший результат
ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА
2) Бета-адреноблокаторы:
• метопролол (Эгилок, метопролол назначаются
ЛЕКАРСТВА, ИСПОЛЬЗУЕМЫЕ ПОСЛЕ ИНФАРКТА МИОКАРДА
2) Бета-адреноблокаторы:
• метопролол (Эгилок, метопролол назначаются
• пропранолол (анаприлин). Этот бета-блокатор также доказал свойство снижать риск смерти после инфаркта миокарда, однако необходимость приема 3-4 раза в сутки и множество побочных действий сделали его препаратом «второй очереди»;
• карведилол (Дилатренд, Таллитон).
Бета-адреноблокаторы являются чрезвычайно важными лекарствами после перенесенного инфаркта сердечной мышцы, которые уменьшают возможность возникновения нового инфаркта миокарда и снижают риск смерти.
3) Ингибиторы АПФ - это лекарства, которые улучшают работоспособность сердца, снижают артериальное давление и тормозят возникновение или углубление сердечной недостаточности:
• каптоприл;
• эналаприл;
• фозиноприл;
• периндоприл;
• рамиприл (Тритаце, Хартил). Именно этот представитель группы ингибиторов АПФ впервые был рекомендован не только для лечения уже возникшей сердечной недостаточности, но и для предупреждения повторного инфаркта миокарда. Он также вошел в международные и отечественные рекомендации по лечению стабильной стенокардии как препарат, способный снизить риск возникновения инфаркта.
4) Статины - лекарства, которые нормализуют уровень жиров крови, в первую очередь уровень холестерола, замедляют развитие атеросклероза и уменьшают риск повторного инфаркта и смерти:
• симвастатин;
• правастатин;
• аторвастатин.
Прежде в традиционную схему лечения входили и нитропрепараты, которые помогают предупредить возникновение стенокардии. В настоящее время использование этой группы лекарств не считается необходимым у всех больных, и больше внимания уделяется быстрому направлению пациентов со стенокардическими жалобами на коронароангиографию, для того чтобы уточнить лучший способ лечения. В некоторых случаях нитропрепараты используются в лечении сердечной недостаточности в комбинации с другими лекарствами или у больных, которым невозможно уменьшить жалобы современными методами.
Период реабилитации
Реабилитации различают:
а) Физическая - восстановление до максимально возможного уровня функции
Период реабилитации
Реабилитации различают:
а) Физическая - восстановление до максимально возможного уровня функции
б) Психологическая - у больных, перенесших инфаркт миокарда, нередко развивается страх перед повторным инфарктом. При этом может быть оправдано применение психотропных средств.
в) Социальная реабилитация - больной после перенесенного инфаркта миокарда считается нетрудоспособным 4 месяца, затем его направляют на ВТЭК. 5О% больных к этому времени возвращается к работе, то есть трудоспособность практически полностью восстанавливается. Если возникают осложнения, то временно устанавливается группа инвалидности, обычно II, на 6-12 месяцев.
.
Лечение осложненного инфаркта миокарда
Кардиогенный шок.
а) Рефлекторный (связан с болевым синдромом).
Необходимо повторное
.
Лечение осложненного инфаркта миокарда
Кардиогенный шок.
а) Рефлекторный (связан с болевым синдромом).
Необходимо повторное
Сосудотонизирующие средства: Кордиамин 1-4 мл в/в (фл. по 1О мл); Мезатон 1% 1,О п/к, в/в, на физ.растворе; Норадреналин О,2% 1,О в/в; Ангиотензинамид 1 мг в/в капельно.
б) Истинный кардиогенный шок.
Повышение сократительной деятельности миокарда: Строфантин О,О5% О,5-О,75 в/в медленно на 2О,О изотонического раствора. Корглюкон О,О6% 1,О в/в, также на изотоническом растворе или на поляризующей смеси. Глюкагон 2-4 мг в/в капельно на поляризующем растворе. Имеет значительное преимущество перед глюкозидами: обладая, как и гликозиды, положительным инотропным действием, в отличие от них не оказывает аритмогенного действия. Может быть использован при передозировке сердечных гликозидов. Обязательно вводить на поляризующей смеси или вместе с другими препаратами калия, так как он вызывает гипокалиемию.
Нормализация АД: Норадреналин О,2% 2-4 мл на 1 л 5% р-ра глюкозы или изотонического раствора. АД поддерживается на уровне 1ОО мм рт.ст. Мезатон 1% 1,О в/в; кордиамин 2-4 мл; Гипертензинамид 2,5-5 мг на 25О мл 5% глюкозы в/в капельно, под обязательным контролем АД, так как обладает резко выраженным прессорным действием.
При нестойком эффекте от вышеуказанных препаратов: Гидрокортизон 2ОО мг, Преднизолон 1ОО мг. Вводить на физиологическом растворе.
Нормализация реологических свойств крови (так как обязательно образуются микрососудистые тромбы, нарушается микроциркуляция). Применяют в общепринятых дозах: гепарин; фибринолизин; низкомолекулярные декстраны.
































 Зюзина - Остеосаркома метафиза левого бедра
Зюзина - Остеосаркома метафиза левого бедра Компьютерная (статическая) периметрия
Компьютерная (статическая) периметрия Балалық және жасөспірімдік кездегі психикалық бұзылыстар
Балалық және жасөспірімдік кездегі психикалық бұзылыстар Санитарно-эпидемиологический режим в педиатрическом отделении
Санитарно-эпидемиологический режим в педиатрическом отделении шығару жүйесінің инфекциялық аурулары кезіндегі науқасты физикальды тексеру әдістері.Зерттеу алгоритмін құру
шығару жүйесінің инфекциялық аурулары кезіндегі науқасты физикальды тексеру әдістері.Зерттеу алгоритмін құру Пути оптимизации купирования болевого синдрома в неврологии
Пути оптимизации купирования болевого синдрома в неврологии Нарушения опорно-двигательного аппарата
Нарушения опорно-двигательного аппарата Қуық – несеп ағарлық рефлюкс
Қуық – несеп ағарлық рефлюкс Врожденные аномалии ЖКТ
Врожденные аномалии ЖКТ Неврология. Функциональная анатомия спинного мозга. Нервная система и её функции
Неврология. Функциональная анатомия спинного мозга. Нервная система и её функции Острый респираторный дистресс-синдром (ОРДС): определения и механизмы
Острый респираторный дистресс-синдром (ОРДС): определения и механизмы Особенности ухода за пациентами хирургического профиля. Подготовка пациента к операции, послеоперационный уход
Особенности ухода за пациентами хирургического профиля. Подготовка пациента к операции, послеоперационный уход Ошибки и осложнения при переломах костей и их лечении
Ошибки и осложнения при переломах костей и их лечении Исследование использования психотропных препаратов студентами ЛМК в период обучения
Исследование использования психотропных препаратов студентами ЛМК в период обучения Дефекты и осложнения инфузионной терапии
Дефекты и осложнения инфузионной терапии Роль математики в медицине
Роль математики в медицине Кровотечение. Классификация по локализации излившейся крови, по характеру поврежденных сосудов, по скорости истечения
Кровотечение. Классификация по локализации излившейся крови, по характеру поврежденных сосудов, по скорости истечения Врожденные пороки развития бронхолегочной системы. Синдром Вильямса-Кемпбелла, Мунье-Куна, Картагенера
Врожденные пороки развития бронхолегочной системы. Синдром Вильямса-Кемпбелла, Мунье-Куна, Картагенера Реактивные психозы
Реактивные психозы Этиопатогенез дизартрии и её симптомы
Этиопатогенез дизартрии и её симптомы Глаз и дефекты зрения
Глаз и дефекты зрения Психоэмоциональное состояние у детей перед стоматологиическим вмешательством
Психоэмоциональное состояние у детей перед стоматологиическим вмешательством Гипогликемия у новорожденных
Гипогликемия у новорожденных Термические повреждения. Лекция №16. Ожоги
Термические повреждения. Лекция №16. Ожоги Врачи – современные супергерои
Врачи – современные супергерои Эндокринные железы
Эндокринные железы Атеросклероз и гиперлипидемии
Атеросклероз и гиперлипидемии Азбука правильного питания для младших школьников
Азбука правильного питания для младших школьников