Содержание
- 3. По данным ВОЗ, ежегодно от болезней сердца и сосудов умирает более 16,5 млн. жителей. Из них
- 4. Коронарная недостаточность (КН) – это типовая форма патологии сердца, которая характеризуется превышением потребности миокарда в кислороде
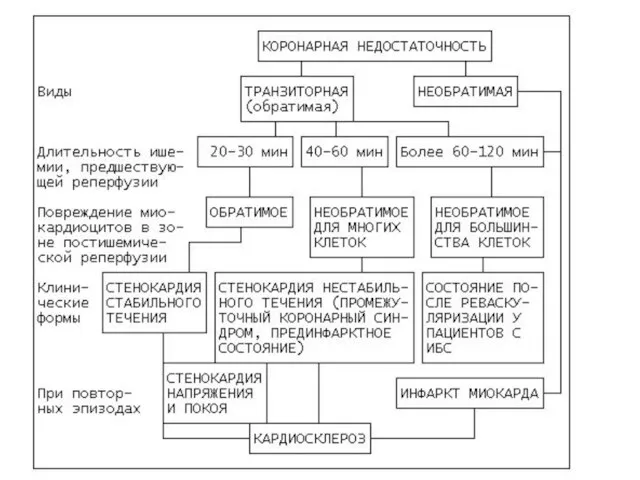
- 5. Условно все разновидности КН можно представить двумя группами: 1. Обратимые (транзиторные); 2. Необратимые. Обратимые формы нарушения
- 6. Необратимые формы КН обусловлены прекращением или продолжительным ограничением притока крови по коронарным артериям. Необратимая форма КН
- 8. Этиология КН. Факторы риска: 1) Наследственность; 2) Гипертоническая болезнь; 3) Сахарный диабет; 4) Подагра; 5) Малоподвижный
- 9. В особую группу выделены состояния после реперфузии миокарда у пациентов с хронической КН. Они развиваются после
- 10. Причинные факторы КН делят: I. Коронарогенные факторы, вызывающие сужение или полное закрытие просвета венечных артерий. II.
- 11. Коронарогенные факторы вызывают сужение или полное закрытие просвета венечных артерий и этим приводят к ограничению кровоснабжения
- 12. Некоронарогенные факторы вызывают относительную КН, которая может развиваться как при измененных, так и при неизмененных коронарах
- 13. I. Абсолютное снижение доставки кислорода миокарду по коронарным артериям вызывается рядом факторов: 1. Атеросклероз и сужение
- 14. I.Атеросклероз коронарных сосудов уже обнаруживается при случайных находках у 4% детей в возрасте 11-15 лет, у
- 15. Величина максимального кровотока по венечным сосудам начинает снижаться при уменьшении их просвета на 30-40%, а на
- 16. 2.Тромб и эмбол в коронарах появляются при 1. Атеросклеротических изменений коронаров; 2. Нарушении трофики эндотелия коронаров;
- 17. 3. Коронароспазм наблюдается под 1. Влиянием катехоламинов. 2. При развитии эпизодов КН в стрессовых ситуациях; 3.
- 18. 4. Уменьшение притока крови к миокарду встречается при: 1) Брадикардии, 2) Тахикардии, 3) Мерцательной аритмии, 4)
- 19. Классификация КН, по ВОЗ: 1. Первичная остановка кровообращения; 2. Стенокардия: а) Стенокардия стабильного течения: б) Стенокардия
- 20. 3. Инфаркт миокарда: 1) Острый инфаркт миокарда; 2) Перенесенный инфаркт миокарда. 4.Сердечная недостаточность; 5. Аритмии.
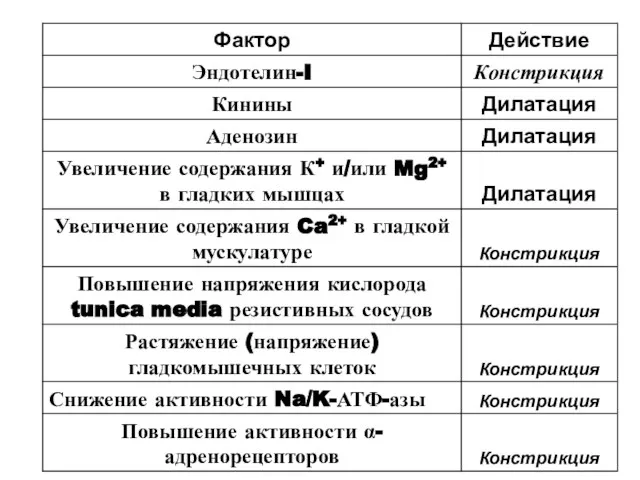
- 21. Основные факторы, влияющие на тонус коронаров
- 23. Значительное увеличение потребления миокардом кислорода и субстратов метаболизма может обусловить развитие КН при неизмененных коронарах, а
- 24. 1. Повышение содержания в крови и миокарде катехоламинов и тироксина. 2. Значительное возрастание работы сердца –
- 25. Виды коронарной недостаточности 1. Первичная остановка кровообращения; 2. Стенокардия: а) а) Стенокардия стабильного течения: б) Стенокардия
- 26. 3. Инфаркт миокарда: 1) Острый инфаркт миокарда: а) определенный; б) возможный; 2) Перенесенный инфаркт миокарда. 4.
- 27. Основные клинические формы ИБС: 1.Стенокардия (грудная жаба), 2. Острая КН, 3. Инфаркт миокарда, 4. Кардиосклероз, 5.
- 28. Стенокардия, острая КН и инфаркт миокарда – болевые формы ИБС. Для стенокардии характерны кратковременные (секунды-минуты) болевые
- 29. Интенсивность болевого синдрома при ИБС определяется порогом восприятия болевых ощущений и выраженностью остро возникающих при ишемии
- 30. 1. Аденозин, 2. Серотонин, 3. Гистамин, 4. Брадикинин, 5. Гепарин, 6. Перекиси и свободные радикалы, 7.
- 31. Стенокардия (angina pectoris, грудная боль, грудная «жаба») – заболевание с характерным чувством дискомфорта или болевым синдромом
- 32. Боли при стенокардии имеют характерную локализацию – за грудиной – иррадиацию в область лопатки, левой руки,
- 33. Эквиваленты стенокардии – 1.Ощущение общей слабости, 2. Дискомфорт (дурноты); 3. Головокружение; 4. Одышка.
- 34. Патогенез стенокардии стабильного течения . Он обусловлен снижением коронарного кровотока до критического уровня вследствие локального спазма
- 35. В основе нестабильной стенокардии лежат нарастающие по частоте, длительности и тяжести стенокардитические приступы. Они являются результатом
- 36. Вариантная стенокардия Принцметала характеризуется спазмом той или иной крупной ветви коронаров. Возникшую в этих условиях стенокардию
- 37. Развитие вазоспазма объясняют 1. Особенностями нервной регуляции, 2. Функциональными изменениями тромбоцитов в местах атеросклеротических сужений (временная
- 38. Инфаркт миокарда (infarktus – «набитый») – это форма ИБС, в основе которой лежит развитие некроза значительного
- 39. В 95-97% случаев инфаркт миокарда развивается вследствие тромбоза крупной коронарной ветви, реже – в результате длительного
- 40. Различают 3 патогенетических варианта инфаркта миокарда: 1. ИМ в результате тромбоза коронаров из-за атеросклероза 2. ИМ
- 41. 1. Инфаркт в результате тромбоза коронаров на фоне атеросклероза. Встречается в (90-95%). Развитие атеросклеротических процессов и
- 42. 1. Нарушение ламинарности (равномерности) кровотока. 2. Альтерация стенки сосуда (атеросклеротическая альтерация включает в себя метаболический и
- 43. 2. Инфаркт миокарда на фоне стенозирующего атеросклероза без тромбоза. В этом случае инфаркт развивается из-за несоответствия
- 44. В результате стенозирующего коронаросклероза венечные сосуды превращаются в плотные ригидные трубки, потерявшие способность и к сужению,
- 45. 3. Инфаркт на фоне неизмененных коронарных сосудов. Его развитие связывают со спазмом венечных артерий после ранее
- 46. Перенесенные ранее заболевания сердца могут привести к метаболическим нарушениям в миокарде и блокаде β-адренорецепторов венечных артерий,
- 47. Стадии инфаркта миокарда В динамике развития инфаркта миокарда принято выделять 4 стадии: 1. Ишемия. 2. Альтерация.
- 48. Развитие необратимого повреждения миокарда происходит через 15-20 мин после наступления ишемии, а через 4 часа после
- 49. Ишемия. Начинается с момента ограничения коронарного кровотока и длится минуты и часы. Ишемические проявления наблюдаются в
- 50. Это ведет к повреждению мембран и активации тромбоцитов и лейкоцитов, которые выделяют БАВ и агрегируют со
- 51. Альтерация – повреждение клеток сердца с выходом в околоклеточное пространство ферментов, БАВ – медиаторов воспаления, снижения
- 52. Некроз – образование гомогенной бесструктурной массы. Из очага некроза в кровь выходят маркеры цитолиза – ЛДГ,
- 53. Фиброз – замещение погибших кардиомиоцитов фиброзной соединительной тканью, основным веществом которой является коллаген – продукт жизнедеятельности
- 54. Сюда же усиливается миграция лейкоцитов и макрофагов, вырабатывающих многочисленные ростовые факторы, в том числе инициирующие ангиогенез,
- 55. Кратковременная и выраженная ишемия миокарда приводит к его дисфункции – оглушенность миокарда. Оглушение (станнинг) – обратимое
- 56. Длительно существующая дисфункция миокарда в результате хронической гипоперфузии сердца именуется термином бездействующий, или спящий миокард (гибернация).
- 57. Если площадь или масса (объём) ишемии миокарда велики, то снижается функция левого желудочка – уменьшается ударный
- 58. Левожелудочковая недостаточность наступает в тех случаях, когда страдает 20-25% массы миокарда. При поражении объема миокарда свыше
- 59. Основные проявления (синдромы) инфаркта миокарда: Болевой синдром – status anginosus. Шок – status algidus cyanoticus. Сердечная
- 60. 1. Болевой синдром (70-97%) с типичной загрудинной локализацией, характерной иррадиацией боли и классическим ее проявлением. Возможно
- 61. Выделяют 4 формы шока: 1) Рефлекторная форма из-за болевого синдрома. 2) Ареактивная форма. 4) Истинная форма.
- 62. Основными патогенетическими факторами развития кардиогенного шока являются выраженное снижение МОС и болевой синдром. Развивающаяся вследствие ИМ
- 63. Тахикардия как одна из форм интракардиального механизма компенсации не обеспечивает сохранения адекватного МОС, что приводит к
- 64. 2. Болевой синдром за грудиной (более 30 мин) и снижение МОС повышают активность симпатоадреналовой системы и
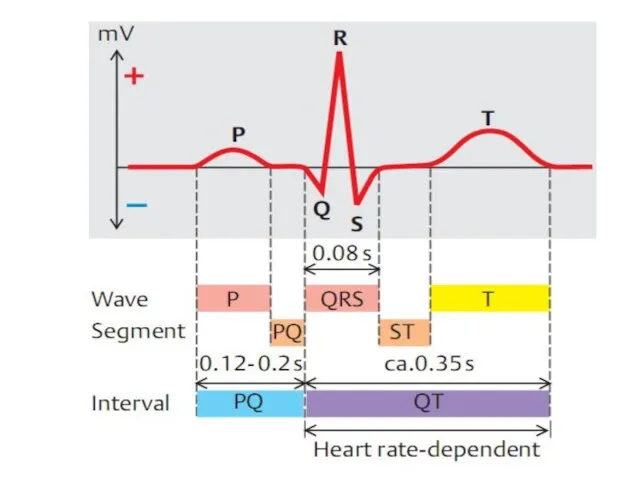
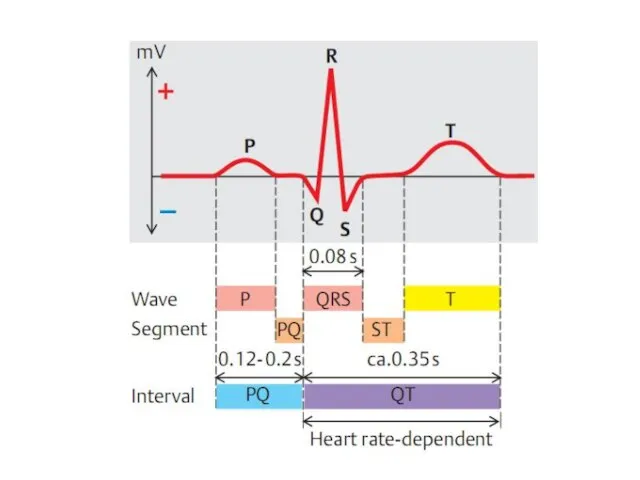
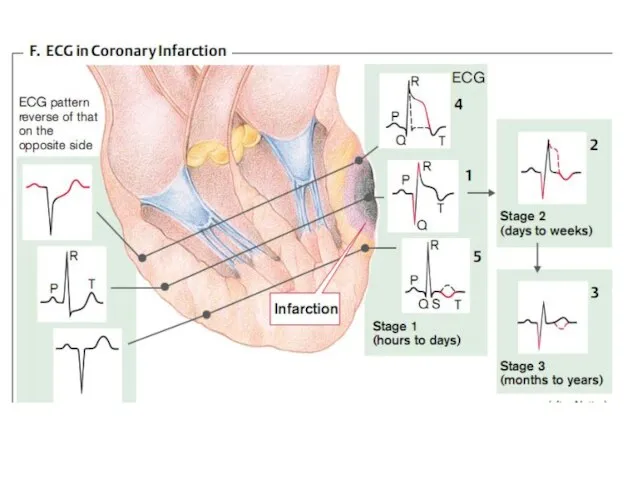
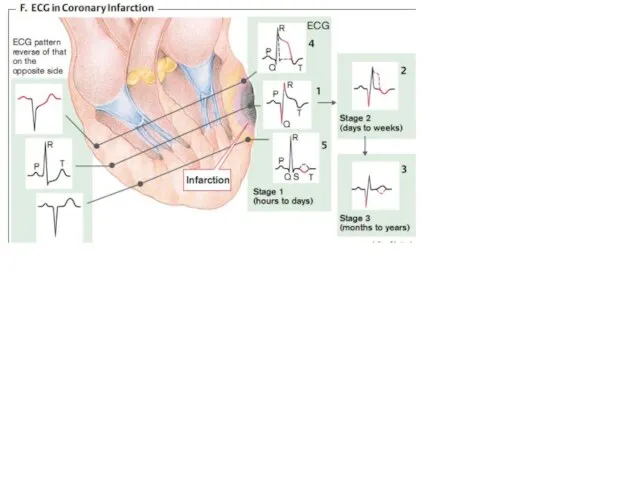
- 65. 3. Изменение биоэлектрической активности миокарда. В типичных случаях на ЭКГ регистрируется 1. Смещение интервала (сегмента) ST
- 67. Ранее инфаркт миокарда делили на трансмуральный (некроз всей толщи миокарда) и субэндокардиальный. Электрокардиографически для трансмурального ИМ
- 68. Сейчас используются термины «инфаркт миокарда с зубцом Q» (ИМQ) и «инфаркт миокарда без зубца Q». Подобное
- 73. Картирование ЭКГ. Если при клинических проявлениях, подозрительных на ИМ, ЭКГ в 12 отведениях не изменена, то
- 74. 4. Возникновение аритмий. Аритмия – это любой ритм сердца, отличающийся от естественного синусового ритма. Зона ишемии
- 75. 5. Ослабление сократительной функции сердечной мышцы (выключения ишемизированного очага). Фракция изгнания уже уменьшается у пациентов с
- 76. Систолическая дисфункция миокарда проявляется нарушением сократительной активности «мертвой» зоны миокарда, перегрузкой интактных волокон, изменением геометрии полости
- 77. Диастолическая дисфункция миокарда выражается в отсутствии активной релаксации некротической зоны и недостаточным диастолическим расслаблением интактных отделов
- 78. Нарушение диастолического расслабления неповрежденных кардиомиоцитов связывают с отсутствием адекватного снижения содержания кальция в цитозоле вследствие энергетического
- 79. 6. Резорбция из очага некроза содержимого поврежденных клеток – белков, ферментов (КФК, АСАТ-АЛАТ, ЛДГ, тропонины T
- 80. 7. Аллергизация белками кардиомиоцитов и последующее развитие постинфарктного синдрома (перикардит, артрит).
- 81. Ремоделирование желудочка. Через 3-5 дней механизмы повреждения миокарда при коронарной недостаточности запускают процесс ремоделирования. Ремоделирование миокарда
- 82. 1. Расстройство энергообеспечения кардиомиоцитов; 2. Повреждение мембранного аппарата кардиомиоцитов; 3. Альтерация ферментных систем кардиомиоцитов; 4. Дисбаланс
- 83. Осложнения инфаркта миокарда 1. Нарушение ритма (аритмии). 2. Кардиогенный шок. 3. Аневризма. 4. Разрыв сердца с
- 84. Кроме коронарогенных, встречаются и некоронарогенные некрозы миокарда. Среди них выделяют: 1. Электролитно-стероидные; 2. Катехоламиновые; 3. Воспалительные,
- 85. СПАСИБО ЗА ВНИМАНИЕ!
- 87. Скачать презентацию














































































 Сравнительная характеристика состояния полости рта и распространенности заболеваний кариеса между студентами 1-3 курса
Сравнительная характеристика состояния полости рта и распространенности заболеваний кариеса между студентами 1-3 курса Травмы зубов у детей
Травмы зубов у детей Целеполагание в поисковой деятельности
Целеполагание в поисковой деятельности Структура і принципи функціонування імунної системи. Імунологічні методи досліджень. Поняття про імунограму
Структура і принципи функціонування імунної системи. Імунологічні методи досліджень. Поняття про імунограму Абдоминальная хирургия
Абдоминальная хирургия Ультразвуковая (УЗ) терапия
Ультразвуковая (УЗ) терапия Рак яичников
Рак яичников Внимание. Оценка внимания младшего школьника
Внимание. Оценка внимания младшего школьника Инфекционный мононуклеоз
Инфекционный мононуклеоз Здоровый образ жизни и его составляющие
Здоровый образ жизни и его составляющие СДВГ у детей. Неустойчивость, отвлекаемость внимания. Импульсивность. Гиперактивность
СДВГ у детей. Неустойчивость, отвлекаемость внимания. Импульсивность. Гиперактивность Трансформационная игра «Путь к мечте»
Трансформационная игра «Путь к мечте» Межличностные отношения
Межличностные отношения Виды ран и общие правила оказания первой медицинской помощи
Виды ран и общие правила оказания первой медицинской помощи Нейропсихологическое обследование пациентов с деменцией
Нейропсихологическое обследование пациентов с деменцией Коммуникативные свойства личности в теории деятельности
Коммуникативные свойства личности в теории деятельности Other Psychotic Disorders
Other Psychotic Disorders Лучевые реакции и лучевые повреждения
Лучевые реакции и лучевые повреждения Введение в диетологию. Диетотерапия при нарушениях липидного обмена
Введение в диетологию. Диетотерапия при нарушениях липидного обмена Особенности профессиональной деятельности медицинской сестры в профилактике респираторных инфекций
Особенности профессиональной деятельности медицинской сестры в профилактике респираторных инфекций Нагноительные заболевания легких
Нагноительные заболевания легких Американская классическая школа психологии.Теория Г. Эмерсона
Американская классическая школа психологии.Теория Г. Эмерсона Ведение больных после эмболизации маточных сосудов
Ведение больных после эмболизации маточных сосудов Курация рожениц и родильниц
Курация рожениц и родильниц Роль информатизации в системе работы фельдшера медицинской организации
Роль информатизации в системе работы фельдшера медицинской организации Клиническая фармакология обезболевающих лекарственных средств
Клиническая фармакология обезболевающих лекарственных средств Создание композитной накладки своими руками
Создание композитной накладки своими руками Микоплазмоз
Микоплазмоз