Содержание
- 2. Анатомо-физиологические особенности дыхательной системы у недоношенных У недоношенных нарушен постнатальный процесс абсорбции внутриальвеолярной жидкости. Её продукция
- 3. Анатомо-физиологические особенности дыхательной системы у недоношенных Гортань находится в нестабильном состоянии и может легко спадаться Легко
- 4. Анатомо-физиологические особенности дыхательной системы у недоношенных Грудная клетка недоношенного очень податлива Во время чрезмерной попытки вдоха
- 5. Анатомо-физиологические особенности дыхательной системы у недоношенных Во время активной фазы сна происходит потеря активности межрёберных мышц,
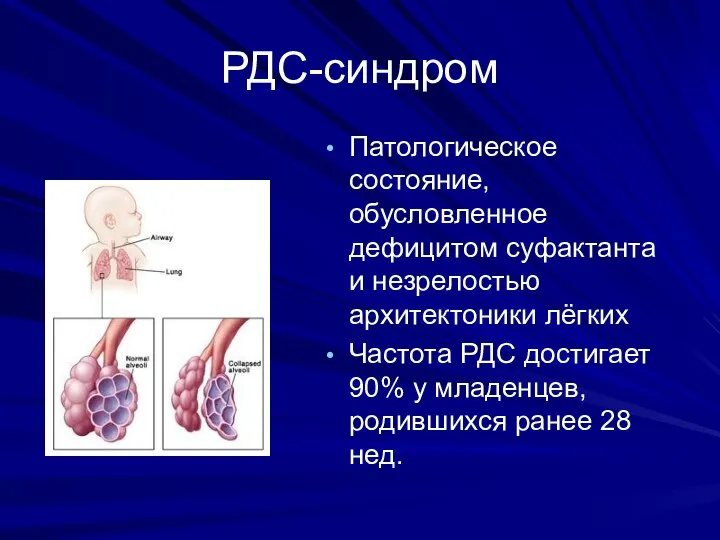
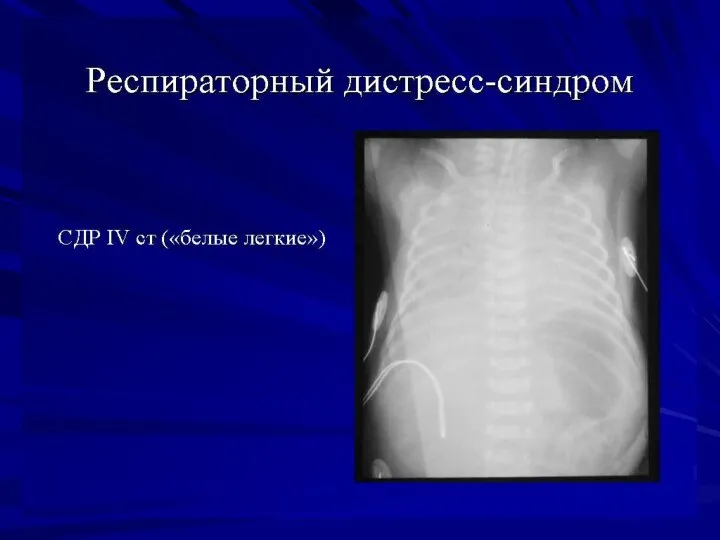
- 6. РДС-синдром Патологическое состояние, обусловленное дефицитом суфактанта и незрелостью архитектоники лёгких Частота РДС достигает 90% у младенцев,
- 7. Факторы риска Малый гестационный возраст Сахарный диабет у матери Кровотечения у матери Кесарево сечение Перинатальная асфиксия
- 8. Вызывают вторичный дефицит сурфактанта Асфиксия Инфекционное поражение лёгких Лёгочное кровотечение Мекониальная аспирация Кислород, баротравма, волюмотравма
- 9. Сурфактант Синтезируется альвеолоцитами 2-го порядка Накапливается и хранится в мультиамеллярных пузырьках Секретируется в альвеолярное пространство благодаря
- 10. Сурфактант Фосфолипиды Фосфотидилхолин - 70% Фосфотидилглицерол - 5% Другие фосфолипиды - 5% Нейтальные липиды - 10%
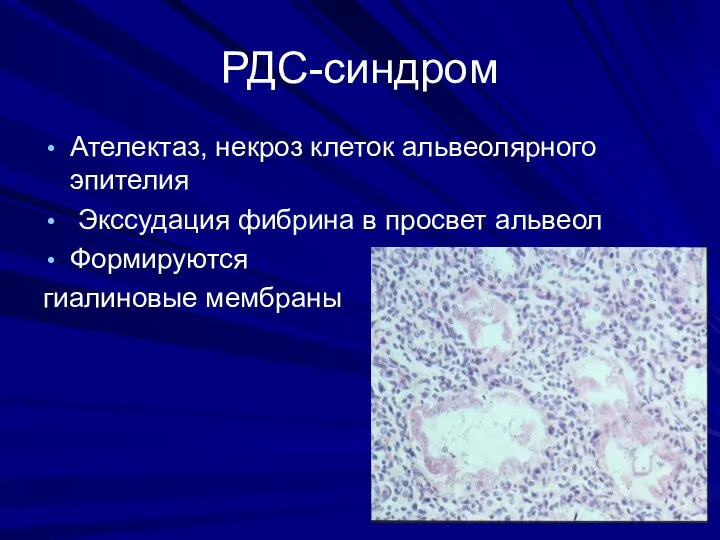
- 11. РДС-синдром Ателектаз, некроз клеток альвеолярного эпителия Экссудация фибрина в просвет альвеол Формируются гиалиновые мембраны
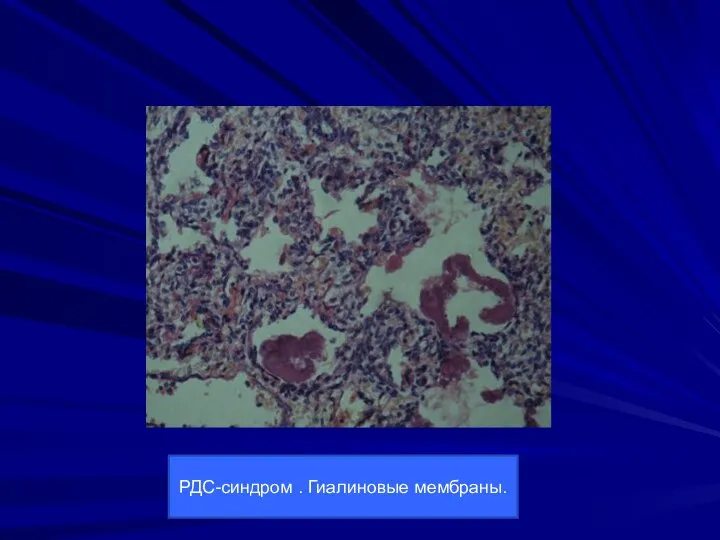
- 12. РДС-синдром . Гиалиновые мембраны.
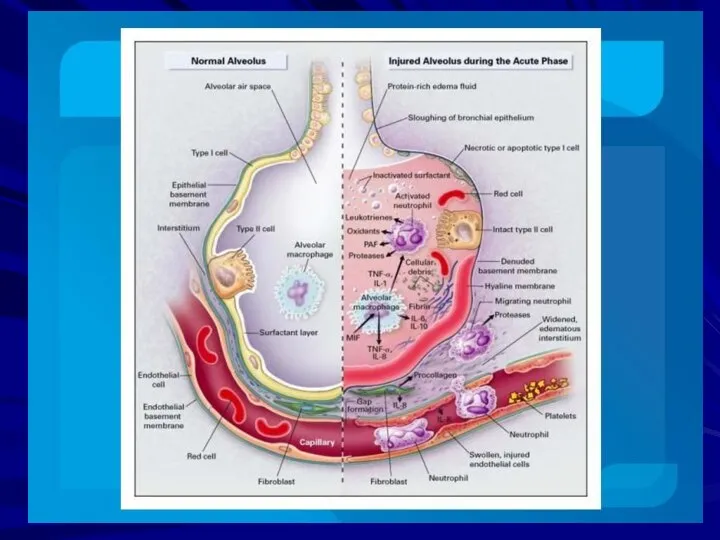
- 13. Патогенез РДС-синдрома Снижается дыхательный объём Снижается функциональная остаточная ёмкость лёгких Происходит коллапс дыхательных путей во время
- 15. Клиническая картина Тахипноэ. Ребёнок начинает дышать очень часто, поддерживая короткое время выдоха. Таким образом, формируется остаточный
- 19. Родильный зал. С чего начать? Профилактика гипотермии Ранний СРАР ИВЛ Терапия сурфактантом Манёвр продлённого раздувания лёгких
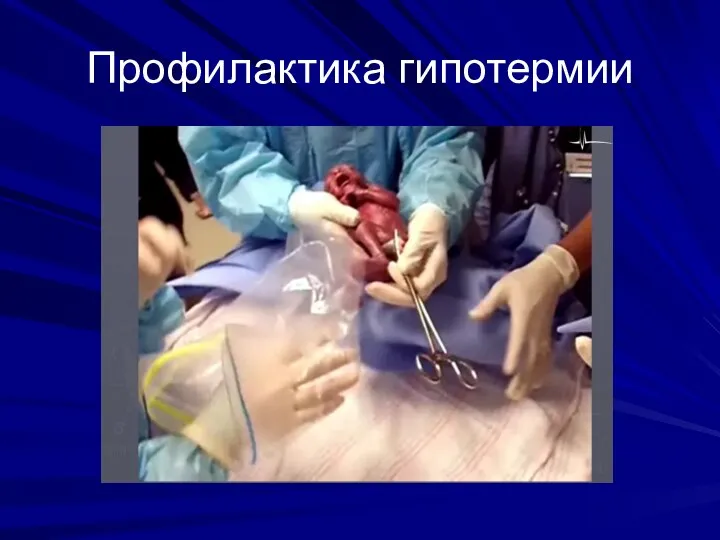
- 20. Профилактика гипотермии Температура воздуха в родильном зале не менее 280С Включить реанимационный стол за 30-40 мин
- 21. Профилактика гипотермии
- 22. СРАР Недоношенные дети с гестационным возрастом 27-32 нед. при наличии регулярного спонтанного дыхания Начальные параметры: РЕЕР
- 23. СРАР СРАР – continuous positive airway pressure – постоянное положительное давление в дыхательных путях Цель –
- 24. Манёвр «продлённого раздувания лёгких» Используется лицевая маска или назофарингеальная канюля, введённая в правый носовой ход Стартовый
- 25. Продленное раздувание легких Arjan B., te Pas, Frans J. Walther в своем исследовании сравнивали традиционную стратегию
- 26. Улучшает ли продленный вдох исходы у недоношенных детей с риском РДС? Проспективное исследование с ретроспективным анализом
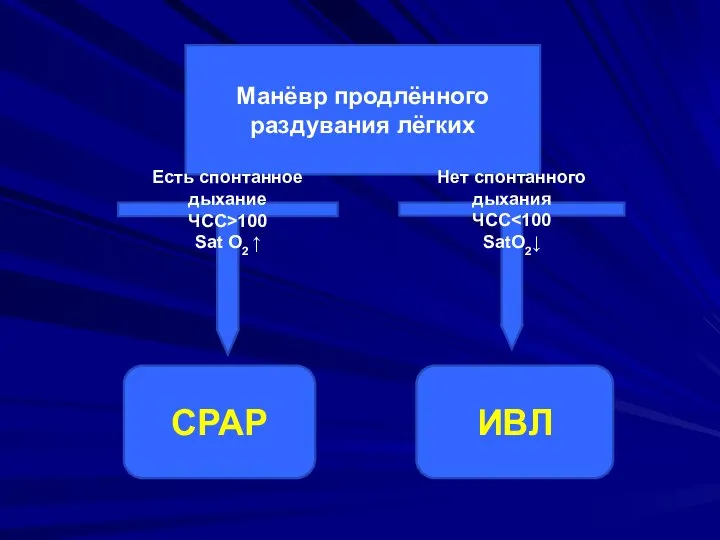
- 27. Манёвр продлённого раздувания лёгких СРАР ИВЛ Есть спонтанное дыхание ЧСС>100 Sat O2 ↑ Нет спонтанного дыхания
- 28. Сурфактант. Из истории исследований. 1962-1964г.г. – Brown расшифровал структуру сурфактанта 1972 год – успешные работы группы
- 29. Сурфактант Профилактическое введение в 100% случаев рекомендуется детям, родившимся на сроке менее 27 нед. Терапевтическое введение
- 30. Сурфактант Натуральные: Survanta Alveofact Infasurf Curosurf Доза - 200 мг/кг Искусственные: Surfaxin Exosurf Neonatal
- 31. Родзал Плохо! Использование холодной, сухой газовой смеси Отсутствие контроля за концентрацией кислорода Использование устройств с высоким
- 34. Мониторинг в родильном зале Пульсоксиметрия (ЧСС, Sa О2) Датчик устанавливают на запястье правой руки Мониторинг температуры
- 35. Целевые оказатели оксигенации (методическое письмо «Интенсивная терапия и принципы выхаживания детей с экстремально низкой и очень
- 36. Неинвазивное введение сурфактанта Prof. Angelika Berger, Wien, Austria Для СРАР терапии в родильном зале используется маска
- 37. Неинвазивное введение сурфактанта Обязательно начинается измерение сатурации, проводится катетеризация вены Для стабилизации используется трубка, заведенная назофарингеально
- 38. Неинвазивное введение сурфактанта Результаты за 2010 год: Новый метод получили –94% (детям 23 –27 недель гестации)
- 39. Профилактическое назначение стероидов Впервые антенатальное введение стероидов для профилактики РДС-синдрома было применено в 1972 году Бетаметазон
- 40. Эффекты антенатальной стероидной терапии Снижение риска развития тяжёлых степеней ВЖК, ПВЛ Стероиды снижают длительность механической ИВЛ,
- 41. Методы проведения СРАР Системы с постоянным потоком. Bubble СРАР system. Снижается работа дыхания, частота дыхания, улучшается
- 47. Сравнение разных видов СРАР СРАР с вариабельным потоком демонстрирует лучшее вовлечение альвеол в процесс вентиляции в
- 48. Осложнения СРАР Обструкция носа и назальных канюль Перерастяжение лёгких Снижение дыхательного объёма Синдром утечки воздуха Задержка
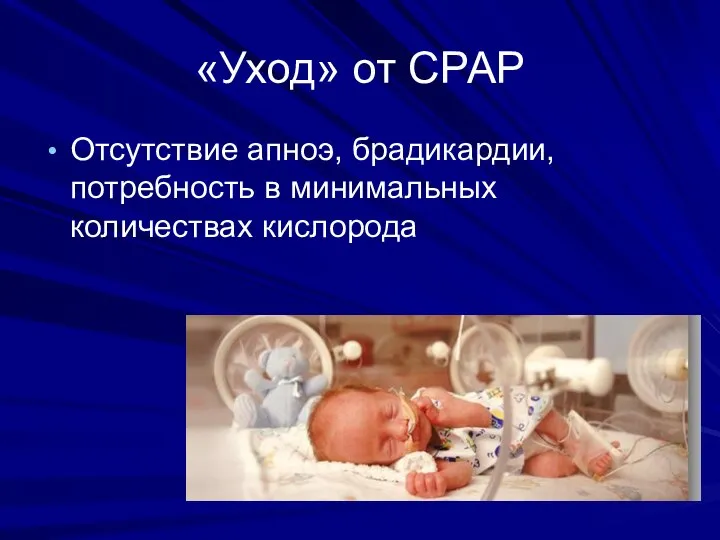
- 49. «Уход» от СРАР Отсутствие апноэ, брадикардии, потребность в минимальных количествах кислорода
- 50. В каких случаях СРАР не эффективен Дети со сроком гестации меньше 25 недель Дети, рождённые в
- 51. Показания для интубации FiО2 более 0,4 и СРАР +6 см.вод.ст. при нестабильном состоянии пациента, РСО2 больше
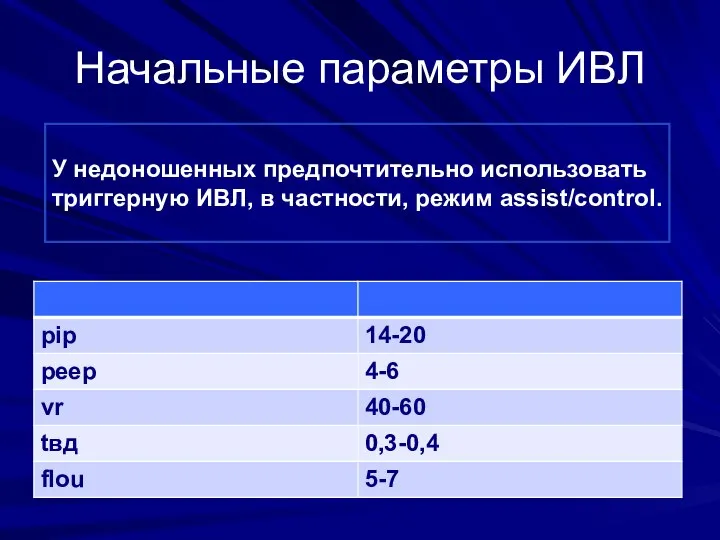
- 52. Начальные параметры ИВЛ У недоношенных предпочтительно использовать триггерную ИВЛ, в частности, режим assist/control.
- 53. Принципы ИВЛ У недоношенных предпочтительно использовать триггерную ИВЛ, в частности, режим assist/control.
- 54. NIPPV Форма респираторной поддержки, при которой назальный СРАР комбинируется с механическим раздуванием (вдохом) Большинство стандартных вентиляторов
- 55. Показания к NIPPV Лечение апноэ Экстубация пациентов Стартовая терапия дыхательной недостаточности
- 56. Высокочастотная ИВЛ ИВЛ с превышающими физиологические частотами и очень маленькими дыхательными объёмами Защита повреждённых лёгких от
- 57. Мониторинг Пульсоксиметрия Определение КЩС в артериальной, капиллярной, венозной крови Применение транскутанного мониторинга СО2 и О2 значительно
- 58. Кофеина цитрат При использовании CPAP и неинвазивной ИВЛ рекомендуется применять кофеина цитрат При переводе на самостоятельное
- 59. Как добиться успеха в респираторной поддержке? СРАР с первых минут Сурфактант Бережные методики ИВЛ Экстубация как
- 60. Принципы лечения Температурная защита, охранительный режим Стабилизация гемодинамики Профилактика инфекционных осложнений Поддержание баланса жидкости и электролитов
- 61. По материалам Е.Н. Байбариной
- 63. Скачать презентацию















































 Оказание населению амбулаторно-поликлинической помощи, виды медицинских организаций, основные принципы их работы. Поликлиника
Оказание населению амбулаторно-поликлинической помощи, виды медицинских организаций, основные принципы их работы. Поликлиника Острые деструктивные пневмонии у детей
Острые деструктивные пневмонии у детей Балаларды стоматологиялық клиникасында зерттеу әдістері. Науқас баладан анамнез жинау
Балаларды стоматологиялық клиникасында зерттеу әдістері. Науқас баладан анамнез жинау Тактика при внебольничных родах
Тактика при внебольничных родах Заболевания глаз. Проверка знаний
Заболевания глаз. Проверка знаний Общая анестезиология для МС. Ингаляционные анестетики. Часть 1
Общая анестезиология для МС. Ингаляционные анестетики. Часть 1 Рак молочной железы
Рак молочной железы Мейірбикелік үрдіс
Мейірбикелік үрдіс Антитела. Клеточный и гуморальный иммунитет (лекция 3)
Антитела. Клеточный и гуморальный иммунитет (лекция 3) Медицинская информатика - важная часть в изучении медицины
Медицинская информатика - важная часть в изучении медицины Судебно-медицинская токсикология
Судебно-медицинская токсикология Ожирение – чума XXI века
Ожирение – чума XXI века Стратегический менеджмент и маркетинг в здравоохранении, элементы бизнес-планирования
Стратегический менеджмент и маркетинг в здравоохранении, элементы бизнес-планирования Методы нейровизуализации гидроцефалии и микроцефалии
Методы нейровизуализации гидроцефалии и микроцефалии Менингококковая инфекция
Менингококковая инфекция Психологія, патопсихологія та психопатологія свідомості
Психологія, патопсихологія та психопатологія свідомості Ультразвуковое исследование поджелудочной железы
Ультразвуковое исследование поджелудочной железы Нагноительные заболевания лёгких
Нагноительные заболевания лёгких Заместительная гормонотерапия климактерического синдрома
Заместительная гормонотерапия климактерического синдрома Інфекційні захворювання нервової системи у дітей
Інфекційні захворювання нервової системи у дітей Миокард инфарктінің
Миокард инфарктінің Родительские высказывания, которые формируют личность ребенка
Родительские высказывания, которые формируют личность ребенка Паразитозы. Чесотка
Паразитозы. Чесотка Рак предстательной железы
Рак предстательной железы Породная особенность - миф или реальность
Породная особенность - миф или реальность Argon diode laser lenses
Argon diode laser lenses Особенности препарирования III класса по Блеку. Стоматология
Особенности препарирования III класса по Блеку. Стоматология Атопический дерматит
Атопический дерматит