Содержание
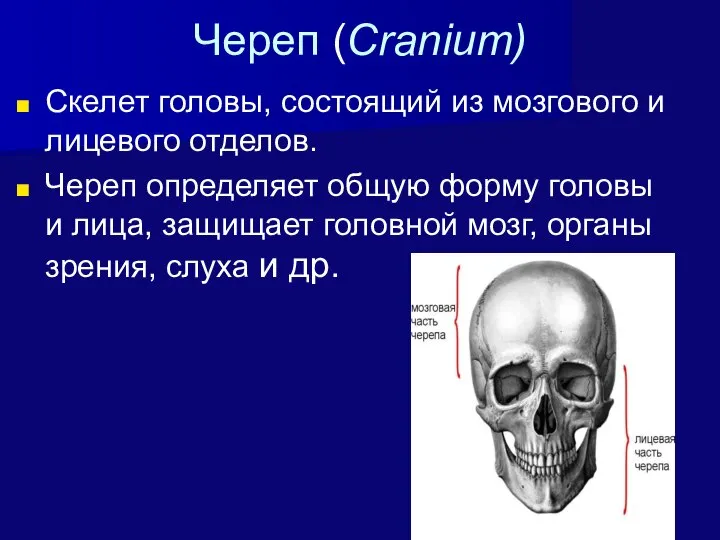
- 2. Череп (Cranium) Скелет головы, состоящий из мозгового и лицевого отделов. Череп определяет общую форму головы и
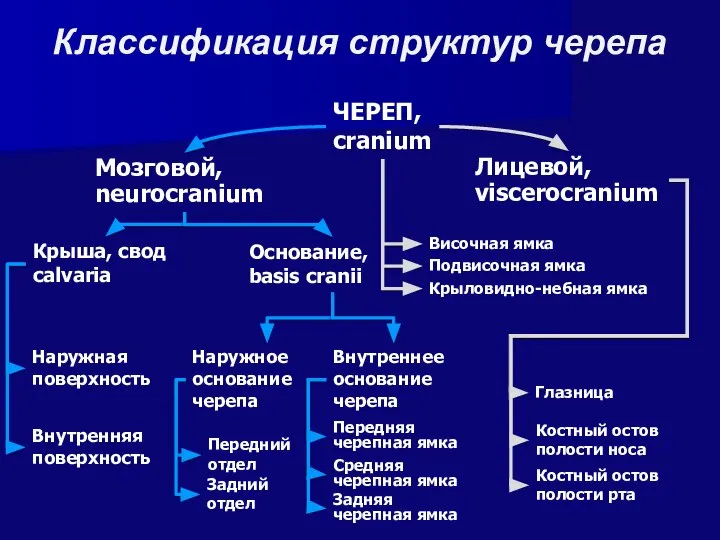
- 3. Классификация структур черепа ЧЕРЕП, cranium Мозговой, neurocranium Лицевой, viscerocranium Крыша, свод calvaria Основание, basis cranii Наружная
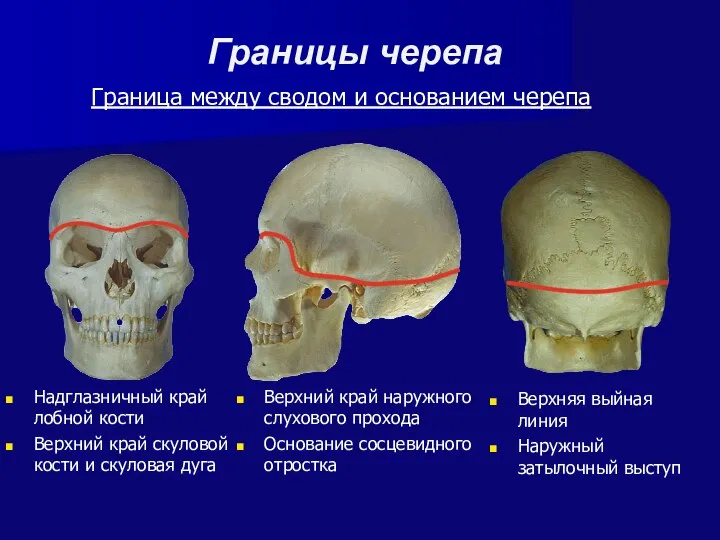
- 4. Верхний край наружного слухового прохода Основание сосцевидного отростка Границы черепа Граница между сводом и основанием черепа
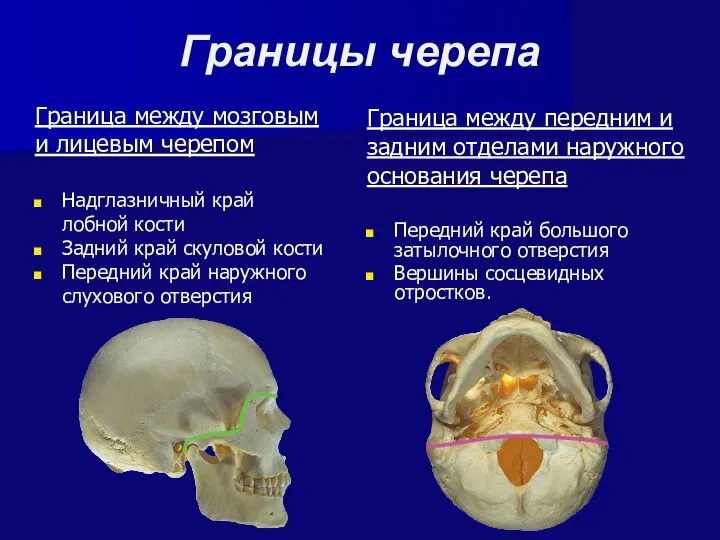
- 5. Границы черепа Передний край большого затылочного отверстия Вершины сосцевидных отростков. Граница между мозговым и лицевым черепом
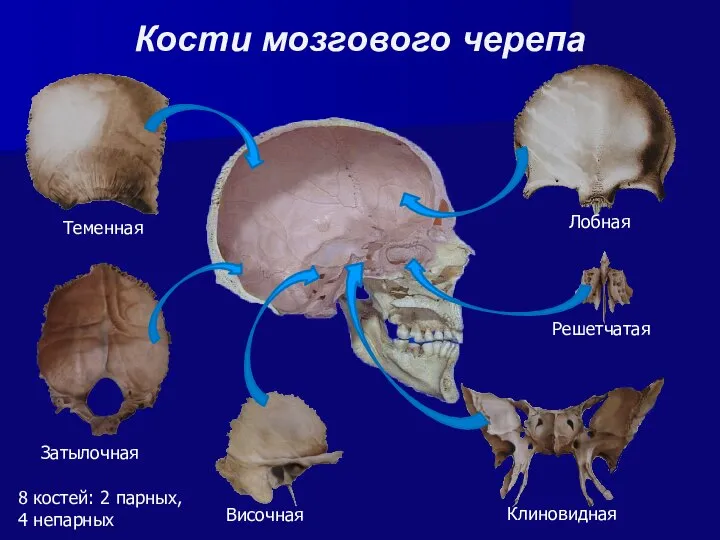
- 6. Кости мозгового черепа Теменная Затылочная Височная Клиновидная Решетчатая Лобная 8 костей: 2 парных, 4 непарных
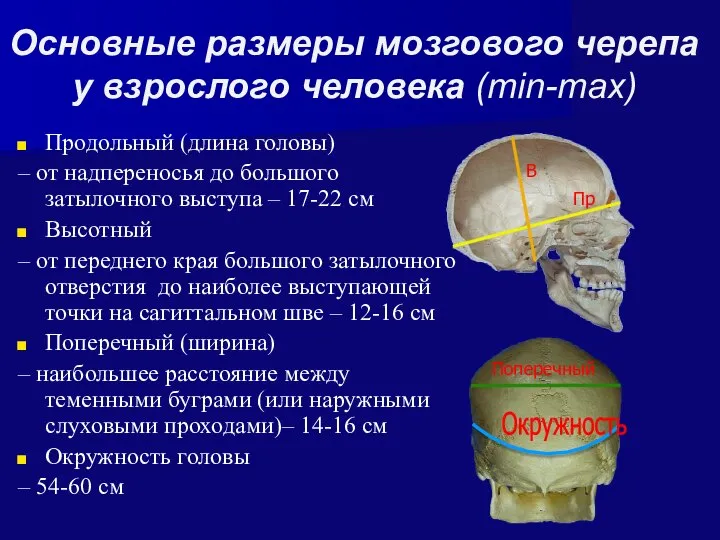
- 7. Основные размеры мозгового черепа у взрослого человека (min-max) Продольный (длина головы) – от надпереносья до большого
- 8. Классификация форм мозгового черепа По широтно-продольному индексу (Ш:Д х 100): Мезокран – 75-79,9 Долихокран – Брахикран
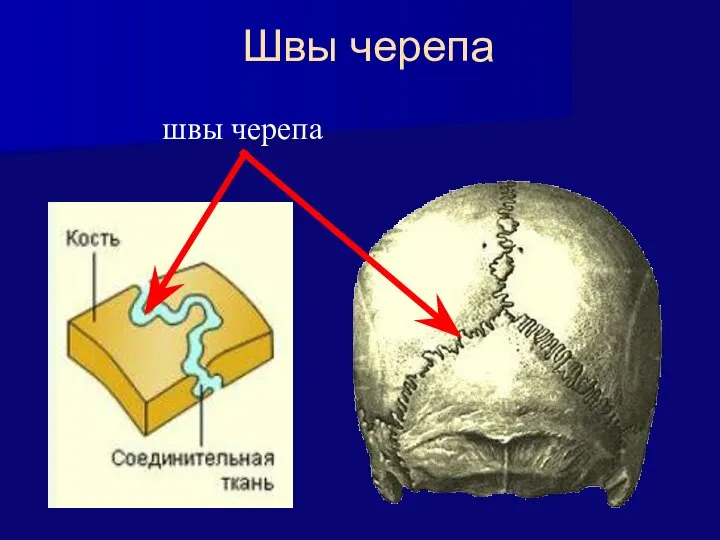
- 9. Соединения костей черепа Основным видом соединений костей черепа являются швы. Швы относятся к непрерывным неподвижным соединениям
- 10. Швы черепа швы черепа
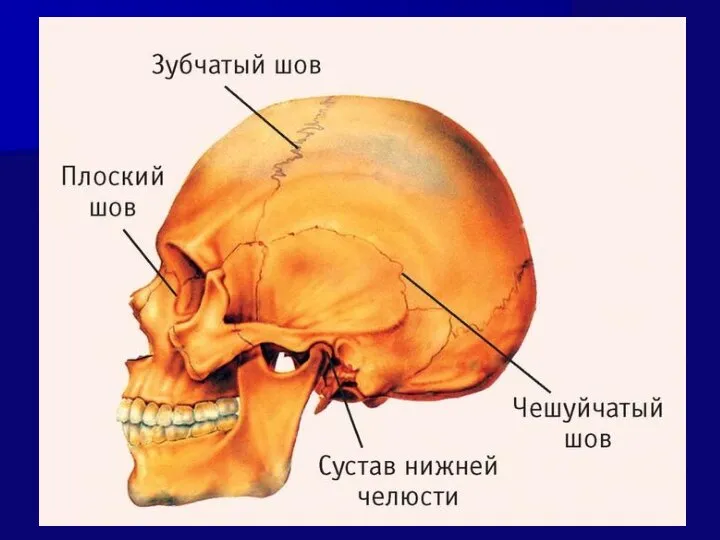
- 11. Швы черепа Различают три вида швов: - плоские, - чешуйчатые, - зубчатые.
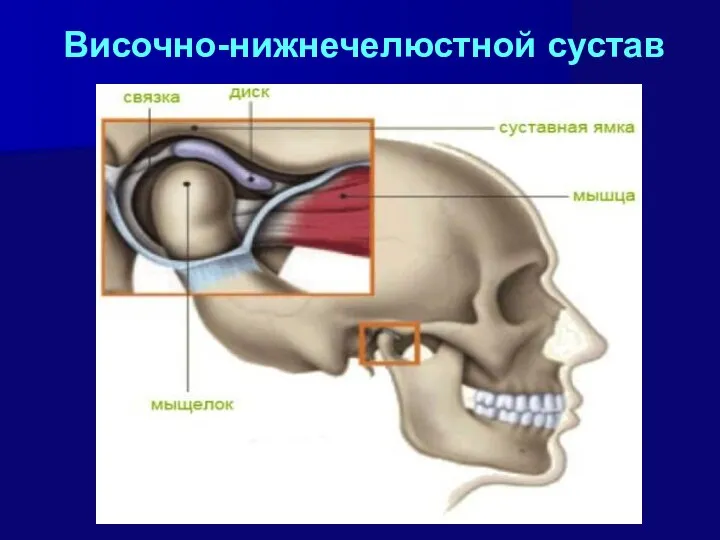
- 12. Височно-нижнечелюстной сустав Соединяются: мыщелковые отростки нижней челюсти с нижнечелюстной ямкой височной кости. Особенность: внутрисуставной диск. Свойства:
- 13. Височно-нижнечелюстной сустав
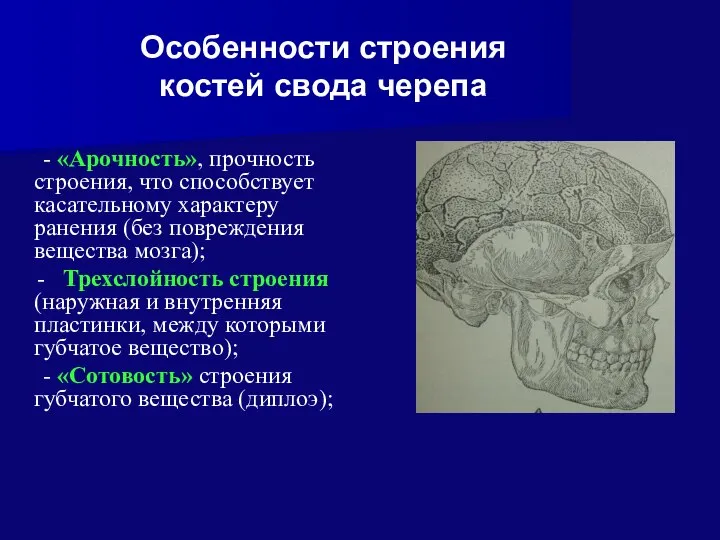
- 14. Строение костей свода черепа Наружная и внутренняя пластинки компактного вещества и диплоическое вещество. Диплоическое вещество формируется
- 15. Особенности строения костей свода черепа - «Арочность», прочность строения, что способствует касательному характеру ранения (без повреждения
- 16. Наружный рельеф свода черепа Бугры, линии, гребни, выступы, обусловленные прикреплением мышц. Рельеф индивидуален, имеет половые и
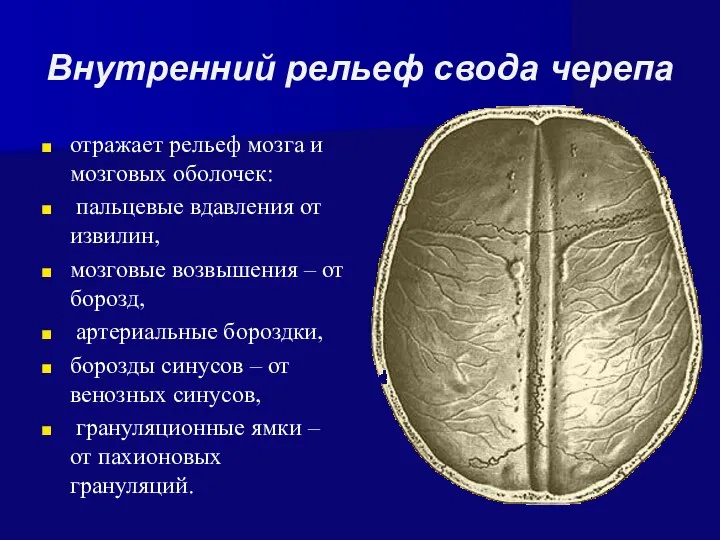
- 17. Внутренний рельеф свода черепа отражает рельеф мозга и мозговых оболочек: пальцевые вдавления от извилин, мозговые возвышения
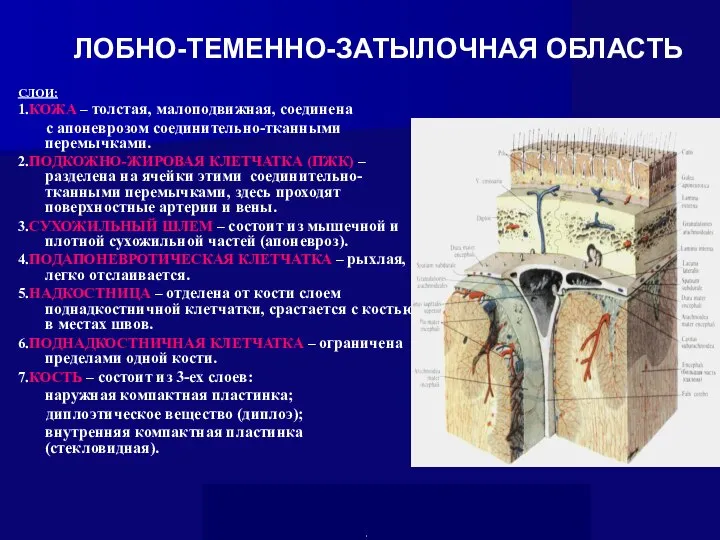
- 18. ЛОБНО-ТЕМЕННО-ЗАТЫЛОЧНАЯ ОБЛАСТЬ СЛОИ: 1.КОЖА – толстая, малоподвижная, соединена с апоневрозом соединительно-тканными перемычками. 2.ПОДКОЖНО-ЖИРОВАЯ КЛЕТЧАТКА (ПЖК) –
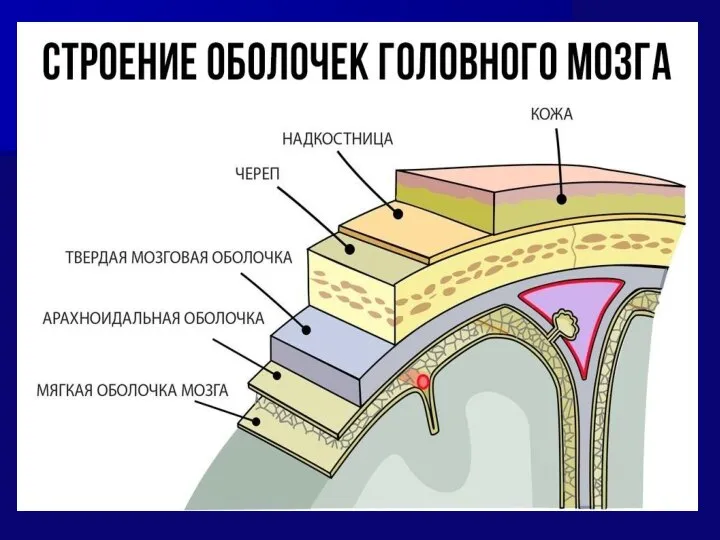
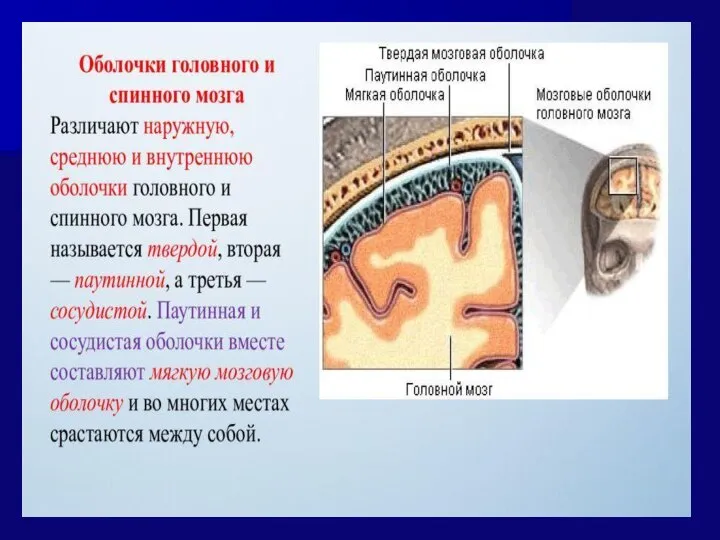
- 19. ЛОБНО-ТЕМЕННО-ЗАТЫЛОЧНАЯ ОБЛАСТЬ (МОЗГОВЫЕ ОБОЛОЧКИ) 8.ЭПИДУРАЛЬНОЕ ПРОСТРАНСТВО 9.ТВЕРДАЯ МОЗГОВАЯ ОБОЛОЧКА – образует венозные синусы. 10.СУБДУРАЛЬНОЕ ПРОСТРАНСТВО 11.ПАУТИННАЯ
- 20. Слои свода черепа на фронтальном разрезе, проведенном через лобно-теменно-затылочную область 1 - кожа; 2 - подкожная
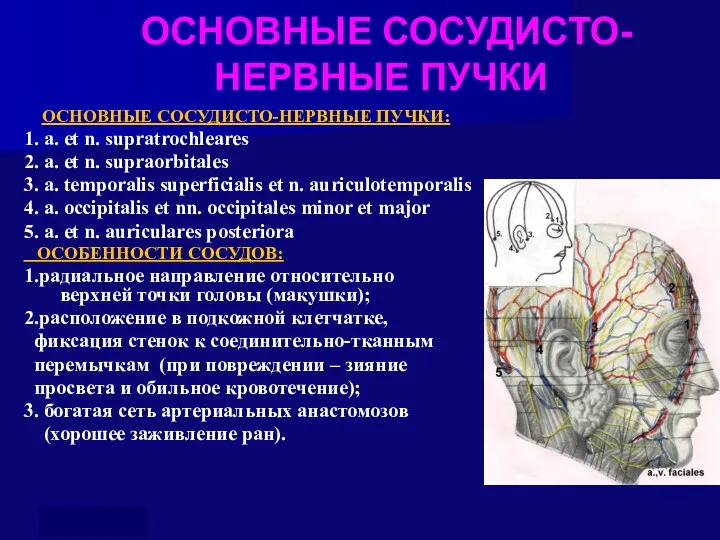
- 23. ОСНОВНЫЕ СОСУДИСТО- НЕРВНЫЕ ПУЧКИ ОСНОВНЫЕ СОСУДИСТО-НЕРВНЫЕ ПУЧКИ: 1. a. et n. supratrochleares 2. a. et n.
- 24. Проекции сосудисто-нервных пучков 1. Надблоковый СНП (а.v. n. supratrochlearis ) проецируется в точке, расположенной на 2
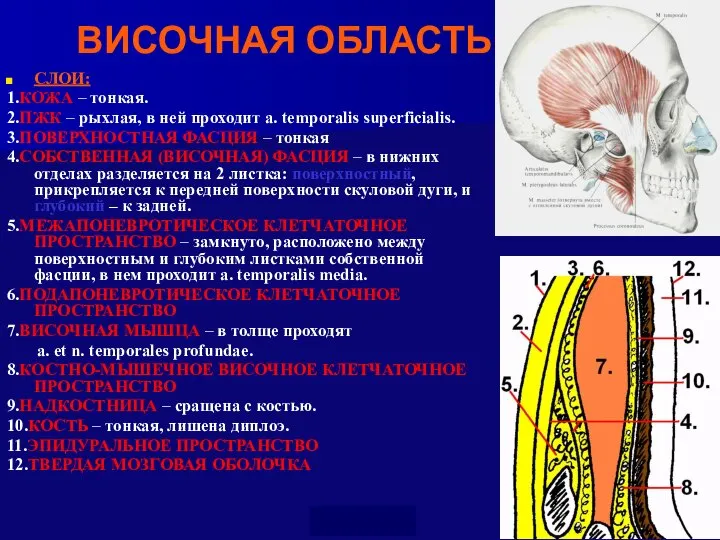
- 25. ВИСОЧНАЯ ОБЛАСТЬ СЛОИ: 1.КОЖА – тонкая. 2.ПЖК – рыхлая, в ней проходит a. temporalis superficialis. 3.ПОВЕРХНОСТНАЯ
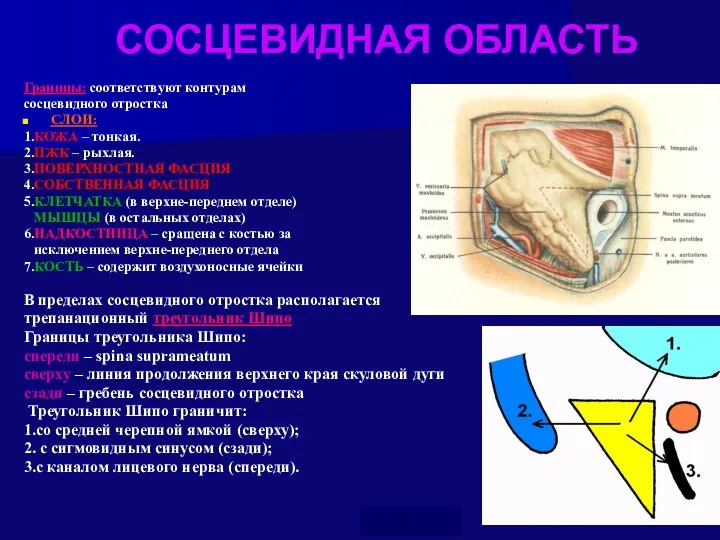
- 26. СОСЦЕВИДНАЯ ОБЛАСТЬ Границы: соответствуют контурам сосцевидного отростка СЛОИ: 1.КОЖА – тонкая. 2.ПЖК – рыхлая. 3.ПОВЕРХНОСТНАЯ ФАСЦИЯ
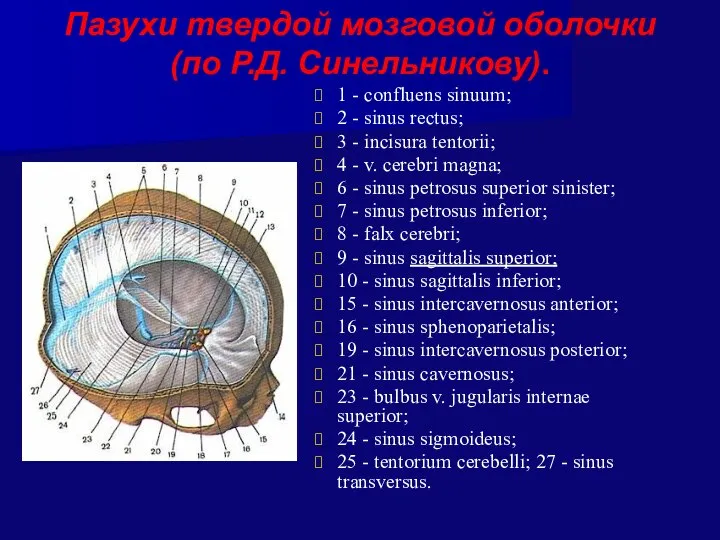
- 27. Пазухи твердой мозговой оболочки (по Р.Д. Синельникову). 1 - confluens sinuum; 2 - sinus rectus; 3
- 28. Проекция венозных пазух Sinus sagittalis superior проецируется на срединную сагиттальную линию, или на 2см вправо от
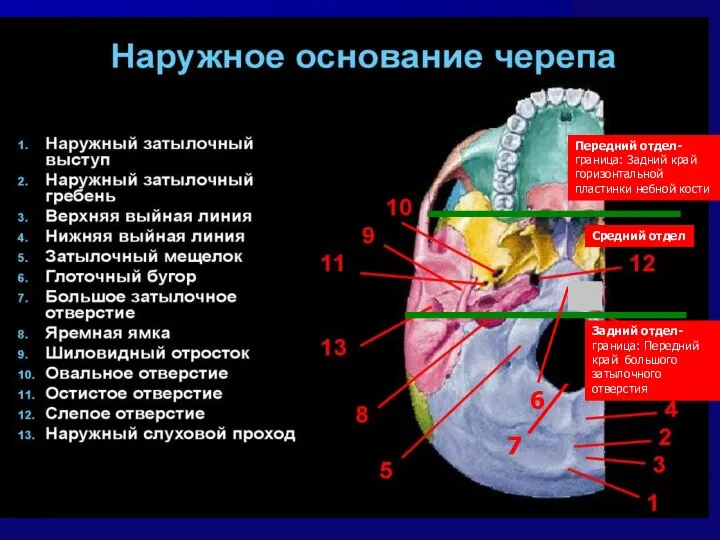
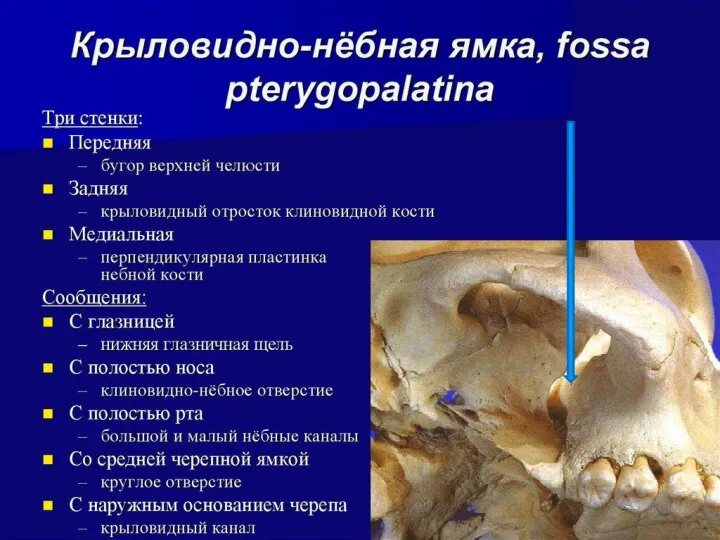
- 29. Передний отдел-граница: Задний край горизонтальной пластинки небной кости Средний отдел 6 7 Задний отдел- граница: Передний
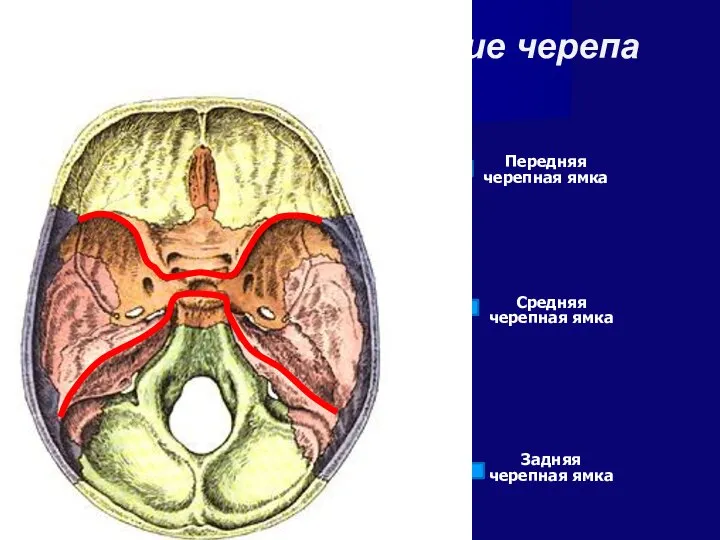
- 30. Внутреннее основание черепа Передняя черепная ямка Средняя черепная ямка Задняя черепная ямка
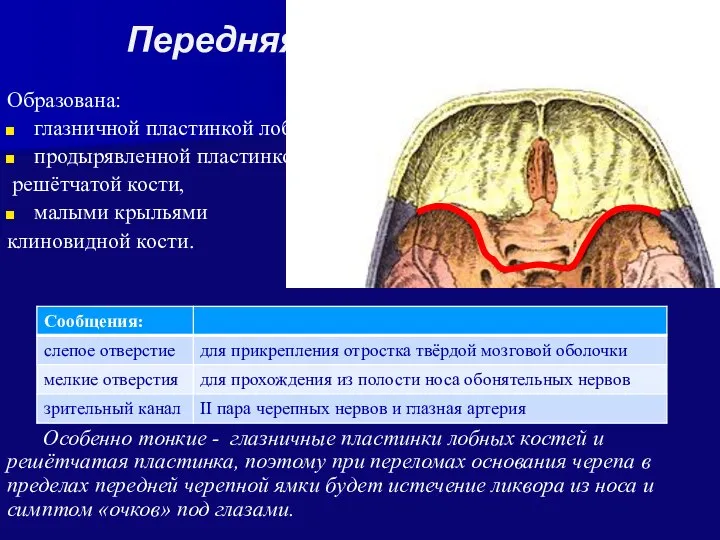
- 31. Передняя черепная ямка Образована: глазничной пластинкой лобной кости, продырявленной пластинкой решётчатой кости, малыми крыльями клиновидной кости.
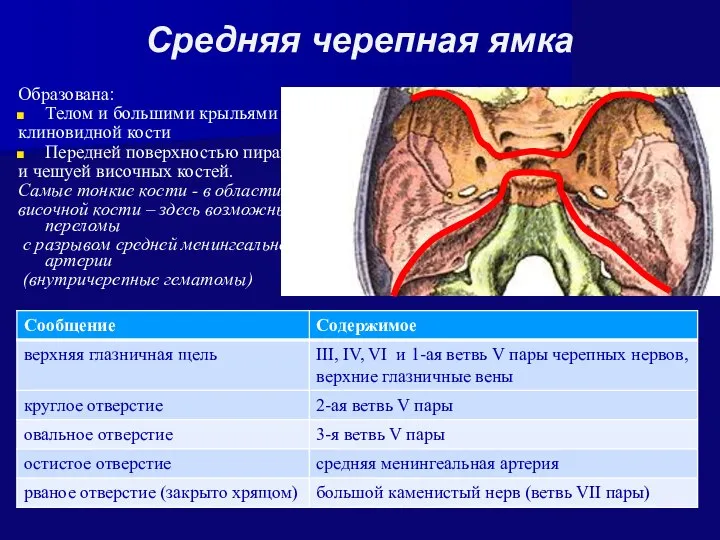
- 32. Средняя черепная ямка Образована: Телом и большими крыльями клиновидной кости Передней поверхностью пирамид и чешуей височных
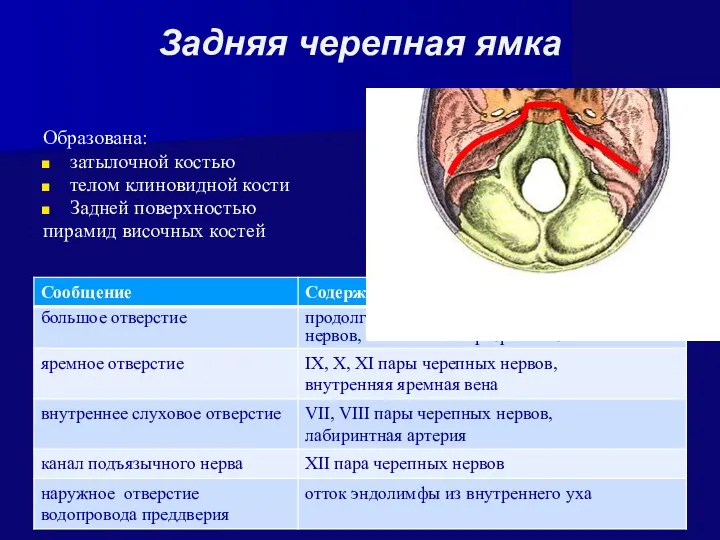
- 33. Образована: затылочной костью телом клиновидной кости Задней поверхностью пирамид височных костей Сообщения: Задняя черепная ямка
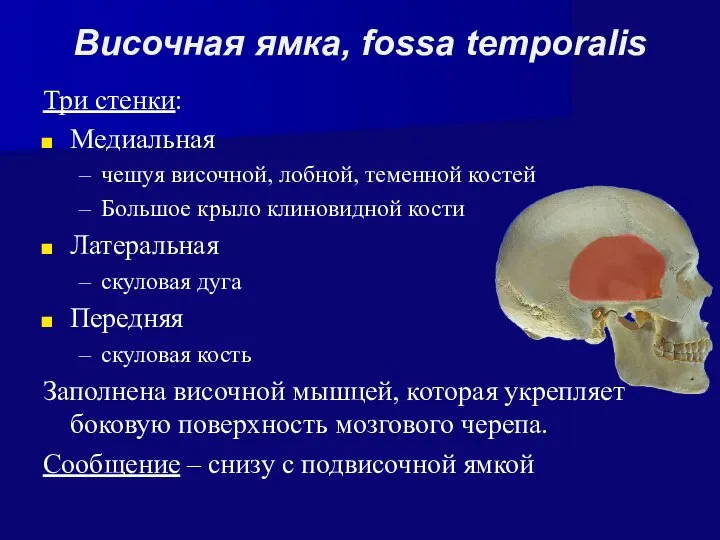
- 34. Височная ямка, fossa temporalis Три стенки: Медиальная чешуя височной, лобной, теменной костей Большое крыло клиновидной кости
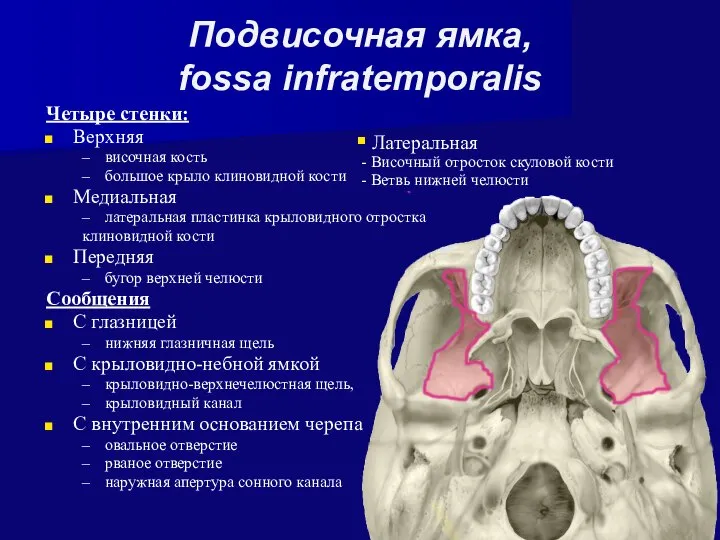
- 35. Подвисочная ямка, fossa infratemporalis Четыре стенки: Верхняя височная кость большое крыло клиновидной кости Медиальная латеральная пластинка
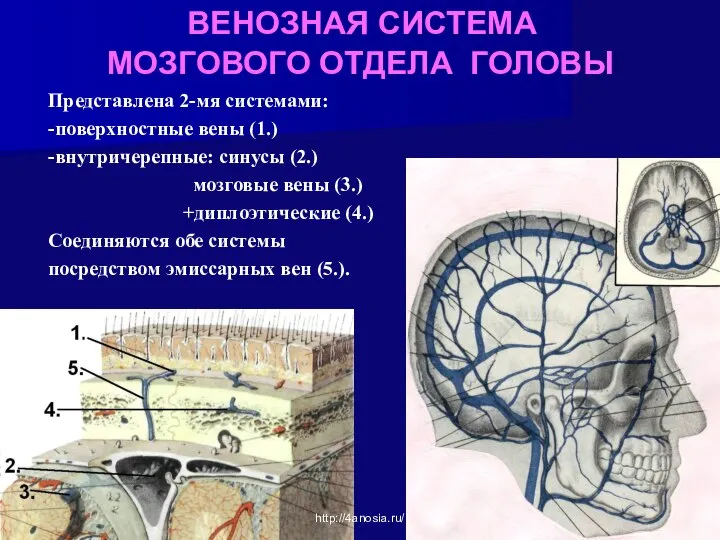
- 37. ВЕНОЗНАЯ СИСТЕМА МОЗГОВОГО ОТДЕЛА ГОЛОВЫ Представлена 2-мя системами: -поверхностные вены (1.) -внутричерепные: синусы (2.) мозговые вены
- 38. Проекция венозных выпускников 1. v. emissaria frontalis (непарная) находится на уровне incisura supraorbitalis соединяет sinus sagittalis
- 39. Контрофорсы черепа Наиболее укрепленные места, представляющие собой соединения пластин компактного вещества. Они связывают между собой отдельные
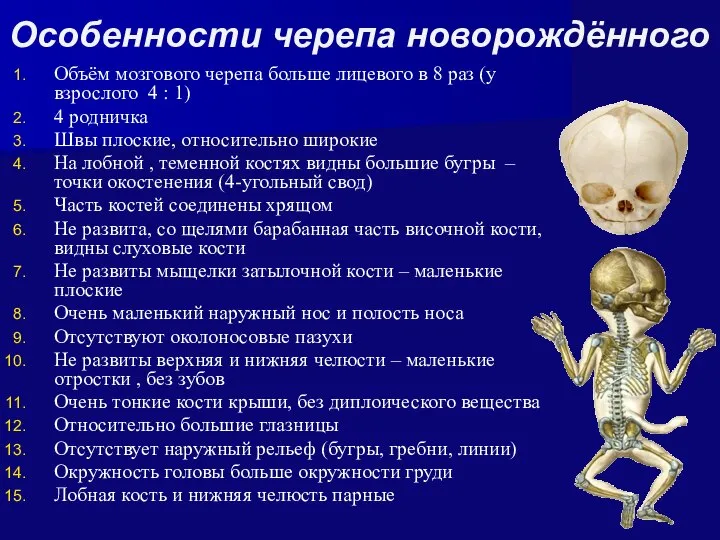
- 40. Особенности черепа новорождённого Объём мозгового черепа больше лицевого в 8 раз (у взрослого 4 : 1)
- 41. Изменения в черепе после рождения Зарастают роднички Появляются зубчатые швы (первичные, вторичные, третичные) Срастаются части костей
- 42. Изменения в черепе у пожилых Срастаются швы Увеличивается глубина борозд (артерий и синусов) Появляются гиперостозы Истончаются
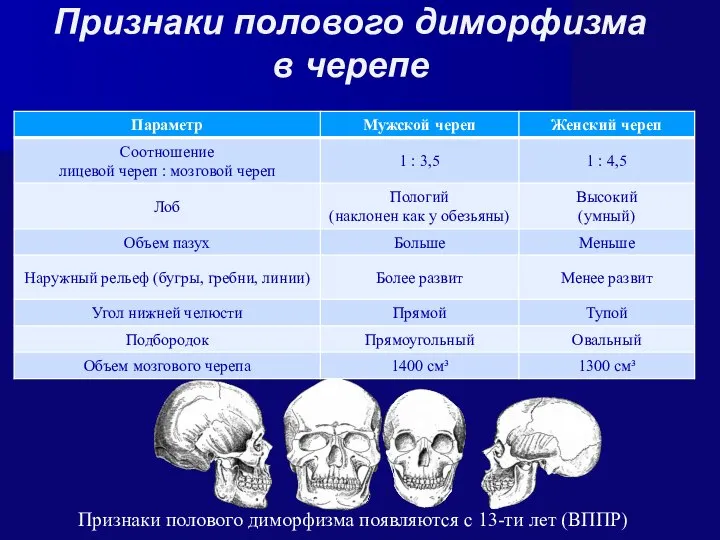
- 43. Признаки полового диморфизма в черепе Признаки полового диморфизма появляются с 13-ти лет (ВППР)
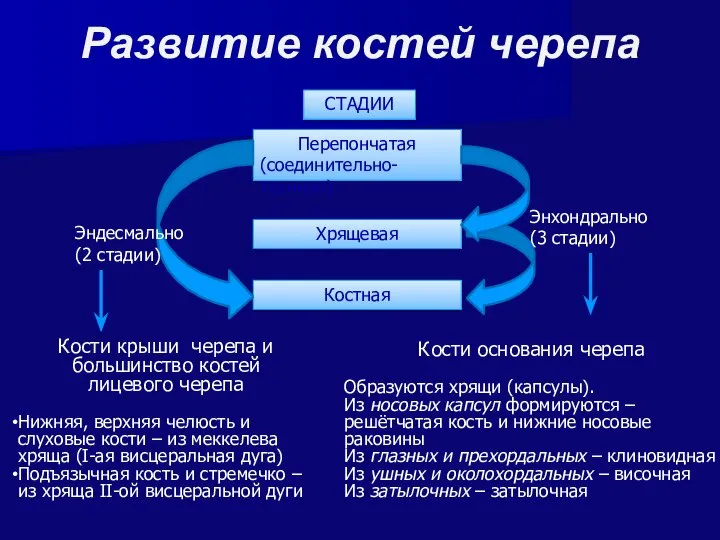
- 44. Развитие костей черепа Перепончатая (соединительно-тканная) Хрящевая Костная Энхондрально (3 стадии) Кости крыши черепа и большинство костей
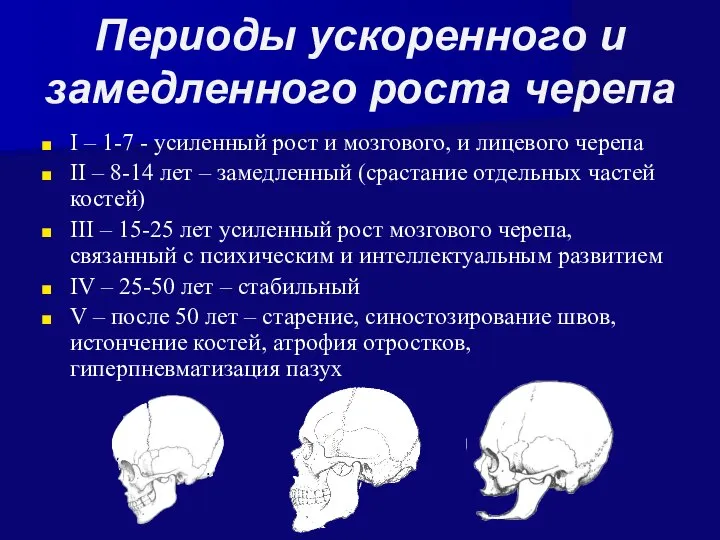
- 45. Периоды ускоренного и замедленного роста черепа I – 1-7 - усиленный рост и мозгового, и лицевого
- 46. Аномалии развития черепа 1. Аномалии развития отдельных костей, не связанные с пороками развития головы -добавочные кости,
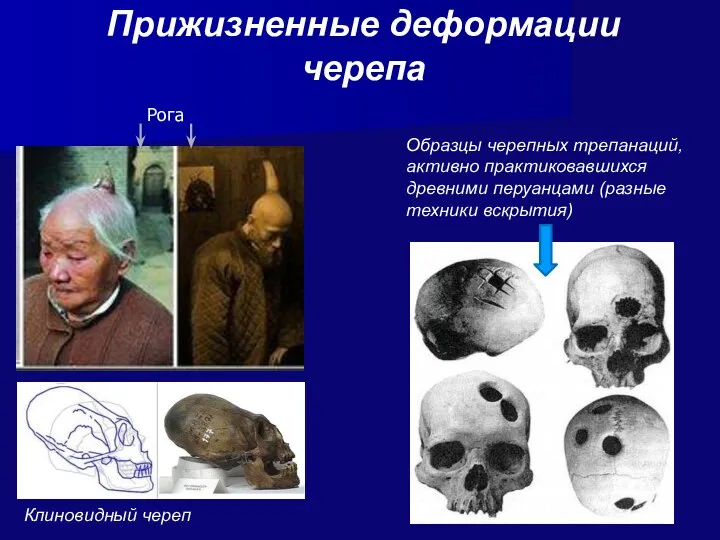
- 47. Прижизненные деформации черепа Образцы черепных трепанаций, активно практиковавшихся древними перуанцами (разные техники вскрытия) Рога Клиновидный череп
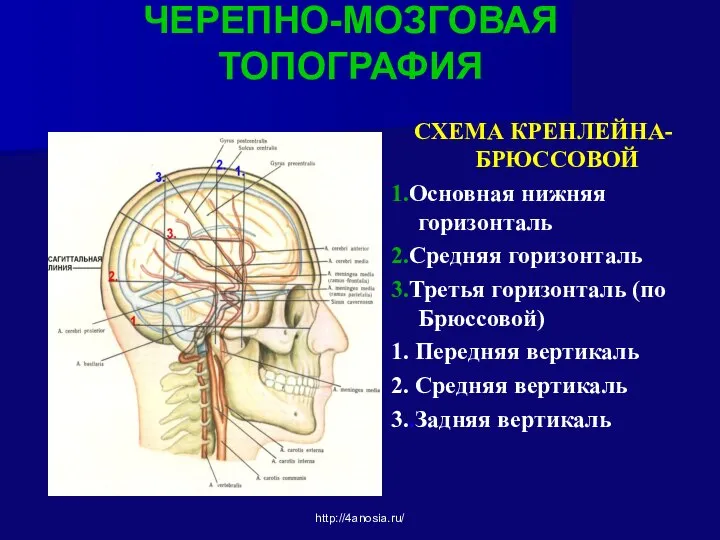
- 48. Схема Кренлейна — Брюссовой Проецирование на кожу свода черепа основных борозд и извилин больших полушарий мозга,
- 49. ЧЕРЕПНО-МОЗГОВАЯ ТОПОГРАФИЯ СХЕМА КРЕНЛЕЙНА-БРЮССОВОЙ 1.Основная нижняя горизонталь 2.Средняя горизонталь 3.Третья горизонталь (по Брюссовой) 1. Передняя вертикаль
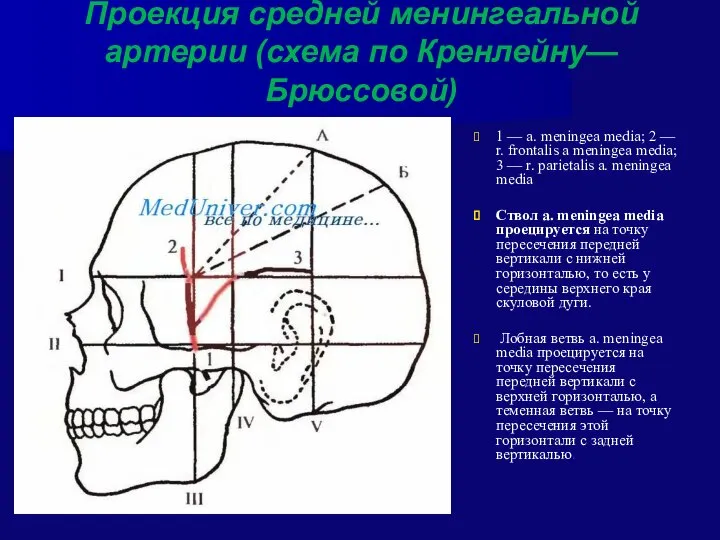
- 50. Проекция средней менингеальной артерии (схема по Кренлейну—Брюссовой) 1 — a. meningea media; 2 — r. frontalis
- 51. ОПЕРАЦИИ НА ГОЛОВЕ Часть 2 http://4anosia.ru/
- 52. Основные хирургические вмешательства на мозговом отделе головы ПХО Остановка кровотечений из венозных пазух Перевязка a.meningea media
- 53. Первичная хирургическая обработка ран мозгового отдела головы Повреждения головы: закрытые и открытые (с повреждением кожи) Ранения
- 54. ОСТАНОВКА КРОВОТЕЧЕНИЯ Для остановки кровотечения из сосудов мягких тканей используют: 1) пальцевое прижатие мягких тканей к
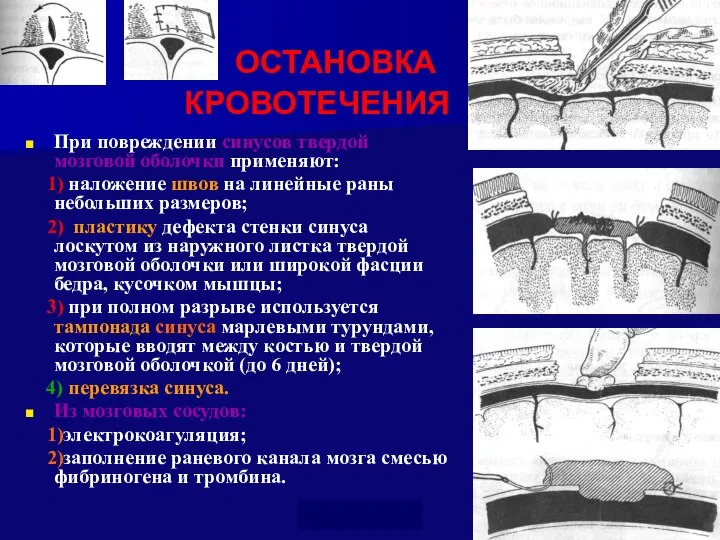
- 55. ОСТАНОВКА КРОВОТЕЧЕНИЯ При повреждении синусов твердой мозговой оболочки применяют: 1) наложение швов на линейные раны небольших
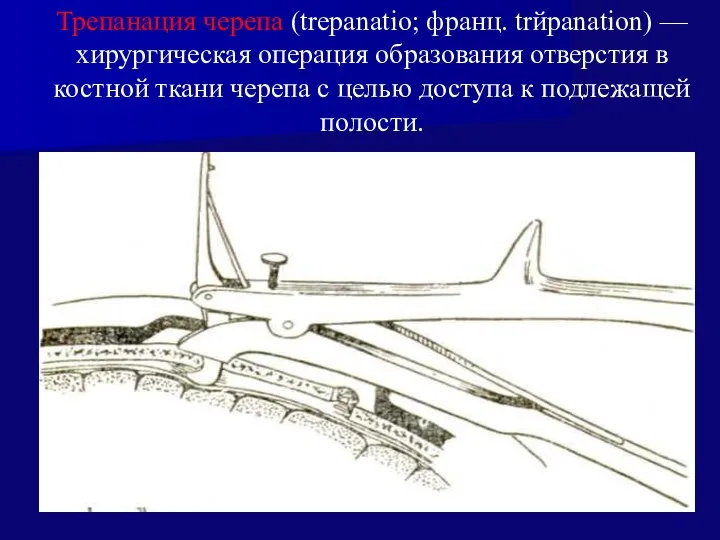
- 56. Трепанация черепа (trepanatio; франц. trйpanation) — хирургическая операция образования отверстия в костной ткани черепа с целью
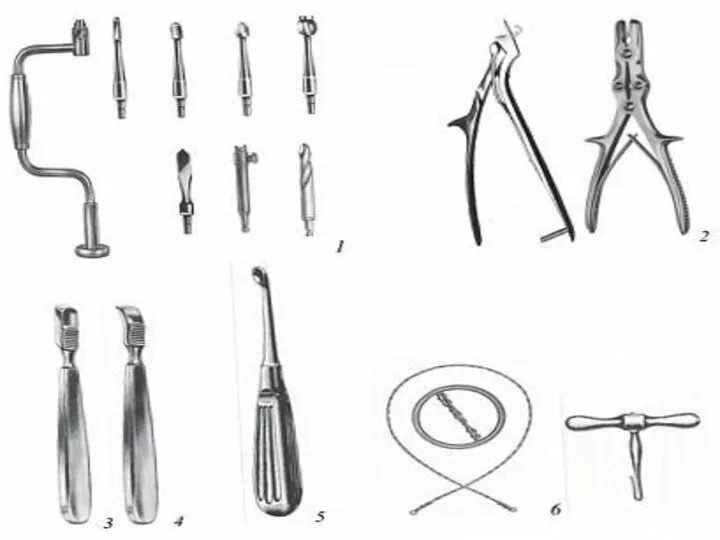
- 57. Набор инструментов для трепанации черепа человека Специальный набор инструментов для трепанации черепа: 1 – коловорот с
- 59. Показания Трепанация черепа применяется как доступ для удаления внутричерепных гематом, опухолей мозговых оболочек и головного мозга,
- 60. Виды Резекционная трепанация - трепанация кости путем наложения фрезевого отверстия и расширения его с помощью кусачек
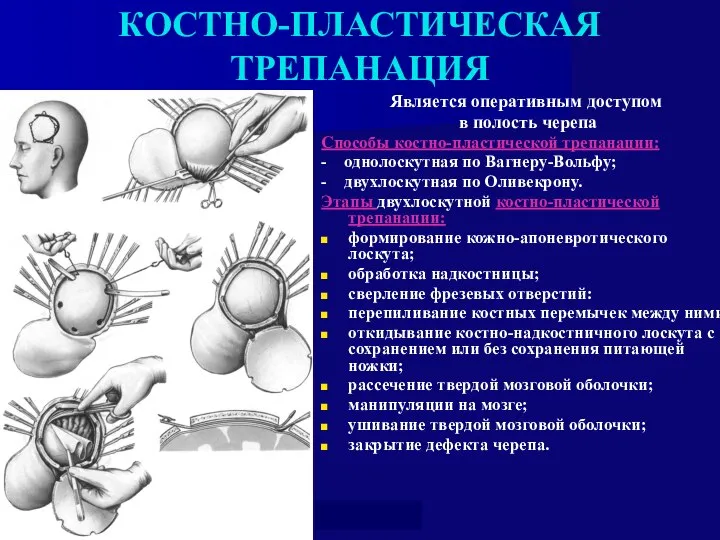
- 61. КОСТНО-ПЛАСТИЧЕСКАЯ ТРЕПАНАЦИЯ Является оперативным доступом в полость черепа Способы костно-пластической трепанации: - однолоскутная по Вагнеру-Вольфу; -
- 62. Показания к костно- пластической трепанации черепа: а) мозговые грыжи б) гидроцефалия в) последствия закрытых и открытых
- 63. КОСТНО-ПЛАСТИЧЕСКАЯ ТРЕПАНАЦИЯ Является оперативным доступом в полость черепа Способы костно-пластической трепанации: - однолоскутная по Вагнеру-Вольфу; -
- 64. Техника трепанации черепа по Оливекрону Ткани свода черепа разрезают до надкостницы. Для этого выполняют овальный или
- 65. Этапы двухлоскутной костно-пластической трепанации: формирование кожно-апоневротического лоскута; обработка надкостницы; сверление фрезевых отверстий; перепиливание костных перемычек между
- 66. Преимущество способа Оливекрона заключается в возможности широкого вскрытия черепной полости на лобном участке независимо от ширины
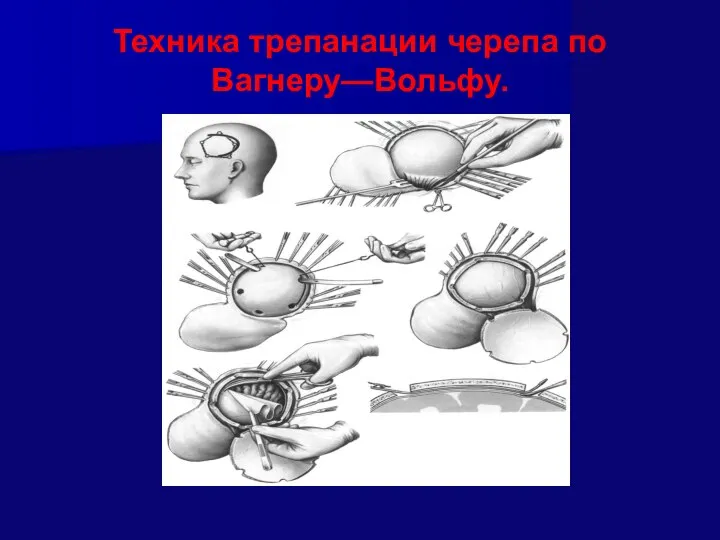
- 67. Техника трепанации черепа по Вагнеру—Вольфу.
- 68. Техника трепанации черепа по Вагнеру—Вольфу. Проводят дугообразный разрез кожи и одновременно разрезают надкостницу по краю сократившейся
- 69. Недостаток одномоментного способа выкраивание лоскута при трепанации по Вагнеру—Вольфу состоит в том, что приходится значительно уменьшать
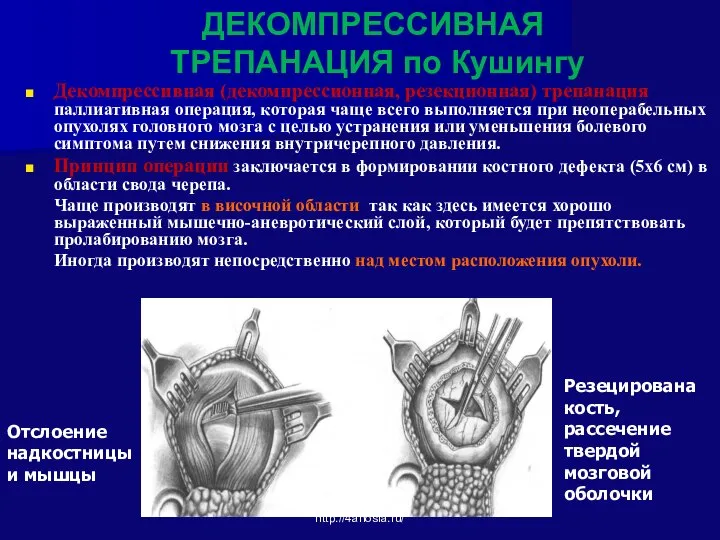
- 70. ДЕКОМПРЕССИВНАЯ ТРЕПАНАЦИЯ по Кушингу Декомпрессивная (декомпрессионная, резекционная) трепанация - паллиативная операция, которая чаще всего выполняется при
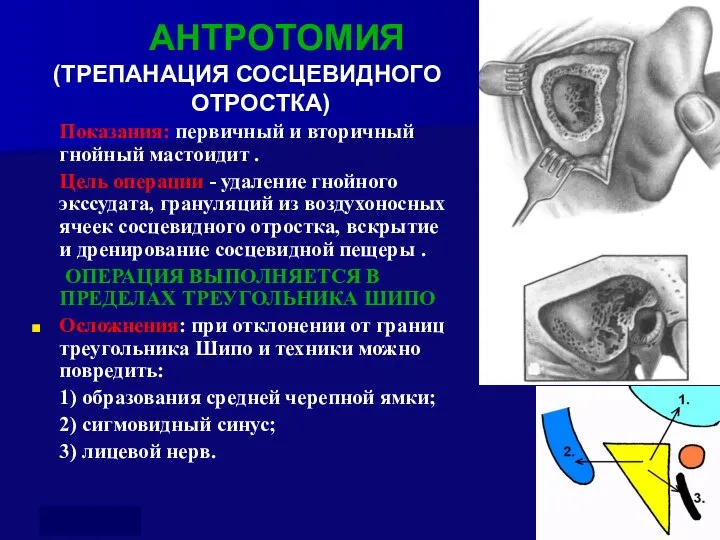
- 71. АНТРОТОМИЯ (ТРЕПАНАЦИЯ СОСЦЕВИДНОГО ОТРОСТКА) Показания: первичный и вторичный гнойный мастоидит . Цель операции - удаление гнойного
- 73. Скачать презентацию




























 Асептика и антисептика
Асептика и антисептика Санитарное содержание предприятий ОП
Санитарное содержание предприятий ОП Кардиоваскулярлы жүйе
Кардиоваскулярлы жүйе Бюгельне протезування
Бюгельне протезування Гематуриялық синдром
Гематуриялық синдром Выготский Лев Семёнович (1896—1934)
Выготский Лев Семёнович (1896—1934) Разрыв передней крестообразной связки у собак
Разрыв передней крестообразной связки у собак Патология гепатобилиарной системы
Патология гепатобилиарной системы Теория деятельности. Личность
Теория деятельности. Личность Инфекционные болезни нервной системы
Инфекционные болезни нервной системы Хромосомные заболевания
Хромосомные заболевания МРТ в дифференциальной диагностике ранних инфекционных спондилитов и дегенеративных изменений по типу Модик-1
МРТ в дифференциальной диагностике ранних инфекционных спондилитов и дегенеративных изменений по типу Модик-1 Жылқының шаншу түрінде өтетін аурулары
Жылқының шаншу түрінде өтетін аурулары Заболевания желудочно-кишечного тракта у детей
Заболевания желудочно-кишечного тракта у детей Пороки осанки. Сколиоз. Врождённые деформации шеи, позвоночника и грудной клетки
Пороки осанки. Сколиоз. Врождённые деформации шеи, позвоночника и грудной клетки Лень. Что такое лень и как с этим бороться
Лень. Что такое лень и как с этим бороться Система непрерывного медицинского и фармацевтического образования
Система непрерывного медицинского и фармацевтического образования Щитовидная железа
Щитовидная железа Правила асептики и антисептики
Правила асептики и антисептики Основы трансплантологии. Классификации трансплантатов, проблемы донорства, совместимость, понятие об отторжении органа
Основы трансплантологии. Классификации трансплантатов, проблемы донорства, совместимость, понятие об отторжении органа Сахароснижающая терапия при диабетической нефропатии
Сахароснижающая терапия при диабетической нефропатии Заболевания, протекающие с гиперфункцией надпочечников
Заболевания, протекающие с гиперфункцией надпочечников презентация
презентация Психосоциологические взгляды К.Г. Юнга
Психосоциологические взгляды К.Г. Юнга Антибиотики. Антимиробные препараты
Антибиотики. Антимиробные препараты Профессионально-прикладная физическая подготовка врача акушера-гинеколога
Профессионально-прикладная физическая подготовка врача акушера-гинеколога Исскуство общения
Исскуство общения Антиангинальные средства
Антиангинальные средства