Метод проведения ультразвукового исследования и нормальные УЗИ-показатели органов желудочно-кишечного тракта
Содержание
- 2. УЗИ - неинвазивное исследование, в рамках которого для получения объективной картины состояния внутренних органов пациента используются
- 3. Современная техника ультразвукового позволяет с высокой диагностической точностью оценить форму, размеры и расположение органов брюшной полости
- 4. ПОДГОТОВКА ПАЦИЕНТА За 3 дня до исследования рекомендуется исключить из питаниия молоко, черный хлеб, фрукты и
- 5. Надо помнить! УЗИ органов брюшной полости целесообразно проводить не ранее чем через 2 сут. после рентгенологического
- 6. ТЕХНИКА ИССЛЕДОВАНИЯ Эхографию печени осуществляют обычно из субкостального и/или интеркостального доступа в реальном масштабе времени. Исследование
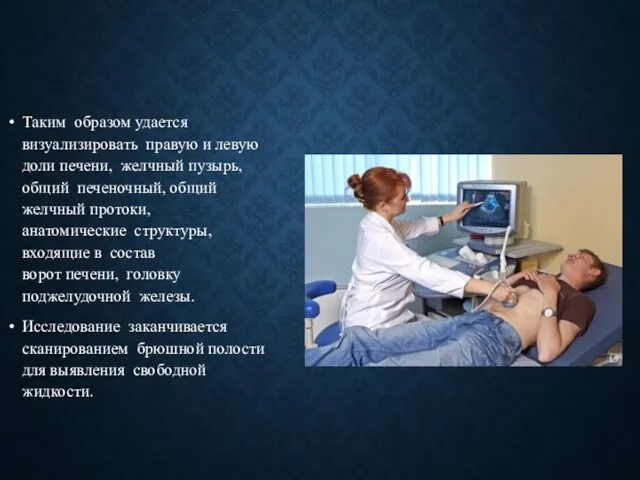
- 7. Таким образом удается визуализировать правую и левую доли печени, желчный пузырь, общий печеночный, общий желчный протоки,
- 8. НОРМАЛЬНЫЕ ПОКАЗАТЕЛИ УЗИ
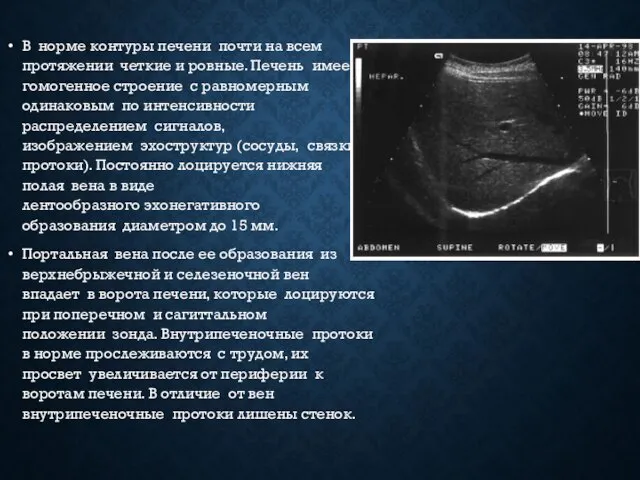
- 11. В норме контуры печени почти на всем протяжении четкие и ровные. Печень имеет гомогенное строение с
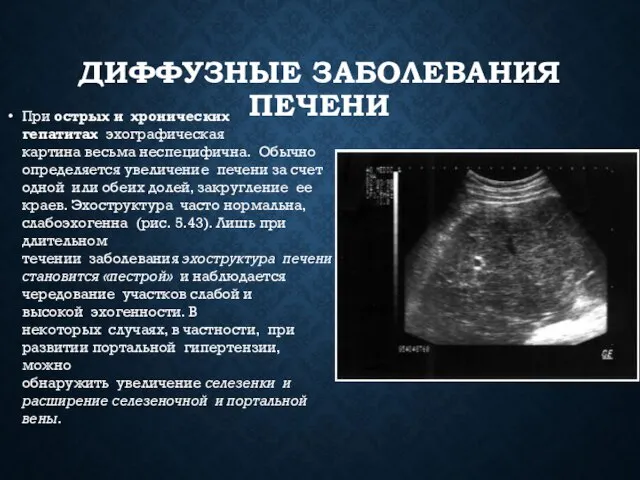
- 12. ДИФФУЗНЫЕ ЗАБОЛЕВАНИЯ ПЕЧЕНИ При острых и хронических гепатитах эхографическая картина весьма неспецифична. Обычно определяется увеличение печени
- 13. Жировая дистрофия печени (жировой гепатоз). Основным эхографическим признаком жировой дистрофии печени является усиление эхоструктуры печени в
- 14. Прямые и косвенные эхографические признаки цирроза печени
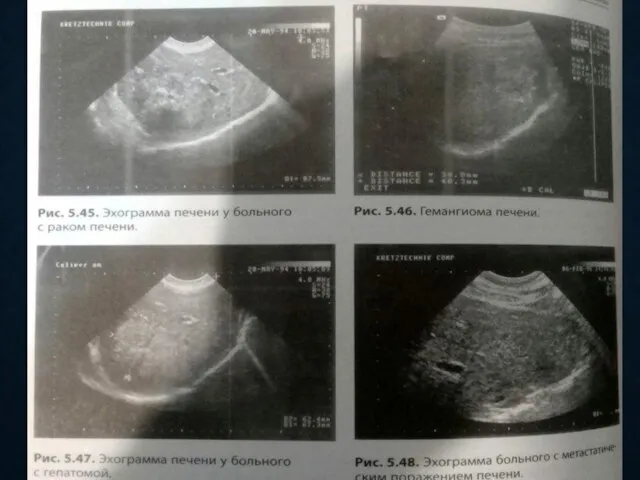
- 15. ОЧАГОВЫЕ ИЗМЕНЕНИЯ Наиболее частым признаком очаговых изменений печени является нарушение нормальной эхоструктуры печени. Различают несколько типов
- 17. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ Наиболее общими показаниями к исследованпузыря и желчных протоков являются: 1. острый
- 18. Острый холецистит. Характерными эхографическими признаками острого холецистита является утолщение стенки желчного пузыря более 4 мм. Его
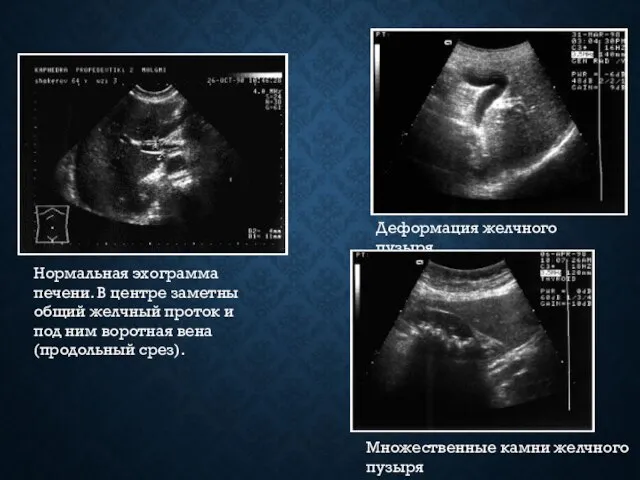
- 19. Нормальная эхограмма печени. В центре заметны общий желчный проток и под ним воротная вена (продольный срез).
- 20. Желчнокаменная болезнь. Ультразвуковые признаки калькулеза желчного пузыря делятся на прямые и косвенные. К прямым признакам относят
- 21. Эхографическая картина при наличии камней во внепеченочных желчных протоках напоминает таковую при калькулезе желчного пузыря. Камни
- 22. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА Показания: 1. любые рецидивирующие или длительно сохраняющиеся боли в эпигастральной области; 2. пальпируемое образование
- 23. Осмотру поджелудочной железы предшествует выявление крупных сосудов брюшной полости — аорты, нижней полой вены, селезеночной и
- 24. При исследовании поджелудочной железы изучают ее положение относительно «сосудов-ориентиров» и позвоночного столба, определяют форму, контуры и
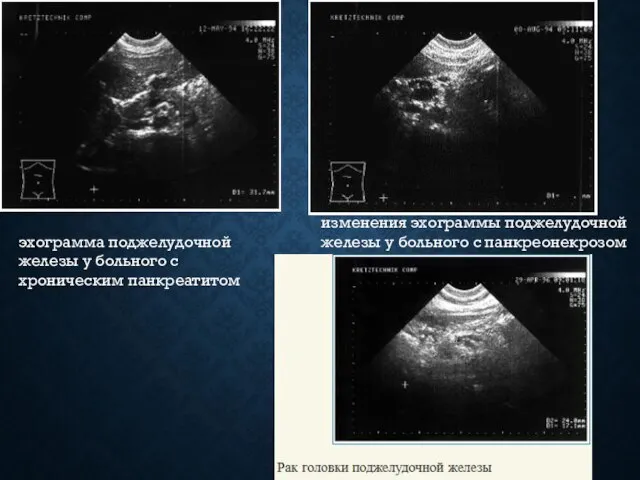
- 25. эхоструктура существенно изменяется. Для острого панкреатита характерно ее значительное снижение из-за отека железы, а при хроническом
- 28. эхограмма поджелудочной железы у больного с хроническим панкреатитом изменения эхограммы поджелудочной железы у больного с панкреонекрозом
- 30. Скачать презентацию





















 Жасуша тарихы
Жасуша тарихы Пылевые болезни легких. Пневмокониозы, пылевой бронхит, бронхиальная астма профессионального генеза
Пылевые болезни легких. Пневмокониозы, пылевой бронхит, бронхиальная астма профессионального генеза Заболевания толстой кишки
Заболевания толстой кишки Основы химиотерапии и химиопрофилактики инфекционных заболеваний
Основы химиотерапии и химиопрофилактики инфекционных заболеваний Angina Pectoris
Angina Pectoris Проблемы и реформы системы здравоохранения в России
Проблемы и реформы системы здравоохранения в России Сепсис в гинекологии
Сепсис в гинекологии Психические расстройства позднего возраста. Геронтологическая психиатрия
Психические расстройства позднего возраста. Геронтологическая психиатрия Пороки развития мочеполовой системы у детей
Пороки развития мочеполовой системы у детей Головокружения. Этиология. Патогенез. Диагностика. Лечение
Головокружения. Этиология. Патогенез. Диагностика. Лечение Первично-множественные опухоли у пациенток с раком яичников и раком молочной железы
Первично-множественные опухоли у пациенток с раком яичников и раком молочной железы Гемостаз - остановка кровотечения
Гемостаз - остановка кровотечения Сепсис. Сифилис
Сепсис. Сифилис Структура личности по Платонову
Структура личности по Платонову Алкоголизм с психологической точки зрения
Алкоголизм с психологической точки зрения Клиникада қолданылатын обыр көрсеткіштері
Клиникада қолданылатын обыр көрсеткіштері Психическое здоровье населения России
Психическое здоровье населения России История Ижемского здравоохранения в лицах
История Ижемского здравоохранения в лицах Психогенетика
Психогенетика Сифилис. Симптомы сифилиса. Лечение сифилиса
Сифилис. Симптомы сифилиса. Лечение сифилиса Науково-дослідна робота. Нейро-імуно-ендокринна регуляція репродуктивного здоров'я сім'ї
Науково-дослідна робота. Нейро-імуно-ендокринна регуляція репродуктивного здоров'я сім'ї Методика використання навчальних апаратів типу Фантом при вивченні курсу реаніматології та невідкладних станів
Методика використання навчальних апаратів типу Фантом при вивченні курсу реаніматології та невідкладних станів Тип Круглые черви
Тип Круглые черви Об организации работы по эндопротезированию крупных суставов в Гродненской области
Об организации работы по эндопротезированию крупных суставов в Гродненской области Аккредитация: что ожидает специалистов в 2021 году
Аккредитация: что ожидает специалистов в 2021 году Здоровая улыбка. Причины разрушения зубной эмали. Здоровье дёсен
Здоровая улыбка. Причины разрушения зубной эмали. Здоровье дёсен Физиология сердечно-сосудистой системы
Физиология сердечно-сосудистой системы Диссеминированные заболевания легких
Диссеминированные заболевания легких